Фибриллляция и трепетание желудочков
Фибрилляция и трепетание желудочков - это крайне тяжелое состояние сердечной деятельности, что ведет к ее прекращению и смерти. Трепетание желудочков характеризуется эктопическими импульсами с миокарда желудочков с частотой 250-300 имп. за минуту и отсутствием диастолы. Фибрилляция (мерцание) желудочков характеризуется хаотическим сокращением отдельных участков миокарда желудочков с частотой более 300 имп. за минуту, что приводит к прекращению кровообращения. Причинами является застойная сердечная недостаточность, кардиомиопатия, шоковые и гипоксические состояния, терминальные стадии многих соматических заболеваний.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ
Клинические:
- остановка кровообращения, потеря сознания,
- клиническая смерть
Параклинические:
- ЭКГ: при трепетании желудочков регистрируются пилообразные волны без дифференциации обычных элементов ЭКГ (зубцы P, T, комплекс QRS отсутствуют). Частота импульсов 200-300 в минуту. Изоэлектрическая линия отсутствует. При фибрилляции желудочков волны более частые (более 300 в минуту), изменчивой формы, ширины и амплитуды. Диастола полностью отсутствует. Трепетанию и фибрилляции желудочков может предшествовать AV блокада II-III ст. , идиовентрикулярные ритмы;
- методом выбора для выявления внутрисердечных тромбов при мерцательной аритмии, определения показаний для проведения и продолжительности антикоагулянтной терапии является трансэзофагеальная эхокардиография.
ЛЕЧЕНИЕ
- Неотложная терапия на до-и госпитальном этапе, показан перевод больного в ОРИТ.
- На фоне первичных реанимационных мероприятий (освобождение дыхательных путей, интубация трахеи, ИВЛ, закрытый массаж сердца) больному должна быть срочно проведена дефибрилляция. Начальная энергия разряда - 2 Дж / кг. При отсутствии эффекта - энергию следующего разряда можно увеличить до 4 Дж / кг. Все последующие разряды необходимо совмещать с в / в введением адреналина (0,01 мг / кг) и интервалом не менее 2-3 минуты. Максимальная энергия разряда - 360 Дж.
- При отсутствии эффекта назначается новокаинамид 10% раствор в / в струйно в дозе 1,0-3,0 мл в зависимости от возраста или лидокаин 1% раствор в / в медленно в дозе 1 мг / кг. После введения препарата - повторная дефибрилляция.
- После купирования приступа и улучшения состояния ребенка назначается диета, обогащенная продуктами, содержащими витамины, калий и магний. Ограничивается натрия хлорид и жидкость. Режим - в зависимости от основного заболевания.
- Обязательно лечение основного заболевания.
ОКАЗАНИЕ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ МОРГАНЬИ-АДАМС-СТОКС СИНДРОМЕ
-На догоспитальном (госпитальном) этапе при развитии приступа Морганьи-Адамса-Стокса осуществляются неотложные меры. Обеспечивают свободный доступ воздуха к дыхательным путям ребенка, при возможности проводят оксигенотерапию. Атропина сульфат 0,1% в / м под корень языка или в / в в дозе 0,005-0,01 мг / кг или 0,05 мл / год жизни. При отсутствии эффекта от атропина можно использовать эуфиллин 2,4% раствор в / в в дозе 2-4 мг / кг.
- Обеспечивают ургентную госпитализации ребенка в ОРИТ.
- При развитии асистолии - осуществляют сердечно-легочную реанимацию.
- Для ликвидации синдрома малого сердечного выброса с помощью медикаментозной терапии проводят увеличение ЧСС больного ребенка выше критического уровня: атропина сульфат 0,1% раствор в / в в дозе 0,005-0,01 мг / кг или 0,05 мл / год жизни, изадрин в / в капельно в дозе 1-2 мкг / (кг / мин), допамин в / в капельно в дозе 5-8 мкг / (кг / мин).
- При повторных приступах Морганьи-Адамса-Стокса - консультация кардиохирурга для решения вопроса о ургентной хирургической имплантации искусственного водителя ритма (пейсмекера) в условиях кардиохирургического центра.
Задачи для самоконтроля
Ситуационная задача № 1
Мальчику 4 дня. Мать болеет системной красной волчанкой. При рождении пульс у ребенка не превышал 60 в мин. Объективно: общее состояние тяжелое, температура тела 35,7 ° С, ребенок вялый, во время кормления быстро устает, от пищи отказывается, кожа и слизистые бледные, конечности холодные, акроцианоз, слабо стонет, «мраморный» рисунок кожи , мышечная гипотония. ЧД 36 в мин. Над легкими пуэрильное дыхание, ясный оттенок перкуторного звука. ЧСС 48 в мин. Границы сердца не расширены. Тоны сердца громкие, чистые. Живот мягкий, печень и селезенка не увеличены. Общий анализ крови: Нb 132 г / л, Эр. 3,7 Т / л; ЦП -0,9; Л -10 Г / л; нейтрофилы: п-9%, с-43%; э-3%; л-42%, м-3%, СОЭ - 17 мм / ч. На рентгенограмме органов грудной полости - изменений не выявлено. На ЭхоКГ - возрастная дилятация правого желудочка и предсердия, открытое овальное отверстие, легочная гипертензия новорожденных.
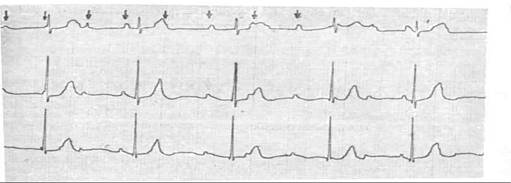
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
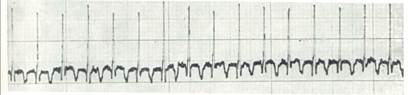 Ситуационная задача № 2
Ситуационная задача № 2
Девочка 6 мес. Жалобы матери на беспокойство ребенка, одышку, повышение температуры тела, отказ от еды. Объективно: общее состояние ребенка средней тяжести, что обусловлено умеренным интоксикационным синдромом на фоне катара верхних дыхательных путей и значительной тахикардией. Температура тела 38,5 С, ребенок беспокоен, вялый. Большой родничек 2х2 см, на уровне костей черепа. Кожа и видимые слизистые бледно-розовые, чистые, слизистая зева умеренно гиперемирована. Пульс 210 в мин, быстрый, поверхностный, ослаблен. Границы относительной сердечной тупости в пределах возрастной нормы, при аускультации тоны ясные, чистые. Носовое дыхание затруднено из-за слизистых выделений. Над легкими - ясный перкуторный звук, жесткое дыхание при аускультации, частота дыхания - 50 в мин. Живот при пальпации мягкий, неболезненный, печень на 3 см ниже реберной дуги по среднеключичной линии, край эластичный, селезенка не пальпируется. Стула не было утром, диурез достаточный. Общий анализ крови: Нb – 122 г / л, эр. - 3,9 Т / л, лейкоциты - 8,0 Г / л, нейтрофилы: палочкоядерные - 2%, сегментоядерные - 35%, эозинофилы - 3%, лимфоциты - 53%, моноциты - 7%, СОЭ – 11 мм / ч . ЭКГ: см. (ЧСС - 260 ударов в мин, вертикальная позиция ЭОС).
Ответьте на вопрос:
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Ситуационная задача № 3
Ребенок 6 мес. В возрасте 1 мес диагностирована ранний врожденный кардит (фиброэластоз эндомиокарда). Поступила в стационар в связи с резким ухудшением состояния. Объективно: состояние крайне тяжелое, одышка до 60 в мин, умеренно выраженный цианоз кожных покровов, усиливается при плаче ребенка, слизистые с фиолетовым оттенком. Над легкими множественные мелкопузырчатые влажные хрипы преимущественно прикорневую и в нижних отделах. Пульс 180 в мин, нитевидный. Сердечный толчок разлит. Границы сердца значительно расширены во все стороны, преимущественно влево. Тоны сердца ослаблены, трехчленный ритм "галопа". Печень на уровне пупка. Отек больших половых губ, нижних конечностей.
Рентгенологическое обследование ОГК: кардиомегалия, усиление легочного рисунка. ЭхоКГ: дилятация всех камер сердца со снижением систолической функции левого желудочка (ФВ 25%).
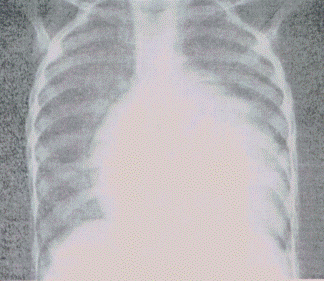
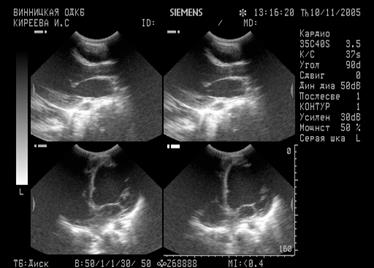
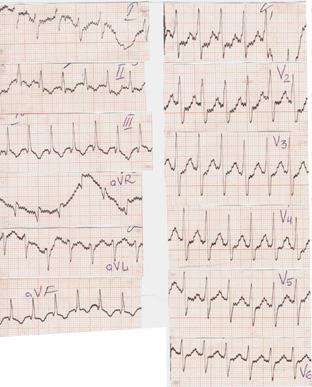
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Ситуационная задача № 4
Девочка 6 лет. Лечится по поводу острого гломерулонефрита. Объективно: температура тела 37,0 ° С, частота дыхания 24 за мин, частота пульса 104 в мин, АД 145/105 мм рт.ст. Состояние девочки тяжелое, умеренный отечный синдром. Тоны сердца глухие, ритмичные. Над легкими перкуторно - ясный легочный звук, аускультативно - везикулярное дыхание. Живот мягкий, наблюдается болезненность при перкуссии в поясничной области с обеих сторон. Не мочилась в течении 12 ч. Общий анализ крови: Hb - 110 г / л, эритроциты - 3,5 Т / л, лейкоциты - 8,2 Г / л, эозинофилы -4%, палочкоядерные нейтрофилы - 5%, сегментоядерные - 42%, лимфоциты - 40%, моноциты - 9%, СОЭ - 10 мм / ч. Общий анализ мочи: мутная, цвета «мясных помоев», удельный вес 1038, белок 1,2 г / л, сахара не найдено, эритроциты покрывают все поле зрения. Цилиндры зернистые и эритроцитарные, лейкоциты 8-10 в поле зрения. Калий сыворотки 9,0 ммоль / л. Диагностировано олигоанурическую стадию ОПН. Во время перевода в отделение интенсивной терапии ребенок потерял сознание, отмечено мидриаз, отсутствует периферический пульс, поверхностное брадипное, ЭКГ - см. рис.
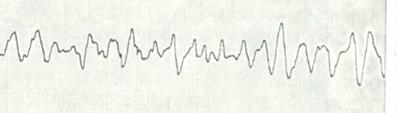
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Задача № 5
У мальчика 5 лет при плановом обследовании в детском саду была обнаружена выраженная брадикардия, по поводу чего ребенок был направлен в стационар на обследование. Жалобы при поступлении на быструю усталость, ощущение общей слабости, потливость при физической нагрузке. Общее состояние ребенка удовлетворительное. Мальчик астенического телосложения, пониженного упитанности. Кожные покровы и слизистые оболочки чистые, бледно-розового цвета. Периферические лимфатические узлы не увеличены. В легких аускультативно дыхание везикулярное. Перкуторно пределы относительной сердечной тупости: правая - на 1 см кнаруже от правого края грудины, верхняя - второе межреберье, левая - 1 см наружу от левой среднеключичной линии. Аускультативно первый тон на верхушке несколько ослаблен, акцент ΙΙ тона над легочной артерией, на верхушке систолический шум функционального характера. ЧСС - 44 в мин, АД-90/60 мм. рт. ст. В общем анализе крови, иммунобиохимических показателях отклонений не выявлено. ЭКГ прилагается.
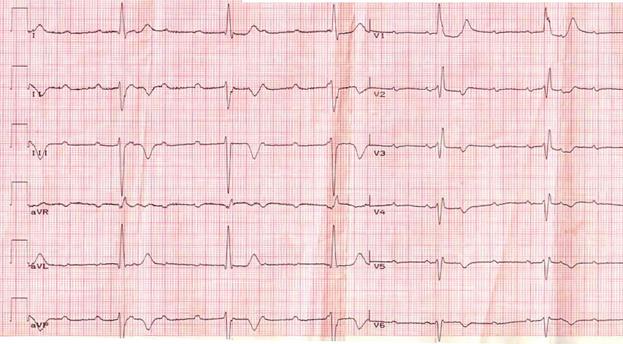
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Задача № 6
Девочка 12 лет, поступила в стационар с жалобами на боль в области сердца, головная боль, приступ кратковременной потери сознания, слабость. Из анамнеза известно, что болеет течение 2 лет, но приступы потери сознания наблюдается впервые. Объективно: кожа бледная, умеренный акроцианоз. Перкуторно границы сердца расширены влево на 1,5 см наружу от среднеключичной линии. Аускультативно - ритм сердца неправильный, брадиаритмия, выслушивается систолический шум на верхушке и в точке Боткина-Эрба. На ЭКГ - Синусный ритм, брадикардия, постепенное увеличение интервала Р-Q с последующим выпадением комплекса QRS, нарушения процесса реполяризации миокарда.
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Задача № 7
Девочка 8 лет, лечится в кардиоревматологическом отделении по поводу неревматического кардита. На 5 день болезни у ребенка развился приступ тахикардии до 180 ударов в мин, который сопровождался резкими слабостью, потливостью, чувством страха, снижением АД до 80/40 мм рт. ст. ЭКГ прилагается
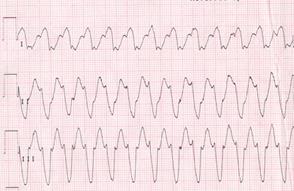
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Задача № 8
Мальчик 11 лет. Жалобы при поступлении на сердцебиение, головокружение, боль в области сердца ощущение общей слабости. Из анамнеза известно, что ребенок находится на диспансерном учете у кардиолога по поводу феномена WPW, указанные выше жалобы возникли впервые. Объективно: кожные покровы и слизистые оболочки чистые, бледно-розового цвета. Периферические лимфатические узлы не увеличены. В легких аускультативно дыхание везикулярное. Перкуторно границы относительной сердечной тупости не расширены. Аускультативно тоны сердца ритмичные, на верхушке систолический шум функционального характера. Пульс 210 в мин, быстрый, поверхностный, ослаблен. ЭКГ прилагается:
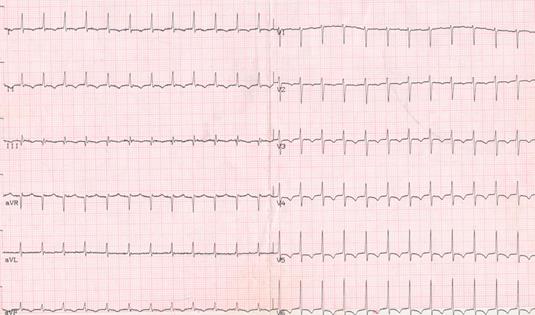
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Задача № 9
Мальчик 2 года. Находится на диспансерном наблюдении по поводу врожденной пороки сердца: дефект межжелудочковой перегородки после оперативного вмешательства (пластика дефекта межжелудочковой перегородки). Объективно: отставание в физическом развитии, бледность кожных покровов. На грудной клетке рубец после операции на сердце. Перкуторно границы сердца расширены влево на 1,5 см. При аускультации тоны сердца несколько ослаблены, ритмические, с частотой 52 на мин. Артериальное давление 70/40 мм рт.ст.. Печень на 2 см выступает из под реберной дуги. На нижних конечностях отмечается пастозность. При очередном осмотре при записи ЭКГ мальчик потерял сознание. ЭКГ прилагается
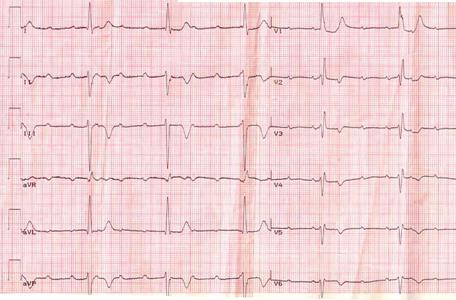
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Задача № 10
Мальчик 16 лет, лечится в кардиоревматологическом отделении по поводу дилятационной кардиомиопатии. Жалобы на одышку при незначительной физической нагрузке, общую слабость. Объективно: общее состояние ребенка средней тяжести. Кожа и видимые слизистые бледные. Сердечный толчок разлит. Границы относительной сердечной тупости расширены влево и вправо. Тоны сердца ослаблены, трехчленный ритм "галопа", акцент 2 тона над легочной артерией, систолический шум на верхушке. Живот при пальпации мягкий, печень на 3 см ниже реберной дуги, нижний край плотный, умеренно болезненный, селезенка не пальпируется. На 2-й день пребывания в стационаре у мальчика внезапно возник приступ сердцебиения, ощущение общей слабости, боли в области сердца, головокружения. ЧСС-120 в мин, АД -90/55 мм.рт.ст. ЭКГ прилагается.
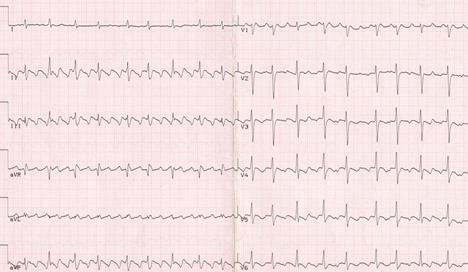
Ответьте на вопрос:
1. Выделить основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставить диагноз
4. Составить план обследования.
5. Составить план лечения.
Литература.
Основная:
1.Педиатрия: Учебник для студентов высших медицинских учебных заведенный III-IV уровней аккредитации. Второе изд, испр. и доп /
В.Г. Майданник. - Харьков: Фолио, 2006.
2. Избранные вопросы детской кардиоревматологии. Учебное пособие для студентов высших учебных заведений IV уровня аккредитации. / Под ред. проф. А.П. Волосовца, В.М. Савво, С.П. Кривопустов. - Киев, Харьков. - 2006
3. Детские болезни (В. М. Сидельников, В. В. Бережной, Б. Я. Резник и др.) - М.: «Здоровье», 999.
4. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. Руководство для врачей .- М.: «Медицина» .- 1987.
5. Орлов В.П. Руководство по электрокардиографии.-М.МИА.-1997
6. Медицина детства / За ред.П. С. Мощич, К.: Здоровье, 1994
Дополнительная:
1. Болезни сердца и сосудов у детей .- М.: Медицина, 1987.
2. Шабалов Н.П. Детские болезни. - СПб: Питер, 2006
3. Педиатрия: Пер.с англ .. / / гл.ред.Н.Н.Володин М.: ГЭОТАР МЕДИЦИНА, 1997.
4. Пеший Н.Н. Электрокардиография детского возраста.-Полтава, 2002
