Дифференциальная диагностика
Эпидемиология
n Рак легкого занимает лидирующее место в мире как причина онкологической смертности, вызывая 1,2 миллиона смертей ежегодно.
n После рака предстательной железы рак легких является наиболее частым заболеванием, встречающимся среди мужчин.
n Стандартизированные показатели заболеваемости и смертности в Европе в 2006 году составили 75,3 и 64,8 на 100 тыс. человек в год соответственно у мужчин и 18,3 и 15,1 на 100 тыс. человек в год у женщин.
n 5-летняя выживаемость больных раком легкого составляет <15%, а 10 лет проживают только 7% пациентов
Этиология
n Курение табака на сегодняшний день - основная причина рака лёгкого.
n Сигаретный дым содержит более 60 известных канцерогенов, в том числе радиоизотопы радона, нитрозамин и бензопирен. Кроме того, полагают, что никотин подавляет иммунную систему, что способствует озлокачествлению тканей.
n В развитых странах почти 90 % случаев смертельного рака лёгких вызваны курением.
n Повышают риск заболеть раком легкого и профессиональные вредности. В первую очередь это производства, связанные с использование мышьяка, хрома, никеля и асбеста, тяжелых металлов и хлорметиловым эфиром.
n В возникновении опухоли играют роль и хронический воспалительные процессы в ткани легких и бронхов, а также заболевания, сопровождающиеся уплотнением и перестройкой нормальной ткани. Рубцовые изменения после перенесенного ранее туберкулеза, очаги пневмосклероза, бронхоэктатическая болезнь также повышают вероятность заболевания раком легкого.
Гистологическая классификация
n Мелкоклеточный рак (20 %)
n Немелкоклеточный рак (80%) - разнообразные в морфологическом отношении формы рака, сходные по тактике ведения пациентов, сопоставимые по результатам лечения и прогнозу
Классификация TNM 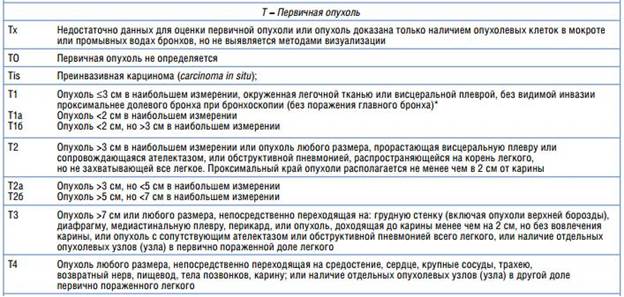

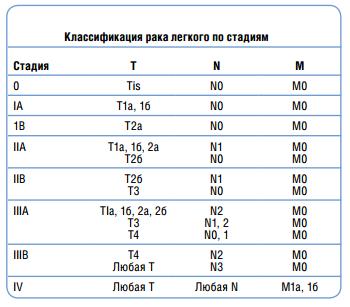
Классификация IASLC (International Association for the Study of Lung Cancer)
Клиника
n Центральный рак лёгкого
n Опухоль, происходящая из слизистой оболочки крупного бронха, проявляет себя довольно рано. При своём росте она раздражает слизистую оболочку бронха, вызывает нарушение бронхиальной проходимости и вентиляции сегмента, доли или всего легкого в виде гиповентиляции и ателектаза. В дальнейшем прорастая нервные стволы и плевру, опухоль вызывает болевой синдром и нарушение иннервации соответствующего нерва (диафрагмального, возвратного или блуждающего), а также картину вовлечения плевры в опухолевый процесс. Присоединяющееся местное метастазирование приводит к появлению вторичных симптомов со стороны пораженных органов и систем.
n Когда опухоль прорастает бронх, появляется кашель, вначале сухой, затем со светлой мокротой, иногда с примесью крови. Возникает гиповентиляция сегмента лёгкого и затем его ателектаз. Мокрота становится гнойной, что сопровождается повышением температуры тела, общим недомоганием, одышкой. Присоединяется раковая пневмония, которая сравнительно легко излечивается, но часто рецидивирует. К раковой пневмонии может присоединиться раковый плеврит, сопровождающийся болевым синдромом.
n Если опухоль прорастает блуждающий нерв, присоединяется осиплость ввиду паралича голосовых мышц. Поражение диафрагмального нерва вызывает паралич диафрагмы. Прорастание перикарда проявляется болями в области сердца.
n Поражение опухолью или её метастазами верхней полой вены вызывает нарушение оттока крови и лимфы из верхней половины туловища, верхних конечностей, головы и шеи. Лицо больного становится одутловатым, с цианотичным оттенком, набухают вены на шее, руках, грудной клетке.
n Периферический рак лёгкого
n Периферическая опухоль в начальной стадии протекает бессимптомно ввиду отсутствия болевых окончаний в лёгочной ткани. В дальнейшем опухолевый узел увеличивается, прорастает бронхи, плевру и соседние органы; впоследствии в центре опухоли могут возникнуть распад и кровотечение.
n При раке лёгкого могут наблюдаться следующие местные симптомы: кашель, выделение крови с мокротой, осиплость голоса, синдром сдавливания опухолью верхней полой вены и смещения средостения, симптомы прорастания опухолью соседних органов. Особенно характерной клинической картиной, в связи с локализацией, проявляется рак верхушки легкого с синдромом Панкоста (Cдавление плечевого сплетения при раке верхней доли легкого. Он проявляется болью в плече, иррадиирующей по ходу локтевого нерва, и деструкцией двух верхних ребер, хорошо различимой на рентгенограмме, нарушение чувствительности руки, слабость мышц руки и атрофия мышц руки, сочетающиеся с синдромом Горнера).
n При раковом плеврите присоединяется синдром сдавливания лёгкого экссудатом.
n К общим симптомам относятся общее ухудшение состояния организма, характерное для развития злокачественных опухолей: интоксикация, одышка, слабость, потеря веса, повышение температуры тела. Для рака лёгкого добавляются также нарушение обмена кальция, дерматит и деформация пальцев по типу «барабанных палочек».
n В запущенных стадиях присоединяются симптомы метастатического поражения жизненно важных органов, а также присоединяющиеся к опухолевому росту процессы распада опухоли и лёгочной ткани, бронхиальной непроходимости, ателектазы, тяжёлые лёгочные кровотечения.
Диагностика
- Клиническое обследование
n Первичные ранние симптомы (кашель, кровохарканье, одышка и боль в груди)
n Вторичные, более поздние симптомы, обусловленные осложнениями при развитии опухоли (воспалительные процессы, прорастание соседних органов, метастазы)
n Общие симптомы, характерные для влияния злокачественных опухолей на организм (общая слабость, утомляемость, снижение работоспособности и т. д.)
- Рентгенологическая диагностика
n Является одним из основных методов диагностики опухолей лёгкого и позволяет своевременно обнаружить его у 80 % больных.
n В качестве скринингового метода используется флюорография, которая обычно проводится во время профилактических медосмотров.
n При выявлении изменений (солитарный лёгочный узел, ателектаз и т.д.) на флюорограмме или при наличии клинических показаний применяют рентгенографию в двух проекциях и компьютерную томографию. Кроме того, компьютерная томография является наиболее информативным методом диагностики метастазов в других органах.
- Бронхоскопия
n Ппозволяет визуально исследовать трахею, главные, долевые, сегментарные, субсегментарные бронхи и, в некоторых случаях, бронхи 6-го, 7-го и более порядков. При этом можно непосредственно увидеть опухоль и осуществить её биопсию. Бронхоскопия считается обязательной при подозрении на рак лёгкого.
- Трансторакальная пункционная биопсия
n Применяется при невозможности проведения других методов (бронхоскопия, катетеризация бронхов, анализ мокроты). Показаниями к её проведению являются:
n округлое образование в любой зоне лёгкого
n подозрение на метастаз в лёгком опухоли с другой локализацией
n множественные внутрилёгочные шаровидные тени
n При трансторакальной пункции проводят прокол грудной клетки, отбирают пробу непосредственно из опухоли и исследуют клетки под микроскопом. Такой метод диагностики позволяет подтвердить диагноз у значительного числа больных (62-87 % случаев в зависимости от локализации опухоли).
- Ультразвуковая диагностика
n Является эффективным методом выявления врастания злокачественной опухоли в структуры стенки, масштабного затемнения лёгочной ткани (из-за её уплотнения, плеврального выпота и др.), а через ткань безвоздушного лёгкого получается увидеть непосредственно опухолевый узел.
n Такая диагностика является безопасной, простой и сравнительно недорогой. Она позволяет определить опухолевое поражение органов средостения: верхней полой вены, перикарда и камер сердца, правой и левой лёгочных артерий, лёгочных вен, аорты, пищевода, левого предсердия, а также степень применимости хирургического лечения опухоли.
Дифференциальная диагностика
Рак легкого в первую очередь следует дифференцировать с острой пневмонией затяжного течения, рецидивирующей пневмонией, абсцессом легких и кистой, туберкулезом легких и синдромом средней доли.
Дифференциальная диагностика ракового обструктивного пневмонита и первичной острой пневмонии основывается на онкологической настороженности в случае рецидивирующей или нетипичной пневмонии у курящих лиц без "легочного" анамнеза в ракоопасном возрасте (40 лет и старше). В настоящее время должно быть правилом бронхологическое исследование таких больных.
Обструктивный пневмонит, или вторичная пневмония, — это неспецифический бактериальный воспалительный процесс, возникший дистальнее опухоли в зоне гиповентиляции или ателектаза. У большинства больных обструктивный пневмонит имеет острое начало, нередко стимулируя крупозную пневмонию. Иллюзорное представление о том, что это первичная острая пневмония, закрепляется быстрым эффектом антибиотиков и клиническим улуч??ением состояния больного. Через некоторое время неизбежно развивается очередная вспышка обструктивного пневмонита, которая протекает с более выраженными клинико-рентгенологическими симптомами и хуже поддается антибактериальному и противовоспалительному лечению.
Абсцесс легкого в 40% случаев обусловлен различными злокачественными новообразованиями. Поэтому в каждом случае абсцесса легкого нужно вначале исключить бронхогенный рак. При центральном обтурирующем раке нагноение чаще всего возникает в зоне ателектаза или в возникшем на его почве обструктивном пневмоните. При периферическом раке вторичное нагноение наслаивается на распадающуюся опухоль. Абсцесс может возникнуть в других участках легкого вследствие аспирации частиц опухоли или гноя из ранее сформированных очагов. В отличие от банального нагноения для абсцесса ракового происхождения типичны хроническое рецидивирующее течение, локализация в задних сегментах легкого, толстая стенка с неровными внутренними очертаниями, эксцентричное расположение полости, увеличение прикорневых лимфатических узлов. В ряде случаев отсутствие уверенности в истинной причине абсцесса легкого является показанием к пробной торакотомии.
Синдром средней доли — это хронический воспалительный процесс в средней доле, развивающийся на почве стеноза среднедолевого
бронха неопухолевого происхождения с ателектазом средней доли. Следует отметить, что раковое поражение средней доли составляет только 8—10% среди всех случаев первичного рака легкого. Обычно поражение средней доли обусловлено воспалительным процессом, в том числе специфическим, что объясняется ее анатомическими особенностями. Синдром средней доли рентгенологически характеризуется неоднородностью тени с ячеистыми просветлениями и преимущественным поражением одного, чаще наружного, сегмента. При раке средняя доля обычно уменьшена, тень ее однородна, поражены ее оба сегмента, выражена связь с корнем легкого, имеются четкие признаки нарушения проходимости среднедолевого бронха (симптом "культи" бронха). Поэтому при подозрении на раковое поражение средней доли необходима бронхоскопия с биопсией. Если истинная природа заболевания остается неизвестной, следует использовать пробную торакотомию.
Лечение НМРЛ
I и II стадии НМРЛ
Оперативное лечение
n Лобэктомия с лимфодиссекцией является стандартом лечения больных I и II стадий НМРЛ, приводя к 69-89% 5-летней выживаемости при pIA, 52-75% при pIB, 45-52% при pIIA и 33% при pIIB. Пневмонэктомия при этих стадиях выполняется крайне редко. Послеоперационная летальность при таких операциях составляет 3,7% (1-7,6%). В специализированных центрах этот показатель не превышает 2%.
n Лучевая терапия может быть предложена пациентам с противопоказаниями к операции из-за сопутствующей патологии или при отказе больного от хирургического вмешательства
