Болезни пульпы и периапикальных тканей зуба
Пульпит– это воспаление пульпы зуба,наиболее часто встречающийся в ней патологический процесс. Другие изменения пульпы называют реактивными.
Классификация. По этиологии различают пульпиты: стерильные, обусловленные физическими и химическими факторами: травматический, термический (например, при обработке зуба под искусственную коронку), лучевой, декомпрессионный, токсический (в том числе,ятрогенный, вызванный медикаментозными средствами и пломбировочными материалами при нарушении технологии лечения); инфекционные(чаще – бактериальные).
По локализации в пульпе: коронковый, тотальный, корневой.
Клинико-морфологические виды пульпита: острый серозный очаговый и диффузный; острый гнойный очаговый (абсцесс) и диффузный (флегмона); хронический гранулирующий; хронический фиброзный; гангренозный (гангрена пульпы).
В зависимости от реакции на лечение: обратимые и необратимые (переходным пунктом часто бывает бактериальная инвазия пульпы).
Острый серозный пульпит бывает очаговым (часто вблизи от кариозной полости) и диффузным,часто стерильным и обратимым (с полной репарацией - реституцией поврежденной пульпы), протекает обычно в течение нескольких часов. Однако может переходить в острый гнойный или хронический пульпит.
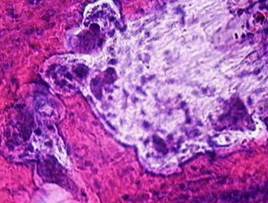
Острый очаговый гнойный пульпит(абсцесс пульпы) развивается при бактериальной инвазии пульпы (рис. 14).
| |
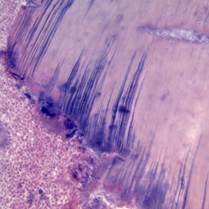
Рис. 14.Острый очаговый гнойный пульпит. В коронковой части пульпы зуба очаговое скопление нейтрофильных лейкоцитов (гнойный экссудат) с гистолизом ткани пульпы и колониями микроорганизмов (абсцесс), воспалительная гиперемия, диапедезные кровоизлияния и отек. Ретроградная деминерализация твердых тканей зуба. Дентинные канальцы заполнены базофильными колониями бактерий (базофильные полоски - 1). Окраска гематоксилином и эозином, х 100.
Острый диффузный гнойный пульпит (флегмона пульпы) распространяется на коронковую и корневую пульпу. Она приобретает сероватую окраску, а множественные абсцессы в ней выглядят как мелкие желтоватые точки. Под влиянием гнойного экссудата происходит деструкция нервных волокон, что объясняет уменьшение в поздних стадиях характерной интенсивной боли.
Хронический пульпит,так же как и острый, обычно является следствием кариозного процесса. Он может быть самостоятельной нозологической формой или являться исходом острого пульпита.
Гранулирующий пульпит характеризуется замещением пульпы грануляционной тканью с петрификатами и дентиклями, с хронической вопалительной инфильтрацией, гибелью одонтобластов, лакунарным рассасыванием дентина, замещением его остеодентином (рис. 15).
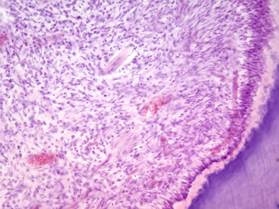
Рис. 15.Хронический гранулирующий пульпит. Созревающая грануляционная ткань с лимфо-макрофагальной, с примесью лейкоцитов, инфильтрацией, воспалительная гиперемия, баллонная дистрофия одонтобластов. Окраска гематоксилином и эозином, х 200.
Его особой формой является хронический гипертрофический пульпит (полип пульпы).Он встречается преимущественно у детей и у лиц молодого возраста с кариозным разрушением коронки зуба. Избыточная грануляционная ткань выступает за пределы пульпарной полости в виде своеобразного грибовидного разрастания (полипа) с изъязвленной поверхностью. Поверхность полипа может быть представлена многослойным плоским эпителием, «наползающим» из прилежащих отделов десны.
Хронический фиброзный пульпит формируется в исходе гранулирующего пульпита при созревании грануляционной ткани. Полость зуба при этом заполнена белесоватой плотной рубцовой тканью с очагами гиалиноза стромы, петрификатами и дентиклями (рис. 16).
| |
| |
| |
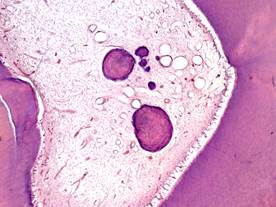
Рис. 16.Хронический фиброзный пульпит: склероз и атрофия пульпы, псевдокисты, петрфикаты (1), дентикли (2), колликвационный некроз одонтобластов (3). Окраска гематоксилином и эозином, х 100.
Гангренозный пульпит (гангрена пульпы) встречается редко. Его включение в группу хронических пульпитов условно, т.к. он представляет собой некроз пульпы при вскрытой полости зуба. Впоследствии образовавшийся тканевой детрит серовато-черного цвета уплотняется и инкапсулируется. Часть пульпы может сохранять жизнеспособность.
Осложнения и исходы. Обычно продолжительность острого гнойного пульпита составляет 3-5 дней. Гнойный пульпит, особенно диффузный, без лечения обычно заканчивается гибелью пульпы, формированием хронического пульпита или фиброза и атрофии пульпы. Хронические пульпиты приводят к атрофии и функциональной недостаточности пульпы. Осложнением острого пульпита или обострения хронического является острый апикальный (верхушечный) периодонтит.
Реактивные изменения пульпыразделяют на альтеративные, дисциркуляторные и приспособительные.
Альтеративные изменения включают в себя,прежде всего, обратимые (до определенного предела) внутриклеточные накопления в одонтобластах: гидропическую (вакуольную) и жировую дистрофии, которые развиваются обычно при пульпитах, мукоидное и фибриноидное набухание соединительной ткани и стенок сосудов пульпы (например, при ревматических болезнях), а также некроз (гангрену) пульпы.
Гиалиноз стромы и стенок сосудов пульпыпри хронических пульпитах носит местный характер, но может быть, особенно сосудов, проявлением общих заболеваний (артериальной гипертензии, сахарного диабета, ревматических заболеваний и т.д.).
Некрозом называют гибель ткани пульпы при закрытой полости зуба, а гангреной — при вскрытой. Некроз пульпы может быть частичным или тотальным.
Дисциркуляторные изменения.Нарушения крово- и лимфообращения в ткани пульпы могут носить местный характер (травма, воспаление) или быть проявлением общих дисциркуляторных расстройств.
Приспособительные процессы. Атрофия пульпы делает рельефным ее соединительнотканную строму (сетчатая атрофия пульпы), при этом снижается ее трофическая способность обеспечения продукции дентина.
Склероз пульпыбывает очаговым и тотальным при распространении на всю пульпарную камеру, что часто наблюдается как исход хронического фиброзного пульпита.
Петрификация пульпы —одно из частых ее реактивных изменений. В пульпе встречаются: некрокальциноз—обызвествление некротических масс); фиброкальциноз — отложение солей кальция в очагах склероза пульпы, т.е. в рубцовой ткани; тромбокальциноз — обызвествление тромботических масс.
Дентикли—изолированные включения дентина в пульпе или в слое дентина зуба. Они формируются одонтобластами и состоят из репаративного дентина. По локализации дентикли бывают интрапульпарные (свободные), окруженные пульпой; париетальные (пристеночные) — на границе слоя дентина и ткани пульпы; интерстициальные (интраденталные) — в толще слоя дентина. По строению дентикли бывают высокодифференцированными (представлены зрелым дентином, подобным заместительному ирригулярному дентину кариозной полости) и низкодифференцированными (состоят из участков, представленных дентином и кальцинатами).
Приспособительные процессы также включают в себя формирование вторичного, заместительного или иррегулярного дентина,что, в частности, характерно для поздних стадий кариеса.
Интрапульпарные кисты (псевдокисты), представляют собой полости в ткани пульпы, не встречающиеся в норме, бывают солитарные (единичные) и множественные. Причины их возникновения различны, от воспалительных, до реактивных процессов.
Апикальный (верхушечный) периодонтит представляет собой воспаление периапикальных тканей, имеющее самостоятельное нозологическое значение. Существует также маргинальный периодонтит (воспаление маргинального периодонта) — проявление пародонтита.
Классификация. По этиологии выделяют инфекционный и неинфекционный (травматический, токсический, в том числе, ятрогенный)апикальный периодонтит. Возбудителями инфекционного периодонтита являются, в основном, стрептококки и стафилококки. Неинфекционный периодонтит связан с попаданием лекарственных средств, с травмами (зубные протезы, вредные привычки, профессиональные заболевания).
Клинико-морфологические формы: острый (серозный и гнойный); хронический - гранулирующий, гранулематозный (простая гранулема; сложная или эпителиальная гранулема; кистогранулема), фиброзный.
Патогенез. Самый частый путь распространения инфекции в периапикальные тканичерез отверстие верхушки зуба — нисходящий из воспаленной пульпы, реже встречается контактный— из соседних тканей (костная альвеола, маргинальный периодонт, цемент) при пародонтите, остеомиелите, кариесе цемента, еще реже – восходящий (гематогенный или лимфогенный).
При остром серозном апикальном периодонтите в околоверхушечных тканях наблюдается острое серозное воспаление, а при остром гнойном апикальном периодонтите развиваются абсцесс (рис. 17) или флегмона. Гноный периодонтит сопровождается перифокальным серозным воспалением окружающих мягких тканей с их выраженным отеком (флюс, лат. - parulis) и периоститом. Характерен выраженный болевой синдром, появляется подвижность зуба, у пациента также создается ощущение «выросшего зуба». Длительность заболевания - от 2-3 сут до 2 нед.
| |
| |
| |
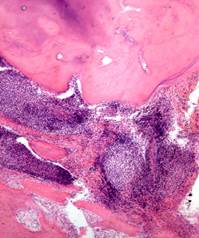
Рис. 17.Острый гнойный апикальный периодонтит.В ткани зубной связки в области верхушки корня зуба обильное скопление нейтрофильных лейкоцитов (гнойный экссудат) с гистолизом периапикальных тканей (апикальный периодонтальный абсцесс – 1), 2 - дентин, 3 – кость альвеолы. Окраска гематоксилином и эозином, х 100.
Воспалительный процесс может распространяться под надкостницу или в челюстную кость с развитием острого гнойного остеомиелита, а на верхней челюсти — одонтогенного синусита (гайморита). В дальнейшем прогрессирующий в костномозговых пространствах воспалительный процесс может достигнуть периоста и вызвать образование субпериостального (поднадкостничного) абсцесса.В последующем может развиться субмукозный абсцесс.Возможно дальнейшее прогрессирование нагноительного процесса или рассасывание экссудата и образование рубца, или переход патологического процесса в хронический апикальный периодонтит.
Хронический апикальный гранулирующий периодонтит характеризуется разрастанием в околоверхушечной области зуба грануляционной ткани с задержкой ее созревания, с очаговой или диффузной воспалительной инфильтрацией. Происходит резорбция костной ткани зубной альвеолы, разрушение компактного вещества кости и надкостницы, а также твердых тканей корня зуба (цемента и дентина). Наблюдается лакунарное рассасывание участков дентина макрофагами с замещением его остеодентином (Б.И.Мигунов, 1963). Грануляции и воспалительная инфильтрация могут распространяться на околочелюстные мягкие ткани. При обострении воспалительный процесс часто принимает характер гнойного, образуются абсцессы. В таких случаях иногда в области верхушки корня зуба открывается десневой свищ,через который выделяется гной. Также может возникать свищевой ход, открывающийся на коже (наружный свищ), при этом по расположению свища с немалой степенью вероятности можно судить о локализации хронического гранулирующего периодонтита.
Хронический апикальный гранулематозный периодонтит характеризуется развитием периапикальной «гранулемы». Это образование не имеет ничего общего с гранулемой в современном понимании данного термина с позиций общей патологии. Периапикальная гранулема представляет собой шаровидное или овальное образование, плотно прикрепленное к верхушке корня зуба. Она располагается внутри резорбированной кости зубной альвеолы и на рентгенограммах имеет вид четко ограниченного фокуса просветления. По мере роста периапикальной гранулемы прогрессирует разрушение костной ткани. Гранулема состоит из грануляционной ткани с хронической воспалительной инфильтрацией, окруженной плотной капсулой из зрелой соединительной ткани (простая гранулема). Можно встретить тельца Русселя, кристаллы холестерина, гигантские клетки инородных тел (рис. 18)
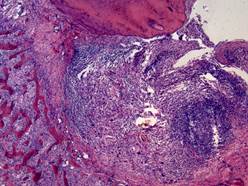
Рис. 18.Хронический апикальный гранулематозный периодонтит (простая гранулема). В области верхушки корня зуба грануляционная ткань с воспалительной инфильтрацией, окруженная фиброзной капсулой. Костная ткань в области гранулемы разрушена. Окраска гематоксилином и эозином, х 60.
Среди грануляционной ткани могут разрастаться разной величины и формы тяжи многослойного плоского эпителия, дифференцирующегося из остатков одонтогенного эпителия в периодонте - островков Малассе (эпителиальная гранулема). Объем эпителиальных включений и форма таких комплексов могут быть различными (рис. 19).
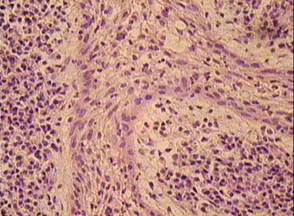
Рис. 19.Хронический апикальный гранулематозный периодонтит (эпителиальная гранулема). Тяжи неороговевающего плоского эпителия из островков Малассе, пронизывающие грануляционную ткань с воспалительоной инфильтрацией. Окраска гематоксилином и эозином, х 200.
Эпителиальная гранулема вследствие развития воспалительных, дистрофических и некробиотических процессов в грануляционной ткани со временем трансформируется в кистогранулему,которая отличается полостью, выстланной многослойным плоским неороговевающим эпителием одонтогенного происхождения. Кистогранулема может достигать в диаметре 0,5 — 1 см (рис. 20, 21). Позже она может трансформироваться в радикулярную (корневую) кисту челюстной кости (см. раздел кисты челюстных костей).

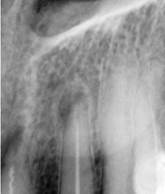
Рис. 20.Кистогранулема (стрелка). Рентгенограмма.
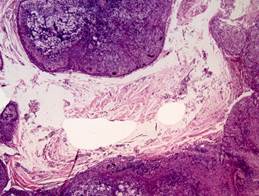
Рис. 21.Кистогранулема. Детрит с кристаллами холестерина в формирующейся полости кистогранулемы, стенки которой представлены созревающей грануляционной тканью с воспалительной инфильтрацией и местами покрыты многослойным плоским эпителием. Окраска гематоксилином и эозином, х 60.
Хронический фиброзный апикальный периодонтит характеризуется разрастанием в околоверхушечной области грубоволокнистой соединительной ткани. Эта форма периодонтита неактивная и самая благоприятная.
Осложнения и исходы. В благоприятных случаях в исходе апикального периодонтита при адекватном и своевременном лечении может происходить восстановление ранее резорбированной костной ткани зубной альвеолы и формирование фиброзного периодонтита. При любом виде хронического апикального периодонтита могут наблюдаться обострения воспалительного процесса с образованием абсцессов. Осложнениямихронического, реже — острого апикального периодонтита являются абсцессы и флегмоны в щелевидных пространствах мягких тканях лица и шеи с риском развития септического тромбоза пещеристого синуса, абсцесса головного мозга или гнойного менингита, а также гнойного медиастенита. Кроме того, опасен отек гортани, что может привести к смерти в результате асфиксии. Также к числу наиболее серьезных, нередко смертельных осложнений апикального периодонтита относят остеомиелит челюстных костей, одонтогенный сепсис, ангину Людвига (вызванная стрептококками группы А гнилостно-некротическая флегмона клетчатки дна полости рта, окологлоточного и крыловидно-челюстного пространства и шеи).
Гнойно-воспалительные процессы, при которых входными воротами инфекции явился зуб, получили название одонтогенные инфекции. Для них характерен преимущественно контактный путь распространения. Наиболее частыми источниками одонтогенной инфекции являются хронические формы апикального периодонтита с обострением, нагноившиеся радикулярные кисты, альвеолиты (воспаление костной альвеолы после удаления зуба).
При распространении воспалительного процесса в ткань челюстных костей в условиях сенсибилизации к инфекции развивается остеомиелит челюсти (см. раздел олезни челюстных костей), который позже может стать источником одонтогенного сепсиса. Онтогенный сепсис — это сепсис, при котором входными воротами и септическим очагом является кариес и его осложнения: апикальный периодонтит, периостит, остеомиелит, абсцессы и флегмоны мягких тканей лица, шеи, дна полости рта и т.д.
Болезни десен и пародонта
Пародонт включает в себя ткани, окружающие зуб: десну, периодонт, альвеолярную кость, а также цемент зуба. Выделяют морфо-функциональный комплекс «зубодесневой сегмент». В Международной классификации стоматологических заболеваний, а также в Международной и Российской анатомической номенклатуре анатомических терминов (2003), термин «пародонт» отсутствует, вместо него употребляется термин «периодонт». В связи с этим, вместо термина «пародонтит» в зарубежной литературе применяют термин «периодонтит».
Классификация. Согласно Международной классификации выделяют следующие болезни десен и пародонта (периодонта): заболевания десен; пародонтит; пороки развития и приобретенные дефекты десен и пародонта; опухолеподобные, предопухолевые поражения и опухоли.
Отечественная классификация включает клинико-морфологические формы: гингивит; пародонтит; пародонтоз; десмодонтоз (прогрессирующий пародонтолиз); пародонтомы (эпулисы - опухолеподобные поражения десен и пародонта); предопухолевые поражения и опухоли.
Этиология воспалительных заболеваний десен и пародонта связана сфакультативной микрофлорой рта, основой зубного налета, колонизирующей поверхность зубов — 12 видов бактерий из более, чем 500, изолированных из зубодесневой борозды (Porphyromonas gingivalis, Actinobacillus actinomycetemcomitans, Bacteroides forsythus, Prevotella intermedia, Treponema denticola и др.).
Патогенез остается не ясным. Сосудистая, неврогенная, аутоиммунная и другие теории патогенеза не раскрывают всех особенностей их развития. Принято выделять местные и общие факторы патогенеза.
Общие факторы: пубертатный период и беременность (периоды гормональной перестройки организма); заболевания с нарушениями кровообращения и микроциркуляции (артериальная гипертензия, атеросклероз, ревматические болезни, сахарный диабет, болезнь Иценко-Кушинга, гипо- и гипертиреоз и т.д.); заболевания органов пищеварения (язвенная болезнь, хронический гепатит и др.), авитаминозы, некоторые инфекционные болезни и болезни кроветворных органов. Большую роль играют генетически детерминированные индивидуальные особенности иммунной системы.
Местные факторы: зубная бляшка (зубной налет), травма (зубные камни, дефекты лечения зубов и протезирования), аномалии прикуса, развития зубов (их скученность и дистопия), аномалии развития мягких тканей полости рта (мелкое преддверие, короткая уздечка губ, неправильное ее прикрепление и др.).
Гингивит— это группа заболеваний с развитием воспаления десны. Зубодесневое прикрепление при гингивите не нарушено. Повышенной склонностью к развитию гингивита отличается пубертатный период (пубертатный гингивит), а после после 60 лет его частота достигает практически 100%. Женщины болеют реже, чем мужчины. Развитие гингивита у женщин отмечается под влиянием повышенной концентрации прогестерона в период беременности (гингивит беременных) или при применении некоторых оральных контрацептивов (прогестеронзависимый гингивит).
Гингивит может быть первичным или вторичным, симптоматическим, проявлением ряда болезней, причем иногда как их первый клинический признак (гипо- и авитаминозы — цинга, скорбут, пеллагра, эндокринные болезни — сахарный диабет, заболевания крови и т.д.).
Классификация. Международная классификация выделяет гингивит:
- вызванный зубными бляшками: только зубными бляшками; модифицированный системными факторами (болезнями эндокринной системы, крови и др.), лекарственными препаратами (лекарственная гипертрофия десен, лекарственный гингивит) и нарушением питания (гингивит при дефиците витамина С и др.);
- не связанный с зубными бляшками: бактериальный, вирусный (первичный и вторичный герпетический гингивит, вызванный вирусом папилломы человека — остроконечные кандиломы, папилломы и др.), микотический (кандидоз и др.), наследственный (наследственный фиброматоз и др.), поражения при системных заболеваниях (при болезнях кожи и слизистых оболочек, при аллергических реакциях и др.), травматические поражения (ятрогенные и др.);
- некротический язвенный гингивит (болезнь Венсана).
В отечественной классификации различают первичный и вторичный (при системных болезнях) гингивит и его клинико-морфологические формы: катаральный (серозный), эрозивно-язвенный (включая острый язвенно-некротический гингивит Венсана или фузоспирохетоз), гипертрофический (отечная и фиброзная формы), плазмоцитарный (атипический гингивостоматит), гранулематозный, десквамативный, атрофический.
По этиологии и патогенезу выделяют травматический гингивит (при нависающей над десной пломбой, перегрузке группы зубов и др.; термический — при ожоге; лучевых воздействиях и др.); химический (в том числе, при профессиональных интоксикациях — хронической интоксикации свинцом, ртутью и т. д., к этой же группе относят гингивит курильщиков); при иммунных дефицитах, аллергический, инфекционно-аллергический, аутоиммунный; инфекционный (вирусный, бактериальный, микотический, который может быть проявлением генерализованной, например, гингивит при ОРВИ у детей, или местной инфекции); медикаментозный (ятрогенный).
По распространенности: папиллит (воспаление межзубного сосочка), маргинальный гингивит (воспаление свободного края десны), локализованный (очаговый) и генерализованный (диффузный) гингивит;
По течению: острый, хронический и рецидивирующий;
По степени тяжести: легкий (поражение преимущественно межзубной десны); средне-тяжелый (поражение межзубной и маргинальной десны); тяжелый (поражение всей десны, включая альвеолярную).
При гипертрофическом гингивите (рис. 22) по степени выраженности гипертрофии десны: легкая (десна прикрывает коронку зуба на 1/3); средне-тяжелая (десна прикрывает коронку до половины); тяжелая (десна прикрывает коронку более чем наполовину).
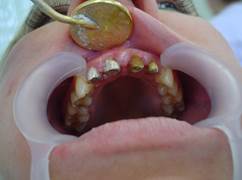
Рис. 22. Гипертрофический локализованный гингивит.
Гингивиты характеризуются экссудативным или продуктивным воспалением, а также дистрофическими, гиперпластическими или склеротическими изменения тканей десны.
Острые формы гингивита. Воспалительный инфильтрат вначале локализован в соединительной ткани десны, примыкающей к десневой борозде. Наблюдаются отек, кровоизлияния, а на поздних этапах развивается склероз тканей десны (рис. 22).
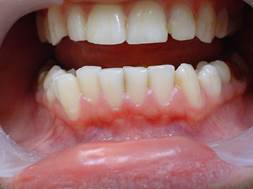
Рис. 23. Острый генерализованный серозный гингивит.
Хронический гингивит характеризуется волнообразным течением, с периодами обострения, сменяющимися периодами ремиссии.
В стадию обострения воспалительного процесса достоверными гистологическими признаками являются (рис. 24):
- смешанный воспалительный инфильтрат слизистой оболочки десны, состоящий из макрофагов, лимфоцитов, плазматических клеток и нейтрофильных лейкоцитов;
- акантоз многослойного плоского эпителия десны с участками гиперкератоза, наличие интраэпителиальных нейтрофильных лейкоцитов; иногда очаги некроза многослойного плоского эпителия десны с формированием эрозивно-язвенной формы гингивита;
- грануляционная ткань, лимфоидные фолликулы в собственной пластинке слизистой оболочки.
Ремиссия воспалительного процесса сопровождается редукцией воспалительного инфильтрата, уменьшением в нем числа лейкоцитов, особенно интраэпителиальных, созреванием грануляционной ткани. В финале возможно полное восстановление структуры десны.
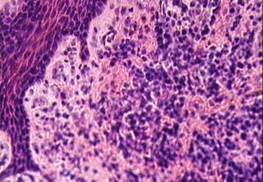
Рис. 24.Хронический гингивит. Разрастание грануляционной ткани с воспалительной инфильтрацией в ткани десны, акантоз эпителия. Окраска гематоксилином и эозином, х 200.
Распространен хронический гиперпластический гингивит, обусловленный ротовым дыханием (типичен при нарушениях носового дыхания, а также у больных бронхиальной астмой).
Острый язвенно-некротический гингивит (болезнь Венсана, фузоспирохетоз, «окопный рот», «изрытый рот») — оппортунистическая инфекция у ослабленных больных, при иммунодефицитных синдромах, например, при ВИЧ-инфекции. Вызывается симбиозом палочки Плаута–Венсана (Fusobacterium fusiforme) и спирохеты Венсана (Treponema vincentii) — микроорганизмами, постоянно присутствующими в полости рта.
Измененияначинаются с некроза и изъязвления межзубных сосочков, которые в последующем могут распространиться на десневой край. Гистологическиепризнаки острого язвенно-некротического гингивита неспецифичны. Имеется неприятный гнилостный запах изо рта. Иногда отмечается лихорадка и лимфаденопатия, часто — зубные камни.
Некротически-язвенный процесс может распространяться на пародонт (язвенно-некротический пародонтит Венсана), слизистую оболочку мягкого нёба и миндалины (язвенно-плёнчатая ангина Венсана). Фибринозно-гнойная плёнка, покрывающая миндалины, грязно-зелёного цвета, при ее отторжении открываются язвы (дифтеритическое воспаление).
Грозным осложнением язвенно-некротического гингивита является нома (гангренозный стоматит, при котором могут поражаться губы, слизистая оболочка щек, глубокие ткани лица, челюсти). Нома наблюдается преимущественно у детей, ослабленных больных. Причиной являются бактерии, в том числе Treponema vincenti и Bacteroides melaninogenicus. В типичных случаях нома начинается с появления на десне маленького пузырька или язвы. Инфицированные некротические ткани черного цвета (вид гангрены), возможны перфорации щеки. Смерть может быть связана с развитием пневмонии, сепсиса.
Плазмоцитарный гингивит (атипический аллергический гингивостоматит) может быть аллергическим и идиопатическим. Происходит диффузное увеличение десен, поверхность которых становится эритематозной (гиперемированной). Хронический воспалительный инфильтрат представлен преимущественно плазматическими клетками, со стороны покровного многослойного плоского эпителия десны — спонгиоз (межклеточный отек), интраэпителиальные микроабсцессы. Воспалительный процесс может распространяться на небо. Характерно быстрое развитие стоматита, который часто усиливается средствами для чистки зубов, а также горячей или холодной пищей. На участках, лишенных зубов, обычно отмечаются менее интенсивные изменения.
Гранулематозный гингивит может быть обусловлен попаданием в десну инородных частиц, в т.ч. материалов, применяемых в стоматологической практике (элементы, содержащиеся в зубной профилактической пасте, частицы золота, никеля и т.д.) и характеризуется развитием гранулем. Поражения десны (красные или красно-белые пятна диаметром менее 2 см), чаще в области межзубных сосочков, могут быть единичными и многоочаговыми.
Десквамативный гингивит — клинический термин, обозначающий усиленное отторжение (десквамацию) покровного эпителия десны. В большинстве случаев десквамативный гингивит является местным проявлением ряда заболеваний (рубцового пемфигоида, плоского лишая, обыкновенной пузырчатки, приобретенного буллезного эпидермолиза, СКВ, хронического язвенного стоматита и т.д.). В части случаев причина его возникновения остается неясной. Считают, что такой десквамативный гингивит является следствием гормональных нарушений, аномальной локальной иммунной реакцией на некоторые вещества, содержащиеся в зубных бляшках. Он характеризуется эритемой, десквамацией покровного эпителия, болезненностью и кровоточивостью. Десквамации эпителия может предшествовать образование пузырьков, содержащих прозрачную или кровянистую жидкость. Возможно развитие эрозий.
Осложнения и исходы. Острый гингивит при устранении вызвавшей его причины может закончиться выздоровлением. Хронический гингивит нередко является предстадией пародонтита.
Пародонтит— гетерогенная группа заболеваний с воспалительными изменениями и нарушением репарации всех тканей пародонта. Развивается хроническое иммунное продуктивное воспаление с аутоиммунным компонентом. Болезнь начинается с маргинального гингивита и приводит к разрушению зубодесневого соединения, появлению патологических пародонтальных карманов с расшатыванием и последующим выпадением зубов.
Классификация:
- хронический пародонтит (локализованный и генерализованный);
- агрессивный пародонтит (локализованный и генерализованный пародонтит взрослых, быстротекущий препубертатный, ювенильный пародонтит);
- пародонтит как проявление системных заболеваний (гематологических, наследственных, иммунных и др.);
- некротический язвенный пародонтит (при прогрессировании язвенно-некротического гингивита);
- пародонтальный абсцесс;
- пародонтит, вызванный поражением эндодонта;
По распространенности: локальный (очаговый) и генерализованный (диффузный).
По течению: острый и хронический (с фазами обострения и ремиссии).
По стадиям развития и степени тяжести:
- начальная стадия. Начало деструкции костной ткани межзубных перегородок в виде разволокнения или исчезновения компактной пластинки, явлений остеопороза, незначительного снижения высоты межзубных перегородок (не превышает 1/4 длины корня зуба), глубина пародонтального кармана не более 2,5 мм;
- стадия развившихся изменений (три степени тяжести):
а) легкая — глубина пародонтального кармана не превышает 2,5-3,5 мм, убыль альвеолярной кости до 1/3 длины корня зуба, неполная подвижность зубов;
б) средне-тяжелая — глубина пародонтального кармана 3,5-5 мм, убыль альвеолярной кости до 1/2 длины корня зуба, подвижность зубов 1-й, реже —2-й степени, тремы, диастемы (рис. 25);
в) тяжелая — глубина пародонтального кармана более 5 мм, убыль альвеолярной кости более 1/2 длины корня зуба, подвижность зубов 2-3-й степени (рис. 26, 27). В дальнейшем — полная резорбция костной ткани лунки зуба (верхушка корня зуба держится мягкими тканями, зуб, лишенный связочного аппарата, выталкивается из своего ложа).
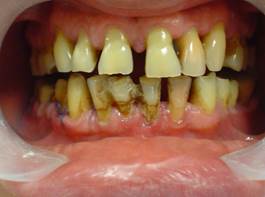
Рис. 25.Хронический генерализованный пародонтит средне-тяжелой степени.
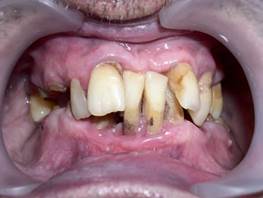
Рис. 26. Хронический генерализованный пародонтит тяжелой степени.
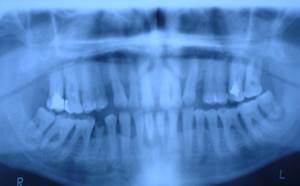
Рис. 27.Хронический генерализованный пародонтит тяжелой степени. Рентгенограмма.
Патологический процесс начинается с воспаления десны и проявляется хроническим катаральным или гипертрофическим маргинальным гингивитом. Первоначальные изменения начинаются в десневой борозде после образования зубного налета и зубной бляшки или камня. Она углубляется и образуется «псевдокарман». Воспалительный инфильтрат представлен макрофагами, лимфоцитами и плазмоцитами. В просвете десневых борозд образуется над- и поддесневой налет с колониями бактерий. Развивается реактивная пролиферация или образуются эрозии покровного эпителия. Постепенно разрушается подлежащая соединительная ткань, в том числе и периодонтальная связка в области зубодесневого соединения. На этой и последующих стадиях болезнь обозначают термином «пародонтит» (рис. 28).
| |
| |
| |
| |
| |
| |
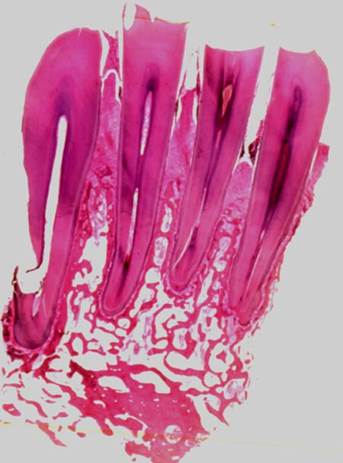
Рис. 28.Пародонтит: а – пародонтальный карман (1), наддесневой и поддесневой зубные камни (2), горизонтальная и вертикальная остеокластическая резорбция костной ткани зубной лунки (3). Гистотопограмма, окраска гематоксилином и эозином, х 6.
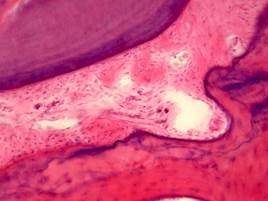
Уже на ранней стадии пародонтита имеются признаки резорбции кости: пазушной, лакунарной, гладкой. Наиболее частый вид рассасывания — лакунарная резорбция, начинающаяся с области гребнязубных лунок, когда в лакунах появляются остеобласты и происходит горизонтальное рассасывание гребня лунок (рис. 29).
а б
Рис. 29.Пародонтит. Гладкая (а) и остеокластическая (б) лакунарная резорбция костной ткани с горизонтальным рассасыванием гребня лунок. Окраска гематоксилином и эозином, а – х 400, б – х 600.
При вертикальном рассасывании остеокласты и очаги рассасывания находятся по длине межзубной перегородки со стороны пародонта. Одновременно происходит лакунарная резорбция костных балок в теле челюстных костей. Все это ведет к расширению костно-мозговых пространств и к формированию патологического пародонтального (зубодесневого) кармана.
При обострении заболевания глубина пародонтального кармана увеличивается, по его глубине определяют степень пародонтита. Наружная стенка кармана и ее дно представлены грануляционной тканью, покрытой и пронизанной тяжами многослойного плоского эпителия. Эпителий достигает верхушки зуба, а грануляционная ткань инфильтрирована нейтрофильными лейкоцитами, плазматическими клетками, лимфоцитами, макрофагами. Из пародонтальных карманов, особенно в период обострения, выделяется гной (альвеолярная пиорея). В дальнейшем в альвеолярных отростках прогрессирует остеопороз, хорошо определяемый рентгенологически.
При пародонтите наблюдается резорбция цемента с формированием цементных и цементнодентинных ниш. Одновременно идет образование цемента — гиперцементоз. В пульпе зубов возникают реактивные изменения в виде атрофии, петрификации.
Атрофия альвеолярного гребня зубов затрудняет протезирование у больных. Очаг гнойного воспаления в пародонте (особенно пародонтальный абсцесс) может стать септическим — источником сепсиса.
Агрессивный пародонтит (рис. 30) отличается ранним началом и быстрым прогрессированием заболевания. Патогенез агрессивного пародонтита связывают не с образованием зубных бляшек и зубных камней, а с дефектами иммунной системы: иммунным дефицитом, усиленным ответом Т-лимфоцитов на антигены Porphyromonas gingivalis. Выявлена генетическая предрасположенность, характерен генотип HLA-DRB1, а также определенный генотип интерлейкина I.
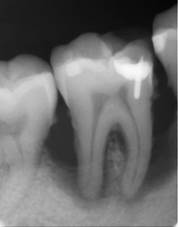
Рис. 30. Агрессивный локализованный пародонтит взрослых. Рентгенограмма.
Выделяют особые виды агрессивного пародонтита: препубертатный — у детей, локализованный ювенильный — у подростков в области постоянных резцов и первых моляров, причем
