Бактериальные кишечные инфекции 6 страница
Контрольная ректороманоскопия проводится перед выпиской только тем реконвалесцентам, у которых при первоначальном диагностическом обследовании были обнаружены выраженные изменения слизистой оболочки толстой кишки (геморрагии, эрозии, язвы), а также лицам со среднетяжелой и тяжелой формой колитического варианта болезни, которым при поступлении в стационар ректороманоскопия не проводилась. Умеренные катаральные изменения в прямой кишке и дистальном отделе сигмовидной кишки не служат препятствием для выписки.
Если лечение больных проводилось на корабле ВМФ без бактериологического обследования, реконвалесцент может быть выписан из изолятора в подразделение при полном клиническом выздоровлении через 6 сут. после завершения лечения; в этом случае при возвращении корабля в пункт базирования переболевших осматривает врач-инфекционист и проводится трехкратное бактериологическое обследование с интервалом в 24 ч.
Диспансеризация.Все реконвалесценты, перенесшие заболевание, подтвержденное бактериологически, подлежат диспансерному наблюдению в течение 4-6 нед. Для работников пищевых предприятий и военнослужащих срок диспансерного наблюдения составляет 3 мес. (с ежемесячными осмотрами врачом и бактериологическими исследованиями кала). Военнослужащим срочной службы после выписки из госпиталя назначается диетическое питание на 30 сут. Лица с хронической дизентерией состоят на диспансерном наблюдении в течение года. Бактериологические обследования и осмотр врачом-инфекционистом этих лиц проводятся ежемесячно.
Профилактика и мероприятия в очаге.За лицами, находившимися в контакте с больными дизентерией, устанавливается медицинское наблюдение в течение 7 дней. При выявлении больного дизентерией в организованном коллективе, контактные с ним лица подвергаются контрольному бактериологическому исследованию. Химиопрофилактика у контактных с больным лиц не проводится.
Врачебная экспертиза.Сроки временной нетрудоспособности зависят от продолжительности и выраженности астенических явлений. Реконвалесцентам-военнослужащим после тяжелых форм острой дизентерии, протекавших с инфекционно-токсическим шоком или другими осложнениями и при выраженной астенизации в периоде реконвалесценции, предоставляется отпуск по болезни. Больные хронической дизентерией с длительным дизентерийным бактериовыделением или частыми рецидивами заболевания представляются на ВВК для решения вопроса о годности к военной службе.
ЭШЕРИХИОЗЫ
Эшерихиозы (Escherichiosis; синонимы: колиинфекция, колисепсис) — группа острых инфекционных заболеваний, обусловленных кишечными палочками, характеризуется преимущественным поражением желудочно-кишечного тракта. На фоне иммунодефицита могут протекать в виде сепсиса.
Исторические сведения.Кишечная палочка была открыта в 1885 г. Эшерихом (Escherich) и получила название Escherichia coll. В последующие годы изучалась антигенная структура микроорганизма, значение в патологии человека, установлено, что удельный вес колиинфекции в летальности детей первого года жизни от кишечных заболеваний равен 70—80%. В последние годы получил широкое распространение эшерихиоз, вызванный кишечной палочкой 0157: Н7, характеризующийся более тяжелым течением и развитием гемолитико-уремического синдрома.
Этиология.Возбудители относятся к виду Escherichia coli, представляют собой грамотрицательные палочки, имеют жгутики, хорошо растут на питательных средах, длительно сохраняются во внешней среде, могут размножаться на пищевых продуктах.
Имеют соматический О-антиген, жгутиковый Н-антиген и поверхностный К-антиген. Подразделяются на ряд групп: 1 — энтеротоксигенные (ЭТКП), включающие 17 серотипов эшерихий (06, 08, 015, 020, 027, 034 и др.); 2 - энтероинвазивные (ЭИКП), включающие серотипы (028, 032, 0124, 0136, 0144, 0151 и др.); 3 — энтеропатогенные (ЭПКП), включающие класс 1 (серотип: 055, 0111, 0125, 0142 и др.), класс 2 (серотипы: 044, 0112, 0114 и др.), энтеро-геморрагические (ЭГКП) — 0157: Н7 и др. Некоторые серотипы токсигенных эшерихий могут продуцировать энтеротоксин, близкий к энтеротоксину холерных вибрионов, а серотип 0157 продуцирует токсины (веротиксин 1 и 2), близкие к шигатоксину. Эшерихии подразделяются также на многие фаготипы.
Эпидемиология.Источником инфекции является человек (больные эшерихиозом, реконвалесценты и здоровые носители ЭПКП). Механизм передачи возбудителя фекально-оральный, который реализуется пищевым, водным и бытовым путями. Для эшерихиоза 0157 важным резервуаром и источником инфекции являются животные, в частности в фекалиях телят (в возрасте до 1 года) указанные эшерихии обнаруживались у 30% и больше. Заболевания, обусловленные этой эшерихией, зарегистрированы во многих странах, наблюдались большие вспышки с летальными исходами. Так, в США с 15 ноября 1992 г. по февраль 1993 г. зарегистрировано более 500 лабораторно подтвержденных случаев заболеваний, 4 человека умерло. Заболевание связано с употреблением гамбургеров и пирожков (20% их были обсеменены эшерихиями). Эшерихии 0157 были обнаружены также в мясе. Летом 1996 г. в Японии заболело эшерихиозом 0157 свыше 6000 человек (3 умерло). Вспышки этого заболевания наблюдались в Польше, Шотландии и других странах. Наблюдались и спорадические случаи заболеваний. Заболевания возникали после употребления воды, яблочного сока, замороженной земляники, молока и молочных продуктов. Для эшерихиоза 0124 доказана возможность контактно-бытового пути распространения инфекции. Однако контагиозность меньше, чем при шигеллезе. Заболеваемость повышается в теплое время года
Патогенез и патологическая анатомия.Воротами инфекции являются слизистые оболочки желудочно-кишечного тракта. ЭИКП проникают в энтеро-циты, размножаются в клетках, выделяют токсины, которые всасываются в кровь и обусловливают развитие общей интоксикации. При эшерихиозе, обусловленном ЭПКП, эшерихии прикрепляются к энтероцитам, выделяется токсин, который обусловливает значительную секрецию воды и электролитов, что приводит к обезвоживанию. Энтерогеморрагические кишечные палочки (0157:Н7 и др.) продуцируют шигатоксины, которые проникают в кровь, обусловливают развитие общей интоксикации, геморрагического синдрома, а также дизентериеподобного заболевания. Летальные исходы при эшерихиозах связаны в основном с развитием гемолитико-уремического синдрома. У лиц с ослабленным иммунитетом эшерихии могут привести к развитию сепсиса (см. соответствующую главу).
Симптомы и течение.Проявления эшерихоза связаны с характером возбудителя, принадлежностью его к той или иной группе. Различают следующие варианты эшерихиоза.
1. Энтеротоксигенный (холероподобный) эшерихиоз.
2. Энтероинвазионный (дизентериеподобный).
3. Энтеропатогенный эшерихиоз, вызванный эшерихиями 1 класса (эшерихиоз детей первого года жизни).
4. Энтерогеморрагический эшерихиоз, вызванный эшерихией 0157: Н7.
5. Эшерихиозный сепсис (колисепсис).
Энтеротоксигенный (холероподобный) эшерихиоз. Инкубационный период 1-3 дня. Заболевание начинается остро, повышается температура тела, появляются признаки общей интоксикации (слабость, головная боль). Спустя некоторое время появляются схваткообразные боли в животе, преимущественно в эпигастрии, тошнота, повторная рвота, обильный жидкий стул без примеси слизи и крови до 15 раз в сутки. Появляются признаки обезвоживания (сухость слизистых оболочек, кожи, олигурия, судороги и др.). Заболевание длится 3—7 дней. Эта форма часто наблюдается как «диарея путешественников» (около 16% заболевших).
Энтероинвазионный (дизентериеподобный) эшерихиоз у взрослых чаще обусловлен ЭИКП 0124 и 0151. Инкубационный период чаще до одних суток (реже до 2—5 дней). Заболевание начинается остро, появляются умеренно выраженные признаки общей интоксикации (субфебрилитет, слабость, головная боль, снижение аппетита) и признаки поражения органов пищеварения: боли в животе, жидкий стул с примесью слизи, реже с примесью крови. У отдельных больных могут быть ложные позывы. У части больных (до 20%) заболевание протекает в среднетяжелой и тяжелой формах. В этих случаях токсикоз более выражен, температура тела достигает 38—39° С, выраженная слабость. Беспокоят боли в животе, могут быть тенезмы и ложные позывы, некоторые больные отмечают тошноту, боли в эпигастрии, рвоту. Стул до 10 раз в сутки с примесью слизи (у 50%) и крови (у 35%). При пальпации живота отмечаются боли в пупочной области, спазм и болезненность сигмовидной кишки. Длительность болезни 5—7 дней (при тяжелых формах — до 2 нед.).
Энтеропатогенный эшерихиоз, обусловленный эшерихиями 1 класса, наблюдается только у детей первого года жизни. Заболевание начинается остро. Уже в течение первых суток развивается токсикоз, обезвоживание (эксикоз), температура повышается до 38—39° С, отмечается вялость, раздражительность, рвота, водянистый стул, испражнения желтого или оранжевого цвета с небольшим количеством прозрачной слизи.
ЭПКП 2 класса вызывают заболевания, сходные с сальмонеллезными (гастроинтестинальными формами). Болеют как взрослые, так и дети. Протекают чаще в виде гастроэнтеритов. Длительность заболеваний 3—5 дней.
Энтерогеморрагический эшерихиоз, обусловленный эшерихией 0157 : Н7, в последние годы получил наибольшее распространение. Протекает он более тяжело, может приводить к развитию тяжелого осложнения в виде гемолитико-уремического синдрома. Инкубационный период длится от 1 до 7 дней. Заболевание характеризуется дизентериеподобным течением различной тяжести (возбудитель продуцирует шигатоксин). Заболевание начинается остро, температура тела достигает 38—39° С, выраженные симптомы общей интоксикации (слабость, головная боль, снижение аппетита, снижение АД и др.) и симптомы поражения желудочно-кишечного тракта с преобладанием симптомов колита (боли в животе, тенезмы, ложные позывы, спазм и болезненность сигмовидной кишки, стул с примесью слизи и крови). В крови лейкопения, тромбоцитопения, анемия, СОЭ повышена. Своеобразным проявлением тяжелых форм является гемолитико-уремический синдром Гассера.
Гемолитико-уремический синдром развивается на фоне гастроэнтерита или гастроэнтероколита: появляется острая гемолитическая желтуха. В крови — фрагментация эритроцитов, прогрессирующая гемолитическая анемия, пониженная осмотическая стойкость эритроцитов. Присоединяется почечная недостаточность с олигурией или анурией, гипостенурия, альбуминурия, гематурия, значительное повышение остаточного азота. Из других признаков отмечается периорбитальный отек, гипертония, гипертонический ретинит, тромбогеморрагический синдром, кровоизлияния в кожу, нарушение сознания. Чаще развивается у детей первого года жизни.
Септигеская форма эшерихиоза — см. Сепсис.
Осложнения:синдром Гасссра, инфекционно-токсический шок, тромбогеморрагический синдром.
Диагноз и дифференциальный диагноз.Распознавание эшерихиоза. особенно спорадических случаев, на основании клинической симптоматики представляет значительные трудности. Гастроинтестинальные формы необходимо дифференцировать от дизентерии, сальмонеллеза, кампилобактериоза. При появлении обезвоживания — от холеры, ротавирусных заболеваний, сальмонеллеза. При возникновении вспышек учитываются эпидемиологические данные. Основным методом подтверждения диагноза является бактериологическое обследование. Для выделения возбудителя исследуются различные материалы (рвотные массы, испражнения, подозрительные продукты, при генерализованных формах — кровь, спинномозговая жидкость). Применяют различные питательные среды (Плоскирева, Эндо, Левина). Менее информативны серологические исследования (РИГА) — положительным считается нарастание титра антител в 4 раза и более.
Лечение.Госпитализации подлежат больные среднетяжелой и тяжелой формами эшерихиоза, а также больные из организованных коллективов. В острый период назначается диета (№ 4, затем № 2 и перед выпиской — № 15), при обезвоживании — регидратация, дезинтоксикационные мероприятия, витаминотерапия. Постельный режим назначают только больным среднетяжелой и тяжелой формами болезни. При этих же формах используются эти-отропные препараты (при легких формах они не назначаются). При среднетяжелых формах назначают ко-тримоксазол (по 2 таблетки 2 раза в день), при тяжелых формах препаратом выбора является ципрофлоксацин (по 0,5 г 2 раза в день) и другие фторхинолоны. Курс этиотропной терапии — 5—7 дней. При генерализованных формах назначают цефалоспорины 2 и 3-го поколений. В периоде реконвалесценции назначают эубиотики (колибактерин и др.), ферменты. При критических состояниях используют методы интенсивной терапии. Прогноз.У взрослых прогноз благоприятный, у детей первого года жизни могут наблюдаться тяжелые формы с летальными исходами. При внутрибольничных вспышках у ослабленных лиц прогноз серьезный. Так, при вспышке эшерихиоза 0157 в одной из частных лечебниц (США) из 34 заболевших умерло 4 человека (11,8%).
Правила выписки.Больные выписываются после полного клинического выздоровления.
Диспансеризацияпроводится, как при дизентерии.
Профилактика и мероприятия в очаге.Соблюдение санитарно-гигиенических требований на объектах питания и водоснабжения. Специфическая профилактика не разработана.
Врачебная экспертизапроводится, как при дизентерии.
ХОЛЕРА
Холера (Cholera) — острое инфекционное заболевание, возникающее в результате размножения в просвете тонкой кишки холерного вибриона. Характеризуется развитием диареи, возможны быстрая потеря внеклеточной жидкости и электролитов, возникновение гиповолемического (дегидратационного) шока и острой почечной недостаточности. Относится к карантинным инфекциям, способна к эпидемическому распространению.
Исторические сведения.Холера известна с древнейших времен. Однако до начала XIX века она в основном была эндемичным заболеванием, поражавшим обитателей Юго-Восточной Азии, главным образом, в бассейнах рек Брахмапутры и Ганга. В течение всего XIX века и начала XX столетия холера широко распространилась по всему миру, что было связано с развитием международных торговых отношений. Этот период отличался несколькими опустошительными пандемиями болезни, унесшими миллионы жизней. В России эпидемии холеры возникали 8 раз. Они начинались в Астрахани, Баку, Одессе и распространялись по другим городам и регионам страны (вплоть до Москвы и Петербурга). Всего переболело свыше 4,5 млн человек, умерло около 2 млн. Все это вызывало острое недовольство населения и приводило к холерным бунтам, нашедшим описание в художественной литературе (В. В. Вересаев).
Возбудитель холеры был открыт итальянцем Пацини (1866). В 1872 г. холерный вибрион описан Э. Недзвецким в России. Р. Кох выделил микроб и чистой культуре и описал его свойства в 1883—1884 гг. В 1906 г. Ф. Готшлих и Е. Готшлих описали еще один вибрион холеры — Эль-Тор, получивший свое наименование по названию карантинной станции на побережье Синайского полуострова. С 1962 г. ВОЗ официально признает вибрион Эль-Тор возбудителем холеры. Именно с этим возбудителем связана седьмая пандемия холеры, начавшаяся с 1961 г. и поразившая Индонезию, Филиппины, Гонконг, Таиланд, Корею и другие страны Тихоокеанского побережья Азии. С 1980 г. холера Эль-Тор впервые была зарегистрирована в Европейской части СССР (в основном в городах Каспийского и Черноморского побережья — Одессе, Керчи, Астрахани), а также в других странах Европы (Испания, Португалия, Италия, Югославия и др.).
За период седьмой пандемии холеры (1961—1989) в ВОЗ поступили сообщения из 117 стран о 1 713 057 случаях заболевания. В СССР с 1965 по 1989 г. из 11 республик сообщили о 10 733 случаях болезни. Заболеваемость холерой отмечалась и в последующие годы.
Этиология.Возбудитель — Vibrio chokrae — представляет собой короткие изогнутые палочки (1,5—3 мкм длиной и 0,2—0,6 мкм шириной), имеющие на одном из концов длинный жгутик, который обусловливает их резко выраженную подвижность. Спор и капсул не образует. Располагается параллельно, в мазке напоминает стаю рыб. В мазках из колоний, выросших на плотных питательных средах, доминируют палочковидные формы («запятая Коха»). Гра-мотрицательный, хорошо окрашивается анилиновыми красками. Аэроб, растет при температуре от 10 до 40° С (оптимум 37° С). Хорошо растет на щелочных питательных средах (при рН от 7,6 до 9,2). Деление клеток происходит очень быстро, на щелочной пептонной воде в пробирке возбудитель, опережая бактерии кишечной группы, дает видимый невооруженным глазом рост уже через 6 ч и образует нежную голубоватую пленку. Вибрионы очень чувствительны к кислотам. Разжижают желатину, образуют индол. Разлагают до кислот (без газа) сахарозу, мальтозу, глюкозу, маннозу, маннит, лактозу; не изменяют арабинозу. В настоящее время дифференцируется холера, вызываемая истинным, или классическим, биоваром Vibrio chokrae classica и холера Эль-Тор, вызываемая биоваром Vibrio chokrae El Tor. В начале 1993 г. появились сообщения о вспышках холеры в юго-восточной Азии, вызванных вибрионами ранее неизвестной серогруппы, обозначенной как О139 (Бенгал).
В настоящее время значительная часть изолятов Эль-Тор утеряла свои гемолитические свойства и дифференцируется только по способности агглютинировать эритроциты и резистентности к полимиксину. Бактерии группы О139 также устойчивы к полимиксину и не проявляют гемолитическую активность. По антигенной структуре у холерных вибрионов выделяют термостабильные О- и термолабильные Н-антигены. По структуре О-антигенов выделяют 139 серогрупп; возбудители классической холеры и холеры Эль-Тор объединяют в О1 серогруппу (изолированную от холероподобных и парахолерных вибрионов) и, несмотря на существующие биохимические различия, при исследовании на холеру обязательно проводят типирование О1-антисывороткой. Известно, что О-антиген О1 группы холерных вибрионов неоднороден и включает А, В и С компоненты, разные сочетания которых присущи сероварам Огава (АВ), Инаба (АС) и Гикошима (ABC). Эти свойства используют в качестве эпидемиологического маркера для дифференцирования очагов по возбудителям, хотя иногда у одного больного можно выделить бактерии разных сероваров. Бактерии серогруппы 0139 не агглютинируются видоспецифической О1-и типоспецифической Огава-, Инаба- и Гикошима-сыворотками. Поскольку холероподобные вибрионы также не агглютинируются О1-антисывороткой, их обозначают как неагглютинирующиеся, или НАГ-вибрионы.
Холерные вибрионы обладают многими факторами патогенности, обеспечивающими колонизацию ими эпителия тонкой кишки: жгутики (обеспечивают подвижность), муциназа (разжижает слизь и облегчает достижение поверхности эпителия), нейраминидаза (обусловливает способность к токсинообразо-ванию). Холерные вибрионы образуют эндо- и экзотоксины. Эндотоксин — термостабильный липополисахарид, сходный по структуре и активности с эндотоксинами прочих грамотрицательных бактерий. Проявляет иммуногенные свойства, индуцируя синтез вибриоцидных антител. Экзотоксин (холероген) - термолабильный белок, резистентен к действию протеолитических ферментов. Молекула токсина включает два компонента — А и Б, которые приводят к повышению внутриклеточного содержания цАМФ и выходу жидкости и электролитов из клеток люберкюновых желез в просвет кишечника. Токсин не способен реализовать свое действие на любых других клетках.
Бактерии серогруппы О139 также продуцируют экзотоксин с аналогичными свойствами, но в меньших количествах. Клинические проявления холеры О139 определяются только действием экзотоксина — холерогена — и в связи с этим они являются типичными для холеры. Крупная эпидемия холеры в Бангладеш и Таиланде в 1993 г., вызванная бактериями серогруппы О139 (Бенгал), имела летальность до 5%. Прогнозируется возможность развития новой (восьмой) пандемии холеры, связанной с этим возбудителем.
Токсигенные (содержащие ген холерного токсина) варианты холерных вибрионов О1 и О139 серогрупп вызывают заболевания холерой, склонной к широкому эпидемическому распространению. Нетоксигенные (не содержащие гена холерного токсина) варианты холерных вибрионов О1 и других серогрупп могут вызывать спорадические (единичные) или групповые заболевания (при общем источнике инфекции), не склонные к широкому эпидемическому распространению.
Холерный вибрион быстро погибает под воздействием различных дезинфицирующих средств. Чувствителен к антибиотикам тетрациклиновой группы и левомицетину.
Эпидемиология.Источником холерных вибрионов является только человек. Наиболее интенсивное рассеивание инфекции отмечается вокруг больных с тяжелой формой холеры, страдающих сильной диареей и многократной рвотой. В острую стадию болезни в 1 мл жидких испражнений больной холерой выделяет до 105—107 вибрионов. Определенную эпидемиологическую опасность представляют вибриононосители, больные легкой (стертой) формой, составляющие основную группу инфицированных людей, нередко не обращающихся за медицинской помощью, но тесно общающихся со здоровыми людьми.
Холере свойственен фекально-оральный механизм передачи возбудителя. Возникновение большинства эпидемий четко связано с водным фактором, однако распространению болезни в бытовых условиях способствует также прямое загрязнение пищи инфицированными фекалиями. Холера распространяется с большей легкостью, чем другие кишечные инфекции. Этому способствует раннее массивное выделение возбудителя с испражнениями и рвотными массами, не имеющими запаха и окраски, в результате чего у окружающих исчезает естественная брезгливость и стремление быстро очистить загрязненные предметы. В итоге создаются условия для попадания холерных вибрионов в пищу и воду. Низкий санитарный уровень является основным условием заражения холерой, особенно при войнах, стихийных бедствиях и катастрофах, когда резко ухудшаются санитарно-гигиенические условия размещения, производственной деятельности, водоснабжения и питания людей, усиливается активность механизмов и путей передачи кишечных инфекций. Размеры эпидемической вспышки определяются широтой пользования инфицированными водоисточниками, а также степенью их загрязнения канализационными сбросами. Особенно крупные эпидемии наблюдаются при подаче населению необеззараженной воды с помощью водопровода и при авариях в сети в результате перепада давления и подсоса в трубы грунтовых вод. Не исключаются бытовые (контактные) и пищевые эпидемии. Во внешней среде, в частности на пищевых продуктах, вибрионы выживают 2—5 дней, на помидорах и арбузах при солнечном свете вибрионы погибают через 8 ч. Возможно также заражение через рыбу, раков, креветок, устриц, выловленных в загрязненных водоемах и не подвергшихся должной термической обработке. Очень долго вибрионы выживают в открытых водоемах, в которые стекают канализационные, банно-прачечные воды и когда вода прогревается более 17° С.
В настоящее время наиболее распространена холера, вызываемая вибрионом Эль-Тор. Особенностями ее являются возможность длительного вибриононосительства и большая частота стертых форм болезни, а также большая устойчивость возбудителя во внешней среде по сравнению с классическим биологическим вариантом холерного вибриона. Если при классической холере число здоровых вибриононосителей было около 20% от общего числа больных, то при холере Эль-Тор оно равно 50%. В эндемичных странах холера поражает преимущественно детей в возрастной группе 1—5 лет. Однако, когда болезнь распространяется в ранее свободные от нее районы, заболеваемость одинакова среди взрослых и детей. У небольшого числа лиц пожилого возраста, перенесших холеру, отмечается формирование состояния хронического носительства возбудителя в желчном пузыре.
Восприимчивость к холере у людей высокая, однако индивидуальные характеристики человека, такие как относительная или абсолютная ахлоргидрия, также играют важную роль в восприимчивости к инфекции. После перенесенной болезни, при благоприятном течении инфекционного процесса, в организме переболевших вырабатывается иммунитет. Он непродолжителен: повторные случаи заболевания холерой наблюдаются уже через 3—6 мес. До сих пор неизвестны причины ежегодных эпидемий холеры в дельте Ганга, периодических вспышек ее в остальных регионах Азии и странах Латинской Америки, а также возникающих время от времени глобальных пандемий.
Патогенез и патологическая анатомия1.Воротами инфекции является пищеварительный тракт. Холерные вибрионы в большинстве случаев погибают в желудке вследствие наличия там хлористоводородной (соляной) кислоты. Заболевание развивается лишь тогда, когда они преодолевают желудочный барьер и достигают тонкой кишки, где начинают интенсивно размножаться и выделять экзотоксин. В опытах на добровольцах установлено, что лишь огромные дозы холерного вибриона (1011 микробных клеток) вызывали у отдельных лиц заболевания, а после предварительной нейтрализации соляной кислоты желудка заболевание удавалось вызвать уже после введения 106 вибрионов (т. е. в 100 000 раз меньшей дозой).
Возникновение холерного синдрома связано с наличием у вибриона двух веществ: 1) белкового энтеротоксина — холерогена (экзотоксина) и 2) нейраминидазы, которая, расщепляя кислотные остатки ацетилнейраминовой кислоты, образует из ганглиозидов специфический рецептор, усиливая тем действие холерогена.
Клинические проявления холеры главным образом обусловлены эффектами экзотоксина. Экзотоксин — термолабильный белок, включающий компонент Б (пять шаровидных субъединиц), взаимодействующий с ганглиозидными GM1-рецепторами эпители- альных клеток слизистой оболочки кишечника. Это взаимодействие обеспечивает проникновение в клетку компонента А. Компонент А состоит из A1 -субъединицы (обладающей активностью АДФ-ри-бозилтрансферазы) и субъединицы А2, связывающей все компоненты (рис. 3). Субъединица A1 катализирует АДФ-рибозилирование гуаниннуклеотид-связывающих белков (G-белки) аденилатциклазной системы, что сопровождается повышением цитозольного содержания цАМФ и выходом жидкости и электролитов из клеток либеркюновых желез в просвет кишечника.
В результате активации этого механизма слизистая оболочка тонкой кишки начинает секретировать огромное количество изотонической жидкости, которую не успевает всасывать толстая кишка. Начинается профузный понос изотонической жидкостью.
Грубых морфологических изменений клеток эпителия у больных холерой выявить не удается (при биопсии). Не удавалось обнаружить холерный токсин ни в лимфе, ни в крови сосудов, отходящих от тонкой кишки. В связи с этим нет данных о том, что токсин у человека поражает какие-либо другие органы, кроме тонкой кишки. Секретируемая тонкой кишкой жидкость характеризуется малым содержанием белка (около 1 г в 1 л), содержит следующие количества электролитов: натрия — 120 ± 9 ммоль/л, калия — 19 + 9 ммоль/л, бикарбоната — 47 ± 10 ммоль/л, хлоридов — 95 + 9 ммоль/л.
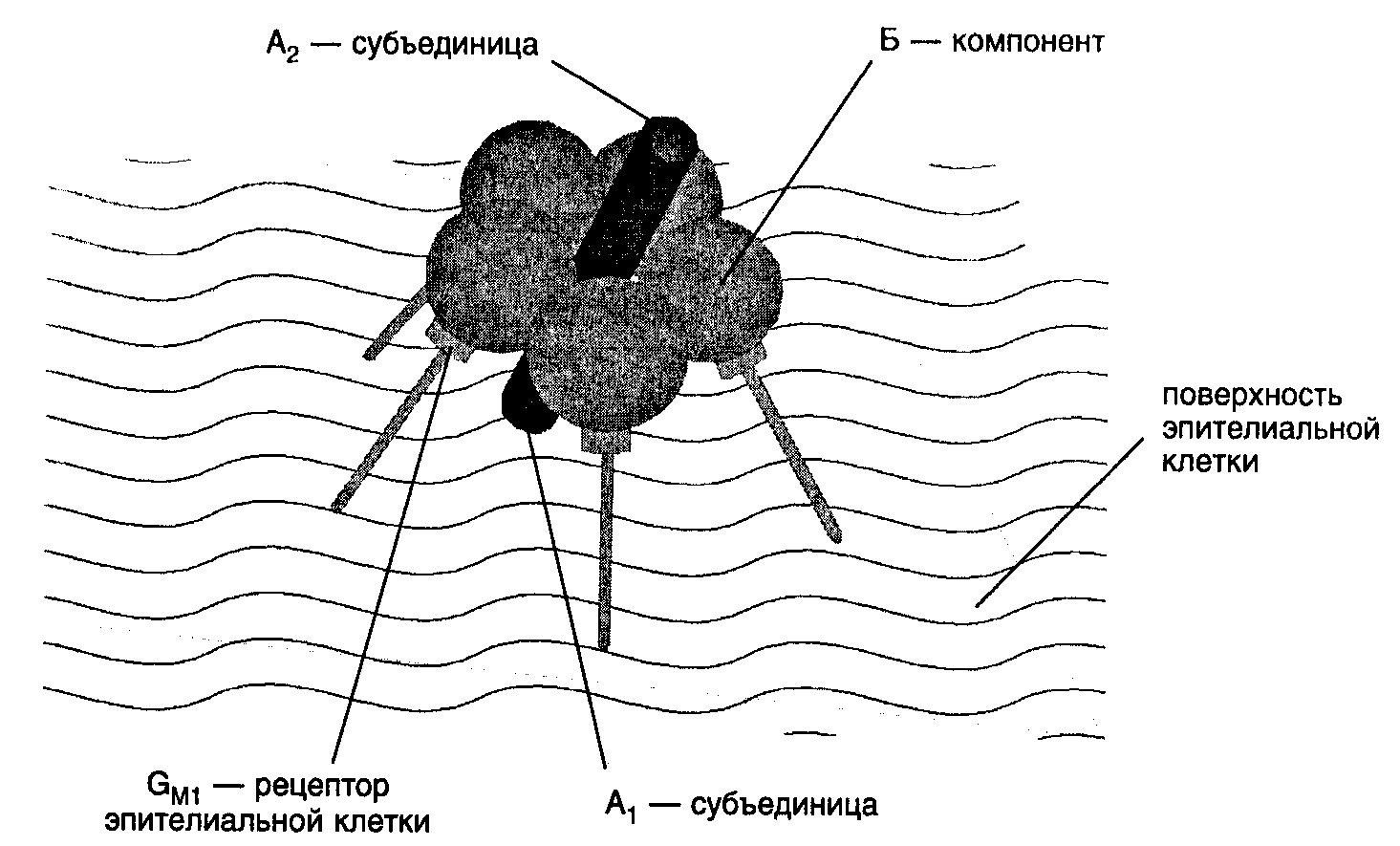
Рис. 3. Строение холерного токсина. Субъединицы токсина объединены дисульфидными мостиками, нарушающимися после контакта с СМ1-рецепторами
Потеря жидкости достигает 1 л в течение часа. В результате наступает уменьшение объема плазмы со снижением количества циркулирующей крови и ее сгущением. Происходит перемещение жидкости из интерстициального во внутрисосудистое пространство, которое не может компенсировать продолжающихся потерь жидкой безбелковой части крови. В связи с этим быстро наступают гемодинамические расстройства, нарушения микроциркуляции, которые приводят к дегидратационному шоку и острой почечной недостаточности. Развивающийся при шоке ацидоз усиливается дефицитом щелочей. Концентрация бикарбоната в фекалиях в два раза превышает его содержание в плазме крови. Имеет место прогрессирующая потеря калия, концентрация которого в фекалиях в 3—5 раз выше по сравнению с плазмой крови. Если вводить достаточное количество жидкости внутривенно, то все нарушения быстро исчезают. А неправильное лечение или отсутствие его приводит к развитию острой почечной недостаточности и гипокалиемии. Последняя, в свою очередь, может вызвать атонию кишечника, гипотонию, аритмию, изменения в миокарде. Прекращение выделительной функции почек ведет к азотемии. Нарушение кровообращения в мозговых сосудах, ацидоз и уремия обусловливают расстройство функций центральной нервной системы и сознания больного (сонливость, сопор, кома).
Патологоанатомические изменения различаются в зависимости от клинической формы болезни. У погибших от холерного алгида из-за резкого обезвоживания отмечается «лицо Гиппократа» с запавшими глазами и заострившимися чертами, землистым цветом кожи. Судорожное сокращение мышц конечностей придает трупу типичную позу «бойца или боксера». Весьма характерны нерасправляющиеся складки на коже, особенно на тыле кистей — кожа морщинистая и синюшная («рука прачки»). Кожа, подкожная клетчатка и мышечная ткань плотные; на разрезе выступающая кровь имеет дегтеобразную консистенцию, напоминает смородиновое желе. Кишечник переполнен мутной жидкостью. Отмечается стазовое полнокровие желудочно-кишечного тракта, легких и печени наряду с запустением периферической капиллярной сети. Обнаруживаются дистрофические изменения в миокарде. Почки уменьшены в размерах, капсула их легко снимается, наблюдаются переполнение кровью клубочков, а также жировая и вакуольная дистрофия канальцев.
