Клинические проявления мастита
План лекции.
1. Мастит. Причины, клинические проявления, принципы диагностики и лечения.
2. Дисгормональные гиперплазии и доброкачественные опухоли молочной железы.
Мастит – это воспалительный процесс грудной железы, обусловленный застоем молока и/или микробной контаминацией. Болеют в основном молодые женщины, как правило, в ближайшем послеродовом периоде, хотя могут болеть мужчины и даже новорожденные.
Этиология. Основные возбудители мастита: грамположительные кокки – 70%, грамотрицательные микроорганизмы – около 30%.
Патогенез мастита.
В развитии мастита решающее значение имеют три условия:
Ø Предрасполагающие факторы, которые обусловливают снижение общей сопротивляемости организма:
- беременность, особенно на фоне сопутствующих заболеваний (ревматизм, пороки сердца, сахарный диабет и др.);
- патология беременности (гестоз, эклампсия и др.);
- патология родов (выраженная кровопотеря, разрыв промежности; затяжные роды).
Ø Застой молока в грудной железе, даже без наличия микробов вызывает местное серозное воспаление, что весьма часто осложняется гнойной инфекцией.
Застой молока у кормящей родильницы может быть вследствие различных причин:
- несоответствие молочных протоков физиологической активности грудной железы в момент лактации;
- плоский сосок, затрудняющий процесс сосания молока новорожденным;
- недостаточное сцеживание молока после кормления ребенка, особенно при обильной лактации;
- ранний переход на искусственное вскармливание (ребенок охотнее ест искусственную смесь).
Ø Возможные пути микробной контаминации:
- каналикулярный – по молочным ходам вглубь железы;
- лимфогенно – из трещин, эрозий, мацераций соска;
- гематогенно – крайне редко при септикопиемии.
Пути распространения инфекции при мастите:
1. По протяженности;
2. По соприкосновению;
3. Лимфогенно;
4. Гематогенно.
Опасности мастита:
1. Выпадение функции железы вследствие разрушения долек;
2. Косметические дефекты грудной железы;
3. Развитие хронического мастита (предракового состояния);
4. Развитие сепсиса с неблагоприятным исходом.
Клинико-морфологическая классификация мастита:
1. Серозный мастит (грудница)
2. Серозно-инфильтративный мастит
3. Гнойный мастит
4. Флегмонозный мастит
5. Гнилостный (гангренозный) мастит
6. Хронический инфильтративный мастит
Классификация мастита в зависимости от локализации процесса (рис. 1)
1.Поверхностный (премаммарный) мастит – воспаление подкожно-жировой клетчатки в области грудной железы;
2.Субареолярный поверхностный мастит – процесс поражает жировую клетчатку в области ареолы, может вовлекать в процесс молочные ходы с развитием молочных свищей;
3.Интрамаммарный мастит – процесс, поражающий дольки железы;
4.Ретромаммарный мастит – процесс, располагающийся за собственной фасцией грудной железы;
5.Панмастит – субтотальное или тотальное поражение железы.
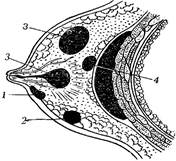
Рис. 1. Возможные локализации мастита:
1. Субареолярный
2. Премаммарный
3. Интрамаммарный
4. Ретромаммарный
Клинические проявления мастита
Симптоматика мастита определяется локализацией процесса, стадией и распространенностью.
1. При серозной и серозно-инфильтративной стадии мастита отмечается интенсивная боль в грудной железе, имеет место умеренный эндотоксикоз: дискомфорт, плохое самочувствие, отсутствие аппетита повышение температуры тела до 38,0-38,50С, лейкоцитоз до 10-12•109/л. Грудная железа диффузно увеличена, кожа гиперемирована, иногда пальпируются нечеткие болезненные инфильтраты.
2. При гнойно-некротической стадии мастита особое значение имеет локализация процесса: подкожные абсцессы протекают с незначительным токсикозом, интрамаммарные и особенно ретромаммарные маститы сопровождаются тяжелым и крайне тяжелым эндотоксикозом: общее состояние тяжелое, интенсивные пульсирующие распространенные боли, температура тела выше 38,5 0С, выраженная одышка, озноб, лейкоцитоз 15-25•109/л, выраженный сдвиг влево, токсическая зернистость нейтрофилов, высокое СОЭ. Грудная железа увеличена в объеме, кожа гиперемирована с синюшным оттенком, пальпаторно определяются резко болезненные инфильтраты с размягчением, где выявляется флюктуация, пальпируются увеличенные, чрезвычайно болезненные регионарные лимфатические узлы (лимфаденит).
3. Хронический инфильтративный мастит может быть первичный – исходно хроническое, как правило, серозно-инфильтративное воспаление, или вторичный – неполное выздоровление после перенесенного интрамаммарного гнойного мастита.
Хронический инфильтративный мастит, как правило, не сопровождается эндотоксикозом и не угрожает здоровью и жизни пациентки, но как всякий длительный хронический воспалительный процесс может индуцировать метаплазию железистого эпителия, в связи с чем рассматривается как предрак грудной железы.
Пальпация в грудной железе в течение длительного времени инфильтратов различной величины и плотности, периодические боли и субфебрильная температура обеспечивают объективную информацию о диагнозе; ультразвуковые данные, маммография и морфологические исследования с помощью пункционной биопсии позволяют обосновать показания для оперативного лечения: секторальная резекция в пределах здоровых тканей с последующим гистологическим исследованием.
Лечение мастита
1. Консервативное лечение проводится в серозную и серозно-инфильтративную стадии острого мастита.
Ø Ликвидировать и предупредить дальнейший застой молока;
Ø В первые сутки – массаж грудной железы;
Ø Физиотерапевтические процедуры, обеспечивающие поддержание реактивной гиперемии: солюкс, УФО, УВЧ, ЛУЧ – 2, ультразвук, 25–30% димексидовый или полуспиртовый компрессы;
Ø Профилактическое назначение антибиотиков и антисептиков;
Ø Иммуномодуляторы.
2. Оперативное лечение острого мастита производится в гнойно-некротическую стадию.
Ø При поверхностном премаммарном мастите производится пункция, аспирация экссудата, введение микроирригатора. В последующем рекомендуется фракционное промывание и орошение полости гнойника 3-4 раза в сутки в течение 2 – 3 дней.
Ø При интрамаммарном мастите вскрытие гнойника производится радиарным разрезом, ревизия его полости, иссечение некротических тканей, промывание пульсирующей струей раствором антисептика:
- при полном удалении некротических тканей и надежной санации, полость дренируется силиконовой трубкой, введенной путем пункции через неизмененную кожу, рана ушивается наглухо;
- при невозможности иссечь все некротические ткани рана дренируется марлевыми салфетками и трубчатыми дренажами.
Ø При сотоподобном мастите выполняется секторальная резекция молочной железы.
Ø При гнойном субареолярном мастите вскрытие абсцесса производится без повреждения ареолы.
Ø При ретромаммарном мастите разрез производится по переходной складке у нижнего края грудной железы (рис. 2.2).
Ø При панмастите выполняется субтотальное удаление грудной железы.
 Рис. 2.2. Виды разрезов при гнойном мастите.
Рис. 2.2. Виды разрезов при гнойном мастите.
3. Общее лечение мастита
1. Детоксикационная терапия
2. Антибактериальная терапия
3. Десенсибилизирующая терапия
4. Стимуляция естественной резистентности и иммунокоррекция.
Дисгормональные гиперплазии и
доброкачественные опухоли молочной железы
Ø Мастопатия
Ø Гинекомастия
Ø Фиброаденома
Ø Липома
Ø Галактоцеле (молочная киста)
Дисгормональные мастопатии (фиброаденоматоз, склерозирующий аденоматоз молочной железы и др.) – изменения молочных желез, характеризующиеся разрастанием плотной соединительной ткани, в которой расположены очаги рыхлой железистой ткани и мелкие кисты с прозрачной жидкостью.
