Пальпация грудной клетки предполагает определение
Ø резистентности,
Ø болезненности,
Ø голосового дрожания,
Ø пальпаторного восприятия шума трения плевры, подкожной крепитации (подкожной эмфиземы).
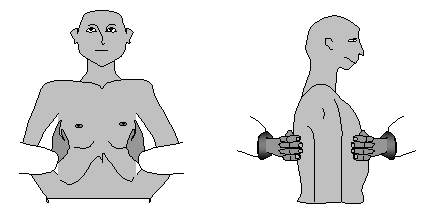
Правила пальпации грудной клетки. Для определения резистентности грудной клетки производится сдавление ее руками спереди назад и с боков (рис. 6).
 |
| а б |
Рис. 6. Определение резистентности грудной клетки:
а – сдавление с боков; б – сдавление спереди назад
Различают обычную резистентность грудной клетки и повышенную. В последнем случае грудная клетка называется ригидной. Для выявления мест болезненности производят тщательную пальпацию по всей поверхности грудной клетки и по межреберным промежуткам (рис. 7).
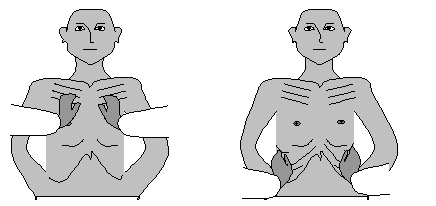
Рис. 7. Определение болезненности пальпацией по межреберным промежуткам по всей грудной клетке
Для определения голосового дрожания ладони обеих рук исследователя прикладывают на симметричные участки грудной клетки пациента, а пациента просят громко произносить слова, содержащие звук «р» . При этом последовательно проводят пальпацию в начале передней поверхности грудной клетки сверху вниз, затем переходят на боковые и заднюю поверхности сверху вниз за исключением области лопаток и сердца (рис. 8).
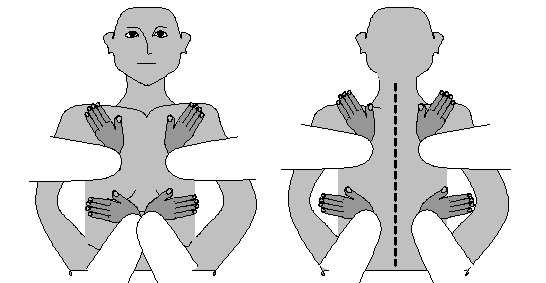 Рис. 8. Определение голосового дрожания пальпацией передней
Рис. 8. Определение голосового дрожания пальпацией передней
поверхности грудной клетки (слева) и задней (справа)
Влияние на результаты исследования неодинаковой чувствительности рук исключают путем перекрестного расположения рук. В норме голосовое дрожание над симметричными участками проводится равномерно. В патологии оно может усиливаться или ослабляться. Обязательно необходимо указать область измененного голосового дрожания.
ОБРАЗЕЦ записи для здорового человека. При пальпации грудная клетка обычной резистентности, безболезненная. Голосовое дрожание равномерно проводится над симметричными отделами грудной клетки. Шум трения плевры, подкожная крепитация при пальпации не определяются.
ПЕРКУССИЯ ЛЕГКИХ
проводится по следующему плану:
Ø сравнительная перкуссия;
Ø топографическая перкуссия легких справа и слева: высота стояния верхушек спереди и сзади, определение нижних границ легких по срединно-ключичной, переднеподмышечной, среднеподмышечной, заднеподмышечной, подлопаточной, паравертебральной линиям;
Ø определение подвижности нижних легочных краев по срединно-ключичной, средне-подмышечной, подлопаточной линиям.
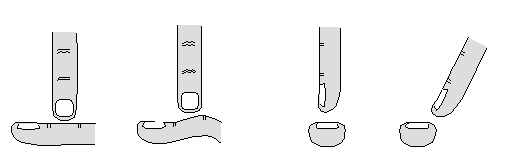
Техника нанесения перкуторного удара (рис. 9, 10, 11, 12).
 Рис. 9. Нанесение перкуторного удара движением кисти Рис. 9. Нанесение перкуторного удара движением кисти | |||||
 а б а б а б а б | |||||
| Рис. 10. Положение пальца-плессиметра: а- правильное; б- неправильное | Рис. 11. Направление главного удара: а- правильное; б- неправильное | ||||
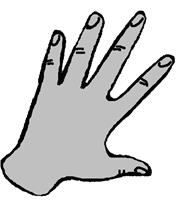 правильное правильное | 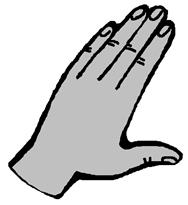 неправильное неправильное |
Рис. 12. Положение кисти руки врача на теле больного
При сравнительной перкуссии (рис. 13) легких используются удары средней силы пальцем по пальцу. В норме над поверхностью легких различают ЯСНЫЙ ЛЕГОЧНЫЙ звук. Наблюдается физиологическая асимметрия этого звука, которая учитывается при перкуссии, но при написании истории болезни не указывается. При патологии над легкими может встретиться ПРИТУПЛЕННЫЙ (укороченный) перкуторный звук при уплотнении легочной ткани за счет воспалительного процесса, ателектаза, сморщивания легких, иногда такой звук носит ПРИТУПЛЕННО-ТИМПАНИЧЕСКИЙхарактер. БЕДРЕННЫЙ (тупой) перкуторный звук определяется при наличии жидкости в плевральной полости. ТИМПАНИЧЕСКИЙ характер перкуторного звука над легкими следует связывать с наличием газа в плевральной полости; локально- с наличием полости в легком, сообщающейся с бронхом. КОРОБОЧНЫЙ перкуторный звук наблюдается при эмфиземе (повышенной воздушности легких).
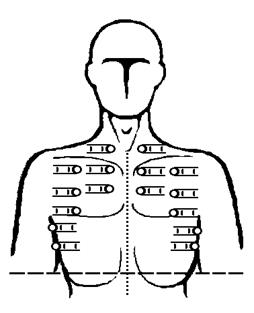 | VI ребро | 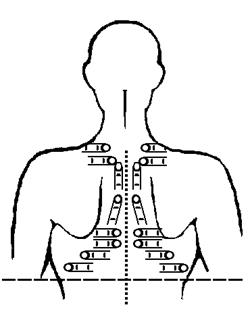 |
Рис. 13. Локализация участков сравнительной перкуссии
Наблюдаемые в патологии притупленный, бедренный, тимпанический звуки над поверхностью легких носят ограниченный характер, потому необходимо указать топографическую область, где они были обнаружены. На грудной клетке различают спереди надключичную, подключичную области; сзади надлопаточную, межлопаточную, подлопаточную области; в боковых отделах аксиллярную область. Грудная клетка имеет правую и левую половины. Коробочный перкуторный звук, как правило, наблюдается над обеими половинами грудной клетки, может иметь асимметрию, как и ясный легочный перкуторный звук.
Топографическая перкуссия (рис. 14, рис. 15).
 | |
| а | б |
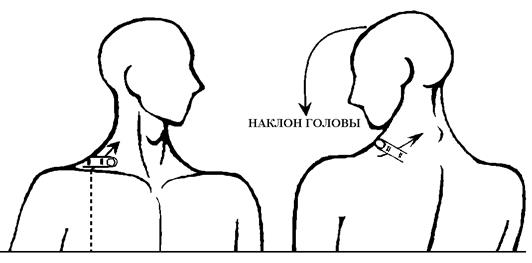
Рис. 14. Перкуссия верхушек легких:
а - от среднеключичной линии; б - от гребня лопатки по направлению к остистому отростку 7 шейного позвонка
В норме границы верхушек легких спереди на 3-4 см выше ключиц, сзади на 3-4 см латеральнее остистого отростка 7 шейного позвонка.
ОБРАЗЕЦзаписи для здорового человека. При сравнительной перкуссии легких над всей поверхностью определяется ясный легочный звук. По данным топографической перкуссии положение верхних границ легких справа и слева спереди на 4 см выше ключиц, сзади на уровне 7 шейного позвонка и на 3 см латеральнее.
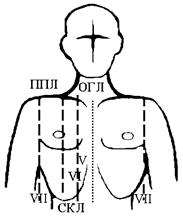 | 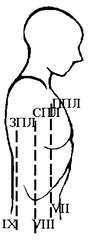 | 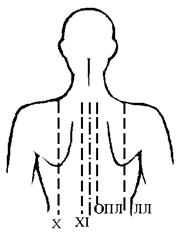 |
Рис. 15. Нижние границы легких
Таблица 1
Нижние границы легких
| Топографические линии | Правое легкое | Левое легкое |
| Окологрудинная линия (ОГЛ) | V межреберье | - |
| Среднеключичная линия (СКЛ) | VI ребро | - |
| Передняя подмышечная линия (ППЛ) | VII ребро | VII ребро |
| Средняя подмышечная линия (СПЛ) | VIII ребро | VIII ребро |
| Задняя подмышечная линия (ЗПЛ) | IX ребро | IX ребро |
| Лопаточная линия (ЛЛ) | X ребро | X ребро |
| Околопозвоночная линия (ОПЛ) | На уровне 11 грудного позвонка | На уровне 11 грудного позвонка |
Определение экскурсии легких приведено на рис. 16.
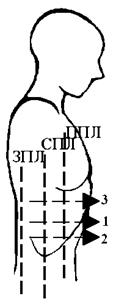 а а | После максимального выдоха 3 При нормальном дыхании 1 После максимального вдоха 2 | 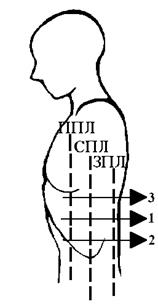 б б |
Рис. 16. Определение экскурсии легких:
а – правая сторона; б – левая сторона;
ппл – передняя подмышечная линия; спл – средняя подмышечная линия; зпл – задняя подмышечная линия
Таблица 2
Суммарная подвижность нижнего легочного края
| Топографические линии | Справа | Слева |
| Среднеподмышечная линия | 8 см | 7 см |
| Лопаточная линия | 6 см | 6 см |
У конкретного человека не может быть диапазона колебания суммарной подвижности легочного края по одной линии, как это дано в учебнике. Учебник приводит варианты нормы у всех здоровых людей. Экскурсию легочного края можно указать и только по одной линии, естественно, справа и слева. Например: экскурсия легочного края справа и слева равняется 8 см. При этом подразумевается, что экскурсия указана максимальная, а линия, где экскурсия максимальная, среднеподмышечная.
АУСКУЛЬТАЦИЯ
Данная процедура проводится по следующему плану:
1 этап - сравнительная аускультация. Больного просим дышать ртом, поглубже; следим за тем, чтоб у больного не закружилась голова, поддерживаем его одной рукой. Аускультация проводится для больного в положении стоя, для тяжелобольного в положении сидя, лежа.
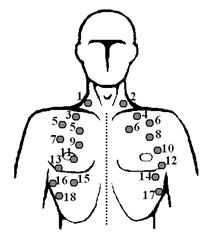 а а | n- места и порядок выслушивания по всем топографическим линиям; в норме бронхиальное дыхание выслушивается: q над гортанью (трахеальное дыхание) q место бифуркации трахеи в межлопаточном пространстве на уровне III-IV грудных позвонков | 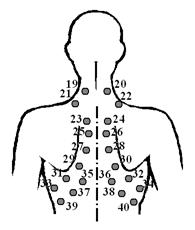 б б |
Рис. 17. Порядок аускультации легких: а – спереди; б – сзади
Аускультацию проводим сверху вниз спереди, сзади и над боковыми поверхностями грудной клетки строго симметрично справа и слева, задерживая фонендоскоп на одной точке не менее одного дыхательного акта, то есть вдоха и выдоха. Обращаем внимание на то, какие звуки мы слышим, что они напоминают, как они связаны с вдохом и выдохом. Если врач разобрался в аускультации легких у данного больного, то на этом можно ограничиться. Если же выявлены отдельные «подозрительные» места, прибегают к следующим этапам аускультации над областью «подозрительных» мест (рис. 17).
2 этап - аускультация при глубоком дыхании. Форсированное дыхание усиливает звуковые явления, позволяя лучше разобраться врачу в звуковых феноменах. Помните, что аускультация проводится на одной точке и не более, чем при 3-4 глубоких вдохах. Если вы еще не разобрались, повторение возможно после отдыха больного, то есть после спокойного дыхания.
3 этап - аускультация после покашливания, 2-3 кашлевых движения. При этом изменяются звуковые феномены, связанные с бронхами, то есть сухие и влажные хрипы.
4 этап - аускультация осуществляется в условиях, когда нос и рот больного закрыты, а движения грудной клетки осуществляются за счет диафрагмы («имитация дыхания»). Такой прием позволяет отличить шум трения плевры от других побочных дыхательных шумов.
5 этап - аускультация в положении лежа, если предыдущие этапы проводились в вертикальном положении больного. Такая аускультация позволяет выявить сухие хрипы, которые в вертикальном положении могли быть не слышны.
6 этап - сильнее надавить фонендоскопом на грудную клетку в области выслушивания побочных шумов.
Бронхофония - аускультативное проведение голоса на грудную клетку. Фонендоскоп ставится на те же точки, как при сравнительной аускультации легких, больной при этом шепотом произносит слова, содержащие звук «ч». Бронхофония может ослабляться, усиливаться по тем же принципам, как голосовое дрожание.
При аускультации легких различают ОСНОВНЫЕ дыхательные шумы и ПОБОЧНЫЕ дыхательные шумы. К основным дыхательным шумам относятся везикулярное дыхание и разновидности его (табл. 3, рис. 18): ослабленное, усиленное, жесткое саккадированное везикулярное дыхание; бронхиальное дыхание и его разновидности: ослабленное, усиленное, амфорическое; металлическое; стенотическое; бронхо-везикулярное (табл. 4, рис. 19). К побочным дыхательным шумам относятся сухие и влажные хрипы, крепитация, шум трения плевры (табл. 5).
Сухие хрипы различают низкого тембра (басовые) и высокого тембра (дискантовые). Влажные хрипы бывают звонкие и незвонкие, мелко-, средне- и крупнопузырчатые. Крепитация различается как звонкая и незвонкая.
Таблица 3
