Гистологическое исследование имеет решающее значение при установлении диагноза злокачественной опухоли.
Биопсию желательно производить непосредственно перед началом лечения. Для исследования берут кусочек на видимой границе
здоровой и опухолевой ткани. При несоответствии клинической картины и данных гистологического исследования биопсию повторяют. Если повторные (не более трех) биопсии не разрешили несоответствия клинических и гистологических данных, выполняется тиреоили ларинготомия, иссекается вся опухоль или основная ее часть и направляется на срочное исследование (цитодиагностика). В зависимости от результатов экстренного гистологического исследования вскрытие гортани может завершиться резекцией или полным удалением гортани.
Метастазы рака гортани в регионарные лимфатические узлы широко определяются пальпаторно - сам факт увеличения этих лимфоузлов необходимо оценивать как метастазирование. Пальпаторно стараются определить величину, форму, консистенцию, подвижность, болезненность узла. Метастатический лимфатический узел увеличивается медленно и неуклонно, он безболезнен, округлой формы, вначале подвижный, а по мере роста подвижность его уменьшается вплоть до полной фиксации. Для диагностики метастазов в редких случаях применяют лимфоангиографию и лимфонодулографию; используется также радионуклидная диагностика.
Папилломатоз гортани отличается по ларингоскопической картине от рака тем, что разрастается по поверхности без изъязвления и инфильтрации подлежащей ткани и имеет вид сосочковой опухоли, напоминая цветную капусту. Раку более свойственна бугристая поверхность, гладкая и ровная характерна для эндофитного роста, который встречается относительно редко.
Гиперпластический ларингит, как правило, поражает обе половины гортани симметрично, а рак локализуется обычно в одном участке. При подозрении на озлокачествление гиперплазированной ткани показана биопсия.
Пахидермия представляет собой разрастание и ороговение плоского эпителия обычно в межчерпаловидном пространстве и является по существу ограниченным гиперпластическим ларингитом. Поверхность пахидермии, как правило, плоская; при появлении здесь значительных утолщений возникает подозрение на озлокачествление, поэтому необходима биопсия. Такой больной должен находиться на диспансерном наблюдении.
Не всегда просто при осмотре дифференцировать рак с туберкулезом и сифилисом. Правильной диагностике помогут тщательно собранный анамнез и соответствующие лабораторные исследования, включая биопсию.
Лечение.Основными методами лечения рака гортани являются хирургический, лучевой и химиотерапевтический. Первые два метода могут применяться самостоятельно, химиотерапия - лишь в качестве вспомогательного. В последнее время разработан и внедряется в практику метод фотодинамической терапии (ФДТ), при котором специальный краситель через кровь или местно подается в опухоль. Клетки опухоли, в отличие от здоровой ткани, пропускают этот краситель через свои оболочки внутрь. Затем опухоль подвергается воздействию лучей определенной частоты. Эти лучи воспринимаются красителем, находящимся в раковых клетках, и под их воздействием происходит реакция, при которой краситель выделяет синглетный (одновалентный кислород), разрушающий раковую клетку. Этот метод пока еще осваивается практикой и находит ограниченное применение. Выбор традиционного метода зависит от стадии заболевания, гистологического строения раковой опухоли и в определенной степени от ее локализации.
В I стадии многие предпочитают лучевой метод, в то же время эндоларингеальное удаление, а затем лучевое воздействие являются более эффективными.
Во II стадии наиболее обоснованным является сочетание хирургического и лучевого методов, хотя тот и другой могут быть применены раздельно. Опухоль удаляется в пределах здоровых тканей и затем осуществляют лучевое воздействие на пути лимфооттока.
В III стадии ведущим является комбинированный метод: сначала проводится хирургическое лечение, а затем лучевое. При лучевом воздействии поражаются отдельные раковые клетки и их небольшие скопления, в то время как крупные раковые образования под влиянием актинотерапии обычно не подвергаются полной резорбции. В некоторых случаях предпочитают начинать с лучевого лечения, после которого производят операцию, хотя заживление после лучевого лечения ухудшается.
При хирургическом лечении больных раком гортани применяются три основных вида операций:
• полное удаление гортани (ларингэктомия);
• различные варианты резекции (удаление части гортани);
• реконструктивные вмешательства.
Тактика хирургического лечения вырабатывается в зависимости от стадии рака гортани, локализации опухоли, ее гистологического строения, общего состояния больного. Основные принципы, которыми руководствуется хирург, - обязательная абластичность уда-
ления опухоли и максимальное сохранение органа. Во II-III стадиях заболевания врач, ориентируясь по ларингоскопической картине, оценивает возможность абластичного удаления не всей гортани, а ее части (резекция), чтобы сохранить дыхательную и голосовую функции органа.
Хордэктомия - удаление одной голосовой складки - одна из эффективных и небольших по объему операций. Показанием к хордэктомии является опухолевое поражение одной голосовой складки без перехода процесса на комиссуру и голосовой отросток черпаловидного хряща. При опухолях средней трети голосовой складки без нарушения ее подвижности хордэктомию можно произвести эндоларингеально.
Гемиларингэктомия - половинная резекция гортани - показана при поражении опухолью одной половины гортани. Если при этом имеется небольшой переход опухоли через переднюю комиссуру, эта часть может быть удалена одним блоком с пораженной половиной гортани. Оставшаяся часть составит примерно две трети одной половины гортани. Эта операция называется переднебоковой (или диагональной) резекцией гортани.
Передняя (фронтальная) резекция гортани заключается в удалении передней комиссуры и прилежащих к ней участков обеих голосовых складок в тех случаях, когда эти отделы оказываются пораженными опухолевым процессом.
При локализации опухоли в преддверии, когда пораженная часть органа резецируется, а голосовые складки могут быть сохранены, операция обозначается как горизонтальная резекция гортани.
При вовлечении в процесс регионарных лимфатических узлов производится полное удаление гортани единым блоком с шейной клетчаткой, глубокими яремными узлами соответствующей половины шеи или выполняется операция типа Крайля, когда вместе с узлами и клетчаткой удаляется и яремная вена. После заживления раны проводится лучевая терапия.
Если не представляется возможным абластично произвести резекцию гортани (у больных с первичной опухолью III стадии), показана ларингэктомия вместе с подъязычной костью и корнем языка. Первым этапом производится абластичное формирование постоянной трахеостомы - полное рассечение трахеи на уровне 1-2 колец и вшивание ее в кожу. Затем гортань выделяется кверху и отсекается в пределах здоровых тканей. После введения носопищеводного зонда
рану послойно зашивают кетгутом и шелком. Операции на гортани производятся, как правило, под интубационным наркозом. В послеоперационном периоде назначается активная антибактериальная терапия, местное и общее лечение.
Рекоструктивные операции на гортани представляют собой довольно сложные, часто многоэтапные различного типа пластические операции, выполняемые после объемных резекций, а в ряде случаев и после экстирпации гортани. Преследуется цель восстановления естественного дыхания, голосообразовательной функции и глотания.
Один из вариантов реконструктивной операции, выполняемой с целью восстановления боковой стенки гортани (по Пальчуну, 1968), предусматривает выкраивание кожного лоскута на боковой поверхности шеи, отступая 3-4 см латерально от края срединного разреза (рис. 7.12). Форма лоскута прямоугольная, по размеру дефекта гортани. После выкраивания кожный лоскут не отсепаровывают от подлежащей ткани, а вместе с ней проводят в просвет гортани по специально сформированному туннелю через ткани шеи к боковому краю задней стенки гортани. Затем лоскут перемещают таким образом, чтобы он полностью выполнял дефект боковой стенки гортани; края его подшивают кетгутом по всему периметру дефекта. Тканевая питающая ножка клетчатки под кожным лоскутом выполняет не только трофическую функцию, но и удерживает лоскут в крайнем боковом положении, что формирует боковую стенку гортани, защищая удаленный фрагмент гортани.
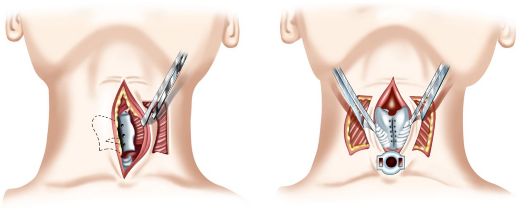 Рис. 7.12.Пластика боковой стенки гортани по Пальчуну
Рис. 7.12.Пластика боковой стенки гортани по Пальчуну
Следует отметить, что существует метод предоперационной лучевой терапии, который в ряде случаев позволяет в той или иной мере уменьшить опухоль. Однако при этом нужно иметь в виду, что послелучевые реакции облученных тканей могут значительно осложнять послеоперационный период, особенно после частичного удаления органа.
Прогнозжизненный и функциональный (выживаемость более 5 лет) при ранней диагностике (I и II стадии) и своевременно проведенном лечении рака гортани у подавляющего большинства больных благоприятный. В III стадии заболевания прогноз благополучен более чем у половины больных, в IV стадии у многих больных возможно продление жизни.
НОВООБРАЗОВАНИЯ УХА
Различают опухолеподобные образования, доброкачественные и злокачественные опухоли наружного, среднего и внутреннего уха. Опухолеподобные образования - это невус, келоиды, кожный рог; некоторые авторы относят к ним кисты, свищи, полипы, атеромы. Доброкачественные опухоли отличаются большим разнообразием, наиболее часто встречаются папилломы, фибромы, остеомы, гемангиомы. Из доброкачественных опухолей внутреннего уха на первом месте стоит невринома VIII черепного нерва. Из злокачественных опухолей уха чаще всего встречаются плоскоклеточный и базальноклеточный рак. Редко наблюдаются саркомы, меланомы, гемангиоэндотелиомы.
7.4.1. Опухолеподобные образования уха
Чаще всего встречаются невусы. Их происхождение связывают с пороками развития меланобластов дермы или шванновской оболочки нервов, расположенных в дерме. Клинические проявления и гистологическое строение невусов отличаются большим разнообразием. В клинике их различают на врожденные и приобретенные. Врожденные невусы малигнизируются редко, но прогноз при их озлокачествлении тяжелый. Приобретенные невусы перерождаются значительно чаще, чем врожденные. Предпочтительно не применять хирургического воздействия, поскольку возможно озлокачествление.
Келоид - соединительнотканное опухолеподобное образование, относящееся к фиброматозам, развивается после механической травмы или ожога. Келоид представляет собой избыточное разрастание рубцовой ткани в дерме и глубжележащих тканях с гиалинозом пучков коллагеновых волокон. Причины развития келоидов не выяснены. По-видимому, кроме травмы и воспаления, имеет значение индивидуальная склонность тканей к гиперплазии. Хирургическое лечение применяется с осторожностью - возможно повторное разрастание келоида.
Кожный рог - образование эпидермального происхождения, состоящее из массы ороговевших клеток (очаговый гиперкератоз). Кожный рог обычно рассматривают как облигатный предрак.
Атеромы чаще бывают на мочке уха или на задней поверхности ушной раковины (рис. 7.13). Они возникают в результате закупорки сальных желез и представляют собой круглые, мягкие, четко отграниченные образования. Кожа над атеромой обычно спаяна с ее капсулой и не смещается. Врожденные околоушные кисты и свищи чаще локализуются кпереди и выше козелка на уровне ножки завитка ушной раковины и развиваются из остатков незаращенной первой жаберной щели. Лечение хирургическое.
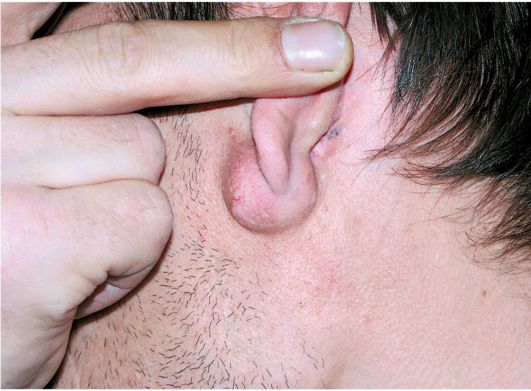 Рис. 7.13.Атерома в области мочки ушной раковины
Рис. 7.13.Атерома в области мочки ушной раковины
