Черепно-лицевые нервы иннервирующие органы речи
ЛЕКЦИЯ № 11
ЧЕРЕПНО-ЛИЦЕВЫЕ НЕРВЫ ИННЕРВИРУЮЩИЕ ОРГАНЫ РЕЧИ
Языкоглоточный нерв
 Языкоглоточный нерв IX пара черепных нервов (п. glossophaгyngeus) смешанный нерв, содержит двигательные,
Языкоглоточный нерв IX пара черепных нервов (п. glossophaгyngeus) смешанный нерв, содержит двигательные,
чувствительные и парасимпатические (секреторные) волокна, имеет 4 ядра, которые расположены в заднем отделе продолговатого мозга.
Двойное ядро, nucl. ambiguus (общее с Х парой), располагается в средней части продолговатого мозга, впереди и латеральнее ядра подъязычного нерва.
Аксоны клеток ядра образуют двигательную ветвь языкоглоточного нерва, которая иннервирует только шилоглоточную мышцу (т. stylopharingeus). При глотании эта мышца поднимает глотку и гортань.
Двойное ядро (nucl. ambiguus) имеет двустороннюю корковую иннервацию.
Ядро одиночного пути, nucl. solitaгius чувствительное, общее с блуждающим и промежуточным нервами расположено в латеральном отделе продолговатого мозга. Оно принимает чувствительные вкусовые волокна от передних двух третей языка по системе промежуточного нерва и барабанной струне, вкусовую информацию от задней трети языка ядро получает по стволу языкоглоточного нерва (частично по стволу блуждающего нерва).
Чувствительное ядро, nucl. alae cinereae (общее с Х парой), расположено дорсолатерально от двойного ядра и обеспечивает чувствительность гортани, трахеи, глотки, мягкого нёба, среднего уха.
Нижнее слюноотделительное ядро. nucl. salivatorius infeгioг (парасимпатическое), располагается в продолговатом мозге между nucl. ambiguus и ядром оливы. Иннервирует околоушную слюнную железу.
Чувствительное ядро (nucl. alae cineгea), общее для IX и Х черепных нервов, имеет двухсторонние корковые связи.
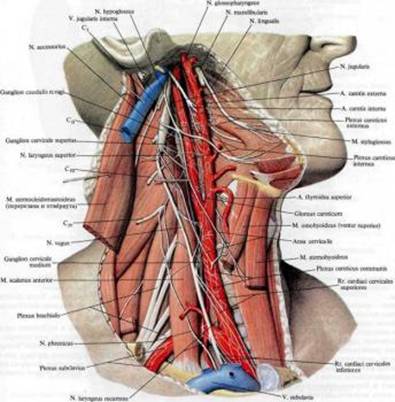
Языкоглоточный нерв в виде 34 корешков выходит из продолговатого мозга в борозде между оливой и веревчатым телом. Эти корешки соединяются в единый ствол, который через яремное отверстие выходит из полости черепа вместе с Х и ХI нервами. Далее языкоглоточный нерв спускается по боковой поверхности шеи и разделяется на ветви.
Вне черепа языкоглоточный нерв лежит вначале между внутренней яремной веной и внутренней сонной артерией, затем идет вдоль заднего края шилоглоточной мышцы. Далее нерв проходит по боковой стенке глотки и, достигнув края языка, разделяется на конечные ветви:
барабанный нерв,
ветвь шилоглоточной мышцы,
синусная ветвь,
миндальные ветви,
глоточные ветви,
язычные ветви.
Чувствительные волокна языкоглоточного нерва берут начало от верхнего (внутричерепного) узла gangl. Supeгius, расположенного в яремном отверстии, и нижнего (внечерепнoгo), лежащего на выходе из яремного отверстия в каменистой ямке пирамиды височной кости. Периферические отростки клеток верхнего и нижнего нервных узлов следуют в составе ветвей языкоглоточного нерва в общем стволе с двигательными волокнами и иннервируют барабанную перепонку, наружный слуховой проход, слизистую оболочку глотки, заднюю часть мягкого нёба. язычок, миндалины, барабанную полость, евстахиеву трубу, заднюю треть языка.
Центральные отростки идут в продолговатый мозг, разделяясь на 2 ветви: короткую нисходящую к ядру одиночного пути (nucl. tгactus solitaгius) и более длинную восходящую к чувствительному ядру (nucl. alae cineгea).
Ядро одиночного пути (nucl. tгactus solitaгius) влияет на вкусовую чувствительность языка по следующим основным каналам: п. lingualis и choгda tympani от передних двух третей языка (1 нейрон в gangl. geniculi) и по IX и Х нервам от задней трети языка (1 нейрон в gangl. supeгius и gangl. infeгius).
От ядра одиночного пути (11 вкусовой нейрон) отходят волокна к ядрам таламуса противоположной стороны. Далее волокна от ядер таламуса проходят через заднюю треть задней ножки внутренней капсулы и подходят к корковому вкусовому центру в нижнем отделе постцентральной извилины. Поражение указанных ядер или волокон сопровождается нарушением вкуса, а раздражение развитием вкусовых галлюцинаций.
Двигательное ядро (nucl. ambiguus), общее для IX и Х пары, обеспечивает двигательную иннервацию мышц мягкого нёба, имеющих двусторонние корковые связи.
В составе языкоглоточного нерва идут также эфферентные парасимпатические (секреторные) волокна к околоушной железе. Эти волокна берут начало в вегетативном нижнем слюноотделительном ядре (nucl. salivatoгius infeгioг), клетки которого рассеяны в ретикулярной формации продолговатого мозга.
При поражении nucl. salivatoгius infeгioг возникает сухость во рту из-за гипофункции околоушной слюнной железы.
Симптомы поражения
Изолированные поражения языкоглоточного нерва бывают редко. Единственный признак нарушения двигательной функции IX нерва может выражаться в одностороннем незначительном парезе мягкого нёба. Расстройства глотания обычно умеренные, так как иннервация мускулатуры глотки большей частью сохраняется за счет ветвей блуждающего нерва.
Патология IX нерва может сопровождаться уменьшением секреции околоушной железы, понижением чувствительности задней стенки глотки и мягкого нёба. Наблюдается утрата вкусовых ощущений на задней трети языка.
При раздражении языкоглоточного нерва может развиться спазм языкоглоточной мускулатуры фарингоспазм, а также парестезии, повышенное слюнотечение или болевой синдром.
Слуховестибулярный нерв
Слуховестибулярный нерв чувствительный нерв является проводником специальной чувствительности от органа слуха и равновесия и состоит из 2x функционально различных частей вестибулярной (pars vestibularis) и слуховой (pars cochleaгis).
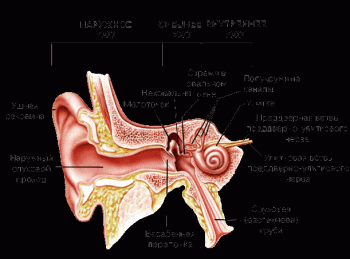
Слуховая часть (слуховой нерв) обеспечивает передачу звуковых раздражений. Звуковые волны воспринимаются особыми рецепторами спиральным органом (кортиевым). К peцепторам подходят периферические отростки биполярных клеток спирального узла, расположенного в улитке лабиринта.
Центральные отростки биполярных клеток этого узла идут во внутреннем слуховом проходе вместе с вестибулярным нервом и на небольшом протяжении рядом с лицевым нервом.
Выйдя из пирам иды височной кости нерв попадает в мостомозжечковый треугольник. Далее волокна входят в мозговой ствол и заканчиваются в двух ядрах II нейрона, лежащих на границе варолиева моста и продолговатого мозга, вентральном (nucl. cochjearis ventralis) и дорсальном (nucl. cochjearis dorsalis).
Из заднего улиткового ядра волокна идут поверхностно по дну IV желудочка в виде мозговой полости ромбовидной ямки, переходя на противоположную сторону. На гpанице между передней и задней частями моста противоположной стороны они образуют латеральную петлю (lemniscus lateгalis).
Волокна, идущие от вентрального слухового ядра, образуют так называемое «трапециевидное тело, расположенное на границе покрышки и основания моста. Волокна частично переключаются на трапециевидном ядре, верхней оливе, ретикулярных ядрах, частично присоединяются к латеральной петле. Латеральная петля, содержащая перекрещенные и неперекрещенные волокна улитковых ядер, поднимается вверх и оканчивается в нижних холмиках среднего мозга и медиальном коленчатом теле. Часть волокон латеральной петли присоединяется к медиальному продолговатому пучку, через который улитковые ядра имеют связь с двигательными ядрами черепных нервов.
Нижнее двухолмие является подкорковым центром слуха. От его ядра начинается покрышковоспинномозговой путь, который обеспечивает рефлекторные двигательные реакции тела на звуковые раздражители.
Слуховые волокна в кору идут только от медиального коленчатого тела, где расположен III нейрон слухового пути. От клеток медиального коленчатого тела аксоны идут через заднюю ножку внутренней капсулы и лучистый венец к корковому слуховому центру в средней части верхней височной извилины. Нижнее двухолмие является подкорковым центром слуха. От его ядра начинается покрышковоспинномозговой путь, который обеспечивает рефлекторные двигательные реакции тела на звуковые раздражители (извилина гешля).
Симптомы поражения.
При поражении рецепторов нерва или слуховых ядер нарушается звуковосприятие и возникает одностороннее нарушение слуха в виде его снижения (гипакузия), искажений (паракузия), глухоты. Снижение слуха может наблюдаться и при повреждении звукопроводящего аппарата (барабанная перепонка, слуховые косточки).
Дифференцировать поражение звуковоспринимающего и звукопроводящего аппарата помогают пробы Ринне и Бебера.
При их проверке обычно используют набор камертонов различной высоты, тона: 128,512 и 2048 колебаний в секунду.
Проба Ринне. Звучащий камертон ставится на cocцeвидный отросток больного. По окончании восприятия звука камертон пере носится к уху больного. Б норме звучание будет вновь восприниматься (проба Ринне положительна). При поражении звукопроводящего аппарата воздушная проводимость нарушена, и звучание камертона не будет восприниматься (проба Ринне отрицательна).
Проба Бебера. Звучащий камертон ставится на темя больного (по средней линии). В норме звук одинаково слышится с двух сторон. При поражении среднего уха звук камертона громче на пораженной стороне (проба Вебера показывает латерализацию в сторону пораженного уха).
Одностороннее поражение латеральной петли, медиального коленчатого тела, коркового центра слухового анализа тора не вызывает нарушения слуха вследствие двусторонней связи улитковых ядер с корой.
Повреждение слухового анализатора (извилина гешля) слева сопровождается развитием слуховой aгнозии. При этом больной не узнает знакомые ранее звуки (тиканье часов, шум
льющейся воды). Если процесс формирует очаг застойного возбуждения в области коркового отдела слухового анализа Тора, то возникают сложные слуховые галлюцинации.
Вестибулярная часть (вестибулярный нерв) paгs vestibulaгis проводит импульсы от преддверия и полукружных каналов лабиринта внутреннего уха, где расположены рецепторы аппарата равновесия. 1 нейрон располагается в узле скарпа (gangl. vestibulaгe), который лежит во внутреннем слуховом проходе. Периферические отростки биполярных клеток идут к рецепторам вестибулярного анализатора (отолитовая система и система полукружных каналов).
Центральные отростки клеток преддверного узла образуют верхний (преддверный) корешок, который вместе с нижним (улитковым) корешком составляет ствол преддверно-
улиткового нерва. Нерв через внутреннее слуховое отверстие входит в полость черепа, где вступает в вещество мозга на гpaнице варолиева моста и продолговатого мозга (мостомозжеч ковыи угол).
Внутри мозга волокна преддверной части в области дна ромбовидной ямки делятся на восходящие и нисходящие пучки, которые заканчиваются в вестибулярных ядрах: верхнем (ядро Бехтерева), медиальном (ядро Швальбе), латеральном (ядро Дейтерса) и нижнем (ядро Роллера).
В верхнее вестибулярное ядро Бехтерева, расположенное на уровне моста, входит большая часть восходящих пучков аксонов преддверного узла. В латеральном и нижнем ядрах преимущественно переключаются нисходящие волокна. К медиальному вестибулярному ядру идут как восходящие, так и нисходящие ветви.
От латерального вестибулярного ядра Дейтерса начинается вестибулоспинальный путь (tг. vestibulospinalis) путь Левенталя, который идет в передних столбах спинного мозга и оканчивается на двигательных ядрах передних poгoв спиннoгo мозга вплоть до его крестового отдела. Благодаря этому осуществляются вестибулярные рефлексы мышц, шеи и конечностей, а также регуляция мышечного тонуса.
От ядра Дейтерса часть волокон идет к заднему продольному пучку (fasciculius longitudinalis posteгioг). Задний продольный пучок является системой восходящих и нисходящих волокон, при помощи которых осуществляются рефлекторные связи между вестибулярными и глазодвигательными ядрами, спинным мозгом и мозжечком. Восходящие волокна направляются кверху, контактируя с клетками ядер глазных мышц.
Нисходящие волокна спускаются в спинной мозг в составе tгactus vestibulospinalis . Мозжечок связан с задним продольным пучком с помощью крючковидного пучка Расселя, который идет из ядер крыши мозжечка. Система заднего продольного пучка обеспечивает рефлекторное влияние вестибулярного аппарата на мышцы головы, шеи и глаз.
Отростки клеток вестибулярных ядер направляют волокна также к мозжечку через его нижние ножки (tгactus vestibulo ceгebellaгis), и оканчиваются в кровельном и зубчатом ядрах мозжечка. Часть волокон вестибулярного нерва следуют прямо в мозжечок без переключения на вестибулярных ядрах. Из мозжечка волокна направляются к ядрам Роллера и Дейтерса.
Из вестибулярных ядер идут частично переключенные нервные волокна и к ретикулярной формации (преддверно ретикулярный путь), к красному ядру (вестибулокрасноядерный путь), к таламусу.
Вестибулоретикулярный путь (tгactus vestibuloгeticulaгis) обеспечивает связь вестибулярных ядер с ядрами других черепных нервов, в частности, IX и Х пары. Поэтому раздражение вестибулярного аппарата сопровождается головокружением, тошнотой, рвотой, холодным потом, изменением температуры тела, пульса, кровяного давления и другими вегетативными расстройствами.
Через таламус волокна вестибулярных ядер достигают коркового центра вестибулярного анализатора в теменновисочной доле мозга.
Поражение вестибулярной системы может быть на различных уровнях: при поражении внутреннего уха, вестибулярного нерва, вестибулярных ядер 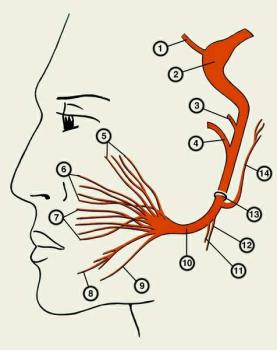 и заднего продольного пучка в стволе мозга, теменновисочных отделов коры Клинически это проявляется головокружением, нистагмом, расстройством paвновесия и координации движений, различными вегативными реакциями.
и заднего продольного пучка в стволе мозга, теменновисочных отделов коры Клинически это проявляется головокружением, нистагмом, расстройством paвновесия и координации движений, различными вегативными реакциями.
Лицевой нерв – n. facialis (VII пара).
Лицевой нерв является смешанным нервом. В его составе имеются двигательные, парасимпатические и чувствительные волокна, последние два вида волокон выделяют как промежуточный нерв.
Двигательная часть лицевого нерва обеспечивает иннервацию всех мимических мышц лица, мышц ушной раковины, черепа, заднего брюшка двубрюшной мышцы, стременной мышцы и подкожной мышцы шеи. Эта система состоит из двух нейронов. Центральные нейроны представлены клетками коры нижней трети прецентральной извилины, аксоны которых в составе корково ядерного пути направляются в мост мозга к ядру лицевого нерва противоположной стороны. Часть аксонов идет к ядру своей стороны, где оканчивается лишь на периферических нейронах, иннервирующих мышцы верхней части лица.
Периферические двигательные нейроны представлены клетками ядра лицевого нерва, расположенного в дне IV желудочка мозга. Аксоны периферических нейронов формируют корешок лицевого нерва, который выходит из моста мозга совместно с корешком промежуточного нерва между задним краем моста и оливой продолговатого мозга. Далее оба нерва вступают во внутреннее слуховое отверстие и входят в лицевой канал пирамиды височной кости. В лицевом канале нервы образуют общий ствол, делающий два поворота соответственно изгибам канала. Соответственно коленцу лицевого канала образуется коленце лицевого нерва, где располагается узел коленца – gangl. geniculi. После второго поворота нерв располагается позади полости среднего уха и выходит из канала через шилососцевидное отверстие, вступая в околоушную слюнную железу. В ней он делится на 2–5 первичных ветвей, которые в свою очередь делятся на вторичные, образуя околоушное нервное сплетение. Существуют две формы внешнего строения околоушного сплетения: сетевидная и магистральная. При сетевидной форме сплетения имеются множественные связи с ветвями тройничного нерва.
В лицевом канале от лицевого нерва отходит ряд ветвей.
Большой каменистый нерв (n. petrosi major) начинается от узла коленца, на наружном основании черепа соединяется с глубоким каменистым нервом (ветвь симпатического сплетения внутренней сонной артерии) и формирует нерв крыловидного канала, который вступает в крылонебный канал и достигает крылонебного узла. Соединение большого каменистого и глубокого каменистого нервов составляет так называемый видиев нерв.
В составе нерва имеются преганглионарные парасимпатические волокна к крылонебному узлу, а также чувствительные волокна от клеток узла коленца. При его поражении возникает своеобразный симптомокомплекс, известный под названием «невралгия видиева нерва» (синдром Файля). Большой каменистый нерв иннервирует слезную железу. После перерыва в крылонебном узле волокна идут в составе верхнечелюстного и далее скулового нервов, анастомозируют со слезным нервом, который подходит к слезной железе. При поражении большого каменистого нерва возникает сухость глаза вследствие нарушения секреции слезной железы, при раздражении – слезотечение.
Стременной нерв (n. stapedius) проникает в барабанную полость и иннервирует стременную мышцу. При напряжении этой мышцы создаются условия для наилучшей слышимости. При нарушении иннервации возникает паралич стременной мышцы, в результате чего восприятие всех звуков становится резким, вызывающим тягостные, неприятные ощущения (гиперакузия).
Барабанная струна (chorda tympani) отделяется от лицевого нерва в нижней части лицевого канала, входит в барабанную полость и через каменисто барабанную щель выходит на основание черепа и сливается с язычным нервом. В месте перекреста с нижним луночковым нервом барабанная струна отдает соединительную ветвь к ушному узлу, в которой проходят двигательные волокна из лицевого нерва к мышце, поднимающей мягкое небо.
Барабанная струна передает вкусовые раздражения с передних двух третей языка к узлу коленца, а затем к ядру одиночного пути, к которому подходят вкусовые волокна языкоглоточного нерва. В составе барабанной струны проходят также секреторные слюноотделительные волокна из верхнего слюноотделительного ядра к подчелюстной и подъязычной слюнным железам, предварительно прерываясь в подчелюстном и подъязычном парасимпатических узлах.
Методика исследования.
В основном определяется состояние иннервации мимических мышц лица. Начинают исследование с осмотра лица. При поражении лицевого нерва сразу обращает на себя внимание асимметрия лица. Обычно мимические мышцы исследуются при двигательной нагрузке. Обследуемому предлагают поднять брови, нахмурить их, зажмурить глаза. Обращают внимание на выраженность носогубных складок и положение углов рта. Просят показать зубы (или десны), надуть щеки, задуть свечу, посвистеть.
Преддверно улитковый нерв.
– n. vestibulocochlearis (VIII пара). Преддверно улитковый нерв состоит из двух корешков: нижнего – улиткового и верхнего – преддверного. Объединяет две функционально различные части.
Улитковая часть (pars cochlearis). Эта часть как чисто чувствительная, слуховая, берет начало от спирального узла (gangl. spirale cochleae), лежащего в улитке лабиринта. Дендриты клеток этого узла идут к волосковым клеткам спирального (кортиева) органа, которые являются слуховыми рецепторами. Аксоны клеток узла идут во внутреннем слуховом проходе вместе с преддверной частью нерва и на небольшом протяжении от porus acusticus internus рядом с лицевым нервом. Выйдя из пирамиды височной кости, нерв вступает в мозговой ствол в верхнем отделе продолговатого мозга и нижнем отделе моста. Волокна улитковой части заканчиваются в переднем и заднем улитковых ядрах. Большая часть аксонов нейронов переднего ядра переходит на противоположную сторону моста и заканчивается в верхней оливе и трапециевидном теле, меньшая часть подходит к таким же образованиям своей стороны. Аксоны клеток верхней оливы и ядра трапециевидного тела формируют латеральную петлю, которая поднимается вверх и оканчивается в нижнем холмике крыши среднего мозга и в медиальном коленчатом теле. Заднее ядро посылает волокна в составе так называемых слуховых полосок, которые идут по дну IV желудочка к срединной линии, где погружаются вглубь и переходят на противоположную сторону, присоединяются к латеральной петле, вместе с которой поднимаются вверх и оканчиваются в нижнем холмике крыши среднего мозга. Часть волокон из заднего ядра направляется в латеральную петлю своей стороны. От клеток медиального коленчатого тела аксоны проходят в составе задней ножки внутренней капсулы и оканчиваются в коре полушарий большого мозга, в средней части верхней височной извилины.
Методика исследования. Путем опроса выясняют, нет ли у больного снижения слуха или, наоборот, повышения восприятия звуков, звона, шума в ушах, слуховых галлюцинаций. После этого определяют остроту слуха для каждого уха в отдельности. Для этого больной закрывает пальцем слуховой проход, поворачивается к проводящему исследование другим ухом и повторяет за ним слова, произносимые шепотом. Обследующий должен находиться на расстоянии 6 м. В норме шепотная речь воспринимается на расстоянии 6–12 м. На практике можно исследовать слух при помощи прослушивания тиканья часов, которые подносят к наружному слуховому проходу больного при закрытых глазах и закрытом другом ухе.
Определяют расстояние от ушной раковины до часов, на котором больной перестает слышать тиканье часов с одной и с другой стороны. Обычно эта дистанция оказывается одинаковой для каждого уха.
При снижении (гипакузия) или утрате (анакузия) слуха необходимо определить, зависит ли это от поражения звукопроводящего (наружный слуховой проход, среднее ухо) или звуковоспринимающего (кортиев орган, улитковая часть VIII нерва и ее ядра) аппарата. Для отличия поражения среднего уха от поражения улитковой части VIII нерва используют камертоны (прием Ринне и Вебера) или аудиометрию.
Симптомы поражения. Слуховые проводники, вступая в мост мозга, помимо того, что они направляются в свое полушарие, подвергаются еще перекресту и таким образом каждый данный периферический слуховой аппарат оказывается сообщающимся с обоими полушариями мозга, поэтому поражение слуховых проводников выше переднего и заднего слуховых ядер не вызывает выпадений слуховых функций. Одностороннее снижение слуха или глухота возможны только при поражении рецепторного слухового аппарата, улитковой части нерва и ее ядер. При этом могут быть симптомы раздражения (ощущение шума, свиста, гудения, треска и др.). При раздражении коры височной доли мозга (например, при опухолях) могут возникать слуховые галлюцинации.
Преддверная часть (pars vestibularis). Первые нейроны находятся в преддверном узле, расположенном в глубине внутреннего слухового прохода. Дендриты клеток узла оканчиваются рецепторами в лабиринте: в ампулах полукружных каналов и в двух перепончатых мешочках. Аксоны клеток преддверного узла образуют преддверную часть нерва, которая покидает височную кость через внутреннее слуховое отверстие, вступает в ствол мозга в мостомозжечковом углу и заканчивается в 4 вестибулярных ядрах (вторые нейроны). Вестибулярные ядра расположены в боковой части дна IV желудочка – от нижнего отдела моста до середины продолговатого мозга. Это латеральное, медиальное, верхнее и нижнее вестибулярные ядра.
Методика исследования.
При исследовании вестибулярного аппарата сначала выясняют, нет ли у больного головокружения: ложных ощущений смещения в какую либо сторону окружающих предметов или его тела, усиливающегося при перемене положения головы, вставании. Чтобы выявить у больного нистагм (непроизвольные быстро следующие друг за другом движения глаз из стороны в сторону), взор его фиксируют на молоточке или пальце и передвигают их в стороны или вверх и вниз. Различают горизонтальный, ротаторный и вертикальный нистагм. Для исследования вестибулярного аппарата применяют вращательную пробу на специальном кресле, калорическую и другие пробы. Следует помнить, что под головокружением больные нередко описывают различные ощущения, поэтому необходимо выяснить, имеется ли системное или несистемное головокружение.
Симптомы поражения. Поражение вестибулярного аппарата – лабиринта, вестибулярной части VIII нерва и ее ядер – приводит к трем характерным симптомам: головокружению, нистагму и расстройству координации движений. Нарушается сознательная и автоматическая ориентация в пространстве: у больного появляются ложные ощущения смещения его собственного тела и окружающих предметов. Это ощущение и составляет сущность головокружения. Оно нередко возникает приступами, достигает очень сильной степени, может сопровождаться тошнотой, рвотой. Во время сильного головокружения больной лежит с закрытыми глазами, боясь пошевелиться, так как даже легкое движение головы усиливает головокружение. Редко нистагм бывает выражен при взгляде прямо; обычно он лучше выявляется при взгляде в сторону. У здорового человека нистагм можно наблюдать при крайних положениях глазных яблок, когда предмет рассматривается на очень близком расстоянии (фиксационный нистагм), и во время езды на транспорте, когда рассматриваются мелькающие за окном предметы. Раздражение вестибулярной части VIII нерва и ее ядер вызывает нистагм в ту же сторону. Выключение вестибулярного аппарата ведет
нистагму в противоположную сторону. Поражение вестибулярного аппарата сопровождается неправильными реактивными движениями, нарушением нормального тонуса мышц и их антагонистов. Движения лишаются надлежащих регуляторных влияний, отсюда дискоординация движений (вестибулярная атаксия). Появляется шаткая походка, больной отклоняется в сторону пораженного лабиринта, и в эту сторону он часто падает.
Головокружение, нистагм и атаксия могут наблюдаться при поражении не только вестибулярного аппарата, но и мозжечка, поэтому представляется важной дифференциация лабиринтных поражений от сходных мозжечковых симптомов.
Тройничный нерв
 Тройничный нерв N tгigешiпus является смешанным, содержит двигательные, чувствительные и вегетативные волокна (симпатические и парасимпатические).
Тройничный нерв N tгigешiпus является смешанным, содержит двигательные, чувствительные и вегетативные волокна (симпатические и парасимпатические).
Ядра тройничного нерва располагаются в стволе мозга.
Двигательное ядро (nucl. motoгius n. tгigешiпi) состоит из крупных эфферентных нейронов, лежит в дорсолатераном отделе покрышки моста. Аксоны клеток этого ядра образуют двигательный корешок (гadix 111otoгius) тройничного нерва и достигают жевательной мускулатуры (111111. 111asseteг, tempoгalis, pteгygoideus exteгnus и inteгnus).
Двигательное ядро V пары связано с корой обоих полушарий. Волокна от клеток, расположенных в коре нижней трети прецентральной извилины (giгus pгecentгalis), образуют корковоядерный путь (tг. coгticonucleaгis), который проходит в составе лучистого венца (coгona гadiata), в колене внутренней капсулы (capsula inteгna) и, совершая неполный перекрест, заканчивается в двигательном ядре тройничного нерва.
Таким образом, центральный паралич жевательной мускулатуры возможен только при двустороннем поражении прецентральной извилины или кортиконуклеарных путей.
Поражение двигательного ядра nucleus motoгius n. tгigemini и его аксонов при водит к развитию периферического паралича жевательных мышц на стороне поражения.
Мостовое (верхнее) ядро (nucl. pontinus n. tгigeгnini) расположено оральнее и латеральнее двигательного ядра. Ядро получает информацию о тактильной и глубокой (проприоцептивной )чувствительности, идущей по чувствительному корешку (гadix sensoгia) тройничного нерва.
Спинномозговое ядро (nucl. spinalis n. tгigeгnini) это длинное ядро, заходит своим передним отделом в оральные отделы мозга на уровне мостового ядра тройничного нерва, проходит через весь продолговатый мозг и опускается до 11 111 верхних шейных сегментов спинного мозга. В этом ядре заканчиваются волокна поверхностной чувствительности (болевой и температурной), образующие чувствительный корешок тройничного нерва. Здесь проецируется вся поверхностная чувствительность лица, независимо от того, каким нервом она осуществляется.
Nucl. spinalis имеет сегментарное строение, в нем различают 5 сегментов, передние из которых получают импульсы от медиальных отделов лица (область рта и носа), каудальные из латеральных отделов. Поэтому частичное поражение ядра спинномозгового пути характеризуется кольцевыми зонами анестезии (зоны Зельдера).
В чувствительных ядрах тройничного нерва (nucl. pontinus п. tгigemini и nucl. spinalis) находятся вторые нейроны чувствительного пути, отростки которых совершают перекрест и направляются к таламусу противоположной и частично «своей стороны в составе медиальной петли.
Часть волокон оканчивается в околопроводном сером веществе, обильно снабженном опиатными рецепторами. III нейрон чувствительного пути находится в таламусе, волокна которого идут в задней трети заднего бедра внутренней капсулы, в составе лучистого венца и заканчиваются в коре нижней трети постцентральной извилины.
Ядро среднемозгового пути (п. mezencephalicus п. tгigemini) залегает впереди MocToBoгo ядра латеральнее водопровода мозга длинным узким пучком. Eгo верхний конец находится на уровне верхних бугров четверохолмия, нижний дoходит до мостовогo ядра тройничного нерва. Среднемозговое ядро обеспечивает проприоцептивную чувствительность для жевательных мышц и мышц глазного яблока. Отростки клеток формируют среднемозговой путь тройничного нерва: который идет по наружной стене водопровода и достигает среднего отдела моста, [де присоединяется к двигательному корешку нерва. Часть волокон от среднемозгового ядра заканчивается в ядрах вестибулярного, языкоглоточного и блуждающего нервов, а также в двигательном ядре тройничного нерва.
Другая часть, вместе с отростками чувствительных ядер тройничного нерва, образует общий пучок (тройничная петля), который далее при соединяется к медиальной петле.
Тройничный нерв состоит из двух корешков: двигательного и чувствительного. Мощный чувствительный корешок (гadix sensoгia) входит в ствол мозга на границе средней мозжечковой ножки и моста мозга.
Двигательный корешок (гadix motoгia) в три раза меньше чувствительного и прилежит к нему спереди и снизу. Между корешками тройничного нерва в 25% случаев имеются связи, через которые нервные волокна переходят из одного корешка в другой (Михайлов с.с., 1973).
Оба корешка направляются вперед и латерально и проникают в щель между листками твердой мозговой оболочки вблизи вершины пирамиды височной кости. Здесь между Листками твердой мозговой оболочки образуется тройничная полость, в которой расположены тройничный узел и начальные отделы трех ветвей тройничного нерва.
Тройничный (полулунный, [ассеров) узел gangl. tгigemlllale представляет собой образование, гомологичное спинномозговому ганглию. Этот узел полулунной формы, плоский, достигает длины 14 29 мм, ширины 5 1 О мм. В нем располагаются псевдоуюлярные клетки первый нейрон чувствительного пути тройничного нерва. Центральные отростки псевдоуниполярных клеток формируют чувствительный корешок, который направляется в мозговой ствол и заканчивается в чувствительных ядрах тройничного нерва (nucl. pontinus n. tгigemini и nucl. spinalis).
С тройничным нервом связаны парасимпатические узлы: с глазным нервом ресничный узел (gangl. ciliaгe), с верхнечелюстным крылонебный (gangl. sphenopalatinum), с нижнечелюстным ушной (gangl. othicum) и поднижнечелюстной (gangl. submandibulaгis).
В свою очередь, периферические отростки клеток гассерова узла образуют 3 ветви тройничного нерва:
1 глазная ветвь (гamus ophtalmicus), начинающаяся от клеток переднемедиальной части тройничного узла и идущая выше и латеральнее других; II верхнечелюстная и
2 нижнечелюстная (гamus шапdiЬulагis), которая начинается в заднелатеральной части узла и идет ниже и латеральнее других. Эти проекции периферических ветви образуют соответствующие нервы. Двигательный корешок минует тройничный узел, проходя над ним, и входит в состав нижнечелюстного нерва.
Глазной нерв (п. ophthalmicus) первая ветвь тройничного нерва, преимущественно чувствительный нерв, отходит от тройничного узла, проходит в глазницу в латеральной стенке пещеристого синуса. По мере прохождения в наружной стенке пещеристого синуса нерв принимает соединительную ветвь от периартериального сплетения внутренней сонной артерии и отдает тенториальную ветвь (гamus tentoгium возвратный
нерв Арнольда), которая идет назад к мозжечковому намету, прямому и поперечному венозным синусам. До входа в верхнеглазничную щель глазной нерв отдает соединительные ветви к глазодвигательному, блоковому и отводящему нервам.
Глазной нерв иннервирует кожу лба и переднего отцела височной и теменной областей, Верхнего века, спинки носа, а также частично слизистую оболочку носовой полости, глазное яблоко, и мозговую оболочку в области мозжечкового намета.
Вблизи верхнеглазничной щели глазной нерв делится на 3 ветви:
1) лобный нерв (п. fгontalis) самая толстая ветвь тройничного нерва вступает в глазницу через латеральный отдел верхней глазничной щели, проходит вперед между верхней стенкой глазницы и мышцей, поднимающей верхнее веко, и делится на две ветви: надглазничный нерв (п. supгaoгbitalis), идущий через верхнеглазничную вырезку к коже лба, и надблоковый нерв (п. supгatгochleaгis), выходящий из глазницы у ее внутренней стенки и иннервирующий кожу верхнего века и медиального угла глазной щели. Место выхода надглазничногo нерва в лобной области проецируется на границе медиальной и средней трети верхнего края глазницы;
2) слезный нерв (п. lacгimalis) располагается вдоль латеральной стенки глазницы по верхнему краю латеральной прямой мышцы, иннервирует слезную железу, а также кожу верхнего века и наружного угла глазной щели;
3) носоресничный нерв (п. nasociliaгis) входит в глазницу через медиальную часть верхней глазничной щели. Далее идет с глазной артерией, зрительным, глазодвигательным и отводящим нервом. На своем протяжении отдает ряд ветвей, иннервирует слезный мешок, конъюнктиву, медиальный угол глазной щели, склеру и сосудистую оболочку глазного яблока, слизистую оболочку решетчатого лабиринта и клиновидной пазухи, слизистую оболочку носа.
С глазничным нервом связан ресничный узел (gangl. ciliaгe). Он расположен в клетчатке вблизи латеральной поверхности зрительного нерва приблизительно на границе между задней и средней третями глазницы. Б ресничном узле находятся парасимпатические мультиполярные нервные клетки, на которых преганглионарные волокна переключаются на по стганглионарные.
Симпатические и чувствительные волокна не прерываются в узле, а проходят транзитом. От узла отходит несколько коротких ресничных нервов. Они содержат постганглионарные парасимпатические волокна, иннервирующие ресничную мышцу и сфинктер зрачка, симпатические, иннервирующие дилататор зрачка, и чувствительные волокна, иннервирующие оболочки глазного яблока. Чувствительные нервные волокна
идут также вокруг средней менингеальной артерии и проецируются в тройничном узле. Этим объясняется распространение сосудистой головной боли на половину черепа.
Верхнечелюстной нерв (п. maxillaгis) вторая ветвь тройничного нерва иннервирует твердую мозговую оболочку, кожу нижнего века, наружного угла глазничной щели, передней части височной области, верхней части щеки, крыльев носа, кожу и слизистую оболочку верхней губы, слизистую оболочку верхней и нижней части полости носа, клиновидной пазухи, нёба, зубы верхней челюсти.
Внутри черепа нерв при лежит к латеральной стенке кавернозного синуса ниже глазного нерва. Здесь от верхнечелюстного нерва отходит ветвь (г. meningeus medius), которая следует по ходу передней ветви средней менингеалыюй apтерии и иннервирует твердую мозговую оболочку в области средней черепной ямки. Из полости черепа верхнечелюстной нерв выходит через круглое отверстие и попадает в крыло
нёбную ямку.
В пределах крылонёбной ямки нерв делится на три ветви:
1) подглазничный нерв, являющийся непосредственным продолжением верхнечелюстного нерва;
2) скуловой нерв;
3) узловые ветви, идущие к крыловидному узлу (gangl. pteгygopalatinum).
Подглазничный нерв проникает в глазницу через нижнюю глазничную щель, идет в подглазничной борозде и далее в под глазни
