Для отыскания подглазничного отверстия, ведущего в канал
используют анатомические ориентиры:
1) при пальпации нижнего края глазницы определяют костный
выступ или желобок, соответствующий месту соединения скулового
отростка верхней челюсти со скуловой костью. Находится он, как
правило, на 0,5 см кнутри от середины нижнего края глазницы.
На 0,5—0,75 см ниже этого ориентира расположено подглазничное
отверстие;
2) подглазничное отверстие находится на 0,5—0,75 см ниже
точки пересечения нижнего края глазницы с вертикальной линией,
проведенной через середину второго верхнего малого коренного зуба;
3) подглазничное отверстие определяется на 0,5—0,75 см ниже
места пересечения нижнего края глазницы с вертикальной линией, проведенной через зрачок глаза, смотрящего строго вперед.
Внеротовой:отступя от проекции
отверстия на кожу вниз и кнутри на 1 см, делают вкол иглы.
Придав игле правильное положение, продвигают ее вверх, кзади и
кнаружи по направлению к подглазничному отверстию. При этом
иглу погружают до кости. В области подглазничного отверстия
выпускают 0,5—1 см анестетика и, осторожно перемещая иглу,
отыскивают вход в канал, определяя это по характерному проваливанию
ее или по болевой реакции. Войдя в подглазничный канал,
продвигают иглу на глубину 7—10 мм и впрыскивают еще 0,5—1 мл
раствора анестетика (рис. 17, б). Анестезия наступает через 3—
5 мин.
Часто войти в канал не удается, что может зависеть от различных
вариантов формы, размеров и расположения подглазничного
отверстия. Трудно отыскать канал при наличии глубокой клыковой ямки.
В литературе приведены случаи выхода подглазничного нерва из
2—3 отверстий. Введение 2 мл раствора анестетика в области только
подглазничного отверстия существенно не отражается на
выраженности обезболивания в зоне иннервации верхних передних и средней
альвеолярных ветвей, малой гусиной лапки.
Внутриротовой метод. Отыскав проекцию подглазничного
отверстия на кожу, указательным пальцем левой руки прижимают
мягкие ткани в этой точке к кости. Большим пальцем верхнюю губу отводят вверх и вперед. При этом подвижная слизистая оболочка
смещается кпереди. Поэтому вкол иглы производят на 0,5 см кпереди
от переходной складки, на уровне промежутка между центральным
и боковым резцами. Иглу продвигают кзади, вверх и кнаружи по
направлению к подглазничному каналу, выпуская при этом
небольшое количство анестетика для обезболивания тканей на пути иглы
(рис. 17, в). Последующие этапы проведения анестезии не
отличаются от таковых при внеротовом методе.
Если нельзя ввести иглу между боковым и центральным резцами,
то следует вколоть ее на уровне клыка, первого или второго малого
коренного зуба. Попасть иглой в канал этим методом не
представляется возможным. Анестезия наступает вследствие диффузии
анестетика из области подглазничного отверстия в одноименный канал.
Зона обезболивания: резцы, клыки и малые коренные
зубы, костная ткань альвеолярного отростка, слизистая оболочка
альвеолярного отростка с вестибулярной стороны в области этих
зубов, слизистая оболочка и костная ткань передней, задненаружной
(частично), нижней и верхней стенок верхнечелюстной пазухи,
кожа подглазничной области, нижнего века, крыла носа, перегородки
носа, кожа и слизистая оболочка верхней губы. Следует помнить
о наличии анастомозов с противоположной стороны и с задними
верхними альвеолярными ветвями. При необходимости их
выключают, вводя по переходной складке 1—2 мл анестетика в области
центральных резцов или второго малого коренного — первого
большого коренного зубов.
Иногда зона обезболивания уменьшается от середины
центрального резца до середины первого малого коренного зуба, реже —
увеличивается, включая область первого большого коренного
зуба.
БИЛЕТ № 36
1. Клинический разбор больного.
2. Назовите способы транспортной иммобилизации при переломах
верхней челюсти.
Стандартная транспортная повязкаобеспечивает более
надежную фиксацию отломков. Она состоит из жесткой подбородочной
пращи и опорной шапочки (безразмерной). Последняя имеет 3 пары
петель для фиксации резиновых колец, которые плотно прижимают
пращу к подбородочной области. Под петлями расположены
матерчатые карманы для ватных вкладышей, позволяющие отвести
резиновые кольца от отечных мягких тканей лица и предупредить их
травму. Шапочку накладывают таким образом, чтобы она плотно
охватывала затылочный бугор, а лямки ее были завязаны на лбу.
Жесткую подбородочную пращу выполняют ватно-марлевым
вкладышем так, чтобы он перекрывал края пращи по всему ее параметру.
Это предотвращает непосредственное соприкосновение жесткой
конструкции с отечными мягкими тканями, а также может служить защитной повязкой при повреждении кожных покровов
подбородочной области.
Мягкая подбородочная праща Померанцевой-Урбанской.
Подбородочная часть ее изготовлена из нескольких слоев холста или бязи.
Промежуточная представлена двумя широкими резинками
(галантерейными), которые переходят в периферический отдел повязки,
выполненный из того же материала, что и ее подбородочная часть.
Последний имеет шнуровку, позволяющую регулировать степень
натяжения резиновых полосок пращи. Эта повязка удобна для
больных, проста в применении и обеспечивает хорошую фиксацию
отломков (рис. 108, б).
Металлические шины-ложки с внеротовыми стержнями могут
быть использованы при переломе верхней челюсти, когда на нижней
нет зубов или их недостаточно. Ложку, выполненную вкладышем
из марли, вводят в рот и прижимают к зубам верхней челюсти. За
внеротовые стержни ее крепят к голове больного с помощью бинта
или стандартной шапочки. Внеротовые стержни причиняют много
неудобств больным, ложка недостаточно плотно прилежит к зубам.
В настоящее время этот способ иммобилизации применяют крайне
редко.
3. Нёбная анестезия.
Располагается большое небное отверстие на уровне
середины коронки третьего большого коренного зуба, при отсутствии
последнего — кзади и кнутри от второго большого коренного зуба
или на 0,5 см кпереди от границы твердого и мягкого неба (рис. 18).
Чтобы определить проекцию большого небного отверстия на
слизистую оболочку твердого неба, надо провести две взаимопересекаю-
щиеся линии: одну из них — параллельно границе твердого и
мягкого неба на уровне середины коронки третьего большого
коренного зуба от десневого края до средней линии верхней челюсти
соответствующей стороны (следует помнить, что верхняя челюсть —
парная кость), другую — через середину первой и перпендикулярно
ей (спереди назад). Точка пересечения этих двух линий будет
соответствовать проекции большого небного отверстия.
При широко открытом рте больного вкол иглы производят на
1 см кпереди и кнутри (т. е. отступя к средней линии) от проекции
небного отверстия на слизистую оболочку. Иглу продвигают вверх,
несколько кзади и кнаружи — до соприкосновения с костью. Вводят
0,5 мл анестетика. Через 3—5 мин наступает анестезия.
Зона обезболевания: слизистая оболочка твердого неба,
альвеолярного отростка с небной стороны от третьего большого
коренного зуба до середины коронки клыка. Иногда зона
обезболивания увеличивается до середины бокового резца и переходит на
вестибулярную поверхность у третьего большого коренного зуба.
Нередко граница обезболивания не распространяется кпереди дальше
уровня второго малого коренного зуба.
БИЛЕТ № 37
1. Клинический разбор больного.
2.Назовите инструменты, применяемые при атипичном удалении зубов.
Бормашина, костные кусачки, распатор, скальпель. ( вроде так)
3. Подактильный метод мандибулярной анестезии.
Палец укладывют в позадимолярную ямку. Шприц распологается на противоположкных премолярах. Вкол иглы производится кнутри от височного гребешка и на 0,75-1 см выше жевательной поверхности восьмерки. Продвигая иглу кнаружи и кзади она достигает кости, там выпускается 0.5-1 мл раствора и выключается язычный нерв. Продвинув иглу ещё на 2 см доходят до костного желобка, там выключается нижний луночковый нерв.
БИЛЕТ № 38
1. Клинический разбор больного.
2. Наложите на муляже проволочную шину с распорочным изгибом.
3. Подберите инструменты для трахеостомии.
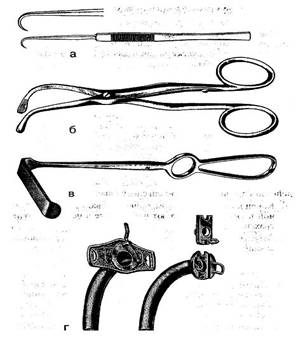 а — острый однозубый крючок Шассеньяка; б — трахеорасширитель Труссо; в—тупой однолопастный крючок Кохера; г—трахеостомическая канюля Л юэра.
а — острый однозубый крючок Шассеньяка; б — трахеорасширитель Труссо; в—тупой однолопастный крючок Кохера; г—трахеостомическая канюля Л юэра.
БИЛЕТ № 39
1. Клинический разбор больного.
2. Назовите этапы операции удаления зуба. Особенности удаления
зубов на нижней челюсти.
Этапы. 1.наложение щипцов 2. продвижение щипцов под десну. 3. смыкание щипцов.4. Люксация 5. ротация 6.тракция.
Резцы и клыки : - см. билет №40
премоляр: при удалении правых врач стоит ссади и справа. И наоборот.
3. Методы внутрикостного остеосинтеза при переломах нижней
челюсти. Штифтовые внеротовые аппараты. Среди них наиболее
распространен аппарат Ермолаева и Кулагова (EK-I, EK-IД). Он
состоит из спиц, вводимых в костные фрагменты чрескожно при
помощи бормашины, каркаса различной формы и приспособлений
для крепления этих деталей. Аппарат EK-1Д имеет прямую рамку,
EK-I — дугообразную. Он позволяет фиксировать отломки нижней
челюсти при любой локализации перелома.
Спицы Киршнера вводят в оба отломка, обнажая их, или чрез-
кожно с помощью бормашины, дрели или специального аппарата
АОЧ-3 (M. А. Макиенко)- Спица хорошо удерживает отломки от
смещения в вертикальной плоскости, но не исключает их ротацию.
Для предотвращения этого иногда вводят 2 спицы, что усложняет метод. При быстром вращении спицы возможен ожог кости. Спицы
Киршнера довольно часто применяют для иммобилизации отломков
мыщелкового отростка и тела нижней челюсти в подбородочном
отделе, где наложение шва проволокой технически сложно. Их
можно использовать в случае начавшейся воспалительной
инфильтрации мягких тканей в зоне линии перелома, а также при осколь-
чатом переломе, когда скелетирование отломков чревато опасностью
развития травматического остеомиелита. Метод малотравматичен и
может быть успешно применен у пожилых и ослабленных больных
с сопутствующими заболеваниями.
БИЛЕТ № 40
1. Клинический разбор больного.
2. Особенности удаления зубов на верхней челюсти.
Резец: врач становится справа и кпереди от больного , обхватывает альвеолу пальцами с 2 сторон. Удаляется с помощью ротации так как имеет один корень, при сложностях прибегают к люксации. Извлекается вниз и кнаружи.
Клык: Положение врача такое же. Сочетается люксация и ротация. Первое движение в вестиб. Сторону. Вниз и кнаружи.
Премоляр: Люксация. Вниз и кнаружи.
Моляр: 1ый в небную сторону качают (люксация), второй в щечную. Вниз и кнаружи.
Восьмёрочка: люксация и всё такое. Зуб короткий корни тоже, при слившихся корнях ништяки при расходящихся печаль.
3. Методы накостного остеосинтеза при переломах нижней челюсти.
Прямой: Накостные пластинки, рамка Павлова, мини-пластины на шурупах
обеспечивают прочную фиксацию отломков при круп-
нооскольчатых переломах, в случае замедленной консолидации и
при переломах с дефектом костной ткани. Скелетирование
фрагментов проводят только с вестибулярной стороны, что в меньшей
степени нарушает кровоснабжение кости и, следовательно, не столь
значительно ухудшает условия для репаративного остеогенеза. Однако пластинки иногда трудно припасовать по профилю челюсти,
вводимые в кость шурупы создают опасность повреждения корней
зубов и содержимого нижнечелюстного канала. Кроме того,
необходима повторная операция с целью удаления пластинок (рамки)
и шурупов.
Непрямой: Аппараты с накостными зажимами, или клеммовые аппараты
(Рудько, Збаржа, Вернадского, Любарского, Уварова,
Панчоха и др.). Эти аппараты имеют накостные зажимы, которые
фиксируют на отломках нижней челюсти, отступя на 2 см от щели
перелома, подводят их со стороны основания тела нижней челюсти.
Их соединяют стержнями с помощью набора муфт и других деталей.
Для наложения большинства этих аппаратов (Рудько, Збаржа и
др.) концы отломков обнажают, рассекая покрывающие их мягкие
ткани. Затем рану ушивают наглухо. Для снятия накостных зажимов
мягкие ткани необходимо вновь рассечь.
Аппарат Вернадского накладывают на костные фрагменты,
прокалывая зажимом окружающие мягкие ткани, а снимают без
рассечения их. С помощью этого аппарата можно произвести
репозицию, дистракцию, фиксацию и компрессию отломков. Аппараты
Рудько, Збаржа и др. позволяют лишь фиксировать отломки в
заданном положении.
Клеммовые аппараты могут быть применены при переломах
нижней челюсти с дефектом костной ткани, кроме перелома ветви и
мыщелкового отростка. Их также можно использовать в случае
перелома нижней челюсти при полном отсутствии зубов на ней.
Винт накостного зажима периодически (через 10—12 дней)
подкручивают, так как в месте внедрения его в кость возникает остеопороз
и аппарат не обеспечивает прочной иммобилизации отломков. При
гладком течении послеоперационного периода аппарат снимают
через 5—6 нед.
БИЛЕТ № 41
1. Клинический разбор больного.
5. Назовите этапы удаления ретенированных зубов.
Удаление верхних ретенированых зубов:
От свода предверия рта отслаивается лоскут, до альвеолярного отростка, соотвесвенно расположению ретенированого зуба. Лоскут отслаивают , кость под ним удаляют при помощи бормашины. Зуб удаляют при помощи элеватора.
Ретенированый зуб расположенный ближе к краю основания нижней челюсти удаляют внеротовым путем. Разрез проводят паралельно краю н.ч. Отступя от него на 2-2,5 см. рассекают ткани , трепанируют кость и извлекаю зуб. При удалении нижней 8ки, расположенной в ветке н.ч. , разрес проводят в поднижнечелюстном треугольнике и после отсечения жевательной мышцы отславают ткани, трепанируют костную ткань и удаляют зуб. При расположении 8ки ближе к альвеолярной части иела н.ч. Доступ внутриротовой. Один разрес делают по альвеолярной дуге над ретенированным зубом, другой от шейки второго моляра вниз и косо вперед. И дальше тоже самое.
3. Перечислите последовательность миграции тканей стебля Филатова
передней брюшной стенки на лицо.
1. Виды стеблей:1. Обычный стебель на двух питающих ножках.2. Ускоренно-мигрирующий стебель, когда одна ножка сразу перемещается на предплечье.3. «острый стебель» когда одна ножка переносится сразу на место деффекта.
2. Этапов миграции стебля может быть несколько в зависимости от места выкраивания стебля и расположения дефекта. Для большего удобства и предупреждения травмирования стебля создают различные гипсовые повязки, поддерживающие руку.
- Этапы ринопластики по Ф. М. Хитрову.
- 1. Формируют круглый стебель в области нижних отделов наружной поверхности грудной клетки с переходом на переднюю поверхность живота из кожной ленты размером 10х24 см.
5. 2. Через 3—4 недели после первого этапа мигрируют стебель. Миграцию дистального конца стебля осуществляют в область первого межпястного промежутка кисти или в область нижнего метафиза предплечья под отслаиваемый языкообразный лоскут.
- 3. Спустя 3 недели после выполнения второго этапа при условии гладкого приживления и проведенной тренировки стебля подшивают конец Филатовского стебля в области корня носа.
- 4. Питающую ножку стебля отсекают от руки на 21-й день после предыдущего этапа и стебель приподнимают кверху. Иссекают рубцы на задней поверхности стебля и по линии приживления его к краям кожи в области корня носа. Стебель распластывают в полосу кожи. После иссечения этой клетчатки раневая поверхность распластанного стебля покрыта тонким слоем клетчатки с множественными кровоточащими точками и ясно видимыми на глаз извитыми сосудами. Эту полосу кожи перегибают поперек на уровне расположения крыльев и кончика носа.
БИЛЕТ № 42
1. Клинический разбор больного.
2. Назовите способы замещения костных дефектов.
1. Препараты на основе гидроксиапатита и (3-трикальцийфосфата и коллагена обладают высокой биосовместимостью, активируют новообразование и созревание костных структур в ране, интегрируются сформированным костным веществом в единый морфофункциональный комплекс.
2. Наименьший срок резорбции в искусственно воспроизведенной костной ране у препаратов «КоллапАн-Г, М» и «Остеопласт», наибольший - у препаратов «Гидроксиапол ГАП-99г» и «ТКФ-95г».
3. Перечислите хирургические методы комплексного лечения
пародонтита.
Кюретаж — один из основных видов лечения. Различают простой и поддесневой
кюретаж. Проводится при глубине кармана 3—4 мм. За один сеанс
обрабатывают обычно не более 3—4, 4—6 зубов; Для кюретажа используют специальный набор инструментов, в
который входят различного размера экскаваторы, крючки для снятия
камня, костные ложки и др. Кюретаж осуществляют под местным обезболиванием, например
под интралигаментарной анестезией. Начинают с удаления видимых
наддесневых отложений, затем постепенно переходят к шейке и под
десну, погружаясь в пародонтальный карман. По образному
выражению А. И. Евдокимова, корень зуба после снятия отложений
«должен быть как полированный». Из патологического кармана
выскабливают грануляции и проросший вглубь эпителий.
Гингивотомия— рассечение пародонтального кармана и его
кюретаж — чаще применяется при развитии пародонтального
абсцесса. После операции остается патологический карман, который
закрывают лечебной повязкой, вводя биологически активные
вещества, биоматериалы. Возможны пластика и закрытие кармана
обнаженной шейки, корня зуба.
Гингивэктомия заключается в иссечении стенки глубоких
пародонтальных карманов до уровня дна их и проведении кюретажа.
При простой гингивэктомии производят треугольное иссечение
тканей в области одного зуба, при радикальной — иссекают десневой
край до дна патологических карманов в пределах группы или всех
зубов (рис. 130, I, а), производят нивелировку альвеолярного края
для перевода вертикальной резорбции костной ткани в
горизонтальную (рис. 130, I, б). Образовавшуюся рану закрывают йодоформным
тампоном.
Операция по Видману — Нейману (лоскутная
операция) наиболее распространена, показана при подвижности зубов
II степени и наличии пародонтальных карманов, не превышающих
1Ii длины корня (средняя и тяжелая степень поражения)
(рис. 130, II). Проводят два вертикальных разреза до кости от
края межзубного сосочка к переходной складке с вестибулярной
стороны в пределах 6 зубов. Оба разреза соединяют путем
рассечения вершин сосочков между зубами (рис. 130, II, а).
Откидывают слизисто-надкостничный лоскут вместе с десневым краем
с вестибулярной стороны и на 0,5 см с внутриротовой (рис. 130,
II, б). Производят кюретаж патологических карманов, иссекают
десневой край до уровня их дна (рис. 130, II, в). Лоскут
мобилизуют и подшивают узловатыми швами через межзубные
промежутки к краю раны со стороны полости рта
Микроостеопластика применяется для стимуляции остео-
генеза и заключается в заполнении одного или нескольких глубоких
костных карманов измельченной костью (ауто- и аллотранспланта-
том), что способствует уменьшению их величины.
Френулотомия проводится при укороченной уздечке языка
путем ее рассечения. Целесообразно эту опеацию делать
максимально рано — в грудном и детском возрасте.
Френулэктомия проводится при короткой уздечке языка
или губы, вследствие чего в последующем развивается диастема.
Делают два полуовальных вертикально расположенных разреза,
иссекая уздечку вместе с компактостеотомией. Мобилизовав слизистую
оболочку по краям раны, последнюю ушивают наглухо.
Вестибулопластикапри мелком своде преддверия полости
рта заключается в углублении его и закрытии раневой поверхности
путем заимствования лоскута с нижней губы. Операция проводится
следующим образом. На слизистой оболочке нижней губы выкраивают
прямоугольной формы лоскут с основанием, обращенным к десневому
краю, не доходя до него 0,5—0,7 см, чтобы не нарушить питания
лоскута. По ширине лоскут соответствует размеру мелкого свода, длина
его до 1 см. Слизисто-подслизистый лоскут отпрепаровывают от
подлежащих тканей. Через образующуюся рану отделяют от надкостницы
место высокого прикрепления сухожилий мышц (m. mentalis,
т. incisivus labii inferioris) до уровня дна преддверия. Лоскут смещают
в сторону альвеолярного отростка, выстилая созданное углубление. На
губе возникает дефект слизистой оболочки в виде неширокой полоски,
который ушивают путем мобилизации окружающей ткани. Некоторые
БИЛЕТ № 43
1. Клинический разбор больного.
2. Опишите компьютерную томограмму костей лица при
травматических повреждениях.
3. Назовите методы дентальной имплантации.
Внутрикостно-поднадкостничная (эндооссально-субпериостальная) имплантация
Данный тип имплантации зубов применяется в случаях, когда требуется максимально возможная устойчивость имплантов. Чаще всего дентальная имплантация с использованием этого типа имплантацииосуществляется при отсутствии нескольких зубов в передней части челюсти. Сочетает в себе все достоинства внутрикостной и поднадкостничнойимплантации.
Внутризубно-внутрикостная (эндодонто-эндооссальная) имплантация
Этот тип имплантации применяется при значительной подвижности или разрушении коронки зубов (часто — при пародонтозе и периодонтите). Внутрикостно-эндооссальная имплантация зубов проводится в один (при сохраненной пульпе) или два этапа (после пломбирования корневого канала). Эндодонто-эндооссальная имплантация возможна при сохранении вокруг корня как минимум 3 мм здорового периодонта. Для этого типа дентальной имплантации чаще всего используются металлические штифты.
Чрезкостная (трансмандибулярная) имплантация
Чрезкостная имплантация показана при значительной атрофии костной ткани нижней челюсти. Сначала экстраоральным (внеротовым) доступом на нижней челюсти устанавливается дугообразная скоба, а к ней крепятся, проходящие через всю челюсть насквозь импланты-штифты. Эти импланты выступают в ротовую полость и на них фиксируют съемные зубные протезы.
Поднадкостничная (субпериостальная) имплантация
Поднадкостничная имплантация показана при невозможности проведения внутрикостной имплантации зубов из-за недостаточной высоты альвеолярной части челюсти при выраженной атрофии костной ткани и потере зубов при невозможности наращивания костной ткани для проведения дентальной имплантации. Импланты для данного типа имплантации представляют собой металлический каркас с опорами, выступающими в ротовую полость и изготавливаются методом литья после получения слепка костной поверхности. Субпериостальная имплантация часто используется при протезировании на имплантах.
Внутрислизистая (интрамукозная) имплантация
Этот тип имплантации (его ещё называют мини имплантацией) применяется для улучшения фиксации съемного протеза в случае значительной атрофии альвеолярного отростка верхней челюсти, дефектах развития нёба, для межпротезной фиксации (в комплексе с резиновыми кольцами). Внутрислизистые импланты (или мини импланты) похожи на кнопки или грибовидные выступы из металла, к которым и крепится съемный протез.
Подслизистая (субмукозная) имплантация
Подслизистая имплантация применяется для улучшения фиксации и стабилизации съемных протезов. Для этого используются магниты, которые имплантируются под слизистую оболочку челюсти.
БИЛЕТ № 44
1. Клинический разбор больного.
2. Назовите методы комплексной терапии злокачественных опухолей
лица и челюстей.
3. Выполните на модели межчелюстное лигатурное связывание.
БИЛЕТ № 45
1. Клинический разбор больного.
2. Назовите методы биопсионного исследования.
- Эксцизионная биопсия — в результате хирургического вмешательства происходит изъятие всего исследуемого образования или органа.
- Инцизионная биопсия — в результате хирургического вмешательства происходит изъятие части образования или органа.
- Пункционная биопсия — в результате прокола полой иглой исследуемого образования происходит забор фрагментов или столбика ткани.
Методы:
- Гистологическое исследование — это исследование тканей под микроскопом.
- Цитологическое исследование
- Принципиально цитологическое исследование отличается от гистологического тем, что при нём проводится не исследование ткани, а исследование клеток.
3. Перечислите препараты для системной и регионарной химиотерапии
злокачественных опухолей.
