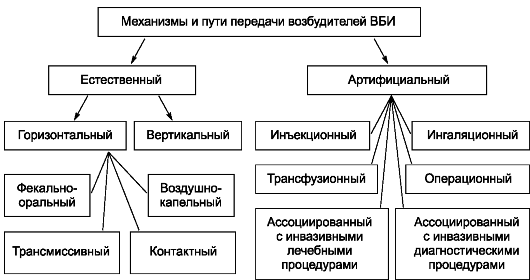
Искусственный механизм передачи возбудителей
Искусственный механизм передачи возбудителей
И связанные с ними внутрибольничные инфекции
| Лечебные процедуры | Внутрибольничные инфекции |
| Трансфузии крови и ее производных | Вирусные гепатиты В, С, Д, ВИЧ, цитомегалия, листериоз, токсоплазмоз, герпетическая инфекция, малярия, сифилис |
| Инъекции | Вирусные гепатиты В, С, Д, ВИЧ, цитомегалия, стафилококковая и стрептококковая инфекции, инфекции, вызываемые Грам-отрицательной микрофлорой (синегнойная палочка, протей, энтеробактер, кишечная палочка, клебсиеллы и др.) |
| Хирургические операции | Стафилококковая инфекция, инфекции, вызываемые Грам-отрицательной микрофлорой, анаэробные инфекции, кандидозы, вирусные гепатиты В, С, Д, ВИЧ |
| Катетеризация сосудов | Вирусные гепатиты В, С, Д, ВИЧ, стафилококковая и стрептококковая инфекции, инфекции, вызываемые Грам-отрицательной микрофлорой, сифилис, цитомегалия, анаэробные инфекции, кандидозы |
| Катетеризация мочевых путей | Вирусные гепатиты В, С, Д, ВИЧ, стафилококковая и стрептококковая инфекции, инфекции, вызываемые Грам-отрицательной микрофлорой, сифилис, цитомегалия, анаэробные инфекции, кандидозы |
| Интубация | Псевдомоноз, стафилококковая и стрептококковая инфекции, туберкулез |
| Зондирование желудка, 12-перстной кишки и тонкой кишки | Кампилобактериоз, вирусные гепатиты В, С, Д, ВИЧ (при травмировании слизистой) |
| Мануальное обследование: ректальное и вагинальное | Трихомониаз, хламидиоз, грибковые инфекции, уретральный микоплазмоз, вирусные гепатиты В, С, Д, ВИЧ, цитомегалия (при травмировании слизистой, при наличии эрозий и язв) |
| Водные лечебные процедуры | Легионеллезы, грибковые инфекции, псевдомоноз , инфекции, вызываемые Грам-отрицательной микрофлорой |
| Ингаляции лечебных аэрозолей | Легионеллезы, инфекции, вызываемые Грам-отрицательной микрофлорой, стафилококковая и стрептококковая инфекции |
КЛАССИФИКАЦИЯ ВНУТРИБОЛЬНИЧНЫХ ИНФЕКЦИЙ
| Классификационный признак | Формы внутрибольничных инфекций | |
| По группам возбудителей | Бактериальные Грибковые Вирусные Протозойные Метазойные | |
| По месту инфицирования | Заносы | Собственно внутрибольничные инфекции Госпитальные Амбулаторные Домашние Производственные |
| По способу инфицирования | Эндогенные Экзогенные | |
| По категории пораженных людей | Больные пациенты Медицинские работники Здоровые пациенты | |
| По связи с медицинским вмешательством | Послеродовые Постинъекционные Постоперационные Постгематрансфузионные Постэндоскопические Посттравматические Посттрансплантационные Постдиализные Посткатетеризационные Постожоговые | |
| По тяжести течения | Микробоносительство (колонизация) Бессимптомная инфекция Клиническая (манифестная) Легкая, средней тяжести, тяжелая | |
| По локализации процесса | Местная (локальная) Системная Сепсис, септикопиемия | |
| По длительности течения | Острая Остро – хроническая Первично - хроническая |
Пути распространения инфекции при экзогенных ВБИ.
| Локализация возбудителя в организме | Механизм передачи | Путь передачи |
| ЖКТ | Фекально - оральный | Водный, алиментарный (пищевой), контактно - бытовой |
| Дыхательная система | Аэрозольный | Воздушно – капельный, воздушно - пылевой |
| Кровь | Трансмиссивный (через переносчика) | Инокуляционный (слюна) Контаминационный (фекалии) |
| Поверхность кожи или слизистых оболочек | Контактный | Прямой Непрямой (опосредованный) |
| Кровь, слизистые | Вертикальный | Внутриутробный (трансплацентарный) |
| Медицинский инструментарий, предметы ухода за больным | Искусственный Артифициальный Медицинский | Гемоконтактный, контактный |
САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ТРЕБОВАНИЯ К ОРГАНИЗАЦИЯМ, ОСУЩЕСТВЛЯЮЩИМ МЕДИЦИНСКУЮ ДЕЯТЕЛЬНОСТЬ
Санитарно-эпидемиологические правила и нормативы
СанПиН 2.1.3.2630 – 10
I. Общие требования к организациям, осуществляющим медицинскую деятельность
Требования к условиям труда медицинского персонала
15.19 Профилактические мероприятия при загрязнении кожи и слизистых работника кровью или другими биологическими жидкостями, а также при уколах и порезах.
15.19.1. При загрязнении кожи рук выделениями, кровью и т.п. необходимо вымыть руки мылом и водой; тщательно высушить руки одноразовым полотенцем; дважды обработать антисептиком.
15.19.2. Руки в перчатках обработать салфеткой, смоченной дезинфектантом, затем вымыть проточной водой, снять перчатки, руки вымыть и обрабатывать кожным антисептиком;
15.19.3 При попадании биологической жидкости пациента на слизистые ротоглотки немедленно рот и горло прополоскать 70% спиртом или 0,05% раствором марганцовокислого калия.
15.19.4 При попадании биологических жидкостей в глаза промыть их раствором марганцовокислого калия в воде в соотношении 1:10000.
15.19.5 При уколах и порезах вымыть руки, не снимая перчаток, проточной водой с мылом, снять перчатки, выдавить из ранки кровь, вымыть руки с мылом и обработать ранку 5% спиртовой настойкой йода. При наличии на руках микротравм, царапин, ссадин заклеить поврежденные места лейкопластырем.
15.19.6 По показаниям проводится экстренная профилактика гепатита В и ВИЧ инфекции в соответствии с приложением 12.
15.19.7 При получении травм, в том числе микротравм (уколы, порезы), опасных в плане инфицирования, ответственный за профилактику парентеральных инфекций в ЛПО организует регистрацию в журнале учета травм и составляет акт в соответствии с законодательством Российской Федерации.
15.20. Для ухода за кожей рук использовать смягчающие и защитные кремы, обеспечивающие эластичность и прочность кожи.
Приложение 12
к СанПиН 2.1.3.2630-10
Экстренная профилактика парентеральных вирусных гепатитов
и ВИЧ-инфекции
Во избежание заражения парентеральными вирусными гепатитами, ВИЧ-инфекцией следует соблюдать правила работы с колющим и режущим инструментарием.
В случае порезов и уколов немедленно обработать и снять перчатки, выдавить кровь из ранки, вымыть руки с мылом под проточной водой, обработать руки 70 %-м спиртом, смазать ранку 5 %-м раствором йода.
При попадании крови или других биологических жидкостей на кожные покровы это место обрабатывают 70 %-м спиртом, обмывают водой с мылом и повторно обрабатывают 70 %-м спиртом.
Если кровь попала на слизистые оболочки глаз, их сразу же промывают водой или 1 %-м раствором борной кислоты; при попадании на слизистую оболочку носа – обрабатывают 1 %-м раствором протаргола; на слизистую оболочку рта – полоскать 70 %-м раствором спирта или 0,05 %-м раствором марганцево-кислого калия или 1 %-м раствором борной кислоты.
Слизистые оболочки носа, губ, конъюнктивы обрабатывают также раствором марганцево-кислого калия в разведении 1 : 10 000 (раствор готовится extempore).
С целью экстренной профилактики ВИЧ-инфекции назначаются азидотимидин в течение 1 месяца. Сочетание азидотимидина (ретровир) и ламивудина (эливир) усиливает антиретровирусную активность и преодолевает формирование резистентных штаммов. При высоком риске заражения ВИЧ-инфекцией (глубокий порез, попадание видимой крови на поврежденную кожу и слизистые от пациентов, инфицированных ВИЧ) для назначения химиопрофилактики следует обращаться в территориальные Центры по борьбе и профилактике СПИД.
Лица, подвергшиеся угрозе заражения ВИЧ-инфекцией, находятся под наблюдением врача-инфекциониста в течение 1 года с обязательным обследованием на наличие маркера ВИЧ-инфекции.
Персоналу, у которого произошел контакт с материалом, инфицированным вирусом гепатита В, вводится одновременно специфический иммуноглобулин (не позднее 48 ч) и вакцина против гепатита В в разные участки тела по схеме 0—1—2—6 мес. с последующим контролем за маркерами гепатита (не ранее 3—4 мес. после введения иммуноглобулина). Если контакт произошел у ранее вакцинированного медработника, целесообразно определить уровень анти-HBs в сыворотке крови. При наличии концентрации антител в титре 10 МЕ/л и выше вакцинопрофилактика не проводится, при отсутствии антител – целесообразно одновременное введение 1 дозы иммуноглобулина и бустерной дозы вакцины.
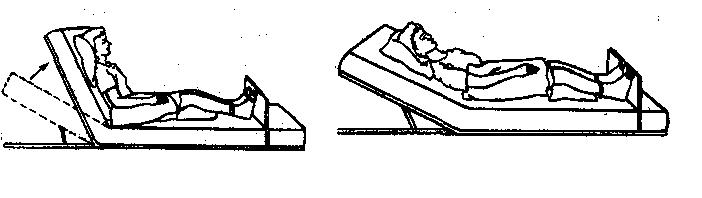
РАЗМЕЩЕНИЕ ПАЦИЕНТА В КРОВАТИ В РАЗЛИЧНЫХ ПОЛОЖЕНИЯХ
Укладывание пациента в положение Фаулера (положение полулежа и полусидя).
Оснащение: подушки, валики, упор под ноги.
| № п/п | Последовательность действий | Обоснование |
| 1. | Объяснить пациенту суть и ход предстоящих действий | Обеспечение информированности пациента |
| 2. | Поинтересоваться состоянием, получить согласие на перемещение | Обеспечение прав пациента |
| 3. | Привести кровать в горизонтальное положение | Обязательное условие |
| 4. | Поднять изголовье кровати под углом 45 – 60 градусов, подложив под голову низкую подушку | Обеспечение физиологического комфорта |
| 5. | Положить под поясницу пациента подушку | Уменьшение нагрузки на поясничный отдел позвоночника |
| 6. | Положить под руки пациента подушки | Предотвращение вывиха плеча |
| 7. | Положить набольшую подушку или валик под бедра пациента | Предупреждение переразгибания в коленном суставе и сдавливания подколенной артерии |
| 8. | Подложить подушку или валик под нижнюю треть голени пациента | Предупреждение давления на пятки |
| 9. | Поставить упор под стопы пациента под углом 90 градусов | Поддержание тыльного сгибания стоп, предупреждение провисания |
| 10. | Поинтересоваться состоянием пациента, комфортностью положения | Обеспечение комфортности |
| 11. | Вымыть, осушить руки | Обеспечение инфекционной безопасности |
УДЕРЖИВАНИЕ ПАЦИЕНТА
ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА
ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА
ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА
ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА
ПЕРЕМЕЩЕНИЕ ПАЦИЕНТА
ИЗ ПОЛОЖЕНИЯ «ЛЕЖА НА БОКУ»
ВСПОМОГАТЕЛЬНЫЕ СРЕДСТВА
Когда есть возможность, медицинский работник или те, кто участвует в процедуре, должны пользоваться вспомогательными средствами или подъемными устройствами и воздерживаться от поднятия пациентов вручную.
Для перемещения пациента применяют различные виды оборудования: веревочную лестницу, трапецию («обезьяний шест»), вращающиеся диски, страховочные пояса, эластичные пластины, комплекты скользящих простыней и подъемников.
Однако всегда возможна ситуация, когда у вас не будет выбора. К счастью, есть ряд технических приемовобращения, которые при правильном применении относительно безопасны для персонала и удобны для пациента. Эти технические приемы позволяют избежать непосредственно вертикального поднятия тяжести.
БЕЗОПАСНОСТЬ ПАЦИЕНТА
Безопасность пациента - правильное размещение в постели, перемещение и транспортировка.
Перед перемещением или переносом с кровати на каталку и наоборот сестра определяет способность пациента к caмостоятельным действиям и выбирает безопасный метод транспортировки, оценивает объем сестринских вмешательств.
Опасность травматизма для пациента
| № п/п | Факторы риска | Профилактика падения |
| возраст (старше 65 лет) | функциональная кровать с боковыми заграждениями и тормозом | |
| нарушения зрения | средства связи с медсестрой | |
| расстройство походки | ночное освещение | |
| дезориентация, спутанность сознания | своевременность выполнения гигиенических процедур | |
| медикаментозное лечение: (транквилизаторы, седативные, снотворные препараты) | помощь при перемещении |
Peкомендации для медсестры при перемещении и изменении положения пациента в пoстели:
1. Стоять ближе к пациенту.
2. Использовать физические возможности пациента - попросить напрячь ягодичные и брюшные мышцы несколько раз.
3. Попросить пациент широко раздвинуть ноги – для увеличения площади опоры.
4. Предложить пациенту согнуть ноги в коленях, массу тела использовать для облегчения движения.
5. Задействовать мышцы рук и ног, но не спины.
6. Перемещать пациента толкающими, скользящими движениями, исключая трение, не поднимать его.
7. Фиксировать руки пациента для профилактики вывиха плечевого сустава.
Бельевой режим стационара
Стационары должны быть обеспечены бельем в соответствии с табелем оснащения в достаточном количестве.
Чистое белье хранят в специально выделенных помещениях (бельевых). В отделении должен храниться суточный запас чистого белья в отдельных помещениях или в отделении на рабочих местах (на посту медсестры в специальных шкафах). Белье и тара должны быть промаркированы, хранение немаркированного белья не допускается.
Смена белья проводится по мере загрязнения, но не реже 1 раза в семь дней. Загрязненное выделениями белье подлежит замене немедленно.
Смена белья родильницам проводят 1 раз в три дня, нательного белья и полотенецежедневно, подкладных стерильных пеленок - по необходимости.
Смена белья пациентам после операции должна проводиться систематически до прекращения выделения из ран.
В акушерских стационарах (родильный зал, отделение новорожденных) должно применяться стерильное белье.
Сбор грязного белья должен осуществляться в специальную плотную тару и передаваться в центральную бельевую. Запрещается разборка грязного белья в отделениях.
Временное хранение грязного белья в санитарных комнатах отделения в закрытой таре не должно превышать 12 часов.
Для работы с грязным бельем персонал должен быть обеспечен сменной санитарной одеждой (халат, перчатки, маска, косынка).
Перевозка чистого и грязного белья в одной емкости не допускается.
Стирка больничного белья проводится централизованно на фабриках-прачечных в соответствии с инструкцией по технологии обработки белья медицинских учреждений. Стирка тканевой тары осуществляется одновременно с бельем.
Доставка чистого и грязного белья осуществляется специальным транспортом в специальной таре и в закрытых контейнерах с маркировкой «чистое» или «грязное» белье в соответствии с его принадлежиостью отделению, учреждению.
После выписки каждого пациента, а также по мере загрязнения, матрацы, подушки, одеяла должны подвергаться замене, а затем камерной обработке.
Текущая уборка
Приемно - смотровое отделение,
Предродовые палаты родового отделения
Влажная уборка 2 раза в день с использованием моющего средства, один раз в сутки
с использованием дезинфицирующего средства.
После каждой уборки производится обеззараживание воздуха.
После обеззараживания воздуха УФ-излучением помещение проветривают в течение 20 минут.
Обработку проводят в следующем порядке: сначала – комнату-фильтр, затем смотровую, душевую, санузел.
Родильный зал,
боксированный родильный блок
1) При наличии одного родильного зала уборка с применением дезинфицирующего средства - 1 раз в сутки при отсутствии родов. Производится обеззараживание воздуха. После обеззараживания воздуха УФ-излучением помещение проветривают в течение 20 минут.
2) При наличии двух и более родзалов (боксированных родблоков) уборку проводят в каждом из них после приема родов.
Вспомогательные помещения родового отделения. Влажная уборка с использованием дезинфицирующего средства не реже 1 раз в день
Послеродовое физиологическое отделение
с раздельными совместным пребыванием матери и ребенка
Отделение новорожденных
Ежедневно влажная уборка - 3 раза раз в сутки, из них - 2 раза с использованием моющего средства, третий раз с применением дезинфицирующего средства.
После каждой уборки все объекты и поверхности в помещениях протирают салфеткой, смоченной водопроводной водой. Воздух обеззараживают.
После обеззараживания воздуха УФ-излучением помещение проветривают
в течение 20 минут.
Обсервационное отделение
Ежедневно влажная уборка - 3 раза раз в сутки, из них 2 раза с использованием моющего средства, третий раз с применением дезинфицирующего средства.
После каждой уборки все объекты и поверхности в помещениях протирают салфеткой, смоченной водопроводной водой.Воздух обеззараживают.
После обеззараживания воздуха УФ-излучением помещение проветривают
в течение 20 минут.
Бледность кожи
Бледность – это осветление кожи, вызванное изменением тонуса кожных сосудов, либо снижением концентрации гемоглобина и содержания эритроцитов в периферической крови.
Гиперемия кожи
Выраженное покраснение кожи, вызванное перенаполнением кровью сосудов, тканей или органов, называется гиперемией или полнокровием. Постоянное появление красных пятен не только вызывает неудобства эстетического характера, но и может свидетельствовать о наличии серьезных проблем в организме.
Желтушность кожи
Желтушность кожи (желтуха) возникает от излишнего пигмента, который появляется в организме вследствие разложения эритроцитов в печени. Желтушность кожи зависит от уровня билирубина, распространяется на кожу лица, а также глазные белки. Оттенок кожи меняется от лимонного до землистого. Желтая пигментация склер глаз в результате повышения содержания билирубина в сыворотке крови часто называют – иктеричностьюсклер.
Синюшность кожи
Цианоз - синюшный оттенок кожи и слизистых оболочек, обусловленный повышением количества восстановленного (лишённого кислорода) гемоглобина или его производных в мелких сосудах тех или иных отделов тела. Обычно цианоз наиболее заметен на губах, ногтевых ложах, мочках ушей, дёснах.
Цианоз возникает в двух ситуациях: при уменьшении насыщения капиллярной крови кислородом и при скоплении венозной крови в коже вследствие расширения венозного отдела микроциркуляторного русла.
Наличие цианоза напрямую зависит от общего содержания гемоглобина в крови: при его изменении меняется также содержание восстановленного гемоглобина.
А́кроциано́з
А́кроциано́з — синюшная окраска кожи, связанная с недостаточным кровоснабжением мелких капилляров. При расстройствах кровообращения цианоз выражен на наиболее удалённых от сердца участках тела: пальцах рук и ног, кончике носа, губах, ушных раковинах. Степень выраженности весьма вариабельна — от едва заметной синюшности до тёмно-синей окраски кожи.
Пастозность
Пастозность — нерезко выраженная отечность кожи. При пастозности отмечаются побледнение и уменьшение эластичности кожи, при пальпации ощущается тестоватость.
Отек
Отёк — избыточное накопление жидкости в органах, внеклеточных тканевых пространствах организма. Отёк может быть местным, то есть ограниченным определённой областью тела или органом, и общим. Выраженному общему отёку, определяемому при осмотре и ощупывании (после надавливания остаётся ямка).
Инъецированность склер
Это покраснение белков глаз, что связано с расширением сосудов. Такой симптом может сопровождать различные заболевания. В частности: высокое внутричерепное давление, глаукому, склерит, артериальную гипертензию, язвенные поражения роговицы инфекционной природы.
Покраснение может возникать из-за перенапряжения глаз, недосыпания.
Искусственный механизм передачи возбудителей
