Исследование в проходящем свете
Метод используют для осмотра оптически прозрачных сред глазного яблока (роговицы, влаги передне камеры, хрусталика, стекловидного тела). Учитывая, что роговица и передняя камера могут быть детально осмотрены при боковом (фокаль ном) освещении, этот метод применяют в основном для исследования хрусталика и стекловидного тела.
Источник света устанавливают (в затемненной комнате) сзади и слева от пациента. Врач с помощью зеркального офтальмоскопа, приставленного к его правому глазу, направляет отраженный пучок света в зрачок глаза пациента (рис. 6.7). Для более детального исследования необходимо предварительно расширить зрачок с помощью лекарственных средств. При попадании пучка света зрачок начинает светиться красным цветом, что обусловлено отражением лучей от сосудистой оболочки (рефлекс с глазного дна). Согласно закону сопряженных фокусов, часть отраженных лучей попадает в глаз врача через отверстие в офтальмоскопе. В том случае, если на пути отраженных от глазного дна лучей встречаются фиксированные или плавающие помутнения, то на фоне равномерного красного свечения глазного дна появляются неподвижные или перемещающиеся темные образования различной формы. Если при боковом освещении помутнения в роговице и передней камере не определены, то образования, выявленные в проходящем свете, — это помутнения в хрусталике или в стекловидном теле. Помутнения, находящиеся в стекловидном теле, подвижны, они перемещаются даже при неподвижном глазном яблоке. Мутные участки в хрусталике фиксированы и перемещаются только при движениях глазного яблока. Для того чтобы определить глубину залегания помутнений в хрусталике, пациента просят посмотреть сначала вверх, затем вниз. Если помутнение находится в передних слоях, то в проходящем свете оно будет перемещаться в ту же сторону. Если же помутнение залегает в задних слоях, то оно будет смещаться в 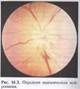 противоположную сторону
противоположную сторону
Ишемическая нейропатия
В основе заболевания лежит острое нарушение артериального кровообращения в системе сосудов, питающих зрительный нерв. В развитии данной патологии основную роль играют следующие три фактора: нарушение общей гемодинамики, локальные изменения в стенке сосудов, коагуляционные и липопротеидные сдвиги в крови.
Нарушения общей гемодинамики чаще всего обусловлены гипертонической болезнью, гипотонией, атеросклерозом, диабетом, возникновением стрессовых ситуаций и обильных кровотечений, атероматозом сонных артерий, окклюзирующими заболеваниями брахиоцефальных артерий, болезнями крови, развитием гиган-токлеточного артериита. Локальные факторы. В настоящее время придают большое значение местным локальным факторам, обу словливающим формирование тро бов. Среди них — изменение эндотелия стенки сосудов, наличие атеро-матозных бляшек и участков стеноза с образованием завихрения кровотока. Представленные факторы определяют патогенетически ориентированную терапию этого тяжелого заболевания.
Выделяют две формы ишемической нейропатии — переднюю и заднюю. Они могут проявляться в виде частичного (ограниченного) или полного (тотального) поражения.
Передняя ишемическая нейропатия — острое нарушение кровообращения в интрабульбарном отделе зрительного нерва. Изменения, происходящие в головке зрительного нерва, выявляют при офтальмоскопии (рис. 16.3).
 При тотальном поражении зрительного нерва зрение снижается до сотых и даже до слепоты, при частичном — сохраняется высоким, но отмечаются характерные клиновидные скотомы, причем вершина клина всегда обращена к точке фиксации взора (рис. 16.4). Клиновидные выпадения объясняются секторальным характером кровоснабжения зрительного нерва. Клиновидные дефекты, сливаясь, обусловливают квадрантное или половинчатое выпадение в поле зрения (рис. 16.5). Дефекты поля зрения чаще локализуются в его нижней половине. Зрение снижается в течение нескольких минут или часов. Обычно больные точно указывают день и час, когда резко снизилось зрение. Иногда могут отмечаться предвестники в виде головной боли или преходящей слепоты, но чаще заболевание развивается без предвестников. При офтальмоскопии виден бледный отечный диск зрительного нерва. Вторично изменяются сосуды сетчатки, прежде всего вены. Они широкие, темные, извитые. На диске и в парапапилляр-ной зоне могут быть кровоизлияния.
При тотальном поражении зрительного нерва зрение снижается до сотых и даже до слепоты, при частичном — сохраняется высоким, но отмечаются характерные клиновидные скотомы, причем вершина клина всегда обращена к точке фиксации взора (рис. 16.4). Клиновидные выпадения объясняются секторальным характером кровоснабжения зрительного нерва. Клиновидные дефекты, сливаясь, обусловливают квадрантное или половинчатое выпадение в поле зрения (рис. 16.5). Дефекты поля зрения чаще локализуются в его нижней половине. Зрение снижается в течение нескольких минут или часов. Обычно больные точно указывают день и час, когда резко снизилось зрение. Иногда могут отмечаться предвестники в виде головной боли или преходящей слепоты, но чаще заболевание развивается без предвестников. При офтальмоскопии виден бледный отечный диск зрительного нерва. Вторично изменяются сосуды сетчатки, прежде всего вены. Они широкие, темные, извитые. На диске и в парапапилляр-ной зоне могут быть кровоизлияния.
Продолжительность острого периода заболевания 4—5 нед. Затем отек постепенно уменьшается, кровоизлияния рассасываются и проявляется атрофия зрительного нерва разной степени выраженности. Дефекты поля зрения сохраняются, хотя могут значительно уменьшиться.
 Задняя ишемическая нейропатия. Острые ишемические нарушения развиваются по ходу зрительного нерва за глазным яблоком — в интра-орбитальном отделе. Это задние проявления ишемической нейропатии. Патогенез и клиническое течение заболевания идентичны таковым передней ишемической нейропатии, но в остром периоде отсутствуют изменения на глазном дне. Диск зрительного нерва естественного цвета с четкими границами. Лишь через 4— 5 нед появляется деколорация диска, начинает развиваться частичная или полная атрофия. При тотальном поражении зрительного нерва центральное зрение может снижаться до сотых или до слепоты, как и при передней ишемической нейропатии, при частичном острота зрения может сохраняться высокой, но в поле зрения выявляют характерные клиновидные выпадения, чаще в нижних или нижненосовых отделах. Диагностика в ранней стадии сложнее, чем при ишемии головки зрительного нерва. Дифференциальную диагностику проводят с ретробульбарным невритом, объемными образованиями орбиты и центральной нервной системы.
Задняя ишемическая нейропатия. Острые ишемические нарушения развиваются по ходу зрительного нерва за глазным яблоком — в интра-орбитальном отделе. Это задние проявления ишемической нейропатии. Патогенез и клиническое течение заболевания идентичны таковым передней ишемической нейропатии, но в остром периоде отсутствуют изменения на глазном дне. Диск зрительного нерва естественного цвета с четкими границами. Лишь через 4— 5 нед появляется деколорация диска, начинает развиваться частичная или полная атрофия. При тотальном поражении зрительного нерва центральное зрение может снижаться до сотых или до слепоты, как и при передней ишемической нейропатии, при частичном острота зрения может сохраняться высокой, но в поле зрения выявляют характерные клиновидные выпадения, чаще в нижних или нижненосовых отделах. Диагностика в ранней стадии сложнее, чем при ишемии головки зрительного нерва. Дифференциальную диагностику проводят с ретробульбарным невритом, объемными образованиями орбиты и центральной нервной системы.
У 1/3 больных с ишемической нейропатией поражается второй глаз, в среднем через 1—3 года, но этот интервал может колебаться от нескольких дней до 10—15 лет.
Лечение ишемической нейропатии должно быть комплексным, патогенетически обусловленным с учетом общей сосудистой патологии больного. Прежде всего предусматривав ется применение:
· спазмолитических средств (сермион, ницерголин, трентал, ксанти-нол, никотиновая кислота и др.);
· тромболитических препаратов — плазмина (фибринолизин) и его активаторов (урокиназа, гемаза, кавикиназа);
· антикоагулянтов;
· симптоматических средств;
· витаминов группы В.
Проводят также магнитотерапию электро- и лазерстимуляцию зрительного нерва.
Больные, перенесшие ишемическую нейропатию одного глаза, должны находиться под диспансерным наблюдением, им необходимо проводить соответствующую профилактическую терапию.
Контузии глазницы
К контузиям относятся тупые травмы мягких тканей орбиты, при которых не отмечается видимых нарушений их анатомической целости.
Больные с контузиями орбиты жалуются на тошноту и рвоту. У них выявляют брадикардию, значительно выраженную гематому век, суб-конъюнктивальное кровоизлияние, ограничение подвижности глазного яблока, экзофтальм. У пострадавших может отмечаться снижение зрения или полная его потеря.
После контузий мягких тканей орбиты могут возникнуть вторичный менингит и абсцесс головного мозга, что связано с проникновением инфекции из нагноившейся гематомы орбиты в полость черепа. Следствием контузии может быть частичная или полная атрофия зрительного нерва.
Больным с контузиями любой степени тяжести назначают строгий постельный режим, местно — холод, внутривенно — 30 мл 10% раствора натрия хлорида, внутримышечно — 10 мл 25 % раствора магния сульфата, внутрь — глицерин по 1 — 1,5 г на 1 кг массы тела. В качестве диуретиков применяют диакарб по 1—2 таблетки 2 раза в день в течение 3 дней, лазикс (фуросемид) внутримышечно или внутривенно в дозе 20—60 мг. Для уменьшения проницаемости сосудов назначают рутин (0,05—0,1 г) с аскорбиновой кислотой внутрь 2—3 раза в день. Показано применение гемостатических средств, а также ангиопротекторов: переливание по 50—100 мл одногруппной крови, внутривенные вливания 10 % раствора кальция хлорида по 20 мл, прием аминокапроновой кислоты внутрь по 2—3 г 3—5 раз в день или внутривенное (капельное) введение 5 % раствора (до 100 мл), фибриноген внутривенно (капельно) по 3— 4 мл, химотрипсин в виде компрессов. Через 2—3 нед после травмы можно начать ультразвуковую терапию.
Для улучшения обмена веществ в зрительном нерве применяют препараты, воздействующие на трофику тканей: неробол (по 0,005 г 2 раза в день), ретаболил (внутримышечно 1 мл в неделю), пентоксил (по 0,2— 0,4 г 3—4 раза в день) и метилурацил (по 0,5 г 3—4 раза в день) внутрь. Ан-тиоксиданты и витамины (1 мл 5 % раствора а-токоферола, внутримышечно эмоксипин по 0,5 мл под конъюнктиву или по 1 мл внутримышечно витамины группы В) способствуют восстановлению трофических расстройств.
Показанием к хирургическому лечению является обширное кровоизлияние в орбиту, проявляющееся значительным экзофтальмом, смещением глазного яблока, резким ограничением подвижности его в одну сторону и не подвергающееся обратному развитию на 3—4-й день после получения травмы.
Контузии глазного яблока
 Сила удара, вызвавшего контузию, зависит от кинетической энергии, складывающейся из массы и скорости движения ранящего предмета.
Сила удара, вызвавшего контузию, зависит от кинетической энергии, складывающейся из массы и скорости движения ранящего предмета.
Контузия может быть прямой, т. е. возникать при непосредственном ударе предмета о глаз, или непрямой, т. е. являться следствием сотрясения туловища и лицевого скелета от ударной волны при взрывах, возможно также сочетание этих воздействий.
В зависимости от силы, направления удара и положения глаза в орбите в момент контузии травматические изменения могут быть минимальными или, наоборот, настолько значительными, что происходит разрыв склеральной капсулы (рис. 23.2). Повреждения склеры при тупом ударе идут изнутри кнаружи, внутренние слои склеры разрываются раньше, чем наружные, при этом возникают как полные разрывы, так и надрывы склеры. Клинически последние обычно невидимы через конъюнктиву.
Для контузионной травмы характерны разрывы оболочек глаза: более эластичные оболочки, например сетчатка, растягиваются, а менее эластичные (мембрана Бруха, пигментный эпителий, сосудистые ткани, десцеметова оболочка) рвутся. При умеренной силе травматического воздействия разрывы на глазном дне расположены концентрично диску, при огнестрельных контузиях разрывы оболочек глазного дна имеют полигональный вид. Поскольку на уровне экватора сталкиваются различные течения волн сдавливания, здесь происходят так называемые противоразрывы, т. е. разрывы не в месте удара, а с противоположной стороны, отрывы сетчатки, разрывы сосудистой оболочки и пр.
 Особенности анатомической структуры глаза, смена сред и оболочек различной плотности, более плотное прикрепление сосудистой оболочки в местах прохождения цилиарных сосудов, сокращение цилиарной мышцы в ответ на удар, прикрепление сетчатки у диска зрительного нерва и зубчатой линии цилиарного тела обусловливают расположение разрывов и отрывов оболочек глаза и величину смещения стекловидного тела. При этом нельзя не учитывать и возрастной фактор, а также состояние глаза до контузии. Например, при высокой близорукости, сопровождающейся комплексом дегенеративных изменений в тканях (кистозное перерождение сетчатки, изменение структуры стекловидного тела, ретиношизис), контузия глаза может вызвать более тяжелые травматические изменения, чем в здоровых глазах. Все дегенеративные изменения, существовавшие в глазу до травмы, при контузии обусловливают большую вероятность разрывов сетчатки и отрывов от зубчатой линии.
Особенности анатомической структуры глаза, смена сред и оболочек различной плотности, более плотное прикрепление сосудистой оболочки в местах прохождения цилиарных сосудов, сокращение цилиарной мышцы в ответ на удар, прикрепление сетчатки у диска зрительного нерва и зубчатой линии цилиарного тела обусловливают расположение разрывов и отрывов оболочек глаза и величину смещения стекловидного тела. При этом нельзя не учитывать и возрастной фактор, а также состояние глаза до контузии. Например, при высокой близорукости, сопровождающейся комплексом дегенеративных изменений в тканях (кистозное перерождение сетчатки, изменение структуры стекловидного тела, ретиношизис), контузия глаза может вызвать более тяжелые травматические изменения, чем в здоровых глазах. Все дегенеративные изменения, существовавшие в глазу до травмы, при контузии обусловливают большую вероятность разрывов сетчатки и отрывов от зубчатой линии.
Помимо болей в черепно-лицевой области на стороне поражения, у большинства больных в первые дни и часы после травмы отмечаются головная боль, головокружение, легкая тошнота, затруднения при попытке чтения из-за нарушенной конвергенции.
Самостоятельные боли в глазу появляются при гипертензии, больших ретробульбарных гематомах или размозженных ранах век либо краев орбиты.
В первые часы после травмы смешанная инъекция глазного яблока выражена, как правило, значительно слабее, чем в последующие дни. Она нарастает в течение 1-х суток, сохраняется на одном уровне 3—4 дня и постепенно к концу 1-й — началу 2-й недели начинает уменьшаться.
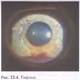 Отсутствие инъекции глазного яблока при осмотре больного в условиях естественного освещения в стадии клинического выздоровления не означает, что сосудистая система контуженного глазного яблока стала такой же, как и в здоровом глазу. Для того чтобы убедиться в этом, достаточно дотронуться пальцами до век больного или перевести его в темную комнату: при осмотре с помощью офтальмоскопа или щелевой лампы можно видеть, как быстро нарастает гиперемия сосудов конъюнктивы контуженного глазного яблока, в то время как в здоровом глазу этого не происходит.
Отсутствие инъекции глазного яблока при осмотре больного в условиях естественного освещения в стадии клинического выздоровления не означает, что сосудистая система контуженного глазного яблока стала такой же, как и в здоровом глазу. Для того чтобы убедиться в этом, достаточно дотронуться пальцами до век больного или перевести его в темную комнату: при осмотре с помощью офтальмоскопа или щелевой лампы можно видеть, как быстро нарастает гиперемия сосудов конъюнктивы контуженного глазного яблока, в то время как в здоровом глазу этого не происходит.
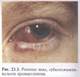
Ранения часто сочетаются с субконъюнктивальными кровоизлияниями и разрывами склеры (рис. 23.3), поэтому необходимо проверить целость склеральной оболочки.
При контузиях глазного яблока часто возникают кровоизлияния в разных отделах глаза.
Субконъюнктивальные кровоизлияния по степени выраженности очень разнообразны. Самые небольшие из них исчезают быстро, в течение нескольких дней, и не оказывают заметного влияния на течение постконтузионного периода. Более обширные плоские кровоизлияния, занимающие половину поверхности глазного яблока или ббльшую ее часть, рассасываются в течение 2— 3 нед. После массивных субконъюнктивальных кровоизлияний в течение нескольких месяцев сохраняется серовато-желтушная окрашенность склеры.
Точечные кровоизлияния в толщу роговицы у лимба рассасываются медленно.
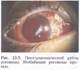 Кровоизлияние в переднюю камеру (гифема) — наиболее частый симптом контузии глаза (рис. 23.4). Скопление большого количества крови в передней камере приводит к резкому снижению зрения из-за имбибиции роговицы кровью (рис. 23.5). Небольшие кровоизлияния в переднюю камеру рассасываются бесследно.
Кровоизлияние в переднюю камеру (гифема) — наиболее частый симптом контузии глаза (рис. 23.4). Скопление большого количества крови в передней камере приводит к резкому снижению зрения из-за имбибиции роговицы кровью (рис. 23.5). Небольшие кровоизлияния в переднюю камеру рассасываются бесследно.
Если кровь попадает в стекловидное тело и оно оказывается полностью пронизанным кровью, то такое состояние называют гемофталыюм. В этих случаях острота зрения снижается до светоощущения (иногда с неправильной проецией света).
Частичные кровоизлияния в стекловидное тело офтальмоскопически видны в виде точек или хлопьев либо имеют вид красноватых масс разнообразной формы. Кровоизлияние в стекловидное тело рассасывается значительно медленнее, чем гифема. Частичное кровоизлияние и полный гемофтальм сопровождаются образованием стойких помутнений, формированием шварт и общим огрубением остова стекловидного тела.
Изменившийся вид крови, находящейся в стекловидном теле, настолько отличается от первоначального, что постоянно служит причиной диагностических ошибок: ее принимают за опухоль, солитарный туберкул или отслойку сетчатки. Ультразвуковое сканирование и КТ-диагностика помогают установить правильный диагноз.
Медленно рассасываются ретролентальные и преретинальные кровоизлияния. Рассасывание ускоряется при нарушении передней пограничной мембраны стекловидного тела или врастании соединительнотканного тяжа в стекловидное тело. В области желтого пятна нередко встречаются преретинальные кровоизлияния, в которых кровь длительное время остается жидкой.
Кровоизлияния под сосудистую оболочку отслаивают хориоидею и выпячивают ее в стекловидное тело в виде бугра.
Поражение роговицы. Наиболее распространенной формой поражения роговицы являются эрозии разной величины. Скорость эпителиза-ции роговицы зависит от величины дефекта: локальные эрозии закрываются за несколько часов, эпителизация больших эрозий затягивается на неделю. Обычно эрозия роговицы не оказывает заметного влияния на остроту зрения.
Повреждения радужки. При контузии чаще всего изменяется зрачок. Он приобретает форму вытянутого овала, грушевидную или полигональную форму из-за надрывов или разрывов сфинктера.
Парез или паралич сфинктера вызывает паралитический мидриаз. При этом существенно ухудшается зрение, особенно вблизи.
При посттравматическом мидриазе сохраняется очень вялая или отсутствует реакция на свет, однако остается реакция на мидриатики. При закапывании атропина в условиях сохранного дилататора зрачок максимально расширяется и больше не сужается, так как сфинктер парализован. В связи с этим нельзя назначать мидриатики даже однократно. Парез цилиарной мышцы сопровождается расстройством аккомодации. При обездвиженном зрачке образуются круговые задние синехии, возникают зрачковый блок и вторичная глаукома.
Частичный отрыв (иридодиализ) корня радужки или ее полный отрыв, как правило, сопровождается кровоизлиянием в полость глаза. В этих случаях назначают гемостатическую терапию. При больших отрывах, закрывающих область зрачка, производят хирургическую репозицию.
Катаракта и смещения хрусталика. При тупых травмах часто развивается катаракта, происходят смещения хрусталика — вывихи и подвывихи (рис. 23.6; см. главу 13).
Клинически передние и задние субкапсулярные катаракты проявляются в конце 1-й — начале 2-й недели. Консервативное лечение их, как правило, неэффективно. Острота зрения контуженного глаза зависит от расположения помутнений в хрусталике: при центральной локализации зрение значительно снижается, а при расположении вблизи зрачкового края зрение сохраняется и может оставаться при многолетнем наблюдении на одном и том же уровне.
При полном вывихе хрусталика в переднюю или заднюю камеру показано его удаление.
Наиболее частым видом поражения сосудистой оболочки являются разрывы, всегда сопровождающиеся кровоизлияниями. Следует подчеркнуть, что в этих случаях вначале, как правило, чаще всего устанавливают диагноз "кровоизлияние в сосудистую оболочку", так как только после рассасывания крови становятся видимыми беловатые или розоватые полосы разрыва сосудистой оболочки. Чаще разрывы располагаются концентрично диску, реже — в макулярной или парамакулярной области и на периферии. Следствием травмы может быть перипапиллярная атрофия хориоидеи, обусловленная растяжением задних отделов склеры и повреждением коротких задних цилиарных сосудов.
К изменениям ресничного тела относится его отслойка — циклодиализ, приводящий к свободному сообщению между передней камерой и супрахориоидальным пространством. Циклоскопия позволяет прижизненно увидеть поверхностные или более глубокие разрывы ресничного тела после рассасывания гифем.
Наиболее частая патология сетчатки при тупой травме — берлиновское помутнение и кровоизлияние в сетчатку, которые обнаруживают в первые дни после травмы. По интенсивности берлиновского помутнения сетчатки (от бледно-серого до молочно-белого) можно судить о тяжести поражения: чем белее сетчатка, тем медленнее исчезает помутнение.
 После рассасывания кровоизлияний в сетчатке остаются помутнения, которые чаще располагаются в центральной части, но одновременно могут локализоваться и на периферии сетчатки. Обширные кровоизлияния в сетчатке оставляют после себя грубые очаги (рис. 23.7).
После рассасывания кровоизлияний в сетчатке остаются помутнения, которые чаще располагаются в центральной части, но одновременно могут локализоваться и на периферии сетчатки. Обширные кровоизлияния в сетчатке оставляют после себя грубые очаги (рис. 23.7).
Причиной атрофии зрительного нерва после контузии глаза могут быть длительный приступ вторичной глаукомы, повреждение зрительного нерва или сосудов, питающих зрительный нерв.
Из множества разрывов сетчатки разного вида для контузии наиболее характерны отрывы от зубчатой линии, макулярные разрывы и гигантские атипические разрывы. При макулярных разрывах происходит значительное снижение центрального зрения, а при остальных разрывах степень его снижения зависит от расположения их по отношению к макулярной области. Возникновение и распространение отслойки сетчатки в некоторых случаях происходят в очень отдаленные сроки.
Лечение постконтузионных повреждений зависит от клинических проявлений, как правило, это комплексное использование лекарственных средств и оперативных вмешательств.
Консервативная терапия контузионных повреждений глаза заключается в использовании следующих групп фармакологических препаратов:
· антимикробных средств для местного и общего применения, в том числе антибиотиков и антисептиков;
· ферментов в виде субконъюнктивальных инъекций гемазы (5000 ME на изотоническом растворе натрия хлорида, всего 10 инъекций), фибринолизина (600— 700 ЕД ежедневно, всего 5—10 инъекций), лекозима (ежедневно, всего 5—10 инъекций), лидазы (6— 12 ЕД ежедневно, всего 5—10 инъекций), химотрипсина в виде компрессов (2—3 раза) и др.;
· ангиопротекторов: дицинон (этамзилат натрия) — парабульбарно по 40—60 мг (5—10 раз), внутривенно — 250—300 мг (8 инъекций) или в таблетках 3—4 раза в день в течение 10—30 дней, аскорутин по 1—2 таблетке 3 раза в день в течение 10—30 дней, ами-нокапроновая кислота внутривенно 100—300 мг в день;
· диуретиков: диакарб внутрь, лазикс внутримышечно или внутривенно, глицерол внутрь, маннитол — 10—20 % раствор внутривенно;
· антигистаминных препаратов: супрастин, тавегил, кларитин, димедрол, диазолин в таблетках или внутримышечно;
· дезинтоксикационных средств: для инфузий изотонический раствор натрия хлорида, гемодез, реополиглкжин, глюкоза, полифепам;
· анальгетиков и транквилизаторов: трамал, реланиум, феназепам и др. в виде таблеток или внутримышечных инъекций.
В зависимости от клинических проявлений контузии глаза производят разные оперативные вмешательства. Так, при субконъюнктивальном разрыве склеры показана хирургическая обработка раны, иногда с применением склерального трансплантата; при стойкой гифеме необходимо вымыть кровь из передней камеры и заполнить ее изотоническим раствором натрия хлорида. В случаях образования гемофтальма время выполнения и объем витрэктомии зависят от давности травмы, массивности кровоизлияния, эффективности консервативной терапии и функциональной сохранности сетчатки и зрительного нерва. При кровоизлияниях под сосудистую оболочку показана трепанация склеры с выпусканием крови. В случаях повреждения радужки и возникновения разрывов сфинктера зрачка, оказывающих существенное влияние на зрительные функции, необходима иридопластика. При посттравматическом паралитическом мидриазе по краю зрачка накладывают кисетный круговой шов и стягивают его так, чтобы диаметр зрачка был равен 3 мм. При наличии катаракты или дислокации хрусталика показано его удаление. Отслойку цилиарного тела, которая часто приводит к гипотонии и сопровождается угрозой перехода в субатрофию глазного яблока, устраняют хирургически: выпускают жидкость из супрахорио-идального пространства и подшивают цилиарное тело на фоне противовоспалительной терапии. Лечение отслойки сетчатки хирургическое
БИЛЕТ 8
1. Офтальмоскопия обратная
2. Клиническая классификация содружественного косоглазаия, методы обследования
3. Современная хирургия катаракты. Интра- экстракапсулякная экстакция. Лазерные и УЗ методы лечения. Операционные и после операциеонные осложнения экстракции катаракты
Офтальмоскопия
Офтальмоскопия в обратном виде предназначена для быстрого осмотра всех отделов глазного дна. Ее проводят в затемненном помещении — смотровой комнате. Источник света устанавливают слева и несколько сзади от пациента (рис. 6.9). Врач располагается напротив пациента, держа в правой руке офтальмоскоп, приставленный к его правому глазу, и посылает световой пучок в исследуемый глаз. Офтальмологическую линзу силой +13,0 или +20,0 дптр, которую врач держит большим и указательным пальцами левой руки, он устанавливает перед исследуемым глазом на расстоянии, равном фокусному расстоянию линзы, — соответственно 7—8 или 5 см (рис. 6.10). Второй глаз пациента при этом остается открытым и смотрит в направлении мимо правого глаза врача. Лучи, отраженные от глазного дна пациента, попадают на линзу, преломляются на ее поверхности и образуют со стороны врача перед линзой, на ее фокусном расстоянии (соответственно 7—8 или 5 см), висящее в воздухе действительное, но увеличенное в 4—6 раз и перевернутое изображение исследуемых участков глазного дна. Все, что кажется лежащим вверху, на самом деле соответствует нижней части исследуемого участка, а то, что находится снаружи, соответствует внутренним участкам глазного дна.
Ход лучей при данном способе исследования представлен на рис. 6. 11.
В последние годы при офтальмоскопии используют асферические линзы, что позволяет получить практически равномерное и высокоосвещенное изображение по всему нолю обзора. При этом размеры изображения зависят от оптической силы используемой линзы и рефракции исследуемого глаза: чем больше сила линзы, тем больше увеличение и меньше видимый участок глазного дна, а увеличение в случае использования одной и той же силы линзы при исследовании гиперметропического глаза будет больше, чем при исследовании миопического глаза (вследствие различной длины глазного яблока).
Офтальмоскопия в прямом виде позволяет непосредственно рассмотреть детали глазного дна, выявленные при офтальмоскопии в обратном виде. Этот метод можно сравнить с рассматриванием предметов через увеличительное стекло. Исследование выполняют с помощью моно-или бинокулярных электрических офтальмоскопов различных моделей и конструкций, позволяющих видеть глазное дно в прямом виде увеличенным в 13—16 раз. При этом врач придвигается как можно ближе к глазу пациента и осматривает глазное дно через зрачок (лучше на фоне медикаментозного мидриа-за): правым глазом правый глаз пациента, а левым — левый.
При любом способе офтальмоскопии осмотр глазного дна проводят в определенной последовательности: сначала осматривают диск зрительного нерва, далее — область желтого пятна (макулярную область), а затем — периферические отделы сетчатки.
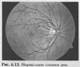 При осмотре диска зрительного нерва в обратном виде пациент должен смотреть мимо правого уха врача, если исследуют правый глаз, и на левое ухо исследователя, если осматривают левый глаз. В норме диск зрительного нерва круглой или немного овальной формы, желтовато-розового цвета с четкими границами на уровне сетчатки (рис. 6.13). Из-за интенсивного кровоснабжения внутренняя половина диска зрительного нерва имеет более насыщенную окраску. В центре диска имеется углубление (физиологическая экскавация), это место перегиба волокон зрительного нерва от сетчатки к решетчатой пластинке.
При осмотре диска зрительного нерва в обратном виде пациент должен смотреть мимо правого уха врача, если исследуют правый глаз, и на левое ухо исследователя, если осматривают левый глаз. В норме диск зрительного нерва круглой или немного овальной формы, желтовато-розового цвета с четкими границами на уровне сетчатки (рис. 6.13). Из-за интенсивного кровоснабжения внутренняя половина диска зрительного нерва имеет более насыщенную окраску. В центре диска имеется углубление (физиологическая экскавация), это место перегиба волокон зрительного нерва от сетчатки к решетчатой пластинке.
Кнаружи от зрительного нерва, на расстоянии двух диаметров диска от него, располагается желтое пятно, или макулярная область (анатомическая область центрального зрения). Врач видит его при исследовании, когда пациент смотрит прямо в офтальмоскоп. Желтое пятно имеет вид горизонтально расположенного овала, немного более темного, чем сетчатка. У молодых людей этот участок сетчатки окаймлен световой полоской — макулярным рефлексом. Центральной ямке желтого пятна, имеющей еще более темную окраску, соответствует фовеальный рефлекс. Картина глазного дна у разных людей различается цветом и рисунком, что определяется насыщенностью эпителия сетчатки пигментом и содержанием меланина в сосудистой оболочке. При прямой офтальмоскопии отсутствуют световые блики отражений от сетчатки, что облегчает исследование. В головке офтальмоскопа имеется набор оптических линз, позволяющих четко фокусировать изображение.
2. Клиническая классификация содружественного косоглазия  Обследование больного.
Обследование больного.
1. При опросе родителей ребенка, страдающего косоглазием, следует выяснить, в каком возрасте появилось косоглазие, его редполагаемую причину, косил ли с самого начала только один глаз или наблюдалось попеременное косоглазие, не было ли раньше каких-либо заболеваний глаз, проводилось ли лечение косоглазия и амблиопии, какое и насколько оно было эффективным.
2. Исследуют остроту зрения каждого глаза и обоих глаз вместе, без коррекции и с коррекцией.
3. Для определения характера косоглазия (монолатеральное или альтенирующее) предлагают больному смотреть на какой-либо предмет (зеркало офтальмоскопа, конец пальца или карандаша, игрушка и т. д.) и закрывают ладонью фиксирующий (например, правый) глаз. Когда начинает фиксировать отклоненный левый глаз, убирают ладонь и оставляют открытым правый глаз. Если при этом левый глаз продолжает фиксировать, то это значит, что у больного альтернирующее косоглазие. Если же больной по включении правого глаза опять начинает косить другим (левым) глазом, то у него монолатеральное косоглазие.
4. Определяют вид косоглазия по направлению отклонения глаза (сходящееся, расходящееся, вертикальное) и величину отклонения. Для практических целей вполне достаточно измерить-угол косоглазия по методу Гиршберга. Больной смотрит на зеркало офтальмоскопа, а врач, приложив зеркало к своему глазу, наблюдает через отверстие за положением световых рефлексов на роговице - одного и другого глаза. О величине девиации судят по степени смещения рефлекса от центра на косящем глазу (рис. 82).
5. С помощью цветового прибора определяют, имеется у больного бинокулярное, одновременное или монокулярное зрение. Длят того чтобы получить цредставление о состоянии бинокулярного зрения у детей младшего возраста, можно использовать пробу с призмой.
6. Определяют подвижность глаз путем перемещения фиксируемого объекта перед глазами больного в восьми направлениях. Этим способом можно выявить только резкие ограничения подвижности глаз. Следует также иметь в виду, что при содружественном косоглазии оба глаза совершают движения примерно одинаковой амплитуды, поэтому при полной экскурсии ведущего глаза косящий глаз при движении в сторону, противоположную отклонению, как правило, не доходит до угла глазной щели. Однако это не дает оснований говорить об ограничении его подвижности. Особенно осторожно следует делать такое заключение при обследовании детей раннего возраста.
По возможности при наличии показаний для определения состояния глазодвигательного аппарата используют коордиметрию и метод «спровоцированной» диплопии.
7. В случае наличия синоптофора исследуют фузионную способность зрительного анализатора (слияние под объективным углом, скотома под объективным углом, слияние под субъективным углом, скотома под субъективным углом). В случае бифовеального слияния определяют ширину фузионных резервов.
8. С помощью скиаскопии исследуют рефракцию каждого глаза в условиях циклоплегии.
9. При снижении остроты зрения определяют зрительную фиксацию. Для этого используют визускоп, большой безрефлексный офтальмоскоп с фиксационной иглой или офтальмоскопическую линзу с шариком.
10. Тщательно исследуют оптические среды и глазное дно, помня о том, что в ряде случаев причиной снижения остроты зрения и развития косоглазия могут быть анатомические изменения в глазу. Помимо фокального освещения роговицы, исследования оптических сред в проходящем свете, офтальмоскопии в обратном и прямом виде, по возможности используют биомикроскопию, офтальмохромоскопию, кампиметрию, пробу с последовательным образом, пробу с применением феномена Гайдингера, фотостресс-тест, определение ретинальной остроты зрения (РОС), электрофизиологические исследования органа зрения.
11. В случае необходимости ребенка, страдающего косоглазием, направляют на консультацию к педиатру, невропатологу, отоларингологу и другим специалистам.
