Изменения при деформациях и заболеваниях
Изменение контуров луче-запястья может проявляться: 1) в нарушении нормального соотношения осей кисти и предплечья; 2) в утрате нормальных очертаний при детальном осмотре.
Нормальные отношения кисти и предплечья могут изменяться при врожденных деформациях, в результате переломов со смещением, при вывихах кисти и редко после воспалительных заболеваний и повреждений, сопровождающихся нарушением линии роста.
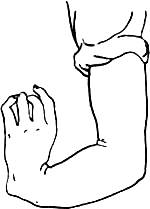 Рис. 293. Деформация руки (manus valga) при врожденном отсутствии лучевой кости.
Рис. 293. Деформация руки (manus valga) при врожденном отсутствии лучевой кости.
Из врожденных деформаций необходимо отметить наиболее часто встречающуюся отведенную кисть (manus valga) при врожденном дефекте лучевой кости (рис. 293); обратное положение—приведенная кисть (manus vara) — характерно для деформации Madelung. В случае перелома луча в типичном месте со смещением кисть отклоняется к тылу при экстензионных переломах (вилкообразное положение кисти, рис. 294) или в ладонную сторону при флексионных переломах (рис. 295), одновременно смещаясь во фронтальной плоскости. Как правило, при обоих видах переломов смещение во фронтальной плоскости всегда направлено в радиальную сторону, вследствие чего кисть принимает отведенное положение (manus valga traumatica) (рис. 296). Смещение это легко обнаруживается сопоставлением оси кисти и предплечья или сравнением высоты стояния обоих шиловидных отростков, утрачивающих нормальное расположение (рис. 297).
Рис. 294. Вилкообразная деформация руки при экстензионном переломе втиличном месте.
 При некоторых видах параличей кисть, не изменяя отношения своей оси к предплечью, принимает вынужденное положение.
При некоторых видах параличей кисть, не изменяя отношения своей оси к предплечью, принимает вынужденное положение.
Рис. 295 Смещение кисти в ладонную сторону
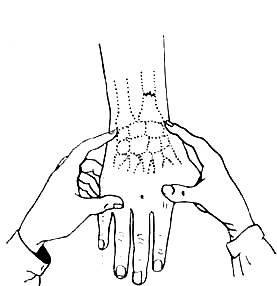
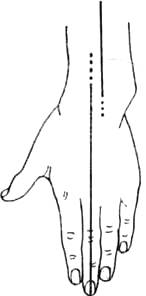 Рис. 296. Радиальное смещение кисти при переломе луча в типичном месте. Ось кисти смещена в лучевую сторону по сравнению с осью предплечья.
Рис. 296. Радиальное смещение кисти при переломе луча в типичном месте. Ось кисти смещена в лучевую сторону по сравнению с осью предплечья.
Рис. 297. Нарушение в расположении шиловидных отростков при переломе луча в типичном месте. Шиловидный отросток луча проксимальнее шиловидного отростка локтевой кости.
Висячая кисть — manus pendula (см. рис. 145) типична для паралича лучевого нерва при повреждении на его протяжении или для нижнего паралича плечевого сплетения при повреждении восьмого шейного и первого грудного нервных корешков. Приподнятая кисть — manus erecta (рис. 298) типична для паралича сгибателей кисти, наблюдаемого чаще всего при последствиях детского спинномозгового паралича, а также врожденного вывиха в луче-запястном суставе.
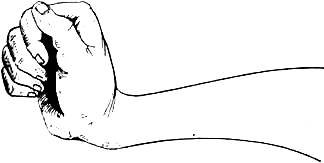 Рис. 298. Приподнятая кисть при параличе сгибателей.
Рис. 298. Приподнятая кисть при параличе сгибателей.
Рис. 299. Вывих кисти в тылу.
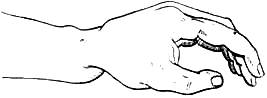 Конфигурация луче-запястного сустава меняется в деталях при перечисленных врожденных и приобретенных деформациях одновременно с нарушением оси. При врожденной отведенной кисти (manus valga соngenita) над луче-запястьем резко выдается с тыла головка локтевой кости Экстензионный перелом луча в типичном месте сопровождается одновременной деформацией в области луче-запястного сустава. Головка локтевой кости, в нормальных условиях выдающаяся к тылу, при переломе оказывается погруженной в мягкие ткани; над тыльной же поверхностью появляется возвышение, соответствующее смещенному к тылу ди-стальному фрагменту луча. При травматических вывихах запястья в тыльную сторону ступенеобразное смещение кисти расположено дистальнее, чем при переломах в этой области (рис. 299). Все свежие травматические повреждения сопровождаются значительным кровоизлиянием в сустав и в окружающие ткани, вследствие чего детали контуров ч телей кисти сглаживаются. Такие кровоизлияния могут значительно затруднять распознавание многочисленных повреждений в области луче-запястного сустава. Среди последних необходимо выделить переломы дистального конца луча (переломы тыльного края луча, переломы ладонного края луча, продольные переломы полулунной суставной поверхности луча, переломы шиловидного отростка, переломы и вывихи первого ряда костей запястья). Так как эти многочисленные повреждения трудно бывает отличить друг от друга, следует в случаях повреждений луче-запястного сустава прибегать к рентгенографии. Применение рентгеновского метода исследования может своевременно предупредить ряд ошибок, обнаруживаемых иногда слишком поздно.
Конфигурация луче-запястного сустава меняется в деталях при перечисленных врожденных и приобретенных деформациях одновременно с нарушением оси. При врожденной отведенной кисти (manus valga соngenita) над луче-запястьем резко выдается с тыла головка локтевой кости Экстензионный перелом луча в типичном месте сопровождается одновременной деформацией в области луче-запястного сустава. Головка локтевой кости, в нормальных условиях выдающаяся к тылу, при переломе оказывается погруженной в мягкие ткани; над тыльной же поверхностью появляется возвышение, соответствующее смещенному к тылу ди-стальному фрагменту луча. При травматических вывихах запястья в тыльную сторону ступенеобразное смещение кисти расположено дистальнее, чем при переломах в этой области (рис. 299). Все свежие травматические повреждения сопровождаются значительным кровоизлиянием в сустав и в окружающие ткани, вследствие чего детали контуров ч телей кисти сглаживаются. Такие кровоизлияния могут значительно затруднять распознавание многочисленных повреждений в области луче-запястного сустава. Среди последних необходимо выделить переломы дистального конца луча (переломы тыльного края луча, переломы ладонного края луча, продольные переломы полулунной суставной поверхности луча, переломы шиловидного отростка, переломы и вывихи первого ряда костей запястья). Так как эти многочисленные повреждения трудно бывает отличить друг от друга, следует в случаях повреждений луче-запястного сустава прибегать к рентгенографии. Применение рентгеновского метода исследования может своевременно предупредить ряд ошибок, обнаруживаемых иногда слишком поздно.
Острые воспалительные процессы луче-запястного сустава сопровождаются значительной припухлостью тыльной поверхности радиокарпального сочленения и всей кисти. Распознаванию очага поражения способствует методическое изолированное давление и выявление наиболее болезненных мест, а также исследование функции. Исследуются отдельно движения в луче-запястном суставе при полном выключении движений пальцев, затем поочередно каждый палец. Резкая болезненность при одном из перечисленных движений позволяет, особенно в свежих случаях, ориентироваться более точно. В запущенных случаях распространенной флегмоны эти приемы утрачивают свою ценность.
Хронические воспалительные процессы луче-запястного сустава сопровождаются обычно более или менее ограниченной веретенообразной припухлостью этого отдела. Область пясти и пальцев может иметь в этих случаях нормальные очертания (рис.300).
Рис.300. Туберкулез луче-запястного сустава. 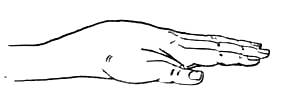
Луче-запястный сустав ощупывается по общим правилам пальпации. Благодаря поверхностному расположению костных элементов в этой области переломы могут быть обнаружены путем изолированной пальпации концом пальца по тылу предплечья. Этим способом всегда удается определить ограниченную болезненность, соответствующую расположению линии перелома. При значительных смещениях можно прощупать смещенные фрагменты в виде ступеньки вблизи сустава (при переломах| в типичном месте). Следует иметь в виду, что если перелом луча, в типичном месте сопровождается радиальным смещением кисти, то в этом случае шиловидный отросток локтевой кости всегда оказывается оторванным; без отрыва шиловидного отростка радиальное смещение кисти возникнуть не может. В том, что шиловидный отросток оторван, легко убедиться, ощупывая эту область.
Для диагностики переломов с незначительными смещениями, изолированных краевых переломов, а также вывихов и переломов костей запястья пользуются определением болезненности, ограниченной местом повреждения. При отсутствии видимой деформации необходимо помимо установления болезненности проводить рентгенологическое исследование.
Хронический воспалительный процесс проявляется в луче-запястном суставе болезненностью при давлении на измененную сумку и выпотом. Прощупать луче-запястный сустав с ладонной стороны невозможно, поэтому используют тыльную сторону. Но и с тыльной стороны сухожилия, лежащие поверх сустава, мешают прощупать капсулу сустава и обнаружить в ней выпот. Лучше всего припухший сустав прощупывать дистальнее головки локтевой кости, затем дистальнее бугорка Lister и через «анатомическую табакерку». Во время ощупывания кисть должна быть пронирована и установлена в оси предплечья, мышцы расслаблены. При исследовании ощупывающие пальцы стараются разместить вдоль промежутков между сухожилиями разгибателей.
Захватив кисть больного обеими руками, устанавливают оба больших пальца рук на тыльную сторону запястья, а вторые и третьи пальцы размещают на ладонной стороне. Ощупывает врач большими пальцами, вторые и третьи пальцы удерживают кисть больного. При ощупыванин большие пальцы движутся попеременно то в сторону кисти, то к предплечью, удерживающие пальцы производят одновременно противоположные движения. Воспаленная капсула бывает болезненна и обычно утолщена, выпот обнаруживает эластичную консистенцию раздутой капсулы. Небольшой выпот в суставе можно обнаружить, надавливая попеременно одним и другим указательными пальцами в промежутках между сухожилиями разгибателей.
Диафизарные переломы предплечья, особенно со смещением отломков, часто сопровождаются повреждением дистального луче-локтевого сочленения с вывихом головки локтевой кости. Лечение таких смещенных переломов должно учитывать присоединяющийся к перелому вывих (подвывих) и устранять его одновременно с вправлением смещенных от-ломков. Невправленный дистальный луче-локтевой вывих обусловливает длительные боли, ограничение подвижности и ранний деформирующий остеоартроз. Возможны изолированные повреждения дистального луче-локтевого сочленения.
Рис. 301. Дистальное луче-локтевое сочленение. Скиаграмма в двух плоскостях с цифровыми показателями для нормальных условий у взрослого.
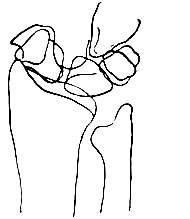
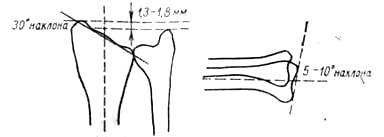
Рис. 302. «Минус-вариант» локтевой кости. Скиаграмма.
Анализ состояния дистального радиоульнарного сочленения может быть проведен методом клинико-рентгенологического исследования (рис. 301). Возможны в нормальных условиях варианты строения дистального луче-локтевого сочленения. У большинства взрослых головка локтевой кости расположена проксимальнее суставного конца лучевой кости («минус-вариант» локтевой кости по Hulten, 1928, 1935) (рис.302). Реже встречается расположение головки локтевой кости на уровне суставного конца луча («ноль-вариант») и еще реже головка локтевой кости выступает дистальнее последнего («плюс-вариант» локтевой кости, рис. 303) (Липатова, 1966).
Рис. 303. "Плюс-вариант» локтевой кости. Скиаграмма вывиха в дистальном луче-локтевом сочленении. 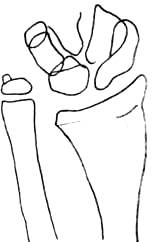
При диафизарных переломах предплечья со смещением отломков .обычно наблюдается подвывих головки локтевой кости, ее «плюс-вариант». «Плюс-вариант» локтевой кости наблюдается, как правило, при некоторых нарушениях развития и роста — при деформации Madelung, при дизостозе Pfaundler-Hurler и дисхондроматозе.
