Исследование кисти и пальцев
Форма нормальной кисти определяется строением и взаимным расположением пястных костей и мышц.
Диафизы пястных костей слегка изогнуты и имеют выпуклость, обращенную в тыльную сторону; этот изгиб к тылу пястных костей образуег продольный свод кисти. Пястные кости размещены в скелете кисти таким образом, что головки их располагаются по дуге, которая также имеет выпуклость в тыльную сторону, образующую поперечный свод кисти (рис. 304). В результате наличия продольного и поперечного сводов скелет кисти с ладонной поверхности имеет форму ямки.
Короткие мышцы большого пальца и мизинца образуют два возвышения (thenar, hypothenar), углубляющие ладонную ямку. Благодаря ладонной ямке можно кистью захватывать и удерживать предметы.
Рис. 304. Схема продольного и поперечного сводов кисти в области пясти. Продольный свод образован формой пястных костей, поперечный — их расположением. 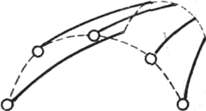
Активным движением пястных костей ладонная ямка может быть углублена или, наоборот, уплощена, что достигается увеличением или, уменьшением поперечного свода кисти, а также противопоставлением большого пальца. Продольный свод кисти активно не может быть изменен.
Атрофия коротких мышц кисти, особенно thenar и hypothenar, ведет к уплощению ладонной ямки из-за понижения образуемых ими на краях ладонной ямки возвышений, а также из-за потери возможности активного увеличения поперечного свода кисти.
Нарушение нормальной формы ладонной ямки может проявляться либо в большем ее углублении, либо, наоборот, в уплощении. Углубление ладонной ямки мало нарушает функцию кисти. Деформация кисти в виде уплощения ладонной ямки неблагоприятна с функциональной точки зрения.
Нормальная форма кисти может нарушаться при переломах пястных костей со смещением отломков к тылу или в ладонную сторону. Смещение отломков вбок во фронтальной плоскости и по длине укорачивает кисть, не нарушая ладонной ямки. Краевые переломы основания первой пястной кости с типичным смещением дистального отломка в сторону его приведения ограничивают возможность углубления ладонной ямки из-за невозможности отвести и противопоставить большой палец.
Изменяется форма кисти при мышечной атрофии. Уплощение возвышения, образованного мышцами thenar, наблюдается наряду с другими признаками при повреждении срединного нерва. При повреждении локтевого нерва уплощается hypothenar и углубляются межкостные промежутки кисти.
При атрофии мелких мышц кисти (червеобразных и межкостных) возникает так называемая «полая» кисть (manus excavata); она отражает форму пястных костей, образующих продольный свод кисти, маскируемый в неизмененной кисти окружающими мышцами. Изменения формы кисти, обусловленные мышечными атрофиями, вызываются травматическими, инфекционными, токсическими невритами или миелитом. Больные с «концевыми» мышечными атрофиями нуждаются в специальном неврологическом исследовании.
Осмотр кисти проводится с тыльной и ладонной ее поверхностей.
Переломы пястных костей со смещением отломков под углом, открытым в ладонную сторону, обнаруживают при осмотре углубления укороченной ладонной ямки и выступающие вершины углового искривления' на тыле кисти. Такие же переломы, но со смещением отломков под углом, открытым в тыльную сторону, приводят к исчезновению ладонной ямки, которая оказывается выполненной отломками кости.
При осмотре кисти со стороны головок пястных костей можно определить, которая из пястных костей сломана: головка сломанной пястной кости при смещении отломков оказывается опущенной.
Острые воспалительные процессы кисти сопровождаются значительной припухлостью тыльной ее поверхности. Отек кисти на тыльной поверхности развивается не только при воспалительных процессах на тыле кисти, но также при наличии воспалительного фокуса на ладонной поверхности кисти и пальцев. Эта типичная отечность часто служит источником ошибок в диагностике локализации фокуса. Причина отечности тыла кисти при воспалительном фокусе на ее волярной поверхности заключается в том, что мощный апоневроз ладони (aponeurosis palmaris) даже при значительной отечности препятствует появлению припухлости на ладонной поверхности кисти.
Ощупывание области пясти обнаруживает при переломах пястных костей местную болезненность в зоне повреждения. Пальпацией легко определяется направление, в котором произошло смещение отломков. При неблагоприятном смещении отломков переломанной пястной кости под углом, открытым в тыльную сторону, в сглаженной ладонной ямке можно прощупать выступающие концы костных отломков. Локализацию воспалительного очага в кисти и пальцах легче всего обнаружить, производя ощупывание кончиком спички (см. рис. 40).
Изменения пальцев могут возникнуть под действием различных причин — врожденных аномалий развития, травматических повреждений и воспалительных заболеваний. Наибольшие отклонения от нормального строения обнаруживают врожденные аномалии развития пальцев и воспалительные заболевания. Терминология патологических изменений пальцев рук многообразна, одна и та же деформация пальцев имеет иногда несколько названий. Мы приводим обозначения наиболее распространенных деформаций пальцев.
Сращения пальцев. Синдактилизм (syndactylia) может быть результатом врожденного порока развития или последствием заболевания, например ожогового повреждения. Врожденное сращение пальцев бывает эндогенным, наследственно обусловленным, и экзогенным, возникающим при амниотической болезни — разрыве амниона.
По протяженности сращения пальцев могут быть различной степени: 1) небольшая «плавательная» перепонка у основания пальцев; 2) сращение боковых поверхностей двух и более пальцев; 3) полное сращение всех пяти пальцев, так называемая «ложка-кисть». При врожденной деформации «ложка-кисть» вся рука меньше нормальной. Деформация сочетается с изменениями черепа (башенный череп), гипертелоризмом, уплощением орбит и экзофтальмом (acrocephalosyndactylia. синдром Apert).
С клинической точки зрения различают следующие синдактилии.
1. Кожные, при которых пальцы соединены кожной перепонкой («плавательной» перепонкой). При кожных синдактилиях изолированное сгибание — разгибание пальцев мало ограничено. Плавательная перепонка у .основания пальцев уменьшает их разведение, препятствует выполнению работы, требующей разведения пальцев (игре на фортепиано, работе на пишущей машинке и др.). Если перепонка достигает проксимального межфалангового сустава, то изолированные движения пальцев, сгибание— разгибание заметно ограничиваются.
2 Фиброзные синдактилии — пальцытесно сближены, изолированные движения пальцев невозможны. Кожная борозда между пальцами имеет различную глубину, иногда она только намечена, ногти соприкасаются.
3. Костная синдактилия — сращение скелета соседних фаланг пальцев. Сросшиеся пальцы имеют один общий ноготь.
При экзогенных формах врожденного синдактилизма на сросшихся пальцах иногда обнаруживаются глубокие поперечные борозды, перетяжки, а у основания сросшихся пальцев — сквозной канал, пропускающий зонд.
Короткопалость (brachydactylia, brachyphalangia) —изолированное укорочение пястной кости и фаланги соответствующего пальца при нормальной длине остальных пальцев. Встречается укорочение только одной фаланги. Укорочение средней фаланги мизинца, принимающей форму клиновидного бруска, вызывает углообразное искривление пальца (klinodactylia). Клинодактилия часто сочетается с врожденной сгибательной контрактурой мизинца (редко безымянного пальца) — камптодактилией (kamptodactylia).
Многопалость (polydactylia, hyperdactylia). Различают лучевую многопалость (polydactylia radialis, praeaxialis), если добавочный палец расположен с радиальной стороны большого пальца, и локтевую многопалость (polydactylia ulnaris, postaxialis), если он расположен за мизинцем. Добавочные пальцы как при лучевой, так и при локтевой многопалостн могут представлять собой рудиментарные образования, недоразвитые пальцы, свисающие по краям кисти на тонких ножках. Иногда встречается семипалость, при которой один из добавочных пальцев расположен перед большим пальцем, преаксиально, другой — постаксиально, т. е. за мизинцем. Значительно реже описанных форм встречается удвоение второго и еще реже третьего и четвертого пальцев кисти. Иногда многопалость обозначают по числу имеющихся пальцев—шестипалость (hexadactylia), семипалость (heptadactylia), восьмипалость (octodactylia).
Уменьшение числа пальцев (oligodactylia). Олигодактилию называют лучевой, если нет большого пальца (oligodactylia radialis), и локтевой (oligodactylia ulnaris), если нет мизинца.
Подрасщепленной кистью, эктродактилией (ektrodactylia), понимают недоразвитие или полное отсутствие средних лучей кисти. Краевые пальцы лучевой и локтевой сторон при этом более или менее полно развиты. Чем резче выражен срединный дефект пальцев и кисти, тем яснее кисть разделена на два противопоставленных пальца или две противопоставленные группы сросшихся пальцев. Иногда при эктродактилии большой палец может отсутствовать и тогда остается только один мизинец (ectrodactylia monodactylica ulnaris).
В клинических условиях наблюдаются различные комбинации врожденных дефектов кисти и пальцев, что может затруднить точное формулирование имеющейся деформации. При затруднениях, возникающих в формулировке диагноза деформации, пользуются ведущим симптомом уродства.
Из других деформаций пальцев нередко встречается частичныйгигантизм одного или нескольких пальцев (macrodactylia, gigantismus partialis), развивающийся при неврофиброматозе или ангиэктатических изменениях. При макродактилии обнаруживается гипертрофия кости и дольчатые липоматозные разрастания, захватывающие область, иннервируемую пораженным нервом. Гипертрофированная кость сохраняет нормальную форму, мышцы и суставы в зоне поражения также гипертрофированы.
При ангиэктатической мегалодактилии хорошо видна гиперплазия кровеносных сосудов, сосудистые родимые пятна, варикозные расширения вен, гемангиомы. Пальцы, пораженные гигантизмом, достигают иногда огромных размеров.
Паучьи пальцы (arachnodactylia, синдром Marfan, distrophia mesodermalis congenita) — одно из многочисленных появлений врожденного наследственного расстройства роста мышечно-скелетной, сердечно-сосудистой и глазной систем. Цилиндрические кости скелета, в том числе длинные кости кистей и стоп, ненормально большой длины, тонкие, вследствие чего вид пальцев кисти и- стопы подчеркивает особенности заболевания. Сколиоз, деформация грудной клетки, большой долихоцефальный череп и недоразвитие подбородка дополняют характерный вид больного арахнодактилией.
Уменьшение размеров концевых фаланг пальцев (brachytelephalangia) наблюдается как вариант врожденного строения пальцев. Форма ногтевой бугристости концевых фаланг изменяется с возрастом, а при некоторых заболеваниях обнаруживается своеобразное изменение формы ногтевой бугристости. Чешуйчатый лишай, болезнь Raynaud, сирингомиелия протекают с изменениями формы ногтевых фаланг. Остеолиз концевых фаланг, известный под названием acroosteolys, описан как один из ранних признаков гиперпаратироидизма, при ренальной остеодистрофии, остеомалации и пр.
Изменения формы пальцевпри ревматоидном артрите очень часты и характерны. Они складываются из боковых отклонений, подвывихов пальцев в суставах и контрактур длинных и коротких мышц пальцев и кисти. В зависимости от того, в каких мышечных группах происходят изменения, в длинных или коротких мышцах и насколько выражены эти изменения, возникают различные патологические установки и деформации пальцев.
Контрактуры собственных мышц кисти являются результатом их сморщивания. Встречаются такие изменения не только при ревматоидных артритах, но и после травм кисти или ишемии.
Ретракция червеобразных и межкостных мышц вызывает сгибательную установку в пястно-фаланговых суставах и переразгибание в проксимальных межфаланговых суставах. Дистальные межфаланговые суставы могут быть согнуты тягой глубоких сгибателей. Такая стойкая установка пальцев называется конграктурой типа «М» (рис. 305).
Рис. 305. Деформация пальцев рук при ревматоиднои полиартрите (первый вариант). 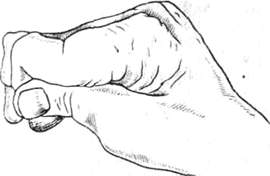
Преобладание контрактуры длинных разгибателей над тягой коротких мышц кисти обусловливает переразгибание в пястно-фаланговых суставах, сгибание проксимального межфалангового сустава и разгибание дистального межфалангового сустава (рис. 306). Такая же установка пальцев, но менее стойкая, наблюдается при комбинированном параличе срединного и локтевого нервов.
В большом пальце руки, обладающем самостоятельной группой мышц, чаще всего встречается сгибательно-приводящая контрактура в пястно-фаланговом суставе и разгибательная в межфаланговом суставе.
Сочетание описанных типов контрактур пальцев при ревматоидном артрите встречается у больных в различных комбинациях. Оба типа могут быть обнаружены на кистях рук раздельно, первый тип — на одной руке, второй — на другой, или и первый и второй типы контрактур имеются на одной и той же руке. В последнем случае на втором и третьем , пальцах кисти обычно развивается контрактура типа «М», а на четвертом и пятом—контрактура второго типа с переразгибанием в пясгно-фаланговом суставе.
Сочетание обоих типов контрактур пальцев на одной и той же руке объясняется многообразной локализацией патологических изменений. В первом, втором и третьем пальцах обычно развивается контрактура коротких мышц кисти, в четвертом и пятом пальцах — контрактура длинных разгибателей.
Другой характерной особенностью деформации кистей при ревматоидном артрите является локтевое отклонение пальцев в пястно-фаланговых суставах, вплоть до развития в них подвывиха. Решающую роль в локтевом отведении пальцев, как будто сдутых в локтевую сторону порывом ветра («coup de vent»), играют изменения, заканчивающиеся патологической ретракцией длинных разгибателей пальцев.
Атрофические процессы в суставах пальцев, разрушение патологическим процессом суставных поверхностей и связок приводят к появлению в суставах разболтанности, допускающей значительное смещение пальцев по оси, складывание и раздвигание, как вдвигается и раздвигается подзорная труба. Прочный захват предметов при таких изменениях делается невозможным.
Тяжелые, прогрессирующие формы ревматоидного полиартрита заканчиваются поражением суставов, которое не только обезображивает кисть и пальцы, но и ведет к полной потере функции. В прошлом такие тяжелые изменения кистей называли обезображивающим артритом (arthritis mutilans, arthritis deformans). Подробное исследование деформации кисти и пальцев при ревматоидном артрите, анализ изменений формы и механизма развития деформации в каждом отдельном случае имеет большое клиническое значение, так как позволяет наметить правильные пути предупреждения и лечения тяжелых, в запущенных случаях необратимых изменений.
Тяжелые ревматоидные поражения протекают с кожными проявлениями заболевания. По соседству с пораженными суставами на тыльной поверхности кисти и пальцев, над дистальными и проксимальными меж-фаланговыми суставами появляются подкожные узлы различной величины. Подкожные узлы можно обнаружить также по краю локтевой кости, в области локтевых суставов и др. На непокрытых частях тела хорошо заметна пигментация кожи, а иногда обесцвечивание (vitiligo). Появление подкожных узлов свидетельствует о тяжелом течении ревматоидного полиартрита и неблагоприятном прогнозе.
Локализацию воспалительного очага в кисти и пальцахлегче всего обнаружить ощупыванием кончиком спички (см. рис. 40).
Переломы фаланг пальцев обнаруживаются по деформации, образующейся в результате смещения отломков. При свежих переломах смещение может быть маскировано значительной отечностью пальца. Внимательный осмотр пальца сбоку позволяет обнаружить типичное смещение — угол, открытый в тыльную сторону. Боковое смещение отломков определяется по нарушению продольной оси пальца.
Известные трудности может представить распознаваниеповреждений сухожилий разгибателей и сгибателей пальцев.
При ранении разгибателей пальцев в области тыла кисти или предплечья невозможно полное разгибание соответствующих пальцев. Отрыц одного из сухожилий разгибателя пальцев в области прикрепления его к основанию концевой фаланги определяется по отсутствию полного разгибания ногтевой фаланги. Давление в месте повреждения вызывает ограниченную болезненность. При таких разрывах сухожилие разгибателя отрывается иногда с кусочком кости. В запущенных случаях ногтевая фаланга устанавливается в положение сгибания. С течением времени сгибательное положение ногтевой фаланги делается стойким: в концевом суставе пальца развивается миоартрогенная контрактура.
При подозрении на повреждение сухожилий сгибателей пальцев следует провести изолированное исследование функции межкостных и червеобразных мышц, поверхностного и глубокого сгибателей пальцев.
Если больной в состоянии согнуть пальцы только в пястно-фаланговых сочленениях, а движения в суставах пальцев полностью отсутствуют, то это означает, что межкостные и червеобразные мышцы целы, а повреждены оба сгибателя — поверхностный и глубокий (рис.307).
Рис. 307. Сгибание пальцев в пястно-фаланговых сочленениях возможно при повреждении поверхностного и глубокого сгибателей пальцев; оно совершается межкостными и червеобразными мышцами. 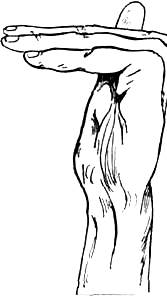
При повреждении глубокого сгибателя невозможно сгибание концевой фаланги соответствующего пальца. Если глубокий сгибатель сохранен, а выпала функция поверхностного сгибателя пальца, больной в состоянии согнуть палец во всех своих суставах. Это сгибание происходит следующим образом: вначале полностью сгибается ногтевая фаланга, затем начинает сгибаться средняя фаланга поврежденного пальца. При отсутствии повреждения сухожилий сгибание пальцев совершается одновременно во всех суставах.
При патологически удлиненных дистальных отделах конечностей, наблюдаемых при синдроме Marfan (арахнодактилии), иногда довольно трудно выявить относительное удлинение пальцев. Для этой цели удобно воспользоваться очень простым остроумным приемом. Больному предлагают захватить пальцами правой руки большой палец своей левой руки, зажав его в кулаке. В нормальных условиях кончик большого пальца полностью скрывается в кулаке. При арахнодактилии кончик большого пальца, зажатого в кулаке, заметно выдается над внутренним краем кисти. В том, что конечности не пропорционально удлинены, можно убедиться, если больной разведет руки в стороны—размах рук превышает рост больного.
Контрактуру собственных мышц кисти, червеобразных и межкостных, определяют следующим образом. Сгибают полностью пассивно пястно-фаланговые суставы для того, чтобы расслабить напряжение исследуемых мышц. При таком положении пястно-фаланговых суставов делаются возможными пассивные движения пальцев в межфаланговых суставах. Если же пястно-фаланговые суставы установить в положении разгибания, напрягающего собственные мышцы кисти, то сгибание в межфаланговых суставах при контрактуре собственных мышц кисти становится невозможным.
Стойкие сгибательные установки в суставах пальцев могут быть обусловлены сращением сухожилий длинных сгибателей с их влагалищами (тендогенная контрактура) или Рубцовыми изменениями и контрактурой длинных сгибателей пальцев в области мышечного брюшка (миогенная контрактура). Для того чтобы определить, которая из названных причин обусловливает стойкое согнутое положение пальцев, пользуются следующим приемом. Сгибают луче-запястный сустав; надавливая на кончик пораженного пальца, стараются разогнуть его. Если палец согнут в результате изменений мышечного брюшка, то при согнутом луче-запястном суставе палец можно по крайней мере немного разогнуть. Сращение сухожилия с его влагалищем делает при таких же условиях пассивное разгибание пальца невозможным.
Исключительное клиническое значение имеет раннее распознавание ишемической контрактуры. Несмотря на то что основная причина ише-мической контрактуры находится за пределами пальцев, обнаружить ее можно, исследуя пальцы. Ишемическая контрактура имеет две стадии: стадию ишемии и стадию контрактуры. Ишемическая стадия протекает с сильными жгучими болями пораженной области,, пальцы принимают слегка согнутое положение. Попытка пассивно разогнуть пальцы вызывает мучительные боли.
Стадию контрактуры распознают сгибанием и разгибанием в луче-запястном суставе. При разгибании луче-запястного сустава пальцы принимают согнутое положение. Сгибание в луче-запястном суставе дает возможность полностью выпрямить пальцы (миогенная контрактура).
Ощупывание пястно-фаланговых суставов проводят при согнутом их положении. Суставные щели пальпируют с тыльной поверхности сустава по обе стороны сухожилий разгибателя и в борозде между смежными головками пястных костей. Во время исследования суставов мышцщ должны быть расслаблены, кисть пронирована. Межфаланговые сустава лучше всего ощупывать с боковых сторон.
ТАЗОБЕДРЕННЫЙ СУСТАВ
Нормальный тазобедренный сустав имеет полушаровидную форму, две трети головки бедренной кости покрыты вертлужнои впадиной. Правильное концентрическое вставление головки бедра в вертлужную впадину обеспечено расположением головки по отношению к диафизу бедренной кости и впадине. Обширная подвижность в тазобедренном суставе выравнивает особенности анатомического строения тазобедренного комплекса. Переднее отклонение головки бедра от фронтальной плоскости может в известной степени компенсироваться внутренним активным поворотом ноги, что видно по походке с носками, обращенными внутрь. При заднем отклонении головки от фронтальной плоскости носки прв ходьбе отклоняются кнаружи.
Шеечнодиафизарным углом (инклинация шейки бедра) называют угол пересечения продольной оси диафиза с осью шейки бедра. Существуют возрастные половые и индивидуальные различия в величине нормального шеечно-диафизарного угла. В младенческом. и раннем детском возрасте он больше, чем у взрослых, у взрослых больше, чем у престарелых. Возрастные колебания угла составляют 20—25° (144° у маленьких детей, 120° у стариков). В среднем нормальный шеечно-диафизарный угол равен у взрослых 126—130°.
Если шеечно-диафизарный угол меньше среднего угла, соответствующего возрасту, то такое состояние называют варусной деформацией шейки — соха vara, если он более среднего угла — вальгусной деформацией — соха valga. Уменьшение инклинации шейки бедра может быть врожденным (соха vara congenita) и приобретенным (соха vara acquisita).
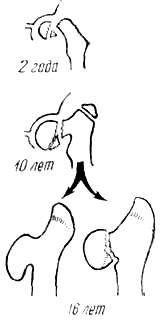
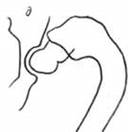
Врожденное уменьшение шеечно-диафизарного угла (варусная деформация — соха vara congenita)может быть первичной изолированной врожденной деформацией или сочетаться с другими врожденными пороками, особенно с недоразвитием бедренной кости. Врожденная соха vara может быть также вторичной, например, когда она возникает в связи с хондродистрофией. Некоторые авторы рекомендуют называть врожденное уменьшение шеечно-диафизарного угла шеечной или младенческой варусной деформацией (соха vara cervicalis infantilica) ввиду того, что во многих случаях трудно доказать врожденный ее характер (Мегcer Rang, 1969). В типичных случаях рентгенологически обнаруживается ряд характерных признаков, хотя, они не обязательны для каждого больного. Наиболее распространены: треугольный фрагмент в нижней части шейки, деформация вертлужной впадины, увеличение размера, особенно в высоту, большого вертела (рис. 308).
Рис. 308. Развитие младенческой (врожденной) соха vara epiphysialis.
 Поражения, обусловливающие развитие приобретенных форм уменьшения шеечно-диафизарного угла (соха vara acquisita), могут иметь различную анатомическую локализацию — в головке (соха vara capitalis), под головкой, в зоне эпифизарной пластинки роста (соха vara epiphysialis), на протяжении шейки бедра (соха vara cervicalis), в межвертельной области (соха vara trochanterica) и в подвертельнои области, п пределах диафиза (соха vara subtrochanterica, diaphysaria) (рис. 309). Деформация может возникать в любом возрасте — в детском, зрелом и старческом. Причины возникновения приобретенных форм варусной деформации различны:
Поражения, обусловливающие развитие приобретенных форм уменьшения шеечно-диафизарного угла (соха vara acquisita), могут иметь различную анатомическую локализацию — в головке (соха vara capitalis), под головкой, в зоне эпифизарной пластинки роста (соха vara epiphysialis), на протяжении шейки бедра (соха vara cervicalis), в межвертельной области (соха vara trochanterica) и в подвертельнои области, п пределах диафиза (соха vara subtrochanterica, diaphysaria) (рис. 309). Деформация может возникать в любом возрасте — в детском, зрелом и старческом. Причины возникновения приобретенных форм варусной деформации различны:
Рис. 309. Различные локализации варуснойдеформации проксимального конца бедра: а—соха vara capiteus, б—с. v. epiphysialis, в—с. v. cervicalis, г—с. v. trochanterica, д—с. v. diaphysaria.
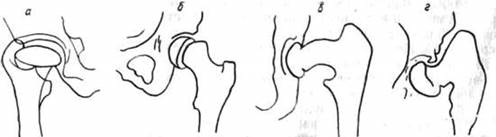
1. Соха vara capitalis (соха plana): а) деформирующий остеохондроз тазобедренного сустава — болезнь Perthes (детский возраст); б) деструирующий артрит (пиогенный, туберкулезный), артропатии (спинная сухотка), травматический—аваскулярный некроз головки (детский зрелый возраст).
2. Соха vara epiphysialis: а) идиопатический эпифизиолиз (подростковый); б) травматический эпифизиолиз (подростковый, юношеский).
3. Соха vara cervicalis: а) болезни минерального обмена — рахит, остеомалация (различный возраст); б) деструирующие заболевания (туберкулез, остеомиелит); в) чрезмерная механическая нагрузка; г) неправильно сросшиеся переломы.
4. Соха vara trochanterica: а) деструирующие заболевания (см. выше); б) неправильно сросшиеся переломы.
5. Соха vara subtrochanterica, diaphysaria: а) фиброзная дисплазия — синдром Albright, болезнь Paget (средний и пожилой возраст); б) неправильно сросшиеся переломы.
Увеличение шеечно-диафизарного угла (соха valga) возникает, как правило, в детском возрасте путем перестройки (разрушения старой кости и образования новой), выравнивающей инклинацию шейки. Причинами перестройки могут быть отсроченная нагрузка, например при запоздалом начале хождения ребенка, длительный постельный режим а период интенсивного роста, нарушение мышечного баланса, плоская вертлужная впадина, меняющая нормальные условия статической нагрузки, неправильно сросшиеся переломы.
Угол торсии головки — отклонение проксимального конца бедренной кости вместе с головкой кпереди от фронтальной плоскости (транскондилярной плоскости)—антеторсия. Реже проксимальный конец бедра отклонен кзади — ретроторсия. В нормальных условиях существуют большие индивидуальные колебания величины и направления угла торсии. У взрослых головка обычно отвернута кпереди, вентрально от транскондилярной плоскости, т. е. .имеется антеторсия; угол антеторсии равен в среднем +12°. У маленьких детей он больше и равен в среднем +30°; с возрастом угол постепенно уменьшается. Встречается иногда как нормальное явление ретроторсия, угол которой может достигать —25°. (Переднее отклонение, антеторсия, обозначается знаком плюс; ретроторсия — знаком минус.) При увеличении угла антеторсии концентрическое вставление головки бедренной кости в вертлужную впадину достигается активной внутренней ротацией ноги. Увеличенная антеторсия часто наблюдается при врожденном вывихе бедра, при котором она может сочетаться с вальгусной деформацией шейки и плоской вертлужной впадиной.
Ацетабулярная дисплазия—мелкая, как блюдечко, вертлужная впадина охватывает меньше половины головки бедра, занимающей концентрическое положение в суставе. Степень уплощения впадины бывает различной. Под врожденной дисплазией тазобедренного сустава понимают общее недоразвитие всего сустава. Чтобы подчеркнуть особое значение в патологии врожденного вывиха бедра уплощения впадины, такое состояние иногда несколько условно называют ацетабулярной дисплазией. Нормальную вертлужную впадину образно сравнивают с половиной апельсина, подчеркивая этим полушаровидную ее форму. В отличие от нормальной впадины плоскую впадину сравнивают с половиной лимона.
Вывихивающийся вальгированный сустав (соха valga luxans) — один из исходов врожденного предвывиха или вывиха, когда после вправления (спонтанного, лечебного) не наступает восстановления тазобедренного сустава до нормы. Изменения складываются из вальгусной деформации и антеторсии проксимального конца бедренной кости и недоразвитой, плоской, вертлужной впадины. Голов ка бедра располагается эксцентрично, сдвинута в краниальном направле нии. Клинически сустав неустойчив и мало опорен.
Большой тазобедренный сустав (соха magna)—деформированный, разросшийся до очень больших размеров сустав. Плоская, расширенная при подвывихе вертлужная впадина в период роста и развития ребенка оказывает формирующее влияние на расположенную внутри впадины головку. Вследствие этого головка, копирующая форму плоской впадины, развивается до размеров, в два-три раза превышающих нормальную ее величину. Морфологический диагноз деформированного тазобедренного сустава формулируется таким образом: врожденный,. подвывих, вальгусная деформация большой головки (subluxatio сохае cong., соха valga et magna). Такое состояние предшествует развитию деформирующего коксартроза.
Продавливание вертлужной впадины, протрузия впадины (protrusio acetabuli). Под влиянием различных причин дно вертлужной впадины, не выдерживая давления головки, продавливается в полость таза. Продавливание может возникуть в результат рахита, коксартроза, как проявление инволютивных изменений при остеопорозепрестарелых. На рентгенограмме выпячивание дна впадины обна руживается над пограничной линией таза (linea terminalis pelvis), вследствие чего контуры «слезы» Kohler деформируются или полностью исчезают. Описанные изменения развиваются, вероятно, на почве наследственного предрасположения; протрузия обычно бывает семейной, двусторонней, особенно частой у женщин. Деформация известна также под названием таза Otto-Chroback коксартротического таза артрокатадиза (arthrokatadysis). В противоположность продавливанию вертлужной впадины может наблюдаться утолщение дна впадины, которое разрастается со стороны таза. Наблюдается утолщение дна впадины при первичном хроническом артрите тазобедренного сустава, при болезни Paget и др. Почти каждое из известных заболеваний костей и суставов может обусловить поражение тазобедренного сустава. Распознавание заболевания, если проведено тщательное исследование больного, обычно трудностей не представляет. Известные диагностические затруднения возникают в ранних стадиях некоторых заболеваний, начальные симптомы которых могут быть неясными. В большинстве таких случаев диагноз может быть поставлен только после рентгенологического исследования.
В каждой возрастной группе берут начало определенные, типичные для данного возраста заболевания тазобедренного сустава.
В младенческом возрасте наблюдаются: 1) врожденный вывихбедра; 2) острый гнойный остеоартрит (эпифизарный остеомиелит); 3) последствия родового эпифизиолиза.
Для детей, включая подростков, характерны: 1) преходящий синоеит; 2) болезнь Perthes; 3) соха vara врожденная и приобретенная; 4) туберкулезный коксит (редко).
У взрослых, особенно у пожилых людей, возможен остеоартроз (коксартроз). Другие заболевания встречаются реже.
Врожденный вывих бедра у младенца, так называемый предвывих, лишен бросающихся в глаза симптомов. Заподозрить его можно только при указаниях матери на наличие аналогичного заболевания у нее самой или у родственников, особенно если младенец родился в тазовом предлежании. Сопутствующие врожденному предвывиху другие изменения настолько слабо выражены, что обнаружить и оценить их значение может только специалист. Раннее выявление врожденного предвывиха поэтому возможно при систематическом целенаправленном исследовании новорожденных. В первые дни и недели жизни младенца диагноз врожденного предвывиха устанавливают по наличию положительного симптома соскальзывания (Маркс, 1934).
Рост и развитие младенца обусловливают смену симптомов врожденного предвывиха. Через две-четыре недели после рождения в клинической картине спонтанно не вправившегося врожденного предвывиха начинает преобладать развивающаяся приводящая контрактура тазооедренных суставов, предвывих превращается в вывих, симптом соскальзывания сменяется симптомом ограничения отведения ножек в тазобедренных суставах.
Эпифизарный остеомиелит. В первые дни и недели жизни острый гнойный остеоартрит легко обнаружить; он проявляет себя резко выраженными симптомами — беспокойством младенца, лихорадочным состоянием и вынужденным положением ножки. Больная ножка согнута в тазобедренном суставе и отведена. Попытка устранить вынужденное положение ножки встречает противодействие младенца.
Родовой эпифизеолиз головки бедренной кости также хорошо заметен; повернутая кнаружи ножка младенца в первые 7—10 дней после повреждениянеподвижна. Младенец родился с помощью оперативного родоразрешения — поворота на ножку и ведущий роды ощущал момент наступившего повреждения.
В позднем младенческом возрасте, к году жизни причинами обращения к врачу могут быть задержка начала ходьбы, необычные особенности походки и хромота. Нормального срока, когда ребенок должен начать ходить, не существует. Индивидуальные различия значительны и здоровый ребенок может начать ходить в возрасте между 10 и 18 месяцами жизни. Запаздывание необязательно является признаком физического недостатка или умственной отсталости.
Причинами запаздывания начала ходьбы могут быть: врожденный вывих бедра, врожденная гипоплазия головки и шейки бедренной кости, последствия родового эпифизеолиза, спастический парез нижних конечностей. Поэтому прежде чем признать ребенка, не начавшего ходить в 11 месяцев жизни, здоровым, необходимо исключить свойственные возрасту заболевания тазобедренного сустава. Особенно важно вовремя определить у ребенка врожденный вывих бедра, так как прогноз лечения связан с возрастом, в котором оно начато.
Спастический парез обусловливает, как правило, затруднения и отсрочку начала хождения; его не трудно распознать. В первые три месяца жизни у младенца не обнаруживается заметных отклонений, если только нет больших умственных дефектов и общей задержки развития. Лишь иногда можно заметить ненормальные движения конечностей, тугоподвижность одной или обеих ког н спастическое сопротивление при попытках производить ими пассивные движения.
После начала хождения обращает на себя внимание некрасивая походка ребенка с перекрещиванием колен или с обращенными внутрь носками.
Хромота в раннем детском возрасте после начала ходьбы всегда патологична. Двусторонние изменения в тазобедренных суставах могут маскировать хромоту и создавать впечатление неустановившейся походки ребенка.
Обычной причиной хромоты в раннем детском возрасте (при отсутствии перенесенного лихорадочного заболевания и болей) является вро жденный вывих бедра, редко соха vara, при наличии болей ревматоидный артрит (болезнь Still), временно поразивший один или оба тазобедренных сустава, очень редко туберкулезный коксит и преходящий синовит.
В детском и подростковом возрасте ранними симптомами заболевания тазобедренного сустава независимо от причины являются боли и хромота. Каждый ребенок с такими симптомами должен быть тщательно и всесторонне клинически исследован и. если будут выявлены какие-либо положительные симптомы, подвергнут рентгенографии.
Ранними физикальными симптомами заболевания тазобедренного сустава у детей и подростков будут ограничение движений в суставе, спазм мышц, регулирующих в нем подвижность, иногда спазм передних брюшных мышц. Рефлекторный мышечный спазм, блокирующий движения в тазобедренном суставе, появляется каждый раз, когда сустав раздражен воспалительным процессом инфекционного или травматического характера. Ограничение движений может быть так слабо выражено, а мышечный спазм в ранней стадии заболевания бывает таким легким, что выявить их можно только специальными приемами (см. ниже). Рефлекторный мышечный спазм, ограничивающий подвижность в суставе, может быть временным, но в том, что он действительно является преходящим, нельзя быть уверенным до тех пор, пока он не исчезнет. Ранние признаки и симптомы сходны или д
