Измерение по нейтральному 0-проходящему методу (Debrunner, 1973).
Плечевой пояс (рис. 243): разведение /сведение-—25—30° /0/ 25—30°. Скольжение лопатки по грудной клетке (рис. 244): внутрь /наружу от позвоночника — 0° /О/ 45—50°. Плечо: отведение/приведение руки — 180° /0/ 20—40° (отведение сверх 90° совершается при присоединении наружной ротации и скольжения лопатки по грудной клетке). Разгибание/сгибание (экст./флек.)—40° /0/ 150_170° (конечное сгибание совершается с присоединением вращательного движения руки и скольжения лопатки). Наружная/внутренняя ротация плеча при согнутом локте нар-рот./вн.рот.—40—60°/0/95°.
В практике для исследования степени ограничения вращения плеча кнутри и кнаружи пользуются следующими приемами: в норме исследуемый может, ротируя плечо кнаружи, уложить кисти на затылок при согнутых локтях, а при внутренней ротации — уложить предплечье на поясницу («заложить руки за спину»), продвинув кисти до лопаток.
ОСМОТР ПРИ ДЕФОРМАЦИЯХ
При начале осмотра необходимо прежде всего сравнить оба надплечья, обратив особое внимание на состояние дельтовидной и около-остных мышц. Атрофия околоостных мышц и задней части дельтовидной ведет к выступанию лопаточной ости, лопатки и угла акромиального отростка. Раньше всего при появлении атрофии обнаруживает изменения надостная мышца. Атрофия ее может вначале маскироваться прилегающей трапециевидной мышцей.
Ключица. С деформацией ключицы приходится иметь дело при травматических повреждениях: при переломах, вывихах. В случае значительных смещений отмечаются: 1) изменения в строении области над плечья — укорочение надплечья по сравнению со здоровой стороной; 2) местная деформация, определяемая характером повреждения. Выпячивание внутреннего конца ключицы над поверхностью грудины бывает при переднем вывихе ключицы (luxatio claviculae praesternalis), а запа-дение—при заднем (luxatio claviculae retrosternalis).
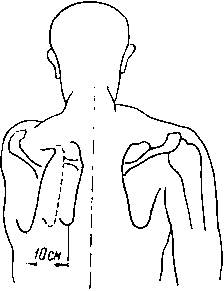
 Рис. 243. Разведение и сведение плечевого пояса
Рис. 243. Разведение и сведение плечевого пояса
Рис. 244. Скольжение лопатки по-грудной клетке
Перелом на протяжении ключицы легко обнаруживается по типичной углообразной деформации; фрагменты ключицы при этом смещены кверху.
Ступенеобразная деформация над акромиальным отростком у наружного конца ключицы типична для акромиального вывиха ключицы (luxatio claviculae acromialis) (рис. 245).
Рис. 245. Акромнальный вывих ключицы 
При артрите, чаще всего сифилитическом, наблюдается симметричная деформация в виде припухлости в обоих грудино-ключичных сочленениях.
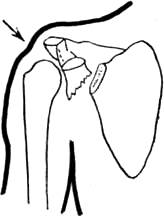
Лопатка. Переломы лопатки без смещения или с небольшим смещением не изменяют рельефа надплечья и могут быть распознаны методами клинического исследования только вследствие наличия более или менее распространенного кровоизлияния и ограниченной болезненности при пальпации. Переломы со смещением могут нарушать нормальные контуры надплечья, особенно в тех частях лопатки, которые расположены поверхностно (угол лопатки, лопаточная ость и акроми-альный отросток). Вследствие того что лопатка залегает глубоко под мышцами, даже переломы со смещением не дают обычно видимой деформации в остальных отделах. Исключение представляет перелом шейки лопатки, приводящий к деформации в виде отвисания надплечья книзу. При этом под акромиальным отростком на стороне повреждения появляется небольшое западение (рис. 246). Рука при переломе шейки лопатки свободно свисает вдоль туловища; ось плеча, продолженная кверху, пересекает надплечье кнаружи от акромио-ключичного сустава, как это наблюдается и в нормальных условиях (см. рис. 238).
Рис. 246. Схематический рисунок изменения контуров надплечья при переломе шейки лопатки. Западение под акромионом, вызванное отвиса-нием плеча книзу.
Мышечный рельеф области надплечья нарушается при параличе дельтовидной мышцы, при выпадении функции надостной и подостной мышц. При параличе дельтовидной мышцы надплечье укорочено и приподнято. Под кожей ясно вырисовываются контуры головки плечевой кости, обнаруживаемой по полушаровидному ее выпячиванию. При выпадении функции надостной и подостной мышц лопатки появляются впадения в соответствующих местах, выше и ниже лопаточной ости. При исследовании области надплечья следует иметь в виду, что быстро развивающаяся атрофия надостной и подостной мышц является одним из характернейших симптомов разрыва сухожильного аппарата коротких ротаторов плеча; атрофия при этом разрыве обнаруживается уже через три недели после повреждения. Наблюдается атрофия указанных мышц при хронических воспалительных заболеваниях плечевого сустава, чаще всего при туберкулезе (omarthritis tuberculosa).
При параличе отдельных мышц, фиксирующих лопатку, появляются различные виды так называемых «крыловидных» лопаток. В зависимости от выпадения функции той или иной мышцы лопатка принимает типичное положение, определяемое при свободно свисающих руках и при поднятии рук кпереди и в стороны до горизонтального их положения (рис. 247).
Рис 247 Крыловидная лопатка при параличе правой зубчатой мышцы.

Гнойный артрит в плечевом суставе сопровождается иногда образованием затеков кзади, распространяющихся по ходу сухожилия подлопаточной мышцы в подлопаточное пространство. При наличии такого затека лопатка оказывается по сравнению со здоровой стороной приподнятой, оттесненной кзади.
Плечо. Смещенные переломы верхнего отдела плеча и вывихи головки значительно изменяют нормальное строение надплечья.
Деформация проявляется в нарушении оси плеча и формы надплечья. При изменении направления оси плеча последняя при отводящем (абдукционном) переломе и при вывихах отклоняется в верхнем отделе медиально, пересекая уже не акромио-ключичный сустав, как в норме (см. рис. 238), а ключицу (humerus valgus). Это внутреннее отклонение оси плеча тем больше, чем сильнее смещение (рис. 248). При приводящем переломе (аддукционном) ось плеча выходит кнаружи за пределы ключично-акромиального сочленения (рис. 249). При изменении конфигурации надплечья в случаях переломов хирургической шейки плеча с типичным смещением осмотр спереди обнаруживает при отводящем переломе западение на наружной поверхности верхней трети плеча (рис. 248). При осмотре сбоку определяется угловое Выпячивание сместившихся фрагментов; как правило, образовавшийся угол между костными отломками бывает открыт кзади, вершина угла, образованного концами смещенных отломков, выдается кпереди.
 Рис 248 Изменения области надплечья при отводящем (абдукционном) переломе хирургической шейки плеча. дападение (стрелка), вызванное смещением дистального отломка, располагается низко, ось плеча проходит кнаружи от акромио-ключичного сустава.
Рис 248 Изменения области надплечья при отводящем (абдукционном) переломе хирургической шейки плеча. дападение (стрелка), вызванное смещением дистального отломка, располагается низко, ось плеча проходит кнаружи от акромио-ключичного сустава.
 Ощупывание при деформациях и заболеваниях. Методичное ощупывание надплечья проводится по общим правилам пальпации. Следует остановиться на некоторых специальных приемах.
Ощупывание при деформациях и заболеваниях. Методичное ощупывание надплечья проводится по общим правилам пальпации. Следует остановиться на некоторых специальных приемах.
Рис 249 Приводящий перелом хирургической шейки плечевой кости Мысленно проведенная ось плеча проходит кнаружи от акромио-ключичного сустава.
Подвижность фрагментов при переломе ключицы в свежем случае определяется попеременным надавливанием на медиальный и латеральный фрагменты пальцами, захватывающими ключицу. При несросшемся переломе ключицы, когда свободной подвижности между отломками нет и вследствие этого возникает вопрос, наступило ли сращение. ничтожные качательные движения в месте перелома определяют особым приемом, при котором плечо соответствующей стороны используется как рычаг Врач берет одной рукой больного под локоть (рис 250); пальцы второй руки размещаются сверху на ключице так, что линия перелома, медиальный и латеральный фрагменты располагаются под ними. Приподнимая плечо под локоть вверх, исследующий при отсутствии сращения ясно обнаруживает наличие качательных движений латерального фрагмента по - отношению к медиальной части ключицы. Этот же прием позволяет распознать крепитацию при переломе шейки лопатки.
Рис 250. Исследование подвижности на протяжении ключицы при несросшемся ее переломе.
Вывихи акромиального и грудинного концов ключицы обнаруживают подвижность соответствующего конца при ощупывании. В случае ущемления мягких тканей между вывихнутыми поверхностями ключица вправленная давлением пальца, уходит обратно, как только отнимут от нее надавливающий палец; создается впечатление движение клавиша пианино. Вправимость вывихнутого акромиального конц» ключицы определяется описанным выше приемом, служащим для распознавания качательных движений при несросшемся переломе ключицы (рис. 250).
Пальцы врача располагаются над вывихнутым акромиальным концом ключицы, надавливая на него; другой рукой врач приподнимает плечо исследуемой руки под локоть, подводя суставный конец акромиального отростка к суставному концу ключицы. Вправимость вывиха ощущается пальцами, лежащими на акромиальном конце ключицы.
 Для ощупывания проксимального конца плечевой кости в случае его повреждения и заболевания применяют метод, изложенный при описании исследования головки плеча (см. рис. 242 и 237). Пди травматическом вывихе головка, вращающаяся вместе с плечевой костью, прощупывается вне суставной области; в случае несколоченного перелома хирургической шейки головка плечевой кости остается неподвижной, несмотря на вращательные движения плечевой кости; при сколоченных переломах этой области головка совершает движения вместе с плечевой костью. Применение некоторых приемов дает возможность подтвердить клинически наличие вывиха в плечевом суставе.
Для ощупывания проксимального конца плечевой кости в случае его повреждения и заболевания применяют метод, изложенный при описании исследования головки плеча (см. рис. 242 и 237). Пди травматическом вывихе головка, вращающаяся вместе с плечевой костью, прощупывается вне суставной области; в случае несколоченного перелома хирургической шейки головка плечевой кости остается неподвижной, несмотря на вращательные движения плечевой кости; при сколоченных переломах этой области головка совершает движения вместе с плечевой костью. Применение некоторых приемов дает возможность подтвердить клинически наличие вывиха в плечевом суставе.
Рис. 251. Проба с линейкой для распознавания вывиха в плечевом суставе. К наружной поверхности плеча  прикладывается обычная линейка; она должна касаться акромиона и наружного надмыщелка плечевой кости. При вывихе это возможно. В нормальных условиях соприкосновению мешает головка плеча
прикладывается обычная линейка; она должна касаться акромиона и наружного надмыщелка плечевой кости. При вывихе это возможно. В нормальных условиях соприкосновению мешает головка плеча
Рис. 252. Проба с сантиметровой лентой. При вывихе окружность сустава на больной стороне больше, чем на здоровой. (Сантиметровую ленту проводят через подмышечную область)
Проба с линейкой. Обычную линейку прикладывают какромиону и к наружному надмыщелку плечевой кости. В нормальных условиях выполнить это невозможно, так как этому препятствует большой бугорок плечевой кости. Если все же это можно сделать, то имеется или вывих головки плеча (рис. 251), или перелом шейки лопатки.
Проба с измерением имеет большую ценность при распознании вывиха головки плеча у тучного больного. Сантиметровую ленту проводят через подмышечную впадину и измеряют окружность сустава на вершине надплечья (рис. 252). При вывихе окружность на уровне сустава на больной стороне значительно больше, чем на здоровой.
Проба с укладыванием кисти на противоположное надплечье. В нормальных условиях при укладывании кисти на надплечье противоположной стороны локоть касается туловища. При вывихе головки плеча локоть вывихнутой руки не может коснуться туловища, когда кисть уложена на надплечье.
 При подозрении на разрыв сухожилий мышц, вращающих плечо (надостной, подостной и малой круглой), ощупывают места их прикрепления к большому бугорку плечевой кости. Применяется бимануальное исследование, как и при ощупывании проксимального конца плечевой кости (см. рис. 242). Чтобы установить большой бугорок плечевой кости перед акромиальным отростком, исследуемое плечо удерживается в положении разгибания и приведения (рис. 253). С помощью легкой ротации плеча находят борозду между большим и малым бугорками плечевой кости (sulcus intertuberculans); затем прощупывается место прикрепления сухожилия надостной мышцы к большому бугорку Повреждение сухожилия определяется по появлению при надавливании резкой ограниченной болезненности в зоне повреждения. В случаях свежих значительных повреждений можно иногда обнаружить в области разрыва щель и мягкую крепитацию, появляющуюся под исследующими пальцами при вращениях плеча. После исследования места прикрепления надостной мышцы следует прощупать борозду между бугорками, где располагается сухожилие длинной головки двуглавой мышцы, и малый бугорок плечевой кости, где прикрепляется подлопаточная мышца. Такое исследование необходимо потому, что в разрыв сухожилий ротаторного аппарата плеча могут одновременно с надостной мышцей вовлекаться сухожилия длинной головки двуглавой мышцы плеча и подлопаточной мышцы. При полном разрыве сухожилия длинной головки двуглавой мышцы можно иногда, оказывая сопротивление производимым больным движениям (попеременной пронации и супинации предплечья), обнаружить выпячивание мышечного брюшка длинной головки двуглавого мускула.
При подозрении на разрыв сухожилий мышц, вращающих плечо (надостной, подостной и малой круглой), ощупывают места их прикрепления к большому бугорку плечевой кости. Применяется бимануальное исследование, как и при ощупывании проксимального конца плечевой кости (см. рис. 242). Чтобы установить большой бугорок плечевой кости перед акромиальным отростком, исследуемое плечо удерживается в положении разгибания и приведения (рис. 253). С помощью легкой ротации плеча находят борозду между большим и малым бугорками плечевой кости (sulcus intertuberculans); затем прощупывается место прикрепления сухожилия надостной мышцы к большому бугорку Повреждение сухожилия определяется по появлению при надавливании резкой ограниченной болезненности в зоне повреждения. В случаях свежих значительных повреждений можно иногда обнаружить в области разрыва щель и мягкую крепитацию, появляющуюся под исследующими пальцами при вращениях плеча. После исследования места прикрепления надостной мышцы следует прощупать борозду между бугорками, где располагается сухожилие длинной головки двуглавой мышцы, и малый бугорок плечевой кости, где прикрепляется подлопаточная мышца. Такое исследование необходимо потому, что в разрыв сухожилий ротаторного аппарата плеча могут одновременно с надостной мышцей вовлекаться сухожилия длинной головки двуглавой мышцы плеча и подлопаточной мышцы. При полном разрыве сухожилия длинной головки двуглавой мышцы можно иногда, оказывая сопротивление производимым больным движениям (попеременной пронации и супинации предплечья), обнаружить выпячивание мышечного брюшка длинной головки двуглавого мускула.
Рис. 253. Исследование при подозрении на разрыв сухожилий ротаторов плеча. Одной рукой врач удерживает плечо больного в положении приведения и разгибания, указательным пальцем другой руки надавливает на область большого бугорка плечевой кости.
Выпот и ограниченная болезненность при воспалительных изменениях в суставе лучше всего могут быть обнаружены ощупыванием в тех местах, где сумка плечевого сустава располагается наиболее поверхностно. Такими местами являются передний и задний края дельтовидной мышцы (рис. 254).
Рис. 254. Ощупывание плечевого сустава. Большой палец лежит в углублении под лопаточной остью; кончик указательного пальца против акромиона.
 Пассивное отведение плеча при расслабленных мышцах. Исследование амплитуды движений в плече-лопаточном суставе при болях и рефлекторном напряжении мышц надплечья должно быть особенно тщательным. Мышечное сокращение блокирует плече-лопаточный сустав, и передвижение лопатки по поверхности грудной клетки может создавать впечатление имеющейся подвижности в суставе. Объем движений можно определить при полном расслаблении мышц. Для этого врач становится позади исследуемого и, уложив кисть своей левой руки сверху на область правого плечевого сустава больного, фиксирует надплечье. Расслабление мышц надплечья достигается обезгружива-нием исследуемой руки, для чего предплечье исследуемой руки врач укладывает на свою руку, к себе на предплечье, удерживая руку больного за область луче-запястного сустава, как показано на рис. 235. Руку больного медленно отводят, приподнимая ее. Если рука безболезненна, ее можно не обезгруживать (рис. 255).
Пассивное отведение плеча при расслабленных мышцах. Исследование амплитуды движений в плече-лопаточном суставе при болях и рефлекторном напряжении мышц надплечья должно быть особенно тщательным. Мышечное сокращение блокирует плече-лопаточный сустав, и передвижение лопатки по поверхности грудной клетки может создавать впечатление имеющейся подвижности в суставе. Объем движений можно определить при полном расслаблении мышц. Для этого врач становится позади исследуемого и, уложив кисть своей левой руки сверху на область правого плечевого сустава больного, фиксирует надплечье. Расслабление мышц надплечья достигается обезгружива-нием исследуемой руки, для чего предплечье исследуемой руки врач укладывает на свою руку, к себе на предплечье, удерживая руку больного за область луче-запястного сустава, как показано на рис. 235. Руку больного медленно отводят, приподнимая ее. Если рука безболезненна, ее можно не обезгруживать (рис. 255).
Рис. 255. Исследование движений в безболезненном плечевом суставе: д—вид сзади б—вид сбоку.

Плечелопаточный ритм движений бывает нарушен при всех болезненных заболеваниях, кроме очень легких. Вместо гармоничного движения руки и надплечья начинает первой подниматься лопатка, а затем уже с трудом плечо. Одновременно при таком исследовании пассивных движений ощупывают надплечье, чтобы выяснить локализацию области поражения. При поражении подакромиальной сумки, воспалении или перерастяжении выпотом, болезненна вся область сустава под акромиальным отростком. Чаще всего встречающееся поражение сухожилия надостной мышцы обнаруживает болезненность на ограниченном участке, в точке, лежащей непосредственно под акромионом и с:легка кпереди по направлению к плечу. Ротационные движения плеча, производимые врачом с одновременным ощупыванием, позволяют убедиться; что повреждение располагается в сухожильном растяжении вращающего «обшлага», а не в сухожилии длинной головки двуглавой мышцы, в межбугорковой борозде или в поверхностных мышцах.
Изучение будет успешным, если мышцы надплечья полностью расслаблены. Появление рефлекторного мышечного напряжения обесие нивает исследование. Исследование в момент мышечного напряжения нужно прекратить и повторить его вновь, как только мышцы окажутся расслабленными. Для этого следует попросить больного неодерживать руку и уложить ее удобно на подложенное предплечье врача. Иногда удобнее удерживать лопатку кистью, уложеннойплашмя на нее сзади, вместо надавливания на надплечье сверху. Расслабления мышц плечевого пояса можно достигнутьтакже уложив при исследовании верхнюю часть туловища больного и руку (см. рис. 236). Расслабленные в таком положении мышцы и фиксированная лопатка дают возможность беспрепятственно исследовать пассивные движения в плече-лопаточном суставе, особенно ротационные-и определить их амплитуду.
Рис. 256. Активное отведение плеча при разрыве сухожилий ротаторного аппарата невозможно Чем выше больной старается поднять руку, тем выше оа поднимает надплечьею
 Симптом падающей руки патогномоничен для полного разрыва сухожилия надостной мышцы. Больной при полном разрыве не может активно отвести плечо. Чем больше он старается поднять руку тем выше поднимает надплечье (рис. 256). Активное отведение плеча возможно приблизительно до 40°. Иногда можно видеть, как сильно но безрезультатно напрягается при попытке отведения плеча дельтовидная мышца. Пассивно, взяв руку больного под локоть, можно поднять ее свободно и безболезненно до вертикального положения.
Симптом падающей руки патогномоничен для полного разрыва сухожилия надостной мышцы. Больной при полном разрыве не может активно отвести плечо. Чем больше он старается поднять руку тем выше поднимает надплечье (рис. 256). Активное отведение плеча возможно приблизительно до 40°. Иногда можно видеть, как сильно но безрезультатно напрягается при попытке отведения плеча дельтовидная мышца. Пассивно, взяв руку больного под локоть, можно поднять ее свободно и безболезненно до вертикального положения.
Руку, поднятую до вертикального положения, больной может удержать (парадоксальное отведение). Если же больного попросить опустить поднятую руку, то при такой попытке рука падает в случае полного разрыва надостной части сухожильного растяжения ротаторов плеча. При частичном разрыве сухожилия надостной мышцы активное отведение руки возможно, но болезненно и может быть ограничено вследствие этого.
Отведение плеча с обезболиванием зоны повреждения. Если после исследований характер повреждения остается неясным, то диагноз Должен быть уточнен пробой с обезболиванием. Разрыв сухожилия располагается обычно в зоне наибольшей болезненности под большим бугорком плечевой кости. Настойчивое выяснение диагноза диктуется необходимостью раннчго распознавания разрыва, до развития ретракции сухожилия и приводящей контрактуры, затрудняющих оперативное восстановление целости порванного сухожилия.
В зону наибольшей болезненности, обнаруживаемую ощупыванием, вводят 10 мл 1%-ного раствора новокаина. Если после снятия болей и мышечного спазма восстановится активное отведение руки, предположение о полном разрыве отпадает, экстренное хирургическое вмешательство делается ненужным. Если обезболивание не восстанавливает активного отведения руки, то предположение о полном разрыве подтверждается. Артрография плече-лопаточного сустава делает диагноз бесспорным. Контрастная жидкость, введенная в сумку сустава, немедленно вытекает через образовавшееся соустье в подакромиальную сумку.
Концентрическое ограничение подвижности руки, типичное для воспалительного процесса в плече-лопаточном суставе, определяют при фиксированной лопатке. Исследуют движенияво всех направлениях.
Расстройство активных движений возникает при параличе определенных мышц или разрыве сухожилий.
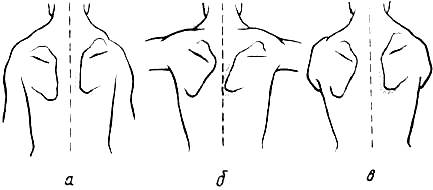
Рис. 257. Изменения в положении лопатки при параличе трапециевидной мышцы: а — при свисающих вдоль туловища руках; б. в — при. руках, поднятых до горизонтали кпереди.
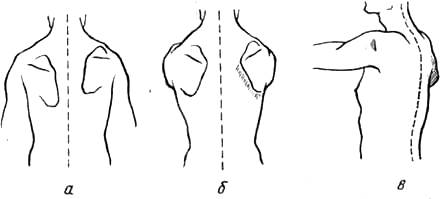
Рис. 258. Положение лопатки при параличе ромбовидной мышцы. Положения рук те же, что и на рис. 257.

При параличе трапециевидной мышцы (m. trapezius) ограничивается приподнимание руки. При свободно свисающих вдоль туловища руках лопатка на стороне парализованной трапециевидной мышцы слегка приподнята, верхний ее край повернут кнаружи, позвоночный край лопатки отстоит от линии остистых отростков дальше, чем на здоровой стороне (рис. 257). При поднятии рук до горизонтали кпередилопатка еще больше отходит от линий "'остистых отростков, чем при свободно свисающих руках, а нижний ее угол приподнимается над поверхностью грудной клетки (рис. 257).
При параличе ромбовидной мышцы (m. rhomboideus) лопатка на стороне поражения смещена кнаружи от линии остистых отростков» позвоночный ее край и нижний угол приподняты над поверхностью трудной клетки (рис.258).
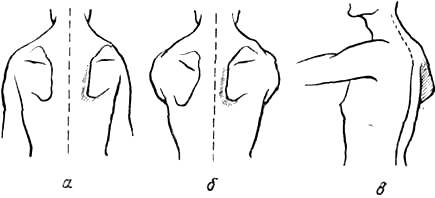
Рис 259 Положение лопатки при параличе передней зубчатой мышцы: а—руки свисают вдоль туловища; б — руки подняты до горизонтали в стороны и в — руки подняты до горизонтали кпереди.
Паралич передней зубчатой мышцы (m. serratus ant.) дает типичную картину образования «крыловидной» лопатки, при которой позвоночный ее край и нижний угол при свободно свисающих вдоль туловища руках приподняты (рис. 259). В отличие от паралича трапециевидной и ромбовидной мышц, при которых позвоночный край лопатки располагается дальше от линии остистых отростков, чем на здоровой стороне, при параличе зубчатой мышцы позвоночный край лопатки, особенно при поднимании рук до горизонтали вперед или в сторону, располагается ближе к линии остистых отростков, чем на здоровой стороне (рис. 259, а, б, в). Еще резче бывает выражено «крыловидное» стояние лопатки при руках, поднятых до горизонтали кпереди.
Рис. 260. Положение лопатки при параличе нижней части трапециевидной мышцы и зубчатой. Положения рук те же, что и на рис. 257.
При сравнительно часто встречающемся комбинированном параличе нижней части трапециевидной мышцы и зубчатой наблюдаются изменения в стоянии лопатки, характерные для поражения как той, так и другой мышцы (рис. 260). «Крыловидное» расположение лопатки в этих случаях достигает наибольшей степени (рис. 260, в) (Согпассhiа, 1950).
Для того чтобы установить, которая из мышц парализована, определяют положение лопатки при свободно свисающих вдоль туловища руках. Затем предлагают исследуемому произвести следующие движения: приподнимание рук по горизонтали кпереди, до горизонтали вбок, поднятие рук кверху. При указанных активных движениях следят за положением на пораженной стороне лопатки, сравнивая его со здоровой стороной. Если представляется возможность, результаты клинического изучения больного могут быть проверены исследованием электровозбудимости соответствующих мышц.
Наблюдаются параличи указанных мышц при миопатии, лопаточно-, перонеальной амиотрофии, при последствиях детского спинномозгового паралича. Часто они встречаются после травмы, вызванной падением и ушибом области лопатки. Предрасполагающим моментом к появлению травматического паралича является наличие добавочного шейного ребра (от седьмого шейного позвонка); в этих случаях может развиться паралич более или менее постепенно, под влиянием рецидиви-рующих травм. Описаны случаи крыловидного стояния лопаток при параличах, возникших в результате токсических и инфекционных причин (гриппа, ангины, кори).
Все переломы верхнего конца плечевой кости и травматические вывихи в плечевом суставе необходимо изучать с учетом разрыва ротаторного аппарата плеча, если после излечения таких переломов и вывиха у больного долгое время отсутствует возможность активно и с достаточной силой отвести руку в плечевом суставе.
Исследование плеча. Осмотр плеча позволяет обнаружить углов-зде искривления диафиза плечевой кости по появлению деформации. Для того чтобы определить характер искривления плечевой костг», нужно осматривать руку не только спереди или сзади, но и сбоку. Ротационное смещение дистального конца плечевой кости определяется по положению предплечья.
Хрящевые экзостозы плечевой кости чаще всего развиваются в метафизарных ее отделах. Если они достигнут больших размеров, их можно обнаружить осмотром соответствующих отделов плеча, где они образуют ограниченные выпячивания. Равномерное вздутие плеча наблюдается при местной фиброзной остеодистрофии, энхондроме и других доброкачественных и злокачественных опухолях плечевой кости.
Ощупыванию плечевая кость доступна на всем протяжении. Верхняя треть плечевой кости ощупывается по внутреннему краю дельтовидной мышцы или по наружному краю последней. Реже плечевая кость ощупывается с внутренней стороны, из-под мышечной впадины, так как в этом месте между ощупывающими пальцами и плечевой костью располагается сосудисто-нервный пучок. В остальных местах ощупыванию верхней трети плечевой кости препятствует толстый мышечный слой, покрывающий ее в этой области. О размерах плечевой кости можно составить себе представление, если установить большой палец исследующей руки у внутреннего края дельтовидной мышцы, а остальные пальцы — у наружного ее края и захватить между пальцами плечевую кость.
Ощупывание плечевой кости таким способом возможно только у худощавых людей, у подростков и у детей. У взрослых тучных субъектов и у лиц с хорошо развитой мускулатурой захватить руку подобным способом нельзя; в этих случаях следует установить большой палец в подмышечную впадину, а остальные расположить у внутреннего края дельтовидной мышцы. Если при таком ощупывании взять другой рукой больного под локоть исследуемой руки и производить ею вращательные движения плеча, то можно прощупать всю поверхность верхней трети плечевой кости.
Ощупывание средней и нижней трети плечевой кости проводится из наружной и внутренней борозды двухглавой мышцы (sulcus bicipitalis med., lat). При ощупывании с внутренней стороны между ощупывающими пальцами и плечевой костью перекатываются срединный нерв и сосуды, осязаемые в виде шнуров.
Лучевой нерв прощупывается по наружной поверхности плеча в средней его трети. В этом месте чаще всего наблюдается повреждение лучевого нерва. Врач устанавливает в области наружной борозды отвесно к плечу кончики второго—пятого ощупывающих пальцев косо» под углом к длинной оси плеча так, что мизинец располагается ближе к задней поверхности плеча, а остальные — ближе к передней. Прощупав плечевую кость, врач попеременно смещает пальцы чуть кпереди и кзади. Перекатывающийся между пальцами и плечевой костью лучевой нерв прощупывается в виде шнура. Если конец поврежденного нерва образует неврому, то последняя прощупывается в виде плотного вздутия, переходящего в ствол лучевого нерва. Ощупывать следует нежно, избегая сильного давления пальцами, чтобы не повредить лучевой нерв. Грубое давление пальцами, кроме того, значительно понижает их осязательную способность и вызывает у больного защитное напряжение мышц, что мешает ощупыванию.
