Инструментальные исследования. Подготовила:студентка 6 курса 7 гр.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
УО «ВИТЕБСКИЙ ГОСУДАРСТВЕННЫЙ ОРДЕНА ДРУЖБЫ НАРОДОВ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ»
КАФЕДРА ТРАВМАТОЛОГИИ, ОРТОПЕДИИ И ВОЕННО-ПОЛЕВОЙ ХИРУРГИИ
РЕФЕРАТ
НА ТЕМУ:
«ПОЛИТРАВМА»
Подготовила:студентка 6 курса 7 гр.
лечебного факультета
Баранова О.Г.
ВИТЕБСК, 2012
СОДЕРЖАНИЕ
1. Определение.
2. Классификация. Этиология. Патогенез. Клиника.
3. План обследования пострадавшего и его обоснование.
4. Доврачебная помощь.
5. Первая врачебная и квалифицированная медпомощь.
6. Прогноз.
7. Заключение.
Список литературы.
ОПРЕДЕЛЕНИЕ.
СИНОНИМЫ
Политравма в англоязычной литературе — multiple trauma: polytrauma.
Сочетанная травма — собирательное понятие, которое включает следующие
виды повреждений:
• множественные — повреждения более двух внутренних органов в одной полости или более двух анатомо-функциональных образований (сегментов) опорно-двигательного аппарата (например, повреждение печени и кишки, перелом бедренной кости и костей предплечья);
• сочетанные — одновременное повреждение двух и более анатомических областей двух полостях или повреждение внутренних органов и опорно- двигательного аппарата (например, селезёнки и мочевого пузыря, органов грудной полости и перелом костей конечностей, черепно-мозговая травма и повреждение костей таза);
• комбинированные — повреждения травмирующими факторами различной природы (механическими, термическими, радиационными), причём их число неограниченно (например, перелом бедренной кости и ожог любой области тела).
КЛАССИФИКАЦИЯ
По распространению травматических повреждений (Рожинский М.М.,
1982; Брюсов П.Г., Нечаев Э.А., 1996):
• изолированная травма — возникновение изолированного травматического очага в одной анатомической области (сегменте);
• множественная — более двух травматических очагов в одной анатомической области (сегменте) или в пределах одной системы;
• сочетанная — возникновение более двух травматических очагов
(изолированных или множественных) в разных анатомических областях (сегментах) или повреждения более двух систем или полостей, или полостей и системы;
• комбинированная — результат воздействия более двух физических факторов.
По тяжести травматических повреждений (Рожинский М.М., 1982):
• травма не жизнеопасная — все варианты механических повреждений без выраженных нарушений деятельности организма и непосредственной опасности для жизни пострадавшего:
• жизнеопасная — анатомическое поражение жизненно важных органов и регуляторных систем, устранимое хирургическим путём при своевременном оказании квалифицированной или специализированной помощи;
• смертельная — разрушение жизненно важных органов и регуляторных систем, не устранимое хирургическим путём даже при своевременной квалифицированной помощи.
По локализации травматических повреждений: голова, шея, грудь, живот, таз, позвоночник, верхние и нижние конечности, забрюшинное пространство.
ЭТИОЛОГИЯ
Самая частая причина сочетанной травмы — авто- и железнодорожные аварии, падение с высоты, насильственные повреждения (в том числе огнестрельные и минно-взрывные ранения и т.п.). По данным немецких исследователей, в 55% случаев политравма — результат ДТП, в 24% — производственных травм и активного отдыха, в 14% — падения с высоты. Наиболее сложные комбинации повреждений отмечают после ДТП (57%), причём повреждения грудной клетки встречают в 45% случаев, ЧМТ — в 39%, а ранения конечностей — в 69%. Важными для прогноза считают ЧМТ, травму грудной клетки и брюшной полости (в особенности с неостановленным на догоспитальном этапе кровотечением). Повреждения органов живота и костей таза как компонент политравмы встречают в 25-35% всех случаев (причём в 97% они закрытые). В связи с высокой частотой повреждений мягких тканей и кровотечений летальность при травмах таза составляет 55% случаев. Повреждения позвоночника как компонент политравмы встречают в 15-30% всех случаев, в связи с чем у каждого пациента в бессознательном состоянии подозревают травму позвоночника.
Значительное влияние на прогноз лечения оказывает механизм травмы. При столкновении с автомобилем:
• у пешеходов в 47% случаев встречают ЧМТ, в 48% — повреждения нижних
конечностей, в 44% — травму грудной клетки;
• у велосипедистов в 50-90% случаев — повреждения конечностей и в 45% —
ЧМТ (причём использование защитных шлемов значительно снижает количество тяжёлых повреждений), травма грудной клетки — редкость.
При авариях легковых автомобилей использование ремней и других элементов безопасности определяет типы ранений.
У лиц, не пристёгнутых ремнями безопасности, доминируют тяжёлые ЧМТ (75% случаев), в то время как у использующих их чаще встречают травмы живота (83%) и позвоночника.
• При боковых ударах часто возникают травмы грудной клетки (80%), живота
(60%), костей таза (50%).
• При ударах сзади чаще страдает шейный отдел позвоночника.
Использование современных систем безопасности значительно сокращает количество случаев тяжёлых травм органов брюшной полости, грудной клетки и позвоночника.
Падения с высоты могут быть как следствием случайности, так и попыткой самоубийства. При неожиданных падениях чаще отмечают тяжёлые ЧМТ, а при суицидах — травмы нижних конечностей.
ПАТОГЕНЕЗ
Механизм развития сочетанной травмы зависит от характера и типа полученных повреждений. Основные компоненты патогенеза — острая кровопотеря, шок, травматическая болезнь:
• одновременное возникновение нескольких очагов ноцицептивной патологической импульсации ведёт к дезинтеграции компенсаторных механизмов и срыву адаптационных реакций;
• одномоментное существование нескольких источников наружного и внутреннего кровотечения затрудняет адекватную оценку объёма кровопотери и его коррекцию;
• ранний посттравматический эндотоксикоз, наблюдаемый при обширном повреждении мягких тканей.
Одна из важнейших особенностей развития политравмы — взаимное отягощение, обусловленный множественностью механических повреждений и многофакторностью воздействия. При этом каждое повреждение:
• усугубляет тяжесть общей патологической ситуации;
• протекает тяжелее и с большим риском развития осложнений, в том числе инфекционных, чем при изолированной травме.
Повреждение ЦНС влечёт за собой нарушение регуляции и координации ней-
рогуморальных процессов, резко снижает эффективность компенсаторных механизмов и значительно увеличивает вероятность гнойно-септических осложнений. Травма груди неизбежно приводит к усугублению проявлений вентиляционной и циркуляторной гипоксии. Повреждение органов брюшной полости и забрюшинного пространства сопровождается выраженным эндотоксикозом и значительным увеличением риска инфекционных осложнений, что обусловлено структурно-функциональными особенностями органов данной анатомической области, их участием в метаболизме, функциональной сопряжённостью с жизнедеятельностью кишечной микрофлоры. Травма опорно-двигательного аппарата увеличивает опасность вторичного повреждения мягких тканей (возникновение кровотечения, некрозов), усиливает патологическую импульсацию из каждой поражённой области. Иммобилизация повреждённых сегментов тела сопряжена с длительной гиподинамией больного, усугубляющей проявления гипоксии, что, в свою очередь, увеличивает риск инфекционных, тромбэмболических, трофических и неврологических осложнений.
Таким образом, патогенез взаимного отягощения представлен множеством разноплановых механизмов, однако для большинства из них универсальное и
важнейшее звено — гипоксия.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина сочетанной травмы зависит от характера, сочетания и тяжести её компонентов, важный элемент — взаимное отягощение. В начальном (остром) периоде возможно несоответствие между видимыми повреждениями и тяжестью состояния (степенью гемодинамических расстройств, устойчивостью к терапии), что требует от врача повышенного внимания для своевременного распознания всех компонентов политравмы. В раннем послешоковом периоде (после остановки кровотечения и стабилизации системной гемодинамики) у пострадавших довольно высока вероятность возникновения ОРДС, острых нарушений системного метаболизма, коагулопатических осложнений, жировой эмболии, печёночной и почечной недостаточности. Таким образом, отличительная черта первой недели — развитие ПОН. Для следующего этапа травматической болезни характерен повышенный риск возникновения инфекционных осложнений. Возможна различная локализация процесса: раневая инфекция, пневмония, абсцессы в брюшной полости и забрюшинном пространстве. В роли возбудителей могут выступать как эндогенные, так и нозокомиальные микроорганизмы. Существует высокая вероятность генерализации инфекционного процесса — развития сепсиса. Высокий риск инфекционных осложнений при политравме обусловлен вторичным иммунодефицитом. В периоде реконвалесценции (обычно затяжном) преобладают явления астении, происходит постепенная коррекция системных расстройств и функциональных нарушений в работе внутренних органов.
Выделяют следующие особенности сочетанной травмы:
• объективные трудности диагностики повреждений;
• взаимное отягощение;
• сочетание повреждений, исключающих или затрудняющих проведение определённых диагностических и лечебных мероприятий;
• высокая частота тяжёлых осложнений (шок, ОДН, ОПН, кома, коагулопатии, жировая и тромбоэмболия и т.д.).
Различают ранние и поздние осложнения травмы.
• Осложнения раннего периода (первые 48 ч):
· кровопотеря, гемодинамические расстройства, шок;
· жировая эмболия;
· коагулопатии;
· нарушение сознания;
· ОПН;
· расстройства дыхания;
· тромбоз глубоких вен и ТЭЛА;
· гипотермия.
• Осложнения позднего периода:
· инфекционные (в том числе внутрибольничные) и сепсис;
· неврологические и трофические расстройства;
· ПОН.
Отечественные исследователи объединяют ранние и поздние проявления политравмы понятием «травматическая болезнь». Травматическая болезнь - патологический процесс, вызванный тяжёлой механической травмой, причём смена ведущих факторов патогенеза обусловливает закономерную последовательность периодов клинического течения.
Периоды травматической болезни (Брюсов П.Г., Нечаев Э.А., 1996):
• шока и других острых расстройств — 12-48 ч;
• ПОН - 3-7 сут;
• инфекционных осложнений или особого риска их возникновения - 2 нед - 1 мес и более;
• замедленной реконвалесценции (неврологических и трофических нарушений) — от нескольких недель до нескольких месяцев.
ПЛАН ОБСЛЕДОВАНИЯ ПОСТРАДАВШЕГО И ЕГО ОБОСНОВАНИЕ.
Анамнез и физикальное исследование.
Опрос больного позволяет уточнить жалобы и механизм получения травмы, что значительно облегчает диагностический поиск и обследование. Зачастую сбор анамнеза затруднён в связи с нарушением сознания у пострадавшего. Перед осмотром пострадавшего следует полностью раздеть. Обращают внимание на общий вид больного, окраску кожных покровов и слизистых оболочек, состояние пульса, локализацию ран, ссадин, гематом, положение пострадавшего (вынужденное, пассивное, активное), что позволяет ориентировочно выявить повреждения. Методами перкуссии и аускультации исследуют грудную клетку, пальпируют живот. Осматривают ротовую полость, удаляют слизь, кровь, рвотные массы, съёмные зубные протезы, фиксируют западающий язык. При осмотре грудной клетки обращают внимание на объём её экскурсии, определяют, есть ли западение или выбухание частей, всасывание воздуха в рану, набухание шейных вен. Нарастание глухости сердечных тонов, выявленное при аускультации, может быть признаком повреждения и тампонады сердца. Для объективной оценки состояния пострадавшего, степени тяжести повреждений и прогноза используют шкалы комы Глазго, APACHE II, ISS, TRISS. 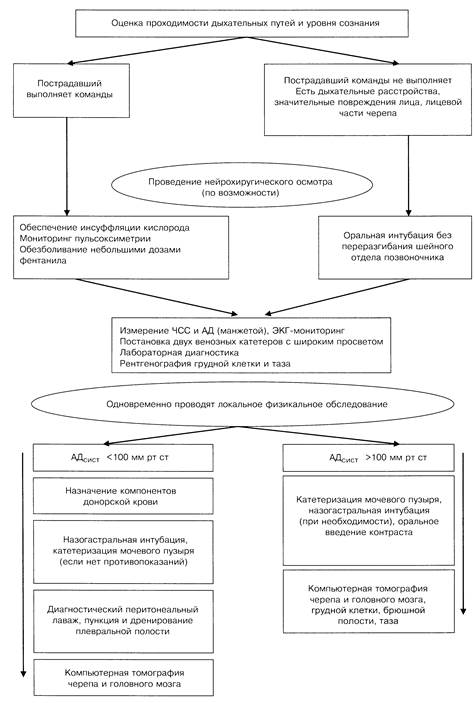
Алгоритм неотложных мероприятий представлен на рис.
Большую часть представленных на рисунке мероприятий осуществляют одновременно. У пациентов в стабильном состоянии КТ черепа и головного мозга выполняют перед исследованием брюшной полости. Если у пациентов в нестабильном состоянии (есть очаговая неврологическая симптоматика; по данным УЗИ и перитонеального лаважа — свободная жидкость в брюшной полости) инфузионной терапией удаётся поддерживать безопасные показатели АД, то КТ головы выполняют до лапаротомии.
До оценки неврологического статуса пострадавшим стараются не назначать седативные препараты. Если у пациента есть расстройства дыхания и/или нарушения сознания, то необходимо обеспечить надёжную проходимость дыхательных путей и постоянный контроль за оксигенацией крови.
Для выбора верной лечебной тактики и последовательности хирургических вмешательств необходимо максимально быстро определить доминирующие повреждения (определяющие в данный момент тяжесть состояния пострадавшего). Стоит отметить, что со временем на ведущее место могут выходить разные травмы.
Лечение политравмы условно разделяют на три периода: реанимационный,
лечебный, реабилитационный.
Инструментальные исследования
Неотложные исследования:
• перитонеальный лаваж;
• КТ черепа и головного мозга;
• рентгенография (грудной клетки, таза), при необходимости — КТ;
• УЗИ бршной и плевральной полостей, почек.
В зависимости от тяжести состояния и перечня необходимых диагностических процедур всех пострадавших условно разделяют на три класса.
• Первый — тяжёлые, угрожающие жизни повреждения, есть выраженные неврологические, дыхательные и гемодинамические расстройства. Диагностические процедуры: рентгенография органов грудной клетки, УЗИ органов брюшной полости, эхокардиография (при необходимости). Параллельно осуществляют реанимационные и неотложные лечебные мероприятия: интубацию трахеи и ИВЛ (при тяжёлой ЧМТ, респираторной дисфункции); пункцию и дренирование плевральной полости (при массивном
плевральном выпоте); хирургическую остановку кровотечений.
• Второй — тяжёлые повреждения, но на фоне массивной инфузионной терапии состояние пострадавших относительно стабильное. Обследование пациентов направлено на поиск и устранение потенциально угрожающих жизни осложнений: УЗИ органов брюшной полости, ренгенография органов грудной клетки в четырёх позициях, анигиография (с дальнейшей эмболизацией источника кровотечения), КТ головного мозга.
• Третий — пострадавшие в стабильном состоянии. Для быстрой и точной диагностики повреждений и определения дальнейшей тактики таким пациентам рекомендуют проводить КТ всего тела.
Лабораторные исследования
Все необходимые лабораторные исследования разделяют на несколько групп.
· Доступные в течение 24 ч, результат готов через час:
- определение гематокрита и концентрации гемоглобина, дифференцированный подсчёт количества лейкоцитов;
- определение в крови концентрации глюкозы, Na, К , хлоридов, азота мочевины и креатинина;
- определение показателей гемостаза и коагулограммы — ПТИ, протромбиновое время или MHO, АЧТВ, концентрация фибриногена и число тромбоцитов;
- общий анализ мочи.
· Доступные в течение 24 ч, результат готов через 30 мин, а у пациентов с тяжёлыми нарушениями оксигенации и вентиляции их выполняют немедленно:
- газовый анализ артериальной и венозной крови (ра02, S,02, ps02, Sx02, раО.,/ FiOv), показатели кислотно-щелочного равновесия.
· Доступные ежедневно:
- микробиологическое определение возбудителя и его чувствительности к
антибиотикам;
- определение биохимических показателей (КФК, ЛДГ с фракциями, а-амилаза сыворотки крови, АЛТ, ACT, концентрация билирубина и его фракций, активность щелочной фосфатазы, у-глутамилтранспептидаза и др.);
- контроль концентрации лекарственных препаратов (сердечные гликозиды, антибиотики и др.) в биологических жидкостях организма (желательно). При поступлении больного в стационар ему обязательно определяют группу крови и Rh-фактор, проводят анализы на гемотрансмиссивные инфекции (ВИЧ, гепатиты, сифилис).
На определённых стадиях диагностики и лечения пострадавших может быть полезным исследование концентрации миоглобина, свободного гемоглобина и прокальцитонина.
Мониторинг
• Постоянные наблюдения:
<> контроль ЧСС и сердечного ритма;
<> пульсоксиметрия (S 02);
<> концентрация С02 в выдыхаемой газовой смеси (для пациентов на ИВЛ);
<> инвазивное измерение артериального и центрального венозного давления
(при нестабильном состоянии пострадавшего);
<> измерение центральной температуры;
<> инвазивное измерение центральной гемодинамики различными методами
(термодилюцией, транспульмональной термодилюцией — при
нестабильной гемодинамике, шоке, ОРДС).
Регулярно выполняемые наблюдения:
<> измерение АД манжетой;
<> измерение СВ;
<> определение массы тела;
<> ЭКГ (для пациентов старше 21 года).
Инвазивные способы (катетеризация периферических артерий, правых отделов сердца) показаны пострадавшим с нестабильной гемодинамикой (резистентной к лечению), отёком лёгких (на фоне инфузионной терапии), а также пациентам, нуждающимся в мониторинге артериальной оксигенации. Катетеризацию правых отделов сердца также рекомендуют проводить пострадавшим с ОПЛ/ОРДС, нуждающимся в проведении респираторной поддержки.
ДОВРАЧЕБНАЯ ПОМОЩЬ.
Принципы оказания помощи на начальных этапах:
• обеспечение проходимости дыхательных путей и герметичности грудной клетки (при её проникающих ранениях, открытом пневмотораксе);
• временная остановка наружного кровотечения, первоочередная эвакуация пострадавших с признаками продолжающегося внутреннего кровотечения;
• обеспечение адекватного сосудистого доступа и раннее начало инфузионной терапии;
• обезболивание;
• иммобилизация переломов и обширных повреждений транспортными шинами;
• бережная транспортировка пострадавшего для оказания специализированной медицинской помощи.
