Артериальные язвы конечности.
Министерства здравоохранения
Российской Федерации»
(ГБОУ ВПО НГМУ Минздрава России)
КАФЕДРА ФАКУЛЬТЕТСКОЙ ХИРУРГИИ
«УТВЕРЖДАЮ»
И.О. Зав. кафедрой
Факультетской хирургии
Педиатрического факультета
К.В. Атаманов
Сентября_2013 г.
М Е Т О Д И Ч Е С К О Е П О С О Б И Е
К практическим занятиям для студентов по теме :
«Трофические язвы нижних конечностей»
Новосибирск 2013
Компентентность на входе.
Студенты должны знать :
1 .Анатомию, физиологию, топографию артерий, вен верхних и нижних конечностей.
2.Анатомию, физиологию, топографию лимфатической системы верхних и нижних конечностей.
3.Анатомию, физиологию, топографию нервной системы верхних и нижних конечностей
4. Патофизиологию течения раневого процесса
5. Владеть методами общего обследования, сбора анамнеза, знать методы специального исследования больного, написать направления на обследования. Уметь обосновать диагноз.
Компентентность на выходе
Студент должен знать и уметь:
1. Врожденные и приобретенные заболевания сосудистой системы верхних и нижних конечностей
2. Уметь провести дифференциальную диагностику облитерирующего эндартериита и облитерирующего атеросклероза.
3. Диагностировать первичный и вторичный варикоз нижних конечностей.
4. Знать методы обследования сосудистой системы (маршевая проба Делбе-Пертеса, проба Гакенбруха)
5. Знать показания к флебосклеротерапии.
6. Уметь отличать трофические язвы при диабетической ангинейропатии и облитерирующих заболеваний артерий. Назначить соответствующее лечение.
7. Назначить соответствующее лечение при трофических язвах различной этиологии,определить показания для оперативного лечения
Студент должен уметь :
1. Выявлять жалобы и собирать анамнез у больных с патологией сосудов верхних и нижних конечностей.
2. Провести клиническое обследование.
3. Интерпретировать данные клинических, лабораторных , ультразвуковых, рентгенологических исследований.
4. Составит и обосновать план лечения.
Место занятия : учебная комната в поликлинике, кабинет хирурга, перевязочная операционная.
Наглядные пособия : Таблицы, слайды, инструментарий, рентгенограммы, аннотации к лекарственным препаратам, амбулаторные карты, рецептурные бланки, направления на ВТЭК, карты диспансеризации.
Время занятий : четыре академических часа.
Расчет времени :
1. Вводное слово преподавателя - 5 минут.
2. Предварительный опрос студентов –20 минут.
3. Прием больных под контролем преподавателя –45 минут.
4. Работа в перевязочной и операционной –50 минут.
5. Продолжение опроса студентов – 50 минут.
6. Подведение итогов занятий –5 минут.
Два перерыва по 5 минут.
ИТОГО – 180 минут.
В вводном слове преподавателя необходимо обратить внимание на цели, задачи и план занятия, перечень вопросов подлежащих изучению, мотивацию знаний по по данному вопросу.
Особое значение придается знание студентами анатомии и топографии сосудов верхних и нижних конечностей, а также таких понятий как ангионейропатия и «диабетическая стопа», а также патофизиологии раневого процесса.
Понятие и формулировка трофических язв нижних конечностей. Классификацию трофических язв по этилогическому принципу. Необходимость специальных методов исследования сосудов конечностей.
В процессе приема больных студенты обращают внимание на характер жалоб, профессиональные вредности, врожденную патологию, длительность заболевания, возраст пол, сопутствующую патологию. Особое внимание необходимо обратить на обоснование консервативной терапии или оперативного лечения, при таких осложнениях, как посттромбофлебитический синдром, хроническая венозная недостаточность, трофические язвы голени. Важно объяснить профилактику тромбоэмболических осложнений. Далее студенты работают в перевязочной ( обработка и наложение повязок при трофических язвах, наложение лечебных повязок с различными мазями ), в операционной проводят перевязку поверхностных вен, склерозирующую терапию ). Знание правил асептики и антисептики обязательны.
После работы в операционной и перевязочной студенты отвечают на вопросы по данной теме.
Термин «трофические язвы нижних конечностей», широко известный в клинической практике, носит собирательный характер и не имеет регистра в международной классификации болезней.
.
Трофические язвы на нижних конечностях являются следствием разнообразных заболеваний, нарушающих локальную гемодинамику артериальной, венозной, лимфатической систем, включая микроциркуляторный уровень поражения. Кроме этих факторов, причиной появления трофических язв могут быть различные травмы кожи, мягких тканей и периферических нервов.
Известно множество кожных заболеваний, которые при многолетнем длительном течении могут приводить к появлению грубых трофических расстройств на конечностях.
Для определения оптимального варианта лечения больного с трофической язвой на нижней конечности клиницист должен в первую очередь обратить главное внимание на сбор анамнеза, т.е. сфокусироваться на всех наиболее часто встречающихся вариантов патологии, а также вспомнить и более редкие, порой эксклюзивные формы осложнений известных заболеваний.
Вне всякого сомнения, грубые трофические нарушения на нижних конечностях встречаются чаще всего среди пациентов, страдающих хронической венозной недостаточностью. Следует подчеркнуть, что среди больных с первичным варикозным расширением вен эти трофические язвы встречаются относительно редко, примерно в 3% случаев. Но среди пациентов перенесших в анамнезе однократный или повторный тромбоз глубоких вен на разных уровнях конечности, включая тазовый сегмент, трофические язвы обнаруживаются в 14-30% наблюдений, причем с нарастанием сроков заболевания опасность развития язвы увеличивается. По данным академика В.С. Савельева этиологическая частота трофических язв следующая :
1. Варикозные –52%
2. Артериальные – 14%
3. Смешанные – 13%
4. Посттромбофлебитические –7%
5. Диабетические – 5%
6. Нейротрофические –1%
7.  Прочие 2%
Прочие 2%
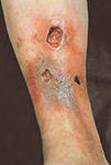
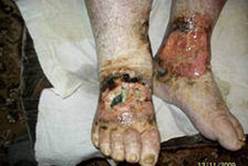
Нередко хронический гнойный процесс распространяется в глубь тканей, на лимфатические сосуды и осложняется рожистым воспалением и гнойным тромбофлебитом. Частые вспышки местной инфекции вызывают необратимые изменения лимфатического аппарата, клинически проявляющиеся вторичной лимфедемой (слоновостью) дистальных отделов конечности. Она значительно отягощает течение заболевания, способствует рецидиву язв и затрудняет лечение.
Методы консервативного лечения
Консервативная терапия является первым этапом лечения пациентов.
Основные ее цели: снижение проявлений ХВН, заживление трофической язвы или уменьшение ее площади, повышение качества жизни пациентов. Современная программа лечения трофических язв венозной этиологии базируется на принципе этапности. Первоочередной задачей является закрытие язвы. В последующем необходимо проведение различных мероприятий, направленных на профилактику рецидива и стабилизацию патологического процесса. На начальном
(инициальном) этапе консервативного лечения, когда практически у всех больных превалируют симптомы острой воспалительной реакции в области трофической язвы с фибринозно-гнойным отделяемым из нее, необходимо придерживаться следующей схемы лечения.
1. Антибиотикотерапия.
Для проведения антибиотикотерапии мы, как правило, использовали цефалоспорины I–II поколения, оксациллин, либо амоксициллин.
2. Нестероидные противовоспалительные и десенсибилизирующие средства, антигистаминные препараты.
Применение препаратов этих групп позволяет купировать или существенно уменьшить проявления целлюлита и экзематозного дерматита, которые, как правило, осложняют течение заболевания в этой стадии.
3. Препараты для местного лечения.
Выбор средств топической терапии основывается на учете фаз раневого процесса и следующих основных требований к препаратам для местного лечения трофических язв.
В первую фазу раневого процесса:
- антимикробная активность;
- противовоспалительная активность;
- сорбирующий эффект;
- отсутствие аллергических реакций на препарат;
- обезболивающее действие.
Во вторую и третью фазу раневого процесса:
- гранулирующий эффект;
- эпителизирующий эффект;
- антимикробная активность;
- отсутствие аллергических реакций на препарат;
- обезболивающее действие.
В первую фазу раневого процесса, учитывая наличие выраженной экссудации и фибринозно-некротического налета на дне трофической язвы, используются в качестве топических средств водорастворимые мази с левомицетином, растворы антисептиков (диоксидин, повидон-йод), сорбирующие повязки, а также ферментативные препараты (трипсин, химотрипсин и др.).
Используя вышеприведенный алгоритм лечения, удается купировать явления острого воспаления и добиться частичной грануляции язвенной поверхности в среднем за неделю.
Лечебная программа строится в зависимости от стадии язвенного процесса.
Фаза экссудации характеризуется обильным раневым отделяемым, выраженной перифокальной воспалительной реакцией мягких тканей и частой бактериальной обсемененностью язвы. Главной задачей лечения в этих условиях является санация трофической язвы от патогенной микрофлоры и некротических тканей, а также подавление системного и местного воспаления.
Всем пациентам на 10-14 дней рекомендуют полупостельный режим в домашних или больничных условиях. Основными компонентами терапии являются антибиотики широкого спектра действия фторхинолонового (ципрофлоксацин, офлоксацин, ломефлоксацин и др.) или цефалоспоринового ряда (2-го и 3-го поколений). Антибиотики целесообразно назначать парентерально, хотя в ряде случаев допускается и пероральный их прием. Учитывая частые ассоциации патогенных микроорганизмов с бактероидной и грибковой флорой, антибактериальную терапию целесообразно усилить, включив в нее противогрибковые препараты (флюконазол, итраконазол и др.) и производные нитроимидазола (метранидазол, тинидазол и др.).
Активное воспаление периульцерозных тканей и выраженный болевой синдром определяют целесообразность системного применения неспецифических противовоспалительных средств, таких как диклофенак, кетопрофен и др.
Системные и локальные гемореологические нарушения следует корригировать путем инфузий антиагрегантов (реополиглюкин в сочетании с пентоксифиллином).
Сенсибилизация организма в результате массивной резорбции структур с антигенной активностью (фрагменты белков микроорганизмов, продукты деградации мягких тканей и др.), синтез большого количества медиаторов воспаления (гистамин, серотонин и др.) являются абсолютными показаниями к проведению десенсибилизирующей терапии (Н1-гистаминовые блокаторы). Весьма эффективно проведение с этой целью сеансов гемосорбции.
Важнейшую роль играет местное лечение трофической язвы. Оно включает в себя ежедневный двух-трехкратный туалет язвенной поверхности. Для этого следует использовать индивидуальную мягкую губку и антисептический раствор.
В качестве последнего могут быть рекомендованы как официальные средства
(димексид, диоксидин, хлоргексидин, цитеал, эплан и др.), так и растворы, приготовленные в домашних условиях (слабый раствор перманганата калия или фурацилина, отвара ромашки или череды). После механической обработки на трофическую язву следует наложить повязку с водорастворимой мазью, обладающей осмотической активностью (левосин, левомеколь, диоксиколь и др.). При наличии переульцерозного дерматита вокруг трофической язвы целесообразно наложить кортикостероидную или цинкооксидную мазь.
В случае выраженной экссудации возникает необходимость использования сорбирующих повязок. Последние могут быть представлены многослойными полупроницаемыми мембранами с угольным сорбентом (карбонет). Между тем, учитывая высокую себестоимость подобных повязок в повседневной медицинской практике, в качестве сорбирующих раневых покрытий с успехом можно использовать детские памперсы или гигиенические прокладки.
Эластичный бандаж является необходимым на весь период лечения.
Методика наложения компрессионной повязки при открытых трофических язвах заслуживает особого внимания. Обычно применяют технику формирования многослойного бандажа, используя при этом ватно-марлевую прокладку (первый слой), бинт короткой (второй слой) и средней (третий слой) степени растяжимости. Для стабилизации бандажа в ряде случаев используют адгезивный бинт или медицинский гольф (чулок).
Переход язвы в фазу репарации характеризуется очищением раневой поверхности, появлением грануляций, стиханием перифокального воспаления и уменьшением экссудации. Основной задачей лечения становится стимуляция роста и созревания соединительной ткани. Для этого системную терапию корригируют, назначая поливалентные флеботонические препараты (анавенол, рутозид, гинкорфорт, трибенозид, детралекс, цикло 3 форт, эндотелон и др.), антиоксиданты (витамин Е и др.), депротеинизированные дериваты крови телят
(актовегин, солкосерил). Для улучшения реологических свойств крови целесообразно включать в комплекс лечения ультрафиолетовое или лазерное облучение аутокрови. Нуждается в коррекции программа местного лечения.
Для ускорения роста соединительной ткани целесообразно применять куриозин. Он представляет собой ассоциацию гиалуроновой кислоты и цинка, играющих важнейшую роль в регенераторных процессах. Гиалуроновая кислота увеличивает активность фагоцитоза в гранулоцитах, активизирует фибробласты и эндотелиоциты, способствует их миграции и пролиферации, увеличивает пролиферативную активность клеток эпителия, создавая благоприятные условия для ремоделирования соединительнотканного матрикса. Цинк, обладая антимикробным действием, активизирует целый ряд ферментов, участвующих в регенерации. В заживающей ране его концентрация увеличивается на 15-20%.
Куриозин оказывает отчетливое положительное влияние на раневой процесс, сокращая сроки заживления язв, нормализует состояние периульцилярных кожных покровов, обладает вторичным обезболивающим эффектом, прост в применении, не вызывает побочных явлений.
Хорошо себя зарекомендовали биодеградирующие раневые покрытия (аллевин, альгипор, альгимаф, гешиспон, свидерм и др.). Обязательным компонентом остается адекватная эластическая компрессия.
В фазу эпителизации, характеризующуюся началом эпителизации трофической язвы и созреванием соединительнотканного рубца, необходимо надежно защитить последний от возможного внешнего механического повреждения. Это достигается постоянным ношением эластического бандажа. Среди средств местного воздействия оптимальным является применение названных выше раневых покрытий, которые существенно ускоряют процесс эпителизации. Следует особо подчеркнуть необходимость продолжения приема поливалентных флеботоников.
Наибольший эффект у больных с трофическими язвами отмечается при длительности курса не менее 3 месяцев. Предпочтительным, с этой точки зрения, является назначение детралекса, который активно стимулирует венозный и лимфатический отток и при этом лишен гастроирритивных и аллергических эффектов.
Особенности хирургического лечения
Оперативное вмешательство по поводу ХВН в стадии трофических расстройств целесообразно выполнять в специализированных флебологических отделениях после закрытия трофической язвы. При этом необходимо осознавать, что чем радикальнее операция, тем она травматичнее, а следовательно, тем выше риск тяжелых гнойно-некротических осложнений. Радикальности следует всегда предпочитать этапность: вначале должны быть устранены основные патогенетические причины нарушения трофики кожи - высокий и низкий вено- венозные сбросы. Вопрос об объеме венэктомии решается в зависимости от конкретной клинической ситуации. В любом случае следует воздержаться от удаления поверхностных стволов и их притоков в зоне трофических расстройств, поскольку это резко увеличивает риск гнойно-некротических осложнений.
Лигирование перфорантных вен целесообразно осуществлять с помощью видеоэндоскопической техники. При этом недостаточные перфорантные вены пересекают субфасциально из небольшого операционного доступа, формируемого вне зоны трофических нарушений. Благодаря малой травматичности эту операцию можно применять в сочетании со стволовой венэктомией на бедре в качестве первого этапа оперативного лечения при безуспешном длительном консервативном лечении. Снижение флебогипертензии обеспечивает благоприятные условия для заживления язвы и последующего вмешательства на поверхностных венах.
Что касается различных вариантов кожной пластики, то эта процедура при венозных трофических язвах не имеет самостоятельного значения и без предварительной коррекции флебогипертензии обречена на неудачу.
Флебосклерозирующее лечение
Склерооблитерация в случаях открытых трофических язв является вспомогательной процедурой. Основные показания к ней - профузные аррозивные кровотечения из трофической язвы и резистентность ее к консервативной терапии. Флебосклерозирующее лечение нельзя проводить в фазу экссудации во избежание диссеминации патологической микрофлоры и возникновения системных септических осложнений.
Принципиальным моментом является облитерация основных венозных сосудов, подходящих к язве, а также недостаточных перфорантных вен. В этих условиях помощь оказывает дуплексное сканирование.
Учитывая выраженный индуративный процесс в подкожной клетчатке и сложность обеспечения адекватной компрессии, необходимо тщательно подходить к выбору склеропрепарата. Оптимальным является применение наиболее сильных высококонцентрированных растворов с плотностью, превышающей плотность крови. Это обеспечивает длительную экспозицию препарата в вене и максимальное его воздействие на эндотелий. В связи с вышесказанным предпочтительным является использование производного тетрадецилсульфата натрия - фибро-вейна.
В тоже время многие авторы в материалах Международной конференции российских ангиологов и сосудистых хирургов ( Ярославль 2002 год) отмечали, что основной причиной развития язв является ранее перенесенный тромбоз глубокой венозной системы ( 58,7 - 68,0% ). Важным моментом, определяющим тактику лечения трофической язвы хронической венозной недостаточности, является сочетание ее с хронической артериальной недостаточностью, которая встречается у 10-20% пациентов.
При таком сочетании не рекомендуется компрессионная терапия ( эластичное бинтование , гольфы и т.д.), а выполнение операции, особенно на голени, может осложниться плохим заживлением раны, нагноением, что объясняется недостаточным артериальным кровоснабжением. Поэтому первым этапом желательно выполнить артериальную реконструкцию ( различные виды профундопластики, или бедренно-подколенную реконструкцию, методом энартерэктомии или шунтирование ). Улучшить кожный кровоток на голени может также поясничная симпатэктомия, которая выполняется эндоскопическим методом.
Основная причина развития трофиченских язв заключается в формировании стойкого патологического « вертикального» рефлюкса в глубокой и поверхностной венозной системе, а также наличие «горизонтального» рефлюкса на уровне вен коммуникантов и перфорантов, расположенных на голени, особенно по внутренней ее поверхности в нижней трети.
Ортостатический флебостаз провоцирует прогрессирование нарушений венозной гемодинамики и трофики тканей.
Исходя из этих положений и формируются основные принципы патогенетически обусловленного лечения пациентов. Наиболее важным из них являются :
1. Соблюдение режима труда и отдыха с ограничением пребывания в вертикальном положении.
2. Компрессионная терапия до 30-4- мм рт. ст.
3. Медикаментозное лечение : флеботоники у больных без выраженных трофических расстройств- возможно применение венорутона, троксерутина и др. , при наличии трофических язв желательно применение микронизированной формы диосмина по 2 таблетки в день в течение 1-2 месяцев. Большим преимуществом данного препарата является его быстрое всасывание и накопление в течении 4-6 часов в зоне трофической язвы.
4. Применение дезагрегантов ( малые дозы ацетилсалициловой кислоты по 0,1 г. в сутки, пентоксифилин, препараты никотиновой кислоты ).
5. Локальная терапия язвы ( Гепатотромбин )
6. Оперативное лечение . Его цель ликвидация «вертикального» и «горизонтального» рефлюкса крови. Большинство хирургов в настоящее время предпочитают выполнять эти операции в два этапа. Сначала убирается ствол большой подкожной вены до верхней трети голени, второй этап выполняется после полного заживления язвы или уменьшения ее размеров и ликвидации перифокального воспаления. Оптимальным для больного вариантом для больного является субфасциальная перевязка вен из группы Коккета с помощью эндоскопической технологии, позволяющей с наименьшей травматизацией для тканей осуществлять коррекцию венозной гемодинамики.
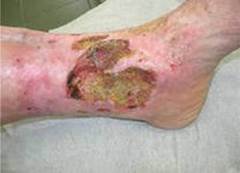
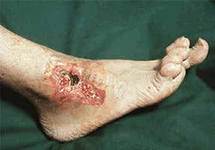
Артериальные язвы конечности.
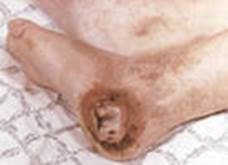
Их формирование происходит в результате развившейся тяжелой ишемии ткани конечности, особенно в дистальных ее отделах на стопе и значительно реже на голени. Основной причиной поражения магистральных артерий в настоящее время является облитерирующий атеросклероз, который диагностируется уже не только у пожилых людей , но и у лиц среднего возраста. Так, по данным статистики на тысячу обследованных поражение нижних артерий было выявлено :
Мужчин Женщин Возраст
1,8% 0,6% 45-54
5,1% 1,9% 55-65
6,3% 3,8% 65-74
К сожалению с каждым годом количество этих больных не уменьшается, а наоборот, продолжает увеличиваться. В тоже время следует особо отметить важный факт, что в последние 10-15 лет больные облитерирующим тромбангиитом составляют всего 1,5-2% среди пациентов с облитерирующими заболеваниями конечностей.
Причиной появления трофических язв при данной патологии является резкое снижение перфузионного давления в артериальном русле ( 30-40 мм. рт. ст.), это давление расценивается как критическое, так как оно не превышает давления на уровне артериол, развивается стаз крови и тяжелая гипоксия тканей. Изучения уровня показателей транскутанного напряжения кислорода (pO2 ) у пацинтов с язвенно -некротическими изменениями на стопе и голени показало, что уровень 20-30 мм.рт.ст.является критическим, если не происходит его прироста при опускании конечности вниз. Отсутствие также клинических признаков улучшения на фоне лечения является свидетельством реальной угрозы ампутации конечности.
Другой возможной причиной появления очагов локальной ишемии могут быть микро и макроэмболии из вышележащих отделов артериальной системы с участков стенок атероматозноизмененной интимы или кальцинированныз бляшек. Клиника облитерирующих заболеваний нижних конечностей достаточно информативна. Начало характеризуется чувством зябкости похолоданием конечности, утомляемостью при ходьбе, особенно при подъеме по лестнице. Затем появляется постоянный симптом « перемежающийся хроматы «, степень которой прогрессивно нарастает и достигает 150-50 метров, что и заставляет пациента обратиться к врачу хирургу. Следующая фаза заболевания, если лечение не адекватно, проявляется сначала ночными, а затем и постоянными болями в ногах, появлением язвенно-некротических изменений на пальцах или межпальцевых промежутках, на тыле стопы, пятке, голени. Важной особенностью развития этих язв является «травматический» фактор. Незначительная травма кожи, мягких тканей конечности в виде ушиба, небольшого пореза, повреждения кожи при ношении неправильно подобранной обуви с грубым внутренним швом в условиях сниженного артериального притока может спровоцировать появление язвы быстро прогрессирующей в размере и вызывающей сильную боль, что требует применение наркотических средств.
Особо важным моментом в оценке клинического состояния такого больного является обязательное исследование крови и мочи для определения уровня глюкозы. Сахарный диабет 2 типа очень часто (10-15%) встречается у больных с хронической ишемией нижних конечностей.
На поликлиническом уровне каждый больной с жалобами, типичными для облитерирующих заболеваний артерий нижних конечностей, должен быть обследован на предмет сохранения или отсутствия пульсации термиального отдела аорты, бедренных, подколенных артерий и артерий на уровне лодыжки.
Следующим важным диагностическим приемом является аускультация зоны сонных подключичных артерий, брюшной аорты, подвздошных и бедренных артерий. Наличие систолического шума в проекции сосудов указывает на стенозирование его просвета более чем на 40-50%.
Чрезвычайно трудным , но актуальным является вопрос о дифференциальной диагностике «чисто» диабетической язвы и нарушений трофики у больного с атеросклерозом артерий на фоне сахарного диабета. Разобраться в этой ситуации врачу могут помочь следующие особенности клиники этих состояний.
При «чистой» диабетической язве у больных :
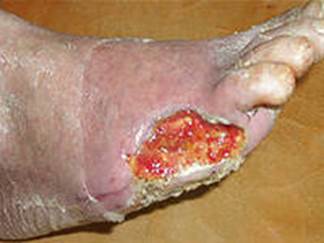
1.отсутствуют симптомы перемежающейся хромоты.
2.Сохранена пульсация артерий на уровне лодыжки
3.Наличие язвы, даже обширной и глубокой, не вызывает значительных локальных болевых ощущений ( это объясняется гибелью нервных рецепторов в зоне тканевого ацидоза ).
Такие язвы возникают , как правило, у больных с сахарным диабетом, осложненным тяжелой нейропатией, с полной или частичной потерей чувствительности со стороны нижних конечностей. Для этих случаев характерно наличие симптома «рваных чулок или перчаток». Суть данного симптома в том, что при исследовании поверхностной чувствительности у пациента на конечности ( стопа и н/3 голени) отмечаются рядом расположенные участки кожи с сохраненной чувствительностью и полной анестезией.
Отсутствие боли в области язв, объясняемой нарушением иннервации, приводит к тому, что пациенты очень поздно обращаются к хирургу, длительное время занимаясь самолечением в домашних условиях или в поликлинике. Самым тяжелым осложнением в данной ситуации является присоединение инфекции с быстрым развитием влажной гангрены, требующей ампутации для спасения конечности и даже жизни.
Главным принципом лечения «диабетической» язвы является соблюдение постельного режима или исключения нагрузки на конечность с нарушенной трофикой, особенно если поражена подошвенная поверхность стопы.
Лечение таких пациентов в амбулаторных условиях можно считать тактической ошибкой, грозящей быстрым усугублением трофических нарушений и инфицированием.
Все эти больные должны быть госпитализированы в хирургический стационар, т.к. важнейшим условием лечения трофических язв на фоне сахарного диабета является полная коррекция уровня глюкозы под тщательным эндокринологическим контролем, а также местное интенсивное лечение язвы. Особо следует подчеркнуть принципиальное отличие лечения больных с трофическими язвами на фоне хронической венозной недостаточности от больных с артериальными язвами на фоне хронической ишемии. Указанная последняя группа обязательно требует специализированного ангиологического обследования, желательно в профильных отделениях сосудистой хирургии. В комплекс обследования входят ультразвуковое определение разницы давления на разных уровнях артерий нижних конечностей и плечевой артерии; дуплексное исследование аортоподвздошнобедренного сегмента; контрастная рентгеноангиография конечности перечисленных сегментов. Также желательно определение po2 о значении которого указывалось выше.
Только такой подход к лечению данного контингента позволяет оценить возможность выполнения реконструктивной сосудистой операции для ликвидации угрозы ампутации конечности. В арсенале современной сосудистой хирургии имеются разнообразные виды реваскуляризирующих операций, позволяющих снять симптомы ишемии на длительный срок у 75-90% больных. Благодаря успехам современной фармакологии в арсенале врачей появляются весьма эффективные лекарственные препараты из группы простагландинов ( алпростадил ) значительно улучшающие микроциркуляцию и повышение pO2 в зоне ишемии, что позволяет снизить частоту ампутации в 3,5 раза.
Но широкое применение этой схемы лечения ограничивается высокой стоимостью курса и необходимостью его повторения для сохранения достигнутого клинического эффекта.
Нейротрофические язвы наблюдаются у пациентов, имеющих в анамнезе травму позвоночника и периферических нервов. Появление трофических язв на нижних конечностях у больных, перенесших травму, обычно связано с повреждением седалищного или большеберцового нерва. Внешние проявления наиболее выражены в трех точках: на подошвенной поверхности стопы первый палец, пятка и наружная половина стопы. Кроме кожных проявлений, имеется неврологическая симптоматика и явления остеопороза. В зоне этих язв отмечается полная анестезия или резкое снижение чувствительности. В большинстве случаев такие трофические язвы развиваются в поздние сроки после перенесенной травмы. Тактика лечения таких больных сложна и определяется результатами специального неврологического обследования и заключения нейрохирурга.
Испанский хирург Мартелл в 1944 году описал появление язв у женщин от 40-60 лет страдающих гипертонией. Основным заболеванием у них является стойкая артериальная гипертензия преимущественно злокачественного течения, на фоне которой происходит стойкий спазм, а затем и полная окклюзия на уровне мелких артерий и артериол по переднезадней поверхности голени в нижней и средней трети, причем, как правило, поражение симметрично на обеих ногах. Особенностью этих язв является резко выраженный болевой синдром, постепенное прогрессирование в размерах и склонность к инфицированию. Подтверждением диагноза является гистологическое исследование кожи с оценкой состояния артериол. В лечении главное внимание уделяется терапии артериальной гипертензии и локальной санации язв.
Любые длительно существующие язвы таят угрозу малигнизации в 1,6 –3,5% случаях. Так по данным М.М. Синявского, среди 1234 больных с трофическими язвами различной этиологии малигнизация отмечена лишь в 1,1% наблюдений. Клинические симптомы малигнизации проявляются в увеличениях размера язвы и степени болевого синдрома. Кроме этого, вокруг язвы формируются валообразные утолшения. Малигнизация является следствием неадекватного лечения ( раздражающие мази, УФО, лазерное облучение ). Но в тоже время трудно представить, что 1-2 курса указанного воздействия могут привести к такому исходу. Бабаджанов Б.Р. (2002 год ) сообщает, что короткий 2-х недельный курс лазеротерапии привел к полному заживлению язв у 84,6%, а по данным Ковчур О.И. (2002 год), аналогичный эффект достигает в 50% наблюдений.
В клинической практике могут встречаться еще более редкие формы трофических язв, обусловленных лучевой терапией, отморожениями и ожогами, врожденными артериовенозными свищами, туберкулезом, сифилисом.
Вне всякого сомнения, большинство форм трофических язв требует комплексного воздействия на саму язву и коррекции сопутствующих нарушений. Для начала лечения необходимо провести посев с поверхности язвы для определения характера микрофлоры, ее чувствительности к антибиотику.
В литературе приводится Орегонский протокол лечения венозных трофических язв, содержащий 7 пунктов :
1. строгий постельный режим.
2. Системная антибактериальная терапия.
3. Ежедневный туалет раны мыльной водой.
4. Сухая ватно-марлевая повязка.
5. Компрессионные гольфы 30-40 мм рт.ст.
6. Местная терапия кортикостероидами при дерматите и экземе.
7. Постоянная компрессионная терапия после заживления язвы.
Для лечения язв другой этиологии из этого протокола будет оправдано применение 1,2,3,6 пунктов. Непосредственный выбор лекарственных средств зависит от фазы раневого процесса ( экссудации 6-14 суток; грануляции 15-30 суток; эпителизации 30-40 с уток ).
При этом учитывают этиологический фактор возникновения язвы, который требует при венозных язвах обязательного применения флеботоников, дезагрегантов, компрессионной терапии. Ишемические язвы целесообразно лечить с помощью интенсивной терапии дезагрегантами, антикоагулянтами, алпростадилом.
Диабетические язвы , кроме вышеуказанного, требуют нормализации уровня глюкозы с помощью диеты и медикаментозного лечения. Вполне оправданным является включение в схему лечения любых язв метода гипербарической оксигенации для купирования ишемии и борьбы с инфекцией.
Любая язва сопровождается развитием значительных по площади зон воспаления вокруг язвы с нарушением системы микроциркуляции, поэтому патогенетически наиболее целесообразно локальное применение лекарственных средств, воздействующих на эти два фактора. При лечении язв с этой целью использовались самые разнообразные препараты. Для уменьшения проницаемости капилляров и венул и снижения отечности тканей применяют троксевазин или анавенол по 1 капсуле 2 раза в день в течении 2-3 месяцев; детралекс или гинкор –форт- по капсуле 2 раза в день в течении 2-3 месяцев; добезилат кальция или доксиум – по 0,25 4 раза в день во время еды по 2 месяца, препараты , улучшаюшие микроциркуляцию в венозной и лимфатической системах ( пентоксифилин или трентал – по 0,1 3 раза в день курсами по 2 месяца 3 раза в год.) , биостимуляторы ( экстракт алоэ или ФИБС, или пеллоидин по 1-2 мл подкожно ежедневно курсами по 1 мес 2 раза в год). Хорошим эффектом обладает магнгитотерапия, лазеротерипия.
Препарат Гепатромбин ( Hemofarm Югославия ) с успехом применяется в лечении данной патологии. В отличии от всех ранее применявшихся мазевых форм ( гепериновая мазь, гепароид ) данное средство содержит от 30 000 до 50 000 ЕД гепарина, т.е. в 3-5 раз больше, чем в старых формах. Такое локальное воздействие на зону нарушенной микроциркуляции будет значительно более сильным.
В состав препарата входит также декспантенон 0,25 г, являющийся производным пантотеновой кислоты, оказывающей выраженное внимание на образование и функцию эпителиальной ткани. Положительным является также антивоспалительное и дерматопротективное действие препарата. Аналогичный эффект достигается аллантоином 0,25 г, входящим в состав мази и геля «Гепатромбин».
Также используется метод стерильной компрессионной губки. Из поролоновой губки толшиной до 5 см выкраивается кусок сответствующей язве. После автоклавирования накладывается на промытую антисептиками язву. Сверху кусок плотного картона, осуществляется плотное бинтование. Перевязка через день, затем через 3-5 дней.
Метод цинк –желатиновой повязки. Рецептура цинк-желатиновой пасты : окиси цинка и желатины по 100,0; глицерина 600,0 ; дистиллированной воды 200,0. Пасту подогревают до 50-60 градусов. Перед наложением повязки больная нога от пальцев до коленного сустава смазывается ЦЖП, включая язву, затем бинтуется и смазывается трижды. Контрольная перевязка через 1-2 суток. В последующем раз в неделю. При обширных язвах лечение может превышать год. Заживление язв небольших размеров 3-4 недели.
Таким образом, комплексное воздействие на язву и окружающие ткани способствует снятию воспаления, улучшению микроциркуляции и, следовательно, приводит к уменьшению язв в размерах вплоть до полного заживления.
Лечение больных с трофическими язвами нижних конечностей является сложной и трудной проблемой как для пациента ,так и для врача. Самым важным залогом успеха в лечении такого больного является точное выяснение причины, вызвавшей появление этой язвы, и фона сопутствующих изменений в организме пациента (заболевание сердечно-сосудистой системы, диабет и т.д.)
Амбулаторное лечение этого контингента должно включать комплексное воздействие на язву , включая физиотерапевтические методы, внутривенные инфузии , хирургические методы, перевязки. При отсутствии эффекта больные подлежат госпитализации.
Контрольные вопросы :
1. Анатомия сосудов верхних и нижних конечностей.
2. Патофизиология течение раневого процесса
3. Классификация , причины трофических язв нижних конечностей.
4. Дифференциальная диагностики трофических язв
5. Методы обследования больных с трофическими язвами
6. Медикаментозная терапия лечения трофических язв
7. Местные методы воздействия на трофическую язву
8. Хирургические методы лечения трофических язв
9. Флебосклерозирующая терапия
10. Физиотерапевтические методы лечения
11. Методы профилактики и социальной реабилитации больных с трофическими язвами нижних конечностей
Л И Т Е Р А Т У Р А
1. Благитко Е.М. Амбулаторная поликлиническая хирургия, 2001г.
2. Кузин М.И. Хирургические болезни, М, 1987г.
3. Кутушев Ф.Х., Либов А.С., Мичурин Н.В., Справочник хирурга поликлиники., Л, 1982г.
4. Лапкин К.В., Пауткин Ю.Ф. Основы общей хирургии. М , 1992г.
5. Одинов Д.Э. Хирургия амбулаторного врача, М., 1973г.
6. Пауткин Ю.Ф. , Малярчук В.И. Поликлиническая хирургия (учебник) М., 2000г.
7. Панцырев Ю.М. Клиническая хирургия (учебник) М., 1988г.
8. Петровский Б.В., Хирургические болезни (учебник ) М., 1980г.
9. Рывлин Я.Б. Атлас амбулаторно – поликлинической хирургии. Л, 1973г.
10.Стручков В.И., Стручков Ю.В. Общая хирургия (учебник)., М., 1988г.
11.Хромов Б.М. Хирургическая помощь в амбулаторно-поликлинических учреждениях.,Л., 1963г.
12. Хромов Б.М. Хирургическая помощь в поликлиниках и амбулаториях, Л.,1980г.
13. Хай Г.А. Амбулаторная медицина, М.,2002г.
14. Богачев В.Ю. Хронические заболевания вен нижних конечностей: соаременный взгляд на патогенез, лечение и профилактику /В.Ю. Богачев // Флебология.-2008г-№34.-С 2-10.
15.Григорян Р.А., Богачев В.Ю. идр. Варикозная болезнь. Флебология // руководство для врачей /под редакцией акад В.С. Савельева. М. Медицина, 2001- гл.13.-С.438-490.
16.Валыка Е.Н. Сонькин И.Н. Анбулаторное лечение варикозного расширение вен нижних конечностей // Хирургия. 2003.-№2.-стр 38-41.
17.Бурляева Е.П., Денисов Р.Е. Амбулаторная специализированная помощь пациентам с начальными формами хронической венозной недостаточности нижних конечностей // Ангиология и сосудистая хирургия.2005г Т.2.-С 71-74.
18. Васютков В.Я., Проценко Н.В. Трофические язвы стопы и голени. - М.,
1993; 160.
19. Яблоков Е.Г., Кириенко А.И., Богачев В.Ю. Хроническая венозная недостаточность. - М., 1999.
20. Вин Ф. Трофические язвы нижних конечностей.//Флеболимфология 1998; 7:
10–2
21. Савельев В.С. Современные направления в хирургическом лечении хронической венозной недостаточности//Флеболимфология 1996; 1: 5–7.
22. Савельев В.С., Кириенко А.И., Богачев В.Ю. Венозные трофические язвы.
23.Мифы и реальность.//Флеболимфология 2000; 11: с–10.
24. Васютков В.Я., Проценко Н.В. Трофические язвы голени и стопы. М.: Медицина, 1993; 160 с.
25. Балас П. Новый подход к болезням вен: контроль за качеством жизни пациента. Флеболимфология 1997; 5: 1–3.
