Калькулезный сиалоаденит
Калькулезный сиалоаденит (слюннокаменная болезнь) чаще встречается у детей 7—12 лет и поражает в основном поднижнече-люстные железы. Этиология заболевания не ясна. Несомненно, что основную роль играют общие причины врожденного характера.
Образование конкрементов в железе приводит к нарушению оттока слюны. Задержка слюны вызывает расширение протока и создание условий для инфицирования.
Заболевание проявляется припухлостью в зоне пораженной железы, болью, которая усиливается во время приема пищи. Симптомы воспаления могут ликвидироваться и возникать вновь. Конкременты, в зависимости от их размера и локализации, могут
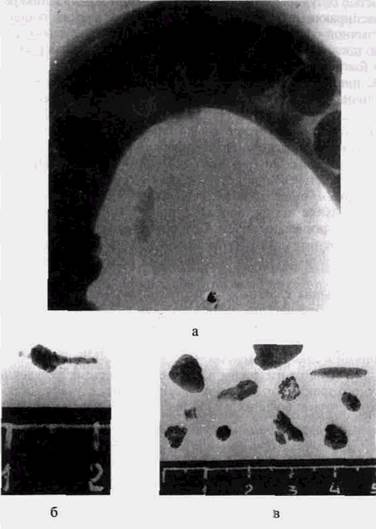
Рис. 61. Камни слюнных желез:
а — внутриротовая рентгенограмма дна полости рта (выявляется тень конкремента в подъязычной слюнной железе);
б — удаленное инородное тело из протока подчелюстной слюнной железы — формирование камня на стебельке растения, попавшего в проток через устье;
в — камни, удаленные из различных протоков и слюнных желез.
полностью обтурировать проток, что приводит к появлению резкой распирающей боли в зоне железы, отеку мягких тканей в подъязычной области, болезненности при движении языка, смещению последнего кверху, кзади. В этот период из устья протока может быть получен гной.
Клиническая картина калькулезного сиалоаденита довольно типична, но для уточнения диагноза проводят рентгенологическое исследование (рис. 61).
Лечение планируется в зависимости от размеров слюнных камней и их локализации. Небольшие камни, локализующиеся в протоках слюнных желез, могут отторгнуться самостоятельно. Этому способствует тепло, применяемое местно в виде компрессов, ванночек, полосканий, слюногонная терапия. При значительном размере камня, расположенном в протоке, его можно удалить хирургическим путем. При рецидивирующем калькулезном сиалоадените с множественными глубоко расположенными камнями и выраженными изменениями в железе, последнюю удаляют.
Заболевания слюнных желез, возникающие у детей, могут быстро стать большой проблемой, так как высока их склонность к хронизации процесса, который характеризуется длительным течением, частыми обострениями и, иногда, необратимыми изменениями в слюнных железах. Последние, по-видимому, могут приводить к патологическим изменениям в системе желудочно-кишечного тракта, что выявлено в запущенных случаях у взрослого контингента больных в 93 % наблюдений [Ивасенко, 1994].
Глава 6
Специфические воспалительные процессы
Под специфическими процессами подразумевают очаги воспаления, обусловленные внедрением, активным размножением определенных микроорганизмов (друз актиномицетов, микобактерий туберкулезна, бледной спирохеты и т.д.), с определенными клиническими проявлениями в различных тканях. В ряде случаев (актиномикоз, возможно и туберкулез) заболевание развивается на фоне аутоинфекции и снижения реактивности иммунной системы, обусловленных патологическими изменениями в отдельных звеньях системы. Специфический процесс развивается как экстремальная ситуация, которой предшествует длительный симбиоз возбудителя и хозяина-носителя. В их взаимоотношениях и развитии специфического воспалительного процесса играет роль длительная сенсибилизация, связанная с существованием одонтогенных и других очагов воспаления. Хронические периодонтиты, затрудненное прорезывание зубов, патологические десневые карманы, оститы, лимфадениты, хронические тонзилиты, травмы создают фон вторичного иммунодефицита, который возникает также при развитии различных бактериозов в желудке, кишечнике, легких, гениталиях и т.д.
Трудности дифференциальной диагностики обусловлены не только сложностью выявления возбудителя, но и наложением развития актиномикозного процесса на банальное воспаление, которое является обязательным. Таким образом, в специфическом воспалительном очаге может присутствовать как банальная, так и специфическая флора.
Поскольку выделить специфический возбудитель довольно трудно, необходимо рассматривать назначение специфической терапии как оправданный диагностический и лечебный прием.
В распространении специфических воспалительных процессов имеется определенная географическая избирательность, склонность к периодическим снижениям вирулентности возбудителя и, как следствие, снижение заболеваемости с последующей неожиданной активизацией, что в настоящее время отмечается в отношении туберкулеза.
Актиномикоз
У детей актиномикоз в челюс тнолицевой области встречается реже, чем у взрослых, в основном (76%) в возрасте от 7 до 12 лет.
Актиномикоз в челюстно-лицевой области и на шее возникает в результате аутоинфекции, при нарушении биологического равновесия у сенсибилизированных детей. Этому способствуют одонто- или стоматогенные, реже тонзилло-, рино- или отогенные воспалительные процессы, а также травма.
Местом внедрения актиномицетов служат зубы с погибшей пульпой, патологические десневые карманы при заболеваниях слизистой оболочки, пародонта и затрудненном прорезывании зубов, поврежденная слизистая оболочка полости рта и кожа лица, миндалины и, в ряде случаев, протоки слюнных желез, среднее ухо, бранхиогенные свищи.
В настоящее время считается признанным, что актиномикоз возникает в результате повторных проникновении микроорганизмов и наступившей вследствие этого сенсибилизации организма. Вместе с тем, гнойные воспалительные процессы, хроническая травма могут способствовать сенсибилизации и облегчению, которая создает условия для развития актиномикозного процесса.
Большое значение в патогенезе актиномикоза у детей имеют перенесенные инфекционные заболевания, такие как корь, скарлатина, коклюш, ангина и др. Решающим моментом в развитии актиномикоза можно считать снижение общей реактивности организма, явления специфической либо неспецифической сенсибилизации.
Актиномицеты, внедрившись в ткани, могут в течение не
которого, иногда значительного, периода времени находиться вместе с другими микроорганизмами полости рта в одонтогенных, тонзиллогенных и других очагах в неактивном состоянии. Затем в результате медленного прорастания по межфасциальной подкожно-жировой ткани или же, сравнительно быстрее, во время обострения гнойного воспалительного процесса происходит их распространение из очагов поражения.
Возможен и лимфогенный путь переноса инфекции, при этом у детей он имеет преимущественное значение в развитии актиномикоза. Видимо, этим объясняется и частое поражение лимфатических узлов челюстно-лицевой области актиномикозом.
Инкубационный период может колебаться от нескольких дней до нескольких месяцев.
Излюбленное место развития и распространения актиномикозного процесса — рыхлая соединительная ткань. Специфические гранулемы, как правило, формируются в подкожно-жировой ткани, соединительнотканных прослойках. Отличительная особенность развития актиномикозного процесса у детей заключается в поражении плотных соединительнотканных образований, таких как кость и надкостница. Последнее можно объяснить особенностью строения костной ткани в детском возрасте, когда слабая минерализация растущих костей, нежность костной структуры, обилие гаверсовьгх, фолькмановых каналов и костномозговых пространств создают большие возможности для развития актиномикоза, чем у взрослых.
Непосредственно вокруг колоний лучистых грибков происходит формирование специфической гранулемы — друзы актиномицетов. По периферии этой зоны образуется богатая толстостенными сосудами малого калибра грануляционная ткань, состоящая из круглых, плазматических эпителиоидных клеток, фибробластов. Здесь же обнаруживаются гигантские многоядерные клетки типа клеток инородных тел и ксантомные клетки, протоплазма которых насыщена мелкими капельками двоякопреломляющих липоидов холестеринэстеров. Последним принадлежит важная роль в образовании дочерних актиномикозных гранулем. Захватывая кусочки мицелия друз актиномицетов из центра специфической гранулемы, макрофаги мигрируют в соседние с гранулемой ткани, где происходит образование вторичной гранулемы, подобной первичной, и далее такие же изменения происходят во вторичной и т. д.
В центре актиномикозной гранулемы происходят некробиоз клеток и их распад. По периферии узла грануляционная ткань, созревая, подвергается фиброзному замещению.
Клиническая картина актиномикоза отличается значительным разнообразием. Т.Г. Робустова предлагает различать следующие формы заболевания у детей: кожную, подкожную, подслизистую, подкожно-межмышечную (глубокую), лимфаденоактиномикоз, первичный актиномикоз кости и актиномикоз органов полости рта (актиномикоз языка, слюнных желез, миндалин). Характерная черта в проявлении актиномикоза у детей заключается в преимущественном поражении лимфатических узлов челюстно-лицевой области и костной ткани нижней челюсти.
Кожная форма актиномикоза
Кожная форма актиномикоза наблюдается сравнительно часто. Способствовать развитию заболевания могут одонтогенные очаги, реже — травмы кожи лица. Заболевание характеризуется спокойным хроническим течением при отсутствии или небольших болевых ощущениях в очаге поражения, не сопровождается подъемом температуры тела.
Наблюдается воспалительная инфильтрация кожи, которая постепенно отграничивается и уплотняется. Кожный покров расслаивается, и на поверхности лица возникают один или несколько пустул или бугорков или их слияние, покрытых истонченным поверхностным слоем кожи. Последняя в очаге поражения приобретает синюшно-багровую окраску. При пальпации определяется размягчение, обусловленное появлением грануляционной ткани. Свищи образуются лишь через значительный период времени и имеют тенденцию быстро и самопроизвольно закрываться. Отделяемое из свищей обычно скудное, серозно-гнойное или кровянистое. Распространение процесса идет более в глубину, нежели по поверхности.
Чаще всего кожная форма проявляется в щечной, околоушной, поднижнечелюстной областях.
Дифференциальный диагноз в первую очередь проводят с длительно существующими свищами на коже лица вследствие хронических гранулирующих периодонтитов (рис. 62, вклейка).
Подкожная форма актиномикоза
Подкожная форма актиномикоза характеризуется развитием патологического очага в подкожно-жировой ткани в непосредственной близости от одонтогенного очага, послужившего «входными воротами» для специфической инфекции. Процесс может возникать на фоне предшествовавших абсцесса или флегмоны или быть следствием распространения инфекции при кожной форме. Кроме того, подкожная форма может развиваться при поражении актиномикозом лимфатических узлов, в основном щечных и надчелюстных, при наличии распада узла и вовлечении в процесс соседних тканей.
Подкожная форма актиномикоза отличается длительным и спокойным течением, протекает при нормальной или субфебрильной температуре тела. Патологический очаг в подкожном слое у одних больных имеет тенденцию к абсцедированию, у других — к преобразованию пролиферативных изменений в актиномикозном очаге и распространению на кожу и соседние ткани с редкими и незначительными обострениями.
Наиболее часто подкожные актиномикозные очаги локализуются в щечной, надчелюстной и поднижнечелюстной областях.
Подслизистая форма актиномикоза
Подслизистая форма актиномикоза развивается в подслизистом слое чаще в результате травмы, реже — на фоне одонтогенной инфекции.
Заболевание протекает спокойно, не сопровождается повышением температуры тела и напоминает «холодные» абсцессы. Клиническая картина болезни сходна с подкожной формой актиномикоза. Процесс начинается с появления инфильтрата в под-слизистом слое, который постепенно отграничивается и уплотняется, спаивается со слизистой оболочкой, которая становится мутной, белесоватого цвета и несколько стекловидной. Иногда видны включения в инфильтрат белесовато-желтых узелков, напоминающих просяные зернышки. Их количество весьма значительно. Могут быть обострения процесса, сопровождающиеся увеличением отека соседних тканей, появлением незначительной болезненности в пораженном очаге и возникновением участка глубокой флюктуации. Вскрытие гнойника и исследование мате-
риала позволяют обнаружить наличие специфической гранулемы. Иногда наблюдается распространение процесса на соседние участки подслизистого слоя и подкожно-жировой ткани с образованием там новых актиномикозных очагов.
Процесс локализуется в подслизистом слое губ, щек и ретромолярной ямке.
Подкожно-мышечная (глубокая) форма актиномикоза
Подкожно-мышечная форма актиномикоза у детей, в отличие от взрослых, встречается редко. Процесс развивается в подкожной, подслизистой и межфасциальной клетчатке, распространяясь на кожу, мышцы и, иногда, челюстные кости.
Первые периоды болезни характеризуются развитием прогрессирующего воспалительного отека в околочелюстных мягких тканях, при локализации вблизи жевательных мышц — ограничением открывания рта, увеличением и последующим уплотнением регионарных лимфатических узлов. Общее самочувствие детей значительно нарушается — наблюдаются подъем температуры, лихорадочное состояние. Отсутствие болей или незначительно выраженный болевой синдром в очаге поражения обусловливают нередко позднее обращение к врачу. Часто процесс длительное время правильно не диагностируют и проводят лечение по поводу других заболеваний. Под влиянием этого лечения отмечают стихание острых симптомов болезни. Постепенно воспаленные ткани приобретают характерную деревянистую плотность. Происходит спаивание инфильтрата с кожей. На фоне одного из обострении развивается абсцедирование.
При подкожно-мышечной форме часто поражаются нескольких смежных областей, например поднижнечелюстная, щечная, околоушно-жевательная, височная.
Расположение актиномикозных очагов вблизи поверхности кости иногда вызывает вторичное поражение костной ткани с образованием очагов в кортикальной пластинке или в губчатой кости по типу деструктивного процесса. Но чаще отмечают периостальную реакцию вследствие контакта с актиномикозным очагом, развитие у отдельных больньк специфического воспалительного процесса в надкостнице, а затем в кости по типу продуктивно-деструктивного поражения.
Актиномикоз лимфатических узлов
Актиномикоз лимфатических узлов — одна из наиболее распространенных форм заболевания в детском возрасте. Можно с достаточным основанием считать, что нередко лимфаденоакти-номикоз служит первичным поражением и исходным пунктом для образования других форм актиномикоза: подкожной, подкожно-мышечной и актиномикоза слюнных желез. «Входными воротами» в основном служат одонто- и стоматогенные патологические очаги. Инфекция проникает в лимфатические узлы через разрушенные зубы, поврежденную слизистую оболочку при затрудненном прорезывании, травме, удалении зубов, при поражении миндалин.
Актиномикоз лимфатических узлов чаще возникает у детей старшего возраста. Поражаются преимущественно узлы подниж-нечелюстной, шейной, надчелюстной и щечной областей (рис. 63, вклейка). Возможна локализация процесса одновременно в двух анатомических областях.
По характеру поражения лимфатических узлов актиномико-зом процесс может протекать в форме гиперпластического лимфаденита, абсцедирующего лимфаденита и, реже, аденофлегмоны.
Заболевание обычно начинается с появления незначительной припухлости и увеличения лимфатического узла. Далее происходит медленное развитие инфильтрации тканей и возникновение картины периаденита. На этой стадии заболевания больные, как правило, получают банальную противовоспалительную терапию. Инфильтрация тканей уменьшается, но полностью не исчезает; в области пораженного узла образуется ограниченный, спаянный с окружающими мягкими тканями, плотный и безболезненный при пальпации инфильтрат. Постепенно центр очага размягчяется, кожа над пораженным участком истончается, приобретая синевато-темно-красный оттенок. Происходит медленное абсцедирование пораженного лимфатического узла. Образуется свищевой ход с незначительным гнойным или серозно-кровянистым отделяемым. Из свища выбухают грануляции. Для заболевания характерно быстрое самопроизвольное закрытие свища, через 1— 3 сут, реже позже. Свищ может вновь открываться, и этот процесс повторяется неоднократно. Течение заболевания обычно имеет хронический характер, с периодическим обострением процесса. Лимфатический узел или узлы могут уплотняться, создавая картину подвиж-
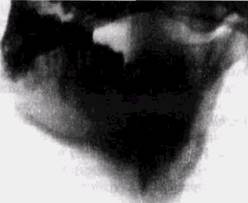
Рис. 64. Актиномикоз нижней челюсти (костная форма) у ребенка 10 лет, дифференциальный диагноз проводился с остеогеннои саркомой (рентгенограмма)
ной опухоли. В других случаях заболевание заканчивается распадом узла с отторжением его остатков через свищ наружу.
Общее состояние детей остается удовлетворительным. Температура тела редко превышает 37,0 °С. Со стороны крови выраженных изменений нет. Реже отмечают выраженную общую реакцию: подъем температуры тела, ознобы, беспокойное состояние ребенка, потерю аппетита и сна. Развивается типичная картина аденофлегмоны, и зачастую до вскрытия очага и обнаружения друз актиномицетов в содержимом поражение трудно отличить от воспаления лимфатических узлов другой этиологии. Актино-микозная аденофлегмона чаще возникает в поднижнечелюстной и подподбородочной областях.
Дифференциальную диагностику актиномикотического лимфаденита проводят в первую очередь с хроническим неспецифическим и туберкулезным лимфаденитами.
Первичный актиномикоз кости
Первичный актиномикоз кости преимущественно поражает нижнюю челюсть с локализацией воспалительных очагов в дисталь-ных отделах тела, в области угла и ветви (рис. 64). Редко поражается
верхняя челюсть (см. рис. 63). «Входными воротами» инфекции служат зубы, поврежденная слизистая оболочка при затрудненном прорезывании зубов, травме и нарушении кожных покровов.
Заболевание может начинаться остро и напоминать по своему течению острый остеомиелит, сопровождаться повышением температуры тела до 38—39 °С, иногда ознобами. Однако выраженных явлений интоксикации, по сравнению с одонтогенным остеомиелитом, здесь не наблюдается. Обращает на себя внимание в этот период значительный отек тканей. Болевые ощущения выражены незначительно.
Очень часто процесс развивается медленно, исподволь, без выраженных клинических симптомов, т.е. первично-хронически. Наблюдаются периодическое припухание мягких тканей соответственно пораженному участку кости, ограничение открывания рта.
В дальнейшем происходит утолщение челюсти, обусловленное периостальными разрастаниями. Оно быстро нарастает, и через 2—3 мес от начала заболевания отмечается резкое увеличение ее объема (рис. 65). Некробиотические процессы в кости у детей, как правило, выражены слабо. Однако при быстро и активно текущем заболевании возможно усиление некротических процессов со скоплением гнойного экссудата и рассасыванием кости и образованием костных полостей и свищей. У большинства больных расплавление губчатого вещества кости протекает без образования свищей и заканчивается перестройкой кости. Процесс в кости проявляет тенденцию к диффузному распространению и может закончиться тотальным поражением челюсти через несколько лет от начала заболевания.
В ходе заболевания наблюдаются периодические, незначительные по силе обострения с повышением температуры тела, возникновением боли, еще большим ограничением открывания рта, связанным с поражением жевательных мышц. В воспалительный процесс вовлекаются мягкие ткани соответственно пораженному участку челюсти. Отмечают их отек и гиперемию. Инфильтрация мягких тканей крайне редко заканчивается абсцедированием или флегмонозным воспалением. Актиномикозные очаги в мягких тканях могут вскрываются наружу, оставляя после себя свищи.
Рентгенологическая картина первичного актиномикоза нижней челюсти бывает весьма разнообразной. В отличие от актино-микозного поражения кости у взрослых, преобладают продуктивные или продуктивно-деструктивные процессы.
 |
 |
Рис 65 Актиномикоз нижней челюсти
а — хронический специфический актиномикоз, остеомиелит нижней челюсти у мальчика 3 лет, давность заболевания — 1 год,
б — через 4 мес после лечения оперативное вмешательство, дополненное консервативной терапией,
Можно видеть нежное периостальное утолщение кости, некоторую смазанность костного рисунка кортикальных отделов кости. Это относится к наиболее ранним проявлениям костного актиномикоза
Чаще наблюдают периостальное утолщение, появление оссификации в области утолщения надкостницы. В губчатом веществе можно видеть одиночные или слившиеся очаги деструкции кости, не всегда четко контурированные. В динамике процесса склеротические изменения в кости увеличиваются, и при длительно протекающих формах этого поражения очаги деструкции в центре зон уплотненной кости становятся мелкими и более редкими.
У ряда больных основной фокус некробиотических процессов перемещается в участки новообразованной кости (рис 66). В этих случаях отмечают прогрессирующее увеличение новообразования кости. Рисунок компактной пластинки нижней челюсти смазан, ее поверхность неровная и в отдельных местах бугристая.
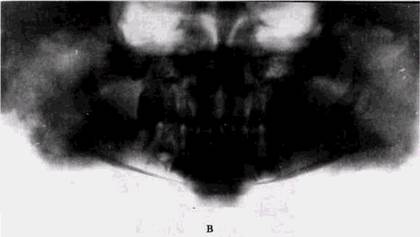
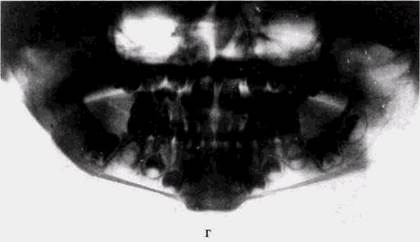
Рис 65 Актиномикоз нижней челюсти (продолжение)" в — ортопантомограмма нижней челюсти того же больного на высоте заболевания выраженное утолщение ветви и угла челюсти, деструктивные процессы в новообразованной кости,
г — ортопантомограмма того же больного через 4 мес после лечения выздоровление, структура челюсти полностью восстановлена, имеется умеренная деформация за счет сглаженности угла
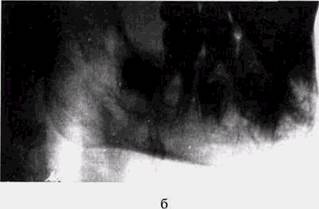
Рис. 66. Актиномикоз нижней челюсти у мальчика 7 лет"
а — давность заболевания — 6 мес;
б — рентгенограмма нижней челюсти в боковой проекции того же больного начало заболевания, давность — 2 мес, умеренное утолщение в области угла челюсти, деструкция в области ветви и угла, плотные штриховые тени, напоминающие мелкие пластинчатые секвестры;
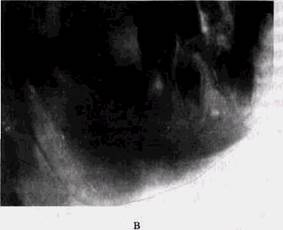
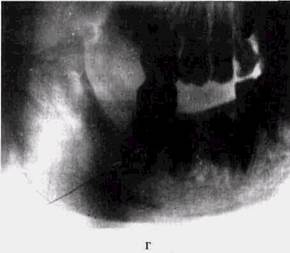
Рис. 66. Актиномикоз нижней челюсти у мальчика 7 лет (продолжение):
в — рентгенограмма того же больного через 6 мес от начала процесса: массивные оссифицирующие периостальные напластования в области ветви и тела, формирование нового кортикального слоя по их краю, деструктивные изменения в области угла — там, где начинался процесс;
г — рентгенограмма того же больного через 2 мес после хирургического вмешательства, дополненного консервативной терапией: полное восстановление нормальной формы и структуры челюсти, выздоровление
Костные структуры нечеткие. Во вновь образованной кости видны отдельные очаги разрежения, обычно мелкие, даже точечные. Образования секвестров при первичном актиномикозе челюстей не наблюдают.
При своевременно начатом лечении новообразованные участки кости подвергаются рассасыванию, и происходит полное восстановление анатомической формы челюсти и костных структур.
Актиноминоз органов полости рта
Актиномикоз органов полости рта у детей наблюдается редко.
Поражение языка может возникнуть на почве травмы. Процесс локализуется на спинке и кончике языка и проявляется в виде изолированных, небольших актиномикозных очагов.
В толще языка чаще в короткие, реже — длительные сроки образуются ограниченные или разлитые плотные инфильтраты. Они склонны к абсцедированию и распаду, при интенсивной терапии — могут подвергнуться рассасыванию.
Иногда наблюдаются актиномикозное поражение корня языка и распространение процесса из более глубоких отделов в ткани подподбородочной области. Клиническая картина поражения тканей корня языка позволяет предполагать актиномикоз лимфатических узлов корня языка.
Актиномикоз слюнных желез может быть первичным и вторичным. У детей процесс имеет ряд особенностей, отличных от поражения желез у взросльк. Преимущественно поражаются околоушные слюнные железы. Первичный актиномикоз слюнных желез протекает чаще как продуктивная форма и, реже, как экссудативная.
Обращает на себя внимание трудность клинической диагностики продуктивной формы поражения слюнной железы, зачастую симулирующей новообразования. В начале болезни отмечают припухание слюнной железы, ее последующее уплотнение. Увеличение железы достигает значительных размеров, границы железы четко контурированы, кожа над ней не спаяна и в цвете не изменена. Слюна из протока, как правило, не вьвделяется. На сиалограмме отмечают сужение всех протоков железы, тень паренхимы нечеткая. Заболевание протекает спокойно, без явлений интоксикации и повышения температуры тела, и часто напоминает больше опухоли, нежели воспалительный процесс.
Первичный экссудативный актиномикоз слюнных желез сходен по своему течению с вялотекущим воспалением. Заболевание начинается с воспалительного припухания железы, которое имеет тенденцию к исчезновению и повторному появлению. В период обострения наблюдаются подъем температуры, болевые ощущения в пораженной области, развитие стойкой припухлости и последующая инфильтрация железы. Далее наступает спаивание железы с подлежащими тканями. Возникают абсцессы в одном или нескольких участках железы, но вовлечения в процесс прилежащей клетчатки у детей, в отличие от взрослых, не происходит. Сиалограмма, проведенная в этот период, показывает наличие в железе полостей неправильной формы, которые постепенно уменьшаются в размерах до полного исчезновения после излечения.
Вторичное поражение слюнной железы у детей возникает при подкожно-мышечной форме актиномикоза околоушно-жевательной области, актиномикозе лимфатических узлов подниж-нечелюстной области. В результате секреторная функция железы снижается. Контрастное рентгенологическое исследование выявляет склеротические изменения в железе, однако выраженных клинических симптомов при этой форме не отмечают.
Диагностика актиномикоза представляет известные трудности. С одной стороны, разнообразие клинических форм и проявлений этого заболевания, с другой — несовершенство диагностических методов и средств для подтверждения актиномикоза.
Клинический диагноз актиномикоза должен подкрепляться исследованием отделяемого и обнаружением друз, диагностической кожно-аллергической и серологической реакциями с актинолизатом, рентгенологическим и, в ряде случаев, патолого-мор-фологическим исследованием.
Для раннего выявления актиномикоза большое значение имеет целенаправленное исследование больных с вяло и длительно текущими воспалительными процессами в челюстно-лицевой области и шеи. Ранняя диагностика актиномикоза обеспечивает успех лечения и создает, таким образом, условия для благоприятного исхода заболевания.
Лечение больных с актиномикозами в челюстно-лицевой области и шеи должно быть комплексным и слагаться из хирургического и противовоспалительного лечения, стимулирующей иммунотерапии.
Решающее значение для лечения детей с актиномикозом имеет хирургическое вмешательство. Оно заключается в удалении зубов, послуживших «входными воротами» актиномикозной инфекции, вскрытии абсцедирующих очагов, выскабливании грануляций из актиномикозных очагов в мягких и костных тканях, иссечении пораженных лимфатических узлов, миндалин.
Большое значение в хирургическом лечении больных с актиномикозом при поражении мягких тканей имеет уход за операционной раной после вскрытия абсцедирующих очагов и выскабливания специфической гранулемы. При этом целесообразно использовать обработку тканей 2—5 % раствором йода. Имеет значение длительная аэрация раны, которая обеспечивается тампонированием ее йодоформной салфеткой.
Раннее и радикальное вмешательство проводится у детей всех возрастов. Исключение составляет первичное поражение кости актиномикозом, при котором иммунотерапия дает выраженный лечебный эффект, особенно в начальных стадиях заболевания. Оперативное вскрытие внутрикостных очагов, выскабливание тканей и специфическое лечение проводят при отсутствии эффекта от иммунотерапии. Хирургические вмешательства при поражении лимфатических узлов заключаются в выскабливании остатков узла и грануляционной ткани, его замещающей. Опорожнение гнойника часто не влечет за собой исчезновение инфекции как в лимфатическом узле, так и, возможно, в окружающей его ткани. Сочетание иммунотерапии с выскабливанием пораженного узла приводит к более быстрому заживлению раны и снижению рецидивов процесса.
Наиболее оптимален метод хирургического удаления пораженного лимфатического узла с вовлеченными в процесс патологически измененными тканями.
Иммунотерапия в комплексе со стимулирующим и противовоспалительным лечением при актиномикозе лимфатических узлов у детей не дает такого выраженного эффекта, как при поражении актиномикозом других тканей. По-видимому, вокруг лимфатического узла при внедрении в него инфекции образуется особо мощный демаркационный барьер, и медикаментозная терапия не достигает цели. При длительном течении хронического лимфаденита и затруднительных диагностических случаях, особенно при возможности лимфогранулематоза, туберкулезного лимфаденита и других заболеваний, иссечение
узла можно рассматривать одновременно как диагностическую биопсию.
Для лечения больных со всеми формами и стадиями актино-микоза применяют актинолизат. По методу Г.0. Сутеева актинолизат вводят подкожно или внутримышечно в область ягодиц по 2 мл 2 раза в неделю — всего 20 инъекций. Этот метод наиболее приемлем для детей.
В качестве иммунотерапевтического средства рекомендуется актиномицетная поливалентная вакцина (АПВ). АПВ приготавливают из выделенных от больных актиномикозом людей нелизиру-ющихся актиномицетов, образующих в культуре на поверхности бульона спороносную пленку. С выпуском этих препаратов в настоящее время существуют большие трудности, но, тем не менее, забывать о них не следует.
Ведущую роль в успехе борьбы с актиномикозом играет реактивность организма. Стимулирующее лечение как метод патогенетически обусловленной терапии направлен на повышение физиологической активности и функциональной полноценности тканей. Оно повышает эффективность иммунотерапии и служит важным мероприятием лечении больных с актиномикозом в че-люстно-лицевой области и шеи.
Больным в стационарных условиях проводят 1 раз в неделю гемотрансфузию, всего 4—5 раз. Общеукрепляющее лечение заключается в назначении больным витамина С, поливитаминов, экстракта алоэ, глюконата кальция, витаминизированного рыбьего жира, кварцевого облучения и др.
По данным Ю.С. Агаруновой, в 85,2 % случаев актиномикоза в очаге присутствует неспецифическая флора, которая принимает активное участие в воспалительном процессе на всех стадиях заболевания. В связи с этим рекомендуется во всех случаях применять лечение антибиотиками, которое целесообразно проводить в виде массивных курсов внутримышечных или внутривенных инъекций. Антибиотики следует комбинировать с сульфаниламидными препаратами.
Находит применение депонированное лечение антибактериальными препаратами путем промывания очагов, введения в актиномикозные очаги турунд, пропитанных антибиотиком, тетра-циклиновых конусов, наложения повязок с порошками антибиотика тетрациклинового ряда.
Комплексное лечение больных с актином икозом в чел юстно-лицевой области
Комплексное лечение больных с актиномикозом в челюст-нолицевой области проводят курсами до полного выздоровления. Между курсами рекомендуется перерыв сроком 1—2 мес. При наступлении клинического выздоровления после 5—10 инъекций актинолизата курс лечения можно сократить до 15 инъекций. Независимо от времени клинического выздоровления после излечения и месячного перерыва необходимо проведение профилактического курса лечения (10—15 инъекций актинолизата).
Обычно при проведении комплексного лечения больных с актиномикозом в челюстно-лицевой области и шеи выздоровление наступает после одного, реже — двух курсов лечения. И только одновременное поражение ряда областей, локализация патологического процесса в челюстях и лимфатических узлах требуют двух-трех и более курсов специфического лечения.
Из методов физического лечения находят применение ионо-форез с йодом на очаг поражения, флюктуирующие токи, УВЧ и лазерное облучение.
Прогноз при актиномикозе в челюстно-лицевой области у детей благоприятный. Однако современные методы лечения дают хорошие результаты при условии раннего распознавания актино-микоза.
Тяжелым осложнением актиномикоза в челюстно-лицевой области и шеи является распространение патологического процесса в мозг и органы грудной полости. Развитие метастазов в легких или передней грудной стенке протекает более благоприятно, нежели в мозге и его оболочках, последние часто ведут к летальному исходу.
Вторым грозным осложнением актиномикоза в челюстно-лицевой области служит генерализация актиномикозного процесса в результате гематогенного или, реже, лимфоге иного распространения инфекции с образованием очагов в ряде органов и тканей. Наиболее опасны для локализации актиномикозных очагов, с точки зрения генерализации процесса, боковые отделы шеи, височная область, крыловидно-челюстное и парафарингиальное пространства.
Длительное течение актиномикоза может привести к развитию амилоидоза внутренних органов, что осложняет не только
течение болезни, но и создает трудности в лечении. Все это делает прогноз заболевания опасным для жизни больного.
Туберкулез
Возбудителем заболевания являются микобактерии туберкулеза (m. tuberculosis). Внедрение микроорганизмов происходит двумя путями: непосредственно при повреждении или воспалении слизистой оболочки, миндалин и других тканей и органов полости рта или при распространении инфекции по сосудистому руслу (гематогенно, лимфогенно) из отдаленных очагов (легкие, кости и тд.).
Различают две формы туберкулеза в челюстно-лицевой области — первичную и вторичную. Первичное заражение через кожу и слизистые оболочки наблюдается чаще в детском возрасте у неболевших туберкулезом.
Первичное туберкулезное поражение
