Глава 2 значение анатомо-физиологических особенностей детского организма при организации ухода за детьми
Организм ребенка, особенно первых месяцев и лет жизни, во многом отличается от организма взрослого человека. В течение всего детства существуют отличительные особенности в работе органов и систем, пропорций тела, характеристиках психомоторного развития. Знание анатомических и физиологических особенностей детского организма является основой правильной организации ухода за детьми и приемов воспитания.
Выделяют следующие периоды жизни ребенка:
- новорожденности (первые 4 нед);
- грудной (до 1 года);
- преддошкольный (1-3 года);
- дошкольного возраста (3-7 лет);
- раннего школьного возраста (7-11 лет);
- старшего школьного возраста (12-17 лет).
Процессы роста и развития ребенка протекают волнообразно. Наиболее интенсивно увеличиваются масса и длина тела в первый год жизни, в периоды первого (5-8 лет) и второго (12-15 лет) физиологических вытяжений, что вызывает необходимость адекватного и рационального питания, учета учебно-психологических и физических нагрузок в зависимости от возраста ребенка.
Помимо общевидовых особенностей, каждому ребенку свойственен свой темп развития, при этом его биологический возраст может в определенной степени отклоняться от возраста его сверстников.
Нервно-психическоеразвитие ребенка. В течение первых 3-4 лет особенно быстро нарастает масса мозга, хотя в функциональном отношении деятельность нервной системы еще несовершенна. Вследствие этого движения новорожденного беспорядочны, некоординированны, нецеленаправленны. На базе безусловных рефлексов формируются условные рефлексы - критерий нормального развития мозга
новорожденного. Уже на 2-3-й нед жизни вырабатывается рефлекс на положение тела для кормления грудью и на покачивание в люльке, к концу 1 мес жизни - защитный мигательный рефлекс, на 2 мес - пищевой рефлекс на звук и т.д.
На протяжении всего первого года жизни происходит развитие координации движений различных мышечных групп. Вначале развиваются координированные движения мышц глаз, и ребенок в возрасте 3 нед уже фиксирует свой взгляд на движущемся предмете (лице матери), игрушке, которую подвешивают или держат над ним на расстоянии 60-100 см (оптимальный фокус для малыша). К 1,5-2 мес формируется координация движений мышц шеи, ребенок начинает держать голову. В возрасте 2-3 мес появляются целенаправленные движения мышц верхнего плечевого пояса (рук) - дети захватывают всей кистью руки мелкие игрушки. Формируется цветоощущение. Ребенок более часто реагирует на яркие цвета (красный, желтый, зеленый, синий), поэтому игрушки должны быть яркие. К 4-5 мес развивается координация мышц спины, и с 4 мес ребенок начинает переворачиваться со спины на живот и обратно. Затем развивается координация движений нижних конечностей. Ребенок в 6-7 мес начинает самостоятельно сидеть, в 7-8 мес - ползать, в 8-9 мес - при поддержке стоять, в 10 мес - самостоятельно стоять, а в 12-14 мес - ходить. Сроки формирования движений позволяют оценивать правильность развития ребенка.
Совершенствование и усложнение движений продолжаются на протяжении всего детства. Своевременному формированию движений способствуют систематические занятия с детьми, правильный подбор игрушек в соответствии с возрастом ребенка. Имеют также большое значение массаж, гимнастика.
В первые годы жизни ребенок не полностью понимает обращенную к нему речь. Он больше реагирует на интонацию, чем на смысл слов. Для того чтобы ребенок своевременно научился говорить, с ним нужно постоянно разговаривать, начиная с рождения. На протяжении первого полугодия ребенок произносит неосмысленные звуки, однако их своеобразие является отражением определенного состояния. Понимание этих звуков позволяет взрослому человеку своевременно устранять причины неблагополучия у ребенка (голод, мокрая пеленка и т.д.). Во втором полугодии ребенок начинает произносить первые осмысленные слоги, а к концу первого года - отдельные слова (мама, папа, баба и др.).
Речь развивается лишь в том случае, если ребенок постоянно слышит голос взрослого. Наблюдения за детьми, которые в раннем возрасте не слышали речи взрослых, показывают, что впоследствии эти дети так и не смогли научиться говорить, даже достигнув взрослого возраста. На втором году жизни словарный запас быстро нарастает. Своеобразие речи детей второго года жизни заключается в том, что отдельные произнесенные ребенком слоги обозначают полное содержание слов. К концу второго года ребенок начинает говорить короткими фразами, как правило, от третьего лица («Маша хочет идти!» и др.). Только во второй половине третьего года жизни появляется слово «Я» («Я хочу», «Я пойду» и т.д.). Это, по существу, первое утверждение ребенка как личности. В дальнейшем речь развивается с нарастающей скоростью, и к 5 годам ребенок свободно говорит. С этого возраста появляется склонность к рисованию, так как формируется координация движений мелких мышц кисти, а со школьного возраста (6-7 лет) дети способны и к письму.
Развитие ребенка протекает успешно только при общении со взрослыми. Дети очень любопытны, однако у них еще не развито чувство самосохранения. Поэтому дети раннего возраста требуют постоянного присмотра со стороны взрослых. Понимание опасности у них формируется постепенно. Даже младшие школьники и подростки нередко совершают необдуманные поступки, не понимая подчас их опасность, чем и объясняются различные несчастные случаи: уличные и бытовые травмы, случайные отравления и т.д.
Наряду с развитием двигательных навыков и речи постепенно формируется характер ребенка. Особенное значение имеют воспитательные мероприятия, проводимые с детьми до 5 лет. Если ребенок первого года жизни, как правило, общается только с членами семьи, то дети старше 1,5 лет нуждаются в общении со сверстниками. У них появляются приятели и приятельницы, т. е. ребенок становится все более социально ориентированным. Решение возникающих противоречий при игре - серьезная воспитательная задача. Особенно трудно разрешать «собственнические» тенденции маленьких детей, когда ребенок считает, что все игрушки принадлежат только ему. Нужно постараться отвлечь такого «эгоиста», разъяснить неправильность его поступка и тем самым предотвратить назревающий конфликт. Следует помнить, что приказной тон, запреты в качестве мер воспитательного характера малоэффективны.
Игры с возрастом становятся все более коллективными. Именно через игру ребенок познает окружающий мир. Игры усложняются
и принимают все более абстрактный характер. Степень сложности игры, как правило, является основным критерием нервно-психического развития ребенка.
Кожа и слизистые оболочки ребенка очень нежны и легко ранимы. Кожа выполняет различные функции, одна из важнейших - защитная. Однако у ребенка она недостаточна, так как вследствие малой толщины и легкой слущиваемости рогового слоя на коже могут образовываться микродефекты типа ссадин, являющиеся входными воротами инфекции. Поэтому медицинский работник при работе с детьми должен строго соблюдать следующие правила: 1) ногти на руках должны быть коротко подстрижены, чтобы не повредить кожу ребенка; 2) руки должны быть тщательно вымыты. В целях профилактики инфекционных заболеваний после общения с одним ребенком нужно вновь вымыть руки и лишь затем можно заниматься другим малышом; 3) все украшения необходимо с себя снять.
Кожа выполняет дыхательную функцию. У ребенка кожное дыхание происходит значительно интенсивнее, чем у взрослого. Поэтому для детской одежды, пеленок, постельного белья непригодны слишком плотные ткани, препятствующие дыханию через кожу.
Нужно следить за температурой и влажностью кожи. Температуру тела определяют или термометрией, или на ощупь, прикладывая кисть тыльной поверхностью к коже туловища ребенка. Важная характеристика - эластичность кожи, которую определяют собиранием кожи в складку в местах с наименее развитым подкожно-жировым слоем - на передней поверхности грудной клетки над ребрами, на тыле кисти. Нормальной эластичность кожи считается, если образуется большое количество складок, расправляющихся сразу после отнятия пальцев и не оставляющих белых полосок.
Гигиенический уход за кожей и слизистыми оболочками у детей чрезвычайно важен. Следует своевременно приучать ребенка с малых лет самостоятельно мыть руки, умываться, чистить зубы и т.д. Медицинская сестра должна поддерживать или продолжать вырабатывать практические навыки у ребенка при его поступлении в стационар в связи с заболеванием. В связи со сниженной терморегуляционной и пигментообразующей функциями кожу малыша примерно до 3 лет нельзя подвергать воздействию прямых солнечных лучей.
Особенности кожи и слизистых оболочек определяют необходимость специально подбирать состав наружных лекарственных средств
и их дозировку. Это обусловлено повышенной проницаемостью кожи, особенно у детей раннего возраста.
Костно-мышечная система продолжает развиваться после рождения. Кости у детей раннего возраста мягкие, легко деформируются. На протяжении первых 5 лет жизни происходят постоянный рост и перестройка костной ткани. По строению длинные трубчатые кости начинают походить на кости взрослого человека лишь после того, как ребенок научится устойчиво ходить. Но даже у детей школьного возраста при использовании неправильно подобранной по высоте мебели (парты, стола, стула) легко возникают нарушения осанки в виде искривления позвоночника (например, школьный кифосколиоз). Поэтому важно правильно подбирать мебель для детей различных возрастных групп.
Правильное развитие костной системы зависит от характера питания, времени пребывания на открытом воздухе, характера инсоляции. С первых месяцев жизни нужно тщательно выполнять правила ухода за детьми, чтобы избежать травм. Например, когда переворачивают ребенка, следует осторожно брать его за руку (за плечо) и бедро. Запрещается поворачивать ребенка, взяв его только за ногу. Когда ребенка ведут за руку, нельзя допускать быстрых и резких движений, чтобы не вывихнуть ему руку.
Для новорожденных характерен физиологический гипертонус мышц-сгибателей, который на руках сохраняется до 2-2,5 мес, а на ногах - до 3-3,5 мес. Оценить мышечный тонус можно, ощупывая мышцы, а также с помощью пробы на сопротивление (тракцию): нужно взять ребенка за запястья и потянуть на себя.
Мышечная сила значительно увеличивается с возрастом. О состоянии мышечной силы, костей, суставов косвенно можно судить по тому, как ребенок встает, ходит, играет с предметами, выполняет приседания, одевается и раздевается и т.д.
Для своевременной минерализации растущих костей дети должны ежедневно получать водорастворимые (С, группы В и др.) и особенно жирорастворимые (D, А, Е) витамины. С этой целью в первые месяцы жизни назначается витамин D3 (холекальциферол) ежедневно по 1-2 капле (500-600 ME), который ребенок должен получать до 4-5 лет включительно.
Дыхательная система (органы дыхания) с момента рождения ребенка продолжает свое развитие. Дыхание у детей значительно чаще, чем у взрослых (табл. 4). Это объясняется большей потребностью детей в кислороде (вследствие недоразвития альвеол в ацинусах), что дости-
гается не увеличением глубины дыхания, а его учащением. Имеет значение и горизонтальное расположение ребер. У детей до 2 лет переднезадний и поперечный размеры грудной клетки почти одинаковые, поэтому дыхание осуществляется в основном за счет движения диафрагмы (брюшной тип дыхания).
Таблица 4.Частота дыхания у детей в зависимости от возраста
| Возраст | Частота в 1 мин |
| Нов ор ожденный | 40-50 |
| 1 год | 30-35 |
| 5 лет | |
| 12 лет |
Благодаря особенностям развития языка (язык при рождении относительно большой и заполняет почти всю ротовую полость, что является приспособлением для сосания) дыхание через рот у детей затруднено. Дети дышат исключительно через нос, ходы которого узкие, а слизистая оболочка очень нежная и имеет хорошее кровоснабжение. Поэтому важно правильно ухаживать за полостями носа. Даже легкий ринит (воспаление слизистых оболочек носа) может вызвать нарушение дыхания. Важно помнить, что дыхание через нос обеспечивает очищение, увлажнение и нагревание вдыхаемого воздуха. Длительное дыхание через рот способствует более частым простудным заболеваниям и поражениям нижних отделов дыхательной системы, а это, в конечном счете, может привести к задержке развития ребенка. У детей младшего возраста относительно узкий просвет гортани, трахеи, бронхов, что создает определенные предпосылки для более тяжелого течения болезней органов дыхания. По этой же причине при воспалении дыхательных путей (ларингит, трахеит, бронхит), как правило, затруднено прохождение воздушной струи (обструктивный синдром), что представляет опасность для жизни. Поэтому при уходе за детьми, особенно новорожденными и первого года жизни, следует надевать марлевую маску, чтобы предохранять их от заражения и заболеваний, поскольку большинство болезней органов дыхания у детей - это вирусные или бак териальные инфекции.
Для обеспечения нормального дыхания важно соблюдать принцип свободного пеленания. Также необходимо укладывать ребенка в кровать с возвышенным головным концом.
Сердечно-сосудистая система у детей имеет ряд особенностей. Сразу же после рождения прекращается плацентарное кровообращение, возрастает легочный кровоток, малый и большой круги кровообращения начинают функционировать отдельно.
Размеры полостей сердца (особенно желудочков) относительно небольшие, их увеличение происходит неравномерно на протяжении всего периода детства, что нужно учитывать при определении допустимых нагрузок. В то же время растущие органы и ткани требуют обильного кровоснабжения. Это достигается у детей более частыми сокращениями сердца, чем у взрослых (табл. 5).
Таблица 5.Частота сердечных сокращений в зависимости от возраста
| Возраст | Частота в 1 мин |
| Новорожденный | |
| 6 мес | |
| 1 год | |
| 5 лет | |
| 12 лет | |
| Взрослый | 60-70 |
Размеры сердца относительно размеров грудной клетки и массы тела у детей больше, чем у взрослых; его границы значительно превышают таковые у взрослого. Шарообразная форма сердца новорожденного сменяется на овальную (грушевидную), свойственную взрослому, после 6 лет.
Просвет артерий и вен при рождении почти одинаковый. По мере роста быстрее увеличивается просвет вен. Капилляры у детей широкие, извитые, их проницаемость выше, чем у взрослых. Темп роста магистральных сосудов в сравнении с сердцем более медленный. В частности, объем сердца к 15 годам увеличивается в 7-8 раз, а окружность аорты - только в 3 раза. До 12 лет диаметр ствола легочной артерии больше диаметра аорты. С 12 лет их диаметры становятся одинаковыми. Относительно небольшой объем левого желудочка при относительно большом просвете аорты и значительной эластичности стенок артерий обусловливают низкое артериальное давление, свойственное детям (табл. 6).
Таблица 6.Артериальное давление у детей в зависимости от возраста
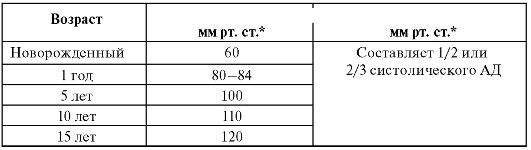
* У девочек АД на 5 мм рт. ст. ниже, чем у мальчиков
При рождении собственная мышечная оболочка развита только в артериях малого круга кровообращения, в артериях большого круга кровообращения она начинает формироваться с 5 лет. Именно поэтому у детей до 5-7 лет редко наблюдается повышение артериального давления (гипертензия), в то время как у детей первых месяцев жизни легко развивается гипертензия в малом круге кровообращения вследствие анатомо-физиологических особенностей легких.
Кровоток (скорость движения крови) у детей более быстрый, чем у взрослых, что обеспечивает адекватное кровоснабжение растущих органов и тканей. Неравномерностью роста сердца и сосудов в разные возрастные периоды объясняют частое возникновение различных шумов, которые выслушиваются над областью сердца.
Органические поражения сердца у детей делятся на врожденные и приобретенные. У детей преимущественно выявляются врожденные пороки сердца, лишь у детей старше 3 лет среди первично выявленных заболеваний сердца больший удельный вес составляют приобретенные пороки. Большинство заболеваний сердца сопровождается развитием одышки, цианоза (синюшность кожи), увеличением частоты сердечных сокращений.
При наблюдении за ребенком первых лет жизни создается впечатление, что он никогда не устает. Здоровый ребенок всегда в движении. Ребенок с пороком сердца периодически останавливается и присаживается (отдыхает).
Пищеварительная система (органы пищеварения) у новорожденного несовершенна. Сосание и глотание - врожденные безусловные рефлексы. Все элементы жевательного аппарата новорожденного приспособлены для процесса сосания груди: губы в виде «хобота», десневая мембрана, выраженные небные поперечные складки и жировые комочки в щеках (тельца Биша).
Полость рта невелика, слизистая оболочка рта обильно кровоснабжается. В первые месяцы жизни недопустимо протирание полости рта, так как можно повредить ее нежную слизистую оболочку. Слюноотделение до 3 мес незначительное, а в дальнейшем становится обильным. Только к году ребенок способен заглатывать всю образующуюся слюну.
Первые зубы у ребенка появляются к 6 мес. Для массажа десен и для того, чтобы свести к минимуму неудобства, которые испытывает ребенок при появлении зубов в этом возрасте, используют специальные резиновые и силиконовые кольца («прорезыватели»). Первые зубы - это нижние медиальные резцы. К 8 мес появляются такие резцы на верхней челюсти. К 10 мес прорезываются верхние латеральные резцы, а к 12 мес - нижние. В возрасте 1 года ребенок имеет 8 молочных зубов. К 14 мес прорезываются нижние первые коренные зубы (премоляры), а к 16 мес - верхние. Затем появляются клыки и вторые коренные зубы. К 2 годам ребенок имеет 20 молочных зубов. С 5 лет появляются первые большие коренные зубы (моляры), а с 6-7 лет происходит постепенная замена молочных зубов на постоянные в таком же порядке, как происходило прорезывание молочных зубов. После этого появляются вторые большие коренные зубы. Обычно к 12 годам все зубы у ребенка постоянные. Лишь третьи моляры (зубы мудрости) прорезываются в более позднем возрасте.
После появления молочных зубов следует приучать ребенка чистить их перед сном. Если это входит в привычку, то у таких детей реже наблюдается кариес. По той же причине перед сном (на ночь) не рекомендуется давать сладости.
Просвет пищевода с возрастом увеличивается, что определяет диаметр зондов и эзофагогастроскопов, используемых для исследований. Объем желудка у детей при рождении 30-35 мл. Его физиологический объем после начала кормления быстро увеличивается, и к концу первого года жизни ребенка желудок вмещает 200-250 мл, к 5 годам - 800 мл. Это необходимо учитывать при определении количества пищи, которое следует давать ребенку в одно кормление.
У детей первых лет жизни отмечается функциональная и анатомическая недостаточность кардиального сфинктера желудка, причем формирование его завершается лишь к 8 годам. Пилорическая часть желудка, наоборот, функционально хорошо развита уже при рождении, что при относительно слабо развитой кардиальной части позволяет сравнивать желудок ребенка первых месяцев жизни с открытой
бутылкой. Если учесть, что место выхода из желудка (antrum pyloricum) при горизонтальном положении ребенка расположено выше, чем дно желудка ( fundus ventriculi), то становится понятна склонность детей к срыгиванию и легкому возникновению рвоты. Поэтому первые месяцы жизни после кормления ребенка держат вертикально или кладут в кровать с возвышенным головным концом (под углом 60°).
Кислотность желудочного содержимого и активность ферментов (пепсинов) при рождении низкие и после 6 мес-1 года постепенно увеличиваются. Длина тонкой кишки относительно длины тела у детей больше, чем у взрослого человека. Это является компенсаторным приспособлением, так как вследствие низкой активности желудочных ферментов ведущую роль в процессе пищеварения выполняет тонкая кишка. Все эти особенности определяют характер пищи, которая используется для кормления детей.
Толстая кишка у детей первого года жизни недоразвита, она относительно короткая, что обусловливает частые дефекации. У детей грудного возраста опорожнение кишечника происходит рефлекторно, к концу первого года жизни формируется рефлекс на опорожнение кишечника. У детей, находящихся на искусственном вскармливании, частота дефекаций наблюдается реже, чем при грудном вскармливании.
Частота дефекаций у новорожденного - от 2-4 до 5-7 раз, после года - 1-2 раза в сутки.
У детей раннего возраста подслизистый слой прямой кишки слабо фиксирует слизистую оболочку, что является причиной частого выпадения последней при поносе, запоре. Для детей грудного возраста характерно избыточное газообразование, обусловленное несовершенством процессов пищеварения и нередко симулирующее кишечную колику у младенцев.
Кишечник новорожденного первые 10-20 ч стерилен. Формирование микробного биоценоза кишечника начинается с первых суток жизни, к 2-4 дню кишечник у детей полностью заселен, далее идет стабилизация микрофлоры. У детей, находящихся на искусственном вскармливании, часто отмечают недостаточное количество бифидобактерий и лактобацилл, избыточный рост эшерихий, стафилококков, грибов рода кандида, гемолитических энтерококков, протея и пр.
К моменту рождению ребенка поджелудочная железа анатомически уже сформирована, однако ее внешнесекреторная функция несовершенна. В соке поджелудочной железы в первые 3 мес актив-
ность амилазы, трипсина и липазы, участвующих в переваривании крахмала, белка и жира, низкая. В то же время эндокринная функция поджелудочной железы (выделение гормона инсулина) достаточна. После введения в рацион прикорма внешнесекреторная функция достигает величин, свойственных взрослому человеку.
Печень у новорожденного большая и занимает все правое, а также левое подреберье. Нижний край ее можно прощупать у детей до 7 лет. Функции печени у ребенка еще несовершенны, особенно барьерная - детоксикационная, обеспечивающая нейтрализацию токсичных продуктов как в процессе обмена веществ, так и при всасывании их из кишечника. Этим объясняется частое развитие токсикозов при различных заболеваниях.
Желчи у новорожденных вырабатывается мало, что ограничивает усвоение жиров, поэтому с испражнениями (калом) ребенок выделяет относительно большое их количество (стеаторея). Недостаток желчи сказывается на асинхронной моторной деятельности кишечника. С возрастом секреция желчных кислот нарастает.
Почки к моменту рождению еще не полностью развиты. Поэтому у детей первых 2-3 лет жизни процессы фильтрации протекают на более низком уровне, что следует учитывать при выборе водного режима. При перегрузке водой легко возникает задержка жидкости в организме. Снижена также концентрационная способность почек: моча у детей первого года жизни имеет низкую относительную плотность. Повышена проницаемость клубочков, что проявляется возникновением глюкозурии (наличие глюкозы в моче), протеинурии (наличие белка в моче) и даже появлением в моче форменных элементов крови (эритроцитов и лейкоцитов). В то же время почки плохо выводят из организма ионы натрия, поэтому необходимо при приготовлении пищи для маленького ребенка ограничивать количество поваренной соли. При переводе ребенка на искусственное вскармливание из-за несовершенства гомеостатической функции почек легко развивается так называемый физиологический ацидоз; ограниченная способность экскретировать кислоты и задерживать основания приводит к быстрому развитию ацидоза при различных заболеваниях. Постепенно к 2-летнему возрасту основные показатели, характеризующие функциональное состояние почек, начинают приближаться к таковым у взрослого человека.
Мочевые пути к моменту рождения ребенка сформированы полностью, но их нежная слизистая оболочка легко воспаляется при попа-
дании патогенных микроорганизмов. Гигиенические навыки ребенка становятся важнейшими элементами профилактики, предупреждают развитие воспаления мочевыводящих путей. Особенно это касается девочек, которых следует приучать к систематическому уходу за гениталиями (подмывание после каждого акта дефекации).
В первые месяцы жизни ребенка мочеиспускание носит непроизвольный характер, в 1,5 года ребенок должен мочиться произвольно.
Количество мочеиспусканий у детей первого года жизни составляет 10-20 раз в сутки, у детей 2-3 лет - 8-10 раз в сутки, у детей школьного возраста - 5-7 раз в сутки.
Количество выделяемой мочи зависит главным образом от количества выпитой жидкости. Способность произвольно регулировать мочеиспускание развивается к концу первого года жизни. На втором году жизни эта способность становится устойчивой, к 3-4 годам ребенок приучается контролировать свое мочеиспускание. Тем не менее, недержание мочи до 5 лет - это вопрос физиологической незрелости, и лишь после этого возраста - медицинская, в том числе и психологическая, проблема.
Периферическая кровь в процессе роста и развития ребенка также претерпевает большие изменения. Сразу после рождения кровь характеризуется повышенным содержанием гемоглобина и эритроцитов; их количество в первые дни после рождения снижается, и цифры стабилизируются: гемоглобин и количество эритроцитов соответственно на уровне 125-135 г/л и 4-5х1012/л. Для поддержания такого уровня гемоглобина и количества эритроцитов большое значение имеет характер питания, нарушение которого нередко служит причиной развития железодефицитной анемии.
Общее количество лейкоцитов у детей относительно постоянно. Резкие изменения претерпевает процентное соотношение отдельных форм лейкоцитов крови (лейкоцитарная формула), что связано в основном со становлением иммунной системы. После рождения почти 2/3 лейкоцитов представлены нейтрофилами. Затем количество нейтрофилов постепенно снижается, а содержание лимфоцитов нарастает, и к 5-му дню их число становится примерно одинаковым. После 5-го дня продолжается снижение уровня нейтрофилов и увеличение количества лимфоцитов, которые после 10-го дня жизни и до конца первого года составляют более половины всех форменных элементов крови. На втором году вновь наблюдается постепенное повышение количества нейтрофилов при снижении количества лимфоцитов.
В 5 лет их содержание становится одинаковым, а в последующие годы продолжает нарастать количество нейтрофилов. Клеточный состав крови меняется также при различных заболеваниях.
Свертывающая и противосвертывающая системы благодаря механизмам равновесия поддерживают кровь в жидком состоянии. Лишь у новорожденных детей отмечают снижение активности факторов свертывания. Это защитный механизм, который предохраняет ребенка в период рождения от тромбозов. К концу 1-го года жизни все показатели свертывающей и противосвертывающей систем крови приближаются к таковым у взрослых.
Эндокринные железы (железы внутренней секреции) вырабатывают вещества (гормоны), под действием которых происходит рост и развитие организма ребенка. Соматотропный гормон регулирует рост тела или увеличение отдельных его частей. Недостаток этого гормона приводит к задержке, а избыточная продукция - к усилению роста. При сниженной функции гипофиза рост ребенка прекращается не сразу после рождения, а к концу первого года жизни.
Гормоны щитовидной железы влияют на процессы обмена веществ в организме, в том числе на развитие центральной нервной системы. Недостаток этих гормонов при врожденном недоразвитии щитовидной железы приводит к задержке физического и психического развития ребенка.
Развитие эндокринных желез в детском возрасте происходит волнообразно. В определенные периоды роль и значение отдельных желез меняется. У детей первых лет жизни иногда при инфекционных заболеваниях развивается недостаточность коры надпочечников. Это связано с недоразвитием коркового вещества (коры) надпочечников. Эндокринная функция других желез (паращитовидные железы, поджелудочная железа) к моменту рождения развита достаточно.
В период полового созревания (10-15 лет) происходит перестройка деятельности эндокринных желез за счет увеличения продукции гормонов половых желез. Половое созревание мальчиков и девочек проходит в два периода, причем имеются четкие половые различия. У мальчиков препубертатный период (от 6 до 10-11 лет) характеризуется усилением синтеза андрогенов надпочечниками и формированием морфологических структур яичка. В пубертатный период (с 11-12 лет) под влиянием тестостерона формируются вторичные половые признаки.
У девочек в препубертатный период (от 6 до 9-11 лет) под влиянием гонадотропных гормонов усиливается рост фолликулов, увеличива-
ется синтез эстрогенов. В пубертатный период (с 11-12 лет) меняется архитектоника тела, развиваются молочные железы, меняется структура эндометрия, половых органов. У девушек период полового созревания может начинаться с 13-14 лет и заканчивается к 15-18 годам, у юношей - соответственно в 16-20 лет.
Отличительной особенностью полового созревания организма девочек служит достижение определенного уровня массы тела и степени жироотложения, которые предшествуют появлению менструации. Считается, что появление менархе связано с повышением массы тела до 48 кг, период юношеской стерильности завершается при массе тела 55 кг.
На функцию эндокринных желез оказывают влияние характер питания, различные заболевания, интоксикации и экологические факторы внешней среды.
Органы чувств обеспечивают связь организма ребенка с внешним миром. К ним относят зрение, слух, обоняние, вкус, осязание. От их деятельности зависит контакт ребенка с внешним миром. Зрение - сложный физиологический акт, включающий восприятие зрительных образов и их осознание. В первые 2-3 нед жизни ребенка наблюдается физиологическая светобоязнь. С 3 нед появляется способность к бинокулярной фиксации глаз на предметах. Со 2-го мес жизни ребенок следит за яркой крупной игрушкой, развивается конвергирующая способность глаз. После 3 мес взгляд ребенка становится осознанным, появляется эмоциональная реакция. В 5 мес ребенок воспринимает яркие тона, хорошо видит мелкие предметы. В 3 года ребенок обладает развитым цветовым зрением. Максимальная острота зрения наблюдается в 4 года. Наиболее интенсивный рост глаза у детей происходит от 1 года до 5 лет и заканчивается к 10-12 годам.
Новорожденный ребенок реагирует на громкие звуки. С 7-8 нед у ребенка возникает реакция слухового сосредоточения на звуках, с 3-4 мес он различает среди прочих звуков голос матери. Далее слух постепенно и постоянно совершенствуется.
Обмен веществ у детей имеет ряд особенностей, что требует постоянного внимания к построению режима питания и водного режима.
Известно, что рост ребенка связан с обеспечением организма полноценными белками. Около 1/5 прироста массы тела происходит за счет синтеза белка. Белки по сравнению с другими группами питательных веществ занимают важное место в пищевом рационе, поскольку не могут быть заменены ни жирами, ни углеводами. Поэтому ребенок должен постоянно получать белки с пищей. Оптимальным продуктом посоставу аминокислот является молоко, которое должно быть включено в рацион питания ребенка на протяжении всего детства. Полноценные белки содержатся и в таких продуктах, как мясо, рыба и др.
Важным показателем обмена белка является его количественное содержание в плазме крови. Общее содержание белка в плазме крови у детей, особенно раннего возраста, несколько ниже, а соотношение белковых фракций иное, чем у взрослых. На протяжении первых 6 мес в крови у детей содержится меньше γ-глобулинов, к которым относятся антитела. У детей 5-6 лет состав белков крови мало отличается от такового у взрослых.
Недостаток белка в рационе питания у детей вызывает тяжелые нарушения, сопровождающиеся снижением иммунитета к различным инфекционным заболеваниям, задержкой нервно-психического развития, роста и своевременного формирования эндокринной системы.
К липидам относятся разнородные по химическому строению вещества, которые объединяет способность к растворению в органических растворителях. Обмен веществ в организме человека протекает в водной среде, поэтому перенос липидов (жир) может происходить только в соответствующей транспортной форме с участием белка. В первые 6 мес жизни происходит накопление жира, а затем его содержание постепенно уменьшается. Этим в значительной мере объясняется внешний вид ребенка того или иного возраста. Состав жира, особенно в подкожной жировой клетчатке, у детей первого года жизни отличается от такового у взрослого человека. Жир имеет более высокую точку плавления. Поэтому при переохлаждении ребенка легко возникает его затвердение. Кроме того, лекарственные средства на масляной основе, введенные под кожу, долго не рассасываются и могут вызвать омертвение ткани (некроз). В связи с этим детям раннего возраста в инъекциях назначают только водорастворимые препараты.
Общее содержание липидов в крови новорожденных низкое. Оно повышается в течение первого года жизни почти в 3 раза. Меняется и состав липидов. Рацион питания кормящей женщины и продукты детского питания при необходимости искусственного вскармливания ребенка должны быть сбалансированы для создания оптимальных соотношений насыщенных и полиненасыщенных жирных кислот, количества жира, углеводов и белков.
Нарушения жирового обмена, связанные с отложением липидов в виде бляшек на стенках сосудов, в коже, наблюдаемые у взрослых, в детском возрасте встречаются значительно реже.
Углеводы являются основным источником энергии в организме. Новорожденные способны усваивать дисахариды (лактозу, сахарозу, мальтозу и др.), которые расщепляются в тонкой кишке специальными ферментами - дисахаридазами. Снижение активности этих ферментов вызывает диарею (понос), которая у детей раннего возраста быстро приводит к обезвоживанию и тяжелым расстройствам электролитного обмена в организме. После 5 мес дети уже способны хорошо усваивать полисахариды (крахмал, гликоген).
В основе обмена углеводов у человека лежит расщепление глюкозы, поэтому поступающие с пищей различные углеводы сначала превращаются в глюкозу. Врожденные нарушения этого механизма вызывают тяжелые заболевания. Важным показателем углеводного обмена является концентрация глюкозы в крови (гликемия). У детей содержание глюкозы в крови ниже, чем у взрослого человека, а введенная в кровь глюкоза быстрее подвергается усвоению. Нарушения углеводного обмена у детей возникают довольно часто.
Вода в организме ребенка при рождении составляет 3/4 массы его тела. После рождения содержание воды постепенно уменьшается, но даже у ребенка 5 лет оно выше, чем у взрослых. Жидкость в организме распределена неравномерно. У детей преобладает внеклеточная жидкость. Этим объясняется лабильность водного обмена у детей раннего возраста.
Высокий уровень внеклеточной жидкости, а также несовершенные механизмы фиксации жидкости в клетках и межклеточных структурах обусловливают развитие обезвоживания организма при различных инфекционных заболеваниях, нарушениях температурного режима, недостаточном поступлении воды с пищей. Дегидратация (потеря воды) сопровождается тяжелыми нарушениями общего состояния. У детей потребность в жидкости значительно выше, чем у взрослых. Данные о потребности детей в жидкости приведены в табл. 7.
Таблица 7.Ежедневная потребность детей в жидкости
