Критерии оценки функционального состояния почек. Основные методы исследования и их трактовка.
БОЛЕЗНИ ПОЧЕК
1. Общеклиническое исследование мочи – позволяет изучить ее физические свойства, химический состав, состав осадка, сделать бактериологический посев. Для исследования собирают среднюю порцию мочи после туалета наружных половых органов в чистую посуду. Основные показатели ОАМ:
а) прозрачность - в норме моча прозрачная; помутнение мочи может быть вызвано солями, клеточными элементами, слизью, бактериями и т. д.
б) цвет – зависит от концентрации мочи, колеблется от соломенно-желтого до янтарно-желтого; при сильном разведении или низкой относительной плотности моча на фоне ХПН, приема диуретиков моча бесцветная, при появлении в ней билирубина – зеленоватая или зелено-бурая, при макрогематурии – цвета мясных помоев или красная, при приеме амидопирина – красная и др.
в) запах – в норме нерезкий, специфический; при наличии кетоновых тел (ацетонемический криз) моча с запахом ацетона, при врожденных нарушениях метаболизма запах специфический (мышиный, кошачьей мочи, гниющей рыбы)
г) реакция – в норме кислая или слабокислая; при преобладании в рационе овощной диеты, приеме щелочных минеральных вод, после обильной рвоты, при гипокалиемии, при наличии фосфатных камней моча щелочная
д) удельный вес – в норме колеблется в широких пределах - от 1,001 до 1,040; удельный вес мочи повышается при глюкозурии, протеинурии и др., понижается при нарушении концентрационной способности почек; при относительной плотности мочи ниже 1,008 - гипостенурия; 1,008-1,010 - изостенурия; 1,010-1,030 - гиперстенурия.
е) химический состав – при исследовании ОАМ определяют, не содержатся ли в ней патологические составные части (белок – в норме до 0,033 г/л , глюкоза – в норме в следовых количествах, билирубин, уробилин, ацетон, гемоглобин, индикан).
ж) клеточные элементы:
1) лейкоциты - в норме при ОАМ находят до 1-3 лейкоцитов в поле зрения в виде небольших зернистых клеток округлой формы (нейтрофилов); при увеличении числа лейкоцитов свыше 20 – лейкоцитурия: нейтрофильная – при банальной инфекции мочевыводящих путей, пиелонефрите, туберкулезе почек, мононуклеарная – при ГН, интерстициальном нефрите, моноцитарная – при СКВ, эозинофильная – при аллергозах
2) эритроциты - в норме при ОАМ находят до 1-3 свежих или выщелоченных эритроцитов в поле зрения, при этом морфология эритроцитов зависит от осмолярности мочи; эритроцитурия (гематурия) может быть слабовыраженной – микрогематурия, когда эритроцитов до 200 в поле зрения и выраженной – макрогематурия, когда эритроцитов более 200 в поле зрения, а гематурия определяется даже при макроскопическом исследовании мочи
Для определения уровня гематурии применяют 3-х стаканную пробу: больной мочится последовательно в 3 сосуда; при кровотечении из мочеиспускательного канала гематурия наибольшая в 1-й порции, при кровотечении из мочевого пузыря и/или простаты - в последней порции, при других источниках кровотечения эритроциты распределяются равномерно во всех 3-х порциях.
3) цилиндры – белковые или клеточные образования канальцевого происхождения (слепки), имеющие цилиндрическую форму и различную величину; бывают гиалиновыми, зернистыми, восковидными, эпителиальными, эритроцитарными, лейкоцитарными и др.; в норме могут появиться при физической нагрузке, лихорадке, ортостатической протеинурии; при нефротическом синдроме обнаруживаются гиалиновые цилиндры, при тяжелых дегенеративных поражениях канальцев – зернистые, при гематурии почечного генеза – эритроцитарные.
з) соли в моче -соли выпадают в осадок при их большой концентрации; ураты (мочекислые соли) встречаются при лихорадке, физической нагрузке, больших потерях воды, лейкозе, нефролитиазе (при нефролитиазе также встречаются единичные кристаллы фосфорнокислого кальция и аморфных фосфатов в виде «крышек гробов», мочекислого аммония); оксалаты кальция в виде «конвертов» выделяются при подагре, мочекислом диатезе, интерстициальном нефрите
и) слизь – в норме в моче не встречается; обнаруживается при воспалительных заболеваниях мочевыводящих путей и дисметаболических нарушениях
2. Бактериологическое и бактериоскопическое исследования мочи –проводится при необходимости выяснения инфекционной природы патологии мочевыводящих путей; наличие бактерий в свежевыпущенной моче (бактериурия) наблюдается при воспалительных заболеваниях мочевыводящих путей и оценивается по количеству (мало, умеренно, много) и типу флоры (кокки, палочки); посев мочи дает возможность выявить вид возбудителя и его чувствительность к антибактериальным препаратам.
3. Количественные методы исследования мочи -используют при отсутствии патологической лейкоцитурии и эритроцитурии.
а) проба Аддиса-Каковского -соотношение лейкоцитов, эритроцитов, цилиндров – до 2 млн, 1 млн, 5 тыс. в суточном объеме мочи
б) проба Амбурже – соотношениелейкоцитов, эритроцитов, цилиндров – до 2000, 1000 и 20 в полученной за 1 мин моче
в) проба Нечипоренко -используют порцию утренней свежевыпущенной мочи из средней струи, соотношение лейкоцитов и эритроцитов - до 2000 и 1000 соответственно в 1 мл мочи
4. Функциональное исследование почек:
А) проба Зимницкого –функциональный тест для определения концентрационной способности почек, а также соотношения дневного и ночного диуреза; в течение суток собирается 8 трехчасовых порций мочи при произвольном мочеиспускании и водном режиме, к дневному диурезу относят порции, полученные с 9.00 до 21.00, к ночному – с 21.00 до 9.00; в норме дневной диурез значительно превышает ночной и составляет 2/3-3/4 от общего количества суточной мочи; никтурия (увеличение ночного диуреза) характерно для ХПН; определение относительных плотностей в каждой из 8 порций позволяет установить концентрационную способность почек, если ее максимальное значение 1,012 и менее (гипостенурия) или имеется ограничение колебаний относительной плотности в пределах 1,008-1,010 (изостенурия) – выраженное нарушение концентрационной функции почек
б) определение СКФ по клиренсу эндогенного креатинина (проба Реберга-Тареева)
Клиренс - условное понятие, характеризующееся скоростью очищения крови, определяется объемом плазмы, который целиком очищается почками от того или иного вещества за 1 мин, расчитывается по формуле: клиренс = концентрация тест в-ва в моче x величина минутного диуреза / концентрация тест-вещества в плазме.
в) проведение нагрузочных проб, определение концентрации в крови мочевины, индикана, остаточного азота, электролитов и др. методы функционального исследования
5. Специальные методы исследования почек:
а) обзорный снимок (рентгенограмма) –позволяет выявить размеры почек, их контуры, тени конкрементов (в основном из солей кальция)
б) внутривенная (экскреторная) урография с применением контрастных веществ (уротраста, верографина) - позволяет оценить анатомо-функциональные особенности почек и мочевых путей, уродинамику, проконтролировать динамику патологического процесса
в) цистоуретрография – используется для исследования нижних отделов мочевыделительной системы; позволяет оценить положение, форму, размер мочевого пузыря, его контуры, определить опухоль, инородное тело, камни, дивертикулы, уретроцеле, пузырно-мочеточниковый рефлюкс
г) ретроградная пиелография – позволяет изучить строение и функцию чашечно-лоханочной системы
д) почечная ангиография – позволяет выявить добавочные сосуды почек, их локализацию и распределение почечной паренхимы, зону кровоснабжения отдельных сосудов, кисту почки, диспластические изменения, сморщенность почки
е) радиоизотопная ренография – основана на свойстве канальцев почек избирательно извлекать йод-131- гиппурат из кровотока с последующим выведением его мочой, при этом накопление и выведение гиппурата регистрируются с помощью сцинтилляционных датчиков, устанавливаемых над областью почек, и представляются (суммируются) в виде 2-х кривых - ренограммы правой и левой почек;
ж) статическая сцинтиграфия почек (сканирование) - позволяет выявить образования в паренхиме (кисты, опухоли) и очаги деструкции
з) термография (тепловидение) - позволяет в ряде случаев судить об активном воспалительном процессе или злокачественном новообразовании
и) УЗИ почек и забрюшинного пространства - позволяет судить о размере, положении, форме, структуре и функциональном состоянии почек, исключить наличие камней, кист, опухолей, полостных отеков, оценить почечный кровоток
46. Острый гломерулонефрит: этиология, патогенез, клинические варианты, диагностика, принципы лечения.
Острый гломерулонефрит (ОГН) – острое двустороннее диффузное иммуновоспалительное заболевание почек с преимущественным поражением почечных клубочков, а также с вовлечением канальцев и (реже) интерстициальной ткани.
Этиология ОГН:
1) инфекции (80%):
а) бактериальные – нефритогенные штаммы (12, 49) β-гемолитического стрептококка группы А (80% всех инфекционных ОГН; ОГН возникает через 6-12 дней после тонзиллитов, скарлатины, фарингитов, отита, синусита), стафилококки и др.
б) вирусные – гепатит В, С, краснуха, герпес, аденовирус
в) паразитарные – малярия, шистосомоз, трихинеллез
2) токсические вещества (органические растворители, алкоголь, свинец, ртуть, ЛС: АБ, лазикс)
3) экзогенные неинфекционные антигены, действующие с вовлечением иммунных механизмов (прививки, сыворотки)
Предрасполагающие факторы: наследственная предрасположенность (HLA B12, DRw6, DRw4); повышенная семейная восприимчивость к стрептококковой инфекции; хронические очаги инфекции в организме; гиповитаминозы; охлаждение.
Патогенез пострептококкового ОГН:
1. Антигены нефритогенных штаммов стрептококков (эндострептолизин, стрептолизин-О, НАД-нуклеотидаза, дезоксирибонуклеаза В, гиалуронидаза) индуцируют выработку АТ, при этом часть АГ осаждается на базальной мембране клубочковых капилляров, а часть – циркулирует в крови.
2. Образовавшиеся АТ связывают АГ с образованием иммунных комплексов, в конечном счете фиксирующихся на базальной мембране клубочковых капилляров. Иммунные комплексы вызывают активацию системы комплемента, выделение хемотаксинов, привлечение нейтрофилов, что приводит к повреждение эндотелия и увеличению его проницаемости; также активируется фактор Хагемана, происходит агрегация тромбоцитов и отложение фибрина в капиллярах клубочков.
Морфологические формы ОГН: пролиферативный эндокапиллярный, пролиферативный экзокапиллярный, мезангиопролиферативный, мезангиокапиллярный, склерозирующий.
Клинические варианты ОГН:
а) классическая триадная: мочевой синдром + отечный синдром + артериальная гипертензия
б) бисиндромная форма: мочевой синдром + артериальная гипертензия ИЛИ нефротический синдром
в) моносиндромная форма: изолированный мочевой синдром (иногда выделяют также моносимптомные отечную, гипертоническую, гематурическую формы)
г) нефротический синдром.
Основные клинические синдромы:
а) мочевой синдром – протеинурия (от 1 до 3 г/л и более), эритроцитурия (микрогематурия – чаще, число эритроцитов от 5-15 до 50-100 в поле зрения, макрогематурия – реже, моча цвета «мясных помоев»), цилиндрурия (чаще гиалиновые цилиндры)
б) отечный синдром: отеки - ранний признак заболевания у большинства больных; располагаются преимущественно на лице («лицо нефритика»), бледные, плотные, теплые, следы от надавливания не характерны, появляются после ночи, исчезают обычно через 2-3 недели; в тяжелых случаях возникает экссудативные плеврит, перикардит, асцит (причина нефритических отеков – снижение СКФ)
в) артериальная гипертензия – ранний признак заболевания у большинства больных; АД может быть повышено до умеренных, реже - до высоких цифр (180/120 мм рт.ст. и выше), возможно развитие ОЛЖН (причина гипертензии - гиперволемия и увеличение ОПС сосудов при активации РААС)
г) нефротический синдром: 1) массивная протеинурия больше 3 г/сут 2) гипопротеинемия (55 г/л и меньше) с диспротеинемией 3) гиперхолестеринемия (из-за компенсаторного усиления синтеза ХС при гипопротеинемии)
4) выраженные стойкие гипопротеинемические отеки (на ногах в положении стоя, на спине в положении лежа, мягкие, оставляют следы от надавливания, появляются быстро, т.е. это не нефритические, а нефротические отеки)
Клиника классической триадной формы ОГН:
- острое начало заболевания, иногда с явления ОЛЖН или судорожного синдрома («церебральный дебют»)
- жалобы на выраженную слабость, жажду, головные боли, тошноту, рвоту, интенсивные боли в пояснице с обеих сторон (чаще вместо боли – чувство холода или тяжести в пояснице)
- характерна олигурия (иногда может быть и анурия с умеренной азотемией), моча цвета «мясных помоев», протеинурия
- артериальное давление в пределах 140-160/90-110, иногда выше 180/120 мм рт.ст., но снижается сравнительно быстро
- быстро появляются отеки на лице, веках, туловише, сопровождаются бледностью и сухостью кожи; могут быть «скрытые» отеки, определяемые при взвешивании больного
Диагностика ОГН:
1. Лабораторные методы исследования:
1) ОАК: снижение уровня гемоглобина (из-за гемодиллюции), умеренное повышение СОЭ
2) БАК: гипопротеинемия с диспротеинемией (гипоальбуминемия, преобладание a2- и реже g-глобулинов), гиперлипидемией (проявления нефротического синдрома); снижение концентрации СН50 (отражает гемолитическую активность комплемента) и С3-компонента комлемента; повышение мочевины и креатинина (при наличии ОПН)
3) ОАМ: протеинурия, гематурия; относительная плотность мочи не снижена
4) анализ мочи по Нечипоренко: гематурия (микро- или макро-), эритроцитарные цилиндры
5) анализ мочи по Зимницкому: сохранение концентрационной функции почек
6) проба Реберга-Тареева: снижение СКФ
7) определение суточной протеинурии
2. Иструментальные методы исследования:
1) УЗИ почек: размеры органа не изменены или слегка увеличены, ткань отечна, чашечно-лоханочная система не изменена
2) мазок из зева – для выявления стрептококков
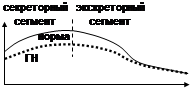 3) изотопная ренография – в/в вводится гиппуран, меченый йодом, который избирательно накапливается в почках и выводится только через них, затем ставится 2 датчика на поясницу и 1 – на область сердца; кривая состоит из двух отрезков: секреторный сегмент говорит о работе клубочков и их способности захватывать из крови гиппуран, экскреторный – о работе канальцев и собирательных трубочек; при ГН снижена почечная секреция, поэтому первый отрезок расположен ниже нормы.
3) изотопная ренография – в/в вводится гиппуран, меченый йодом, который избирательно накапливается в почках и выводится только через них, затем ставится 2 датчика на поясницу и 1 – на область сердца; кривая состоит из двух отрезков: секреторный сегмент говорит о работе клубочков и их способности захватывать из крови гиппуран, экскреторный – о работе канальцев и собирательных трубочек; при ГН снижена почечная секреция, поэтому первый отрезок расположен ниже нормы.
3) почечная биопсия – для морфологической верификации диагноза и подбора оптимального лечения.
Исходы ОГН: а) полное выздоровление б) летальный исход (чаще при осложнениях – эклампсии, ОЛЖН) в) переход в хроническое течение (1/2-1/3 всех случаев)
Принципы лечения ОГН:
1. Госпитализация в нефрологический стационар (4-8 недель), при выраженных отеках, АГ, значительных изменениях в моче – постельный режим (вплоть до улучшения состояния, но минимум 2 недели); диета № 7 (бессолевая): ограничение соли, ограничение потребления воды (суточный диурез + 400 мл), ограничение белков; ежедневный контроль выпитой и выделенной жидкости, контроль АД
2. Воздействие на стрептококковую инфекцию при высоких титрат антистрептококковых АТ и/или четкой связи ОГН с перенесенной стрептококковой инфекцией – бензилпенициллин по 1 млн – 2 млн ЕД/сут в/м 7-10 дней.
3. Подавление аутоиммунных реакций: при затянувшемся ОГН, наличии нефротического синдрома – ГКС (преднизолон 50-60 мг/сут 1,0-1,5 мес. с последующим постепенным снижением дозы), при неэффективности или противопоказании к ГКС – цитостатики.
4. Снижение свертывающей активности крови – рекомендуется при нефротическом синдроме (гепарин)
5. Диуретики – при выраженных отеках: фуросемид 20-80 мг 1 раз/сут
7. Лечение АГ: медикаментозная терапия показана при неэффективности диеты и постельного режима (ингибиторы АПФ, бета-блокаторы, блокаторы кальциевых каналов)
8. Санаторно-курортное лечение – показано не ранее, чем через 6 мес. после ОГН (приморские курорты).
Профилактика обострений гломерулонефрита:
1) лица, перенесшие ОГН, ставятся на диспансерный учет; обязательно проводится санация очаговой инфекции (особенно в миндалинах!)
2) противопоказана работа, связанная с переохлаждением, во влажной среде
3) лицам, страдающим аллергическими заболеваниями (крапивница, БА) противопоказаны профилактические вакцинации
47. Хронический гломерулонефрит: этиология, патогенез, клинические и морфологические варианты, диагностика, исходы, принципы лечения.
Хронический гломерулонефрит (ХГН) – группа длительно протекающих (не менее 1 года) иммунновоспалительных заболеваний почек, разных по происхождению и морфологическим проявлениям, характеризующихся первичным поражением клубочкового аппарата почек с последующим развитием гломерулосклероза и ХПН.
Этиология ХГН:
1) следствие не излеченного или своевременно не диагностированного ОГН
Предрасполагающие факторы для хронизации ОГН: наличие в организме и обострение очагов стрептококковой инфекции; повторные охлаждения (особенно влажный холод); неблагоприятные условия труда и быта; травмы; злоупотребление алкоголем и др.
2) длительно существующие очаги инфекции любой локализации (первично-хронический ГН)
3) продолжительное воздействие на почки ряда химических агентов (ЛС)
4) вакцинация (у предрасположенных к иммунокомплексным заболеваниям лиц)
Патогенез ХГН:
Аналогичен патогенезу ОГН (см. вопрос 50), но при этом макрофагальная реакция организма оказывается недостаточной и отложившиеся иммунные комплексы не удаляются из тканей почки, что приводит к хроническому течению воспалительного процесса.
Патоморфология ХГН: воспаление клубочков (инфильтрация клетками воспаления); очаговая или диффузная пролиферация мезангиальных, эпителиальных или эндотелиальных клеток.
Морфологические варианты ХГН:
1. Невоспалительные:
а) минимальные изменения клубочков – гистологические изменения клубочков выявляются лишь при электронной микроскопии, при световой они кажутся интактными; клинически выраженный нефротический синдром с массивными отеками; очень эффективны ГКС (отеки могут исчезнуть за первую неделю терапии); благоприятный прогноз (ХПН развивается редко)
б) фокально-сегментарный гломерулосклероз (ФСГС) – гистологически в части клубочков – склероз отдельных капиллярных петель; характерен для ВИЧ-инфекции, парентерального введения наркотиков; клинически - персистирующая протеинурия или нефротический синдром в сочетании с эритроцитурией и АГ; течение прогрессирующее, прогноз серьезный (один из самых неблагоприятных морфологических вариантов)
в) мембранозный (мембранозная нефропатия) – гистологически диффузное утолщение стенок капилляров клубочков с их расщеплением и удвоением, массивные отложения ИК на базальной мембране; часто ассоциирован с ВГВ; клинически – протеинурия или нефротический синдром; течение относительно благоприятное
2. Воспалительные:
а) мезангиопролиферативный – гистологически пролиферация мезангиальных клеток, расширение мезангия, отложение ИК в мезангии и под эндотелией; клинически – преимущественно протеинурия и/или гематурия, реже – нефротический синдром и АГ; течение относительно благоприятное.
Болезнь Берже (IgA-нефропатия) - мезангиопролиферативный ГН с отложением в клубочках IgA – самая распространенная причина ХПН (особенно у мужчин 10-30 лет); чаще заболевают дети; клинически - эпизодическая гематурия, совпадающая по времени ОРВИ, легкая протеинурия, гипертензия, очень редко - нефротический синдром; в сыворотке крови характерно повышение уровня IgA.
б) мезангиокапиллярный – гистологически выраженная пролиферация мезангиальных клеток с их проникновением в клубочек, удвоение базальной мембраны; может быть связан с ВГС, с криоглобулинемией; клинически – протеинурия, гематурия, часто – нефротический синдром и АГ; неблагоприятный вариант с прогрессирующим течением и развитием ХПН
в) фибропластический – гистологически склероз мезангия, сосудистых петель клубочков с образованием множественных сращений между петлями капилляров и листками капсулы клубочка; клинически – нефротический синдром и АГ; неблагоприятный прогноз (чаще встречается в исходе других ХГН – терминальный нефрит)
Клинические варианты ХГН:
а) латентная форма (с изолированным мочевым синдромом, до 50%) – клинически имеются лишь изменения ОАМ (протеинурия до 2-3 г/сут, незначительная эритроцитурия), редко – мягкая АГ; течение медленно прогрессирующее (ХПН через 30-40 лет)
б) нефротическая форма (20%) – проявляется нефротическим синдромом, часто сочетается с эритроцитурией и/или АГ
в) гипертоническая форма (20%) – клинически выраженная АГ (АД 180/100-200/120 мм рт.ст. с колебаниями в течение суток; гипертрофия левого желудочка, акцент II тона над аортой; изменения глазного дна и других органов-мишеней) при минимальном мочевом синдроме
г) смешанная форма (нефротическая + гипертоническая, до 7%)
д) гематурическая форма (до 3%) – клинически постоянная микрогематурия, нередко с эпизодами макрогематурии, слабовыраженной протеинурией (не более 1 г/сут)
Диагностика ХГН основана на выявлении ведущего синдрома – изолированного мочевого, нефротического, синдрома АГ (особенно с повышением диастолического АД) клинически и с помощью лабораторных исследований мочи (как при ОГН).
Для морфологической верификации диагноза, подбора оптимальной терапии и прогноза – пункционная биопсия почек (противопоказана при единственно функционирующей почке; гипокоагуляции; правожелудочковой недостаточности; подозрении на тромбоз почечных вен; гидро- и пионефрозе; поликистозе почек; аневризме почечной артерии; нарушении сознания; подозрении на злокачественное новообразование)
Прогноз ХГН определяется его морфологической формой, в исходе болезни - ХПН из-за прогрессирования гломерулосклероза с развитием вторично-сморщенной почки.
Лечение ХГН:
1. Диета: нефротическая и смешанная форма – NaCl не более 1,5-2,5 г/сут, пищу не солить, животный белок 1-1,5 г/кг; при гипертонической форме – умеренно ограничить NaCl до 3-4 г/сут при нормальном содержании в диете белков и углеводов; при латентной форме - питание без существенного ограничения, полноценное, разнообразное, богатое витаминами, но без раздражающих продуктов. NB! Длительная безбелковая и бессолевая диета не предупреждает прогрессирования нефрита и плохо отражается на общем состоянии больных.
2. Для подавления активности процесса при серьезных формах заболевания - иммуносупрессивная терапия:
а) ГКС – преднизолон в высоких (1-2 мг/кг/сут) или умеренно высоких (0,6-0,8 мг/кг/сут) дозах перорально в 2-3 приема или однократно утром длительно (1-4 мес) с последующим медленным снижением дозы; возможен альтернирующий режим (через день однократно утром двойная суточная доза); при высокой активности почечного воспаления для быстрого достижения очень высоких концентраций ГКС в плазме показана пульс-терапия.
б) цитостатики – показаны при активных формах ХГН с высокой вероятностью прогрессирования, при противопоказаниях, отсутствии эффекта или появлении побочных эффектов от ГКС - алкилирующие агенты (циклофосфамид 1,5-2 мг/кг/сут, хлорбутин 0,1-0,2 мг/кг/сут), антиметаболиты (азатиоприн); обладают рядом побочных эффектов, самые тяжелые - супрессия костного мозга, присоединение инфекции, недостаточность гонад.
в) циклоспорин А (начальная доза 3-4 мг/кг/сут) – показан при ХГН с минимальными изменениями клубочков, фокальном сегментарном гломерулосклерозе
Варианты пульс-терапии ГКС и цитостатиков при ХГН:
1) пульс-терапия метилпреднизолоном – до 20 мг/кг в/в капельно на 400 мл физраствора с 10.000 ЕД гепарина (т.к. ГКС вызывают гиперкоагуляцию) 2-3 дня, повторить 3-4 раза с интервалом 10 дней
2) пульс-терапия циклофосфамидом - 10-20 мг/кг 1 раз в 4 недели с повторением от 6 до 12-14 пульсов
3) пульс-терапия метилпреднизолоном и циклофосфамидом в тех же дозах с интервалом 10-14 дней с повторением 2-4 раза и с последующим введением только циклофосфамида от 6 до 12 пульсов.
3. Неиммунная нефропротективная терапия – доказана эффективность 4-х методов:
а) ИАПФ и/или блокаторы рецепторов к ангиотензину – снижают давление в приводящих и отводящих артериолах, что является профилактикой гломерулосклероза
б) гепарин (20000 ЕД п/к минимум 3 недели под контролем свертывающей системы)
в) дипиридамол (150-200 мг/сут в течение 3-9 месяцев)
г) статины (15 мг/сут) для борьбы с гиперхолестеринемией и атеросклерозом
Диспансеризация – пожизненно: при латентной и гематурической форме 2 раза/год, при гипертонической форме 1 раз в 1-3 мес., при нефротической и смешанной форме – ежемесячно или 1 раз в 2 мес (выполняется весь объем клинико-лабораторного исследования). При обострении ХГН – временная нетрудоспособность 25-45 дней в зависимости от тяжести течения.
48. Тубуло-интерстициальный нефрит: причины развития, клиника, диагностика, лечение. Медико-социальная экспертиза. Реабилитация.
Тубулоинтерстициальный нефрит (ТИН) – мультифакториальное не бактериальное заболевание почек с преимущественным поражением тубулоинтерстициальной ткани, отличное от гломеруло- (не поражаются почечные клубочки) и пиелонефрита (отсутствует инфекция).
Классификация ТИН: острый и хронический; иммунный и неиммунный.
Этиология ТИН:
а) прием ЛС (антибиотики, сульфаниламиды, НПВС, барбитураты, каптоприл, циметидин, диуретики, аллопуринол)
б) интоксикация этанолом, этиленгликолем, ртутью, свинцом, кадмией и др.
в) лечение вакцинами и сыворотками, белковыми препаратами
г) гиперурикемия (при подагре, псориазе, саркоидозе, лимфопролиферативных заболеваниях)
д) гипероксалатурия (при избытка оксалатов и аскорбиновой кислоты в пище, наследственном оксалозе)
г) иногда причину установить не удается (идиопатический ТИН)
Патогенез ТИН.
Развивается реакция на ЛС и др. чужеродные вещества в виде отека, гранулематозной инфильтрации интерстиция почек, сдавления канальцев и сосудов, дистрофических изменений в канальцах вплоть до очаговых некрозов.
Клиническая картина ТИН складывается из проявлений нарушений канальцевых функций:
Общие признаки ТИН:
- на фоне приема ЛС (95% всех ТИН) у больного внезапно могут появиться: отеки, гипертензия, умеренная селективная (экскреция белков с низкой молекулярной массой) протеинурия, микрогематурия, абактериальная лейкоцитурия
- характерна полиурия со сниженным удельным весом мочи
- характерны электролитные сдвиги – гипокалиемия и гипонатриемия
Для острого ТИН типично острое начало с лихорадкой, иногда болями в пояснице, кожными проявлениями (геморрагические и уртикарные сыпи), эозинофилией и анемией (особенно при ТИН лекарственного генеза), полиурией, микрогематурией.
Для хронического ТИН типично постепенное нарастание изменений водно-электролитного баланса, расстройств концентрационной функции почек, анемии.
Чаще всего из ТИН встречается анальгетическая нефропатия (как результат длительного потребления комбинации анальгетиков, обычно фенацетина и ацетилсалициловой кислоты) - болеют обычно женщины с головной болью, анемией и симптомами нарушения функций ЖКТ, функция почек стабилизируется с полным прекращением приема медикаментов.
Диагностика ТИН:
1. Выявление провоцирующего фактора.
2. Лабораторные данные:
а) ОАК: эозинофилия (типичный признак), анемия
б) ОАМ: преобладают эритроциты (микрогематурия), возможна абактериальная лейкоцитурия, слабо выраженная селективная протеинурия; полиурия со сниженным удельным весом мочи
в) белково-ферментные исследования мочи (соотношение уровней a1-макроглобулина и концентрации N-ацетил-b-D-глюкозаминидазы позволяет оценить наличие и степень повреждения ткани почки)
г) БАК: гипокалиемия, гипонатриемия
3. Инструментальные данные: УЗИ почек (уменьшение длины обеих почек в сочетании с неровностью контуров, кальцификацией сосочков), биопсия почек (отек и инфильтрация интерстиция, изменения канальцев и интактные клубочки)
Лечение ТИН:
1. Отмена ЛС, вызвавшего заболевание – при этом функции почек обычно восстанавливаются, а большинство больных выздоравливает; при повторном применении данного ЛС не исключена хронизация
2. Максимальное исключение других ЛС
3. Антигистаминные препараты (димедрол, пипольфен, фенкарол и др.)
4. При наличии полиурии и интоксикации – в/в капельно 5% р-р глюкозы, р-р Рингера, реополиглюкин, гемодез, коррекция электролитного обмена
5. При остром ТИН - ГКС (преднизолон 20-30 мг/сут несколько недель с постепенным снижением дозы) с антикоагулянтами (гепарин) и антиагрегантами (курантил).
6. При развитии ХПН показана трансплантация почки
МСЭ: общие сроки ВН от 12-16 дней при легкой форме до 30-45 дней при тяжелой форме ТИН.
Реабилитация: направлена в первую очередь на устранение действия этиологического фактора + общеукрепляющие мероприятия, повышающие резистентность организма.
