Коррекция удвоения матки путем гистероскопического иссечения перегородки
ЭЛЕКТРОПЕТЛЕЙ
У пациенток, страдающих невынашиванием беременности, при гистеросальпингографии иногда обнаруживают перегородочную форму удвоения матки. В таких случаях иссечение перегородки часто способно решить проблему и способствовать благополучному вынашиванию беременности.
До появления гистероскопической оперативной техники и инструментария для проведения таких операций требовалось вскрытие брюшной полости и полости матки (операции Jones, Strassman, Tompkins). С введением в практику метода оперативной гистероскопии появились новые возможности лечения, позволяющие отказаться от лапаротомии и способствующие более быстрому выздоровлению и уменьшению сроков госпитализации.
Физиологические последствия.Предполагается, что причиной невынашивания при наличии
МЕТОДИКА:
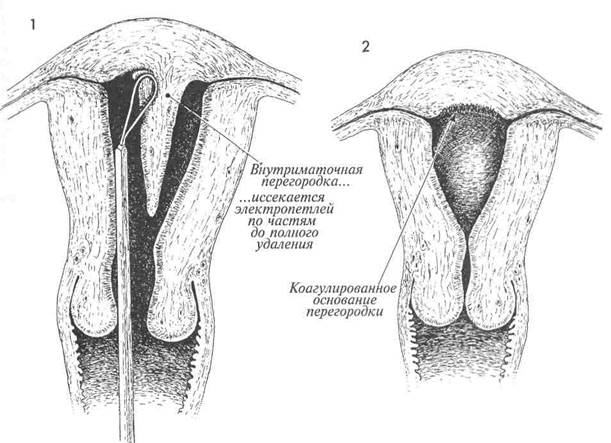
1 После расширения цервикального канала гистероскоп введен в полость матки. Через операционный канал гистероскопа проведена электропетля. Полость матки расширена раствором Ringer и 5% раствором глюкозы. Электроскальпель устанавливают в смешанный режим (резания и коагуляции). Гистероскоп продвигают вглубь матки вдоль перегородки. К месту соединения тканей перегородки и эндометрия подводят электропетлю. Следует определить местонахождение внутренних отверстий маточных труб и начинать иссечение медиаль-нее этих зон. Постепенно коагулируя и иссекая электропетлей основание перегородки, хирург в итоге удаляет ее целиком.
внутриматочной перегородки является недостаток нормального эндометрия, обеспечивающего питание формирующейся плаценты. После удаления перегородки восстанавливается количество полноценного эндометрия и, соответственно, питание плаценты.
Предупреждение.При проведении электро-эксцизии перегородки может развиться значительное кровотечение. Возможны перфорация матки и повреждения мочевого пузыря или прилегающих отделов кишечника, но это случается редко. Наполнение и растяжение полости матки раствором 5% глюкозы в растворе Ringer улучшает визуализацию и уменьшает кровоточивость, что позволяет точно выполнять иссечение перегородки и коагулировать кровоточащие сосуды.
Основание перегородки тщательно коагулируют во избежание последующего кровотечения.
222
223
ОПЕРАЦИЯ MANCHESTER
Эта операция была предложена для женщин, страдающих опущением матки второй и третьей степени в сочетании с цистоуретроцеле. Если одновременно имеется тяжелое недержание мочи, то данная операция может сочетаться с операцией по Kelly (сужение путем дупликации маточно-пузырного сфинктера). Достоинства операции Manchester следующие: не требуется вскрытие брюшной полости, сокращается время операции и послеоперационный период менее продолжительный и болезненный. По этим причинам операция является оптимальной для более пожилых пациенток, не имеющих другой патологии матки.
Цель операции состоит в устранении цистоуретроцеле и репозиции матки внутрь малого таза.
Физиологические последствия.Еще одним важным последствием операции является изменение угла расположения матки в малом тазу. Это связано со смещением кардинальных и крестцово-маточных связок к передней поверхности нижнего сегмента матки, который при этом отходит кзади. Таким образом, ось матки поворачивается и дно матки наклоняется вперед.
Предупреждение.Для предотвращения ранения мочевого пузыря его следует хорошо отделить от нижнего маточного сегмента и с помощью ретрактора отвести в сторону вместе с мочеточником.
225
 ОПЕРАЦИЯ MANCHESTER
ОПЕРАЦИЯ MANCHESTER
(ПРОДОЛЖЕНИЕ)
МЕТОДИКА:
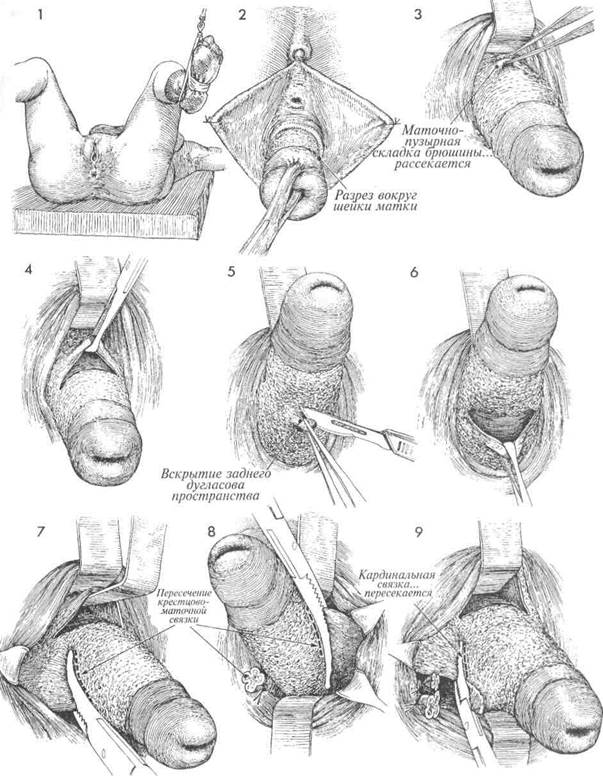
1 Пациентка лежит на спине в положении для камнесечения. Выполняют тщательное ис-следование органов малого таза. Мочевой пузырь не катетеризируют, поскольку, когда он наполнен, его легче обнаружить и безопаснее выделить.
Малые половые губы, если они мешают, следует отвести в стороны и фиксировать швами. Шейку матки захватывают за переднюю губу щипцами и оттягивают книзу. При этом обнажается переходная складка между влагалищем и шейкой, по которой делают круговой разрез. Мочевой пузырь острым и тупым путем отсепаровывают от нижнего сегмента матки вверх до маточно-пузырной складки.
Мочевой пузырь отводят ретрактором для обнажения маточно-пузырной складки брюшины, которую приподнимают и вскрывают.
Вскрывают переднее дугласово пространство. В него вводят палец, которым исследуют дно матки и придатки.
Во вскрытое переднее брюшинное пространство введен ретрактор, поднимающий вверх мочевой пузырь и мочеточники. Шейка матки повернута кпереди и обнажено заднее дугласово пространство. Брюшина этого пространства приподнята и вскрыта.
Раскрыто заднее брюшинное пространство. В него можно ввести палец и исследовать матку и придатки.
Для большей наглядности показаны два ретрактора: верхний приподнимает влагалище и мочевой пузырь, а нижний раскрывает переднее дугласово пространство. Верхний ретрактор удаляют, а нижним мочевой пузырь и мочеточники отводят в сторону от операционного поля. Еще одним ретрактором открывают боковой свод влагалища. Шейку матки отводят в противоположную этому своду сторону, обнажая крестцово-маточные и кардинальные связки. До наложения зажима на эти связки в заднее дугласово пространство надо ввести палец и убедиться, что там нет толстой кишки. Зажим на связки следует накладывать сразу же рядом с краем нижнего сегмента, так чтобы концы зажима также захватывали часть тканей сегмента. Крестцово-маточную связку и небольшую часть кардинальной связки захватывают зажимом и пересекают (пунктирная линия). Культю перевязывают синтетической рассасывающейся нитью 1/0.
Ретракторы введены в переднее и заднее дугласово пространство. Еще два ретрактора располагаются по левой стенке влагалища. Шейку матки отводят вправо и слегка вперед, открывая левую крестцово-маточную связку. Связку захватывают зажимом, пересекают и перевязывают синтетической рассасывающейся нитью 2/0.
В зависимости от длины шейки матки, для ее удаления может потребоваться наложение нескольких зажимов. Мочевой пузырь и мочеточники продолжают при этом отводить вверх при помощи ретрактора. Небольшой участок кардинальной связки захвачен зажимом, пересечен и перевязан синтетической рассасывающейся нитью 2/0.
226
227
ОПЕРАЦИЯ MANCHESTER
(ОКОНЧАНИЕ)
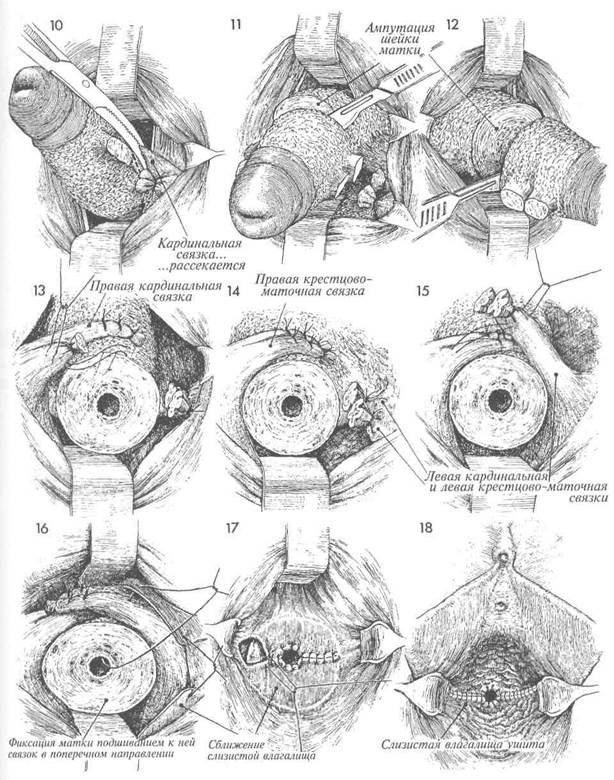
10 Кардинальная связка с противопо- ложной стороны также захвачена за- жимом, пересечена и перевязана.
11 Лучше всего удалять шейку матки на уровне нижнего маточного сегмента, и хирург должен определить размер удаляемого сегмента шейки матки.
12 Передним ретрактором отводят мо-чевой пузырь и мочеточники, задним ретрактором — прямую кишку. Шейку матки оттягивают вниз и отсекают скальпелем на уровне нижнего маточного сегмента.
13 Отсекая шейку матки, надо стремить- ся держать скальпель под углом, а не перпендикулярно к поверхности, чтобы плоскость среза имела форму конуса. В дальнейшем это облегчит закрытие нижнего маточного сегмента слизистой влагалища. Нижний маточный сегмент отводят кзади; кардинальные и крестцово-маточные связки подводят к его передней поверхности, располагают поперек и фиксируют к сегменту узловыми синтетическими рассасывающимися швами нитью 1/0. Мочевой пузырь и мочеточники отводят вверх от операционного поля с помощью ретрактора.
14 Правые кардинальная и крестцово-маточная связки уже фиксированы швами на нужном месте. Те же связки слева подготовлены для аналогичной процедуры.
Левые кардинальную и крестцово- маточную связки фиксируют швами поверх правых связок, формируя прочный связочный бандаж впереди нижнего маточного сегмента, который отводят кзади, а дно матки при этом смещается кпереди. Таким образом, ось матки меняет свое направление в канале малого таза.
| 16 |
В большинстве случаев опущение матки второй или третьей степени сочетается с выраженным цистоурет-роцеле. Поэтому следует одновременно произвести стандартную переднюю пластику (см. раздел 2, стр. 42).
После выполнения передней пластики нижний маточный сегмент закрывают слизистой влагалища путем наложения на нее узловых швов синтетической рассасывающейся нитью 1/0.
17 Ряд узловых синтетических рассасы-вающихся швов накладывают на сли- зистую влагалища до противоположной стороны.
18 После окончания операции виден открытый для оттока маточных выделений канал, ведущий в полость матки.
Если выполнялась передняя пластика и пластика по Kelly, то в мочевой пузырь на 4—5 дней следует ввести катетер Foley. Если нет — в катетеризации нет необходимости.
228
229
