Противоаритмические средства, применяемые при тахиаритмиях
Антиаритмические средства
Антиаритмические ЛС применяют для устранения или предупреждения нарушений ритма сердечных сокращений, обусловленных изменением хотя бы одной из функций сердца: автоматизма, возбудимости или сократимости с последующим нарушением сократимости. Ритм деятельности сердца зависит от многих параметров, характеризующих функцию миокарда и проводящей системы сердца. Деятельность проводящей системы регулируется Na+К+-«насосом», участвующим в обмене ионов Na+, К+, Mg2+, Ca2+ в кардиомиоцитах.
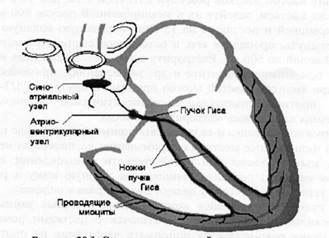
Строение проводящей системы сердца
Физиологическим водителем ритма сердца в норме является синусный узел, расположенный в стенке правого предсердия. От синусного узла импульсы передаются на атриовентрикулярный узел, далее на пучок Гиса и его ветви, затем на волокна Пуркинье. Эти образования представляют собой проводящую систему сердца. По ней импульсы достигают мышечных волокон желудочков, которые синхронно сокращаются.
Электрические свойства миокардиальных клеток характеризует потенциал действия (ПД). Последний определяется функционированием ионных каналов, пропускающих через мембрану кардиомио-цитов строго определённые ионы с определённой скоростью. При этом ионный канал может находиться в трёх состояниях: активации (готовность пропускать ион), инактивации (канал в данный момент проводит ион и закрыт для приёма нового иона) и покоя (восстановление после окончания проведения иона).
Характеристика ионных токов в различные фазы ПД.
• Фаза 0 — быстрая деполяризация клеточной мембраны, связанная с быстрым входящим током ионов натрия через натриевые каналы.
• Фаза 1 — короткий начальный период реполяризации, вызванный в основном выходящим из клетки током ионов калия.
• Фаза 2 — период медленной реполяризации, обусловленный в основном медленным движением ионов кальция внутрь клетки через кальциевые каналы.
В период между фазой 0 и до окончания фазы 2 и в начальный период 3-й фазы клетки не отвечают на возбуждающие стимулы (абсолютный рефрактерный период). В этот отрезок времени даже достаточно сильный стимул не вызывает распространение возбуждения. Период, в течение которого не удается вызвать распространяющееся возбуждение, определяют как эффективный рефрактерный период (ЭРП). Величина эффективного рефрактерного периода зависит от продолжительности потенциала действия и поэтому определяется скоростью 3-й фазы (скоростью реполяризации).
• Фаза 3 — период быстрой реполяризации, во время которой ионы калия перемещаются из клетки.
• Фаза 4 — полная реполяризация, или потенциал покоя. Во время этой фазы ионы калия поступают внутрь клетки, а ионы натрия и кальция перемещаются из клетки. (Рис.32).
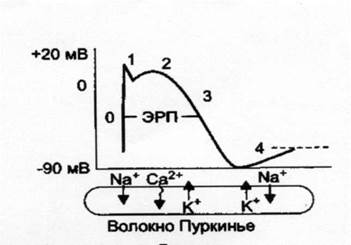
Потенциал действия волокна Пуркинье
ЭРП – эффективный рефрактерный период
В зарождении потенциала действия миокарда основную роль играет быстрый входящий ток ионов Na+, возникающий при поступлении импульса.
Активирующее (ускоряющее) влияние на медленную деполяризацию мембраны, возникновение импульса и связанные с этим процессом функции миокарда (автоматизм, проводимость, возбудимость, сократимость) оказывает симпатическая иннервация (через β1-адренорецепторы); тормозит автоматизм синусного узла и атриовентрикулярную проводимость, ослабляет сократимость предсердий – парасимпатическая (через М2-холинорецепторы).
В основе патогенеза разнообразных тахиаритмий лежат два самостоятельных механизма или их сочетание:
1) нарушения образования импульсов в результате возросшего автоматизма. С этим механизмом может быть связано появление предсердных и желудочковых экстрасистолий, пароксизмальной тахикардий, фибрилляции желудочков.
2) нарушения проведения импульсов. По такому типу возникают пароксизмальная тахикардия предсердий, трепетание предсердий, пароксизмальная тахикардия желудочков.
Наиболее общими непосредственными причинами нарушений ритма являются местные нарушения электролитного обмена (дефицит К+ и Mg2+, избыток Na+ и Ca2+), возникающие в миокарде под влиянием гипоксии, воспалительного процесса, токсического повреждения, повышения тонуса симпатической иннервации, избытка гормонов щитовидной железы и др.
Формы нарушения ритма сердца:
1. Синусовая тахикардия: ритм правильный, частый (частота сердечных сокращений в пределах 100-180 ударов в минуту). Возникает как реакция на различные стрессовые факторы (волнение страх, физическая нагрузка); патологические состояния (лихорадка, гипотония, тиреотоксикоз и др.).
2. Синусовая брадикардия - снижение частоты сердечных сокращений менее 60 ударов в минуту. Причины - повышение внутричерепного давления, микседема, передозировка сердечных гликозидов, бета-адреноблокаторов.
3. Экстрасистолия - это преждевременное сокращение всего сердпа или отельных его камер, вызванное возбуждением из эктопического очага. Экстрасистолия встречается при любых заболеваниях сердца.
4. Пароксизмальная тахикардия (пароксизмальный приступ) - внезапное увеличение частоты сердечных сокращений более 130 ударов в минуту. Пароксизмы наджелудочковой тахикардии возникают по механизму повторного возбуждения в синусном узле, в атрио-вентрикулярном узле и в миокарде предсердий, или повышенного автоматизма клеток проводящей системы в предсердиях.
5. Мерцательная аритмия - «бред сердца». Мерцание предсердий обусловлено подергиванием отдельных мышечных пучков, т.е. полная дезорганизация деполяризации предсердий. Эффективные сокращения предсердий отсутствуют Частота сокращения желудочков при мерцательной аритмии может достигать 200 ударов в минуту Причины мерцательной аритмии: атеросклероз, инфаркт миокарда, гипертоническая болезнь, пороки сердца и т. д.
6. Нарушение проводимости,которое выражается в различных «блокадах» сердца.
Противоаритмические средства, применяемые при тахиаритмиях
По механизму их противоаритмического действия выделяются несколько групп.
| Средства, применяемые при тахикардиях | ||||
| Блокаторы натриевых каналов | β-адрено- блокаторы | Блокаторы калиевых и натриевых каналов | Антагонисты кальция | Препараты калия и магния |
| Хинидин Прокаинамид Аймалин Лидокаин Фенитоин Этацизин Морацизин Пропафенон Аллапинин | Пропранолол Надолол Метопролол Атенолол | Амиодарон Бретилий Соталол | Верапамил Дилтиазем | Калия хлорид Калия оротат Калия и магния аспарагинат |
Лекарственные средства 1 класса –
мембраностабилизирующие средства (блокаторы натриевых каналов)
Основной механизм действия – селективное блокирование натриевых каналов. Это приводит к снижению максимальной скорости деполяризации и удлинению рефрактерного периода предсердий и желудочков и прерыванию волны повторного входа возбуждения.
Несмотря на то, что все антиаритмические препараты I класса имеют принципиально общий механизм действия (блокада быстрых натриевых каналов), они различаются между собой выраженностью влияния на ПД и рефрактерный период, что и лежит в основе их подразделения на подклассы:. ЛС 1а класса умеренно удлиняют ПД и рефрактерный период, lb класса не влияют на ПД или укорачивают его, 1с класса не влияют на рефрактерный период и замедляют проведение.
1а класса Хинидина сульфат замедляет проводимость в предсердиях и желудочках, уменьшает возбудимость миокарда. Эффективен при наджелудочковых и желудочковых аритмиях. Обладает альфа-адреноблокирующим действием и вызывает расширение периферических сосудов.
Побочные эффекты: угнетение сократительной способности миокарда, снижение сердечного выброса и возможное снижение артериального давления. Обладает аритмогенным действием. Противопоказан при нарушении проводимости сердца, выраженной сердечной недостаточности, гипотензии.
Прокаинамид (новокаинамид) по химическому строению близок к новокаину, оказывает местноанестезизующее действие. Способен понижать возбудимость и проводимость миокарда, меньше влияет на сократительную способность миокарда. Оказывает сосудорасширяющее действие, вызывая гипотензию.
Аймалин (гилуритмал) является алкалоидом раувольфии. Является эффективным средством для купирования приступов мерцательной аритмии и пароксизмальной тахикардии. Входит в состав драже «Пульснорма». Аймалин обычно хорошо переносится, иногда отмечается общая слабость, гипотензия, тошнота, рвота.
| Атропин Блокаторы натриевых каналов Амиодарон | 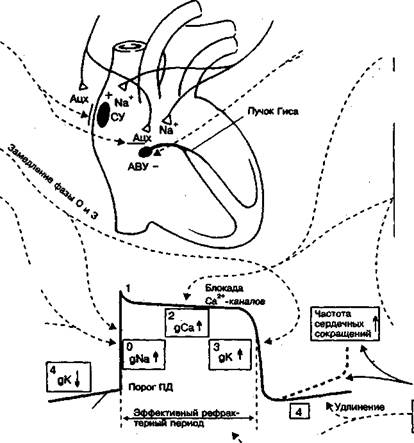 | Аденозин Дигоксин Верапамил Бета-адреноблокаторы Большинство п\аритмических средств |
Рис.32 Физиология сердечной деятельности и основная направленность действия противоаритмических средств
– синусный узел АВУ – атриовентрикулярный узел ПД – потенциал действия
lb класса ЛС подгруппы лидокаина (Лидокаин, Фенитоин,Мексилетин (мекситил) применяются при желудочковых аритмиях, в том числе у больных инфарктом миокарда. Лидокаин, Мексилетин (структурный аналог лидокаина) переносятся хорошо, но возможны побочные эффекты: нарушения со стороны ЦНС (сонливость, спутанность сознания, судорожные реакции), артериальная гипотензия. Фенитоин обладает также противосудорожным действием.
1с класса Пропафенон (ритмонорм, пропанорм), Морацизин (этмозин), Этацизин действуют на все отделы сердца. Их обычно назначают при желудочковых и наджелудочковых аритмиях при неэффективности других ЛС. Вызывают аритмогенные эффекты.
Аллапинин – антиаритмическое средство растительного происхождения, получаемое из травы аконита. Замедляет скорость проведения импульсов по предсердиям и системе Гиса-Пуркинье, не влияя на проведение по АВ-узлу. Предотвращает фибрилляцию сердца. Применяется при наджелудочковых и желудочковых тахикардиях, аритмиях на фоне инфаркта миокарда.
Лекарственные средства II класса – b-адреноблокаторы
β-Адреноблокаторы оказывают антиаритмическое действие вследствие блокады соответствующих рецепторов миокарда и устраняют влияние симпатичексой иннервации. Они угнетают автоматизм синусового узла, снижают скорость проведения возбуждения, увеличивают соотношение между длительностью рефрактерного периода и сердечного цикла. Их антиаритмическое действие связано с изменением фазы 4 ПД.
Антиаритмический эффект препараты вызывают в меньших дозах, чем антиангинальный и гипотензивный эффекты.
Наиболее выраженный антиаритмический клинический эффект отмечен при назначении β-адреноблокаторов без внутренней адреномиметической активности (пропранолол, тимолол, атенолол). При их сочетании с другими антиаритмическими ЛС необходима особая осторожность.
В качестве антиаритмических средств β-адреноблокаторы назначают при синусовой тахикардии любого генеза (кроме тахикардии при интоксикации сердечными гликозидами), пароксизмальной наджелудочковой тахикардии, пароксизмальной мерцательной аритмии. Препараты менее эффективны при желудочковой экстрасистолии. (См. «Адреноблокирующие средства»).
Лекарственные средства III класса – средства, удлиняющие потенциал действия или блокаторы калиевых каналов
Амиодарон (кордарон, аритмил, амиокордин) – ЛС смешанного действия. Увеличивает продолжительность потенциала действия миокарда, снижает автоматизм, возбудимость, замедляет атриовентрикулярную (АВ) проводимость. Блокирует калиевые, а также кальциевые и натриевые каналы, обладает бета-адреноблокирующим действием. Урежает частоту сердечных сокращений и снижает потребность миокарда в кислороде. Уменьшает сопротивление коронарных артерий и увеличивает коронарный кровоток. Применяют при сочетании стенокардии с нарушением ритма сердца, желудочковых и наджелудочковых тахикардиях.
Нежелательные побочные эффекты: тошнота, тяжесть в желудке, брадикардия, аллергические кожные реакции, фиброзные изменения в легких, нарушение функции печени, фотосенсибилизация, нарушение функции щитовидной железы (за счет содержания йода в структуре, является аналогом тиреоидных гормонов), пигментация кожных покровов. Обладает выраженной кумуляцией.
Противопоказания: брадикардия, АВ-блокада, гипо- или гипертиреоз, гипотензия, повышенная чувствительность к йоду, беременность, лактация.
Сходным механизмом противоаритмического действия обладает симпатолитик Бретилий (орнид). Его используют при тяжелых желудочковых тахикардиях. Может вызвать тяжелую гипотензию.
Соталол (соталекс, биосотал) обладает выраженным β-адреноблокирующим действием, однако, в отличие от истинных β–адреноблокаторов, удлиняет ПД кардиомиоцитов. Соталол оказывает выраженное антиангинальное действие, а также умеренно угнетает сократимость миокарда.
Лекарственные средства IV класса – антагонисты кальция
Блокируют медленные кальциевые каналы и нарушают поступление ионов кальция в волокна сердца, при этом угнетают автоматизм синусного узла и АВ-проводимость. При наджелудочковых тахикардиях (экстрасистолии, мерцательная аритмия, пароксизмальная тахикардия) применяются производные фенилалкиламина (верапамил), бензотиазепина (дилтиазем) (См. «Антигипертензивные средства).
