Методы лучевого исследования легких и средостения
- 1. Рентгенологические методы исследования лёгких и средостения, рентгенологическая анатомиялегких и средостения
Основными рентгенологическими методами исследования легких и средостения являются рентгеноскопия, рентгенография, бронхография, компьютерная томография. Значительно реже в последнее время применяются флюорография, томография и ангиопульмонография.
Легочная паренхима благодаря своей воздушности и высокой проницаемости для рентгеновских лучей отличается большей прозрачностью по сравнению с другими органами и тканями грудной полости. Отдельные анатомические структуры, из которых состоят легкие, по большей части дают дифференцированное изображение в виде теней различной формы и интенсивности. Органы средостения образуют интенсивную, так называемую срединную тень, представленную в основном сердцем и крупными сосудами, которые проекционно перекрывают другие органы. Провести анализ рентгенологической картины грудной полости невозможно без умения интерпретировать рентгенологическую анатомию легких и средостения.
Для достижения этой цели необходимо уметь:
1) определять в типичных проекциях доли и сегменты легких;
2) определять размеры грудной клетки и легких;
3) оценивать положение, структуру и размеры средостения;
4) интерпретировать рентгенологическую анатомию корней легких;
5) интерпретировать легочный рисунок в норме;
6) определять форму и положение диафрагмы.
Стандартными проекциями при рентгенологическом исследовании лёгких и средостения являются обзорная прямая передняя и боковая. На обзорной рентгенограмме в прямой проекции видны верхние 5-6 пар рёбер почти на всём протяжении (рис. 3). Нижние рёбра частично или полностью скрыты за тенью средостения и брюшной полости. Тени передних отделов рёбер обрываются на расстоянии 2-5 см от грудины, так как рёберные хрящи не задерживают рентгеновские лучи.
Плевра в норме дифференцируется при условии совпадения ее плоскости с направлением центрального пучка рентгеновских лучей. Так, на рентгенограмме, выполненной в прямой проекции, иногда можно видеть четко очерченную линейную тень справа на уровне ІY межреберья, обусловленную плеврой, расположенной в горизонтальной междолевой щели. В боковой проекции нередко (особенно, при патологии) дифференцируется плевра, расположенная в косых междолевых щелях (рис.4). Она образует тонкую тень, идущую по диагонали, проведенной от уровня ІY-Y грудного позвонка к диафрагме. Справа косая щель доходит до границы передней и средней трети купола диафрагмы, слева - находится на 2-3 см сзади грудины. Горизонтальная плевральная щель размещается почти горизонтально кпереди от косой и начинается от точки пересечения правой косой щели и средней подмышечной линии. Щели разделяют легкие на отдельные доли: справа - на три (верхнюю, среднюю, нижнюю), слева - на две (верхнюю и нижнюю).
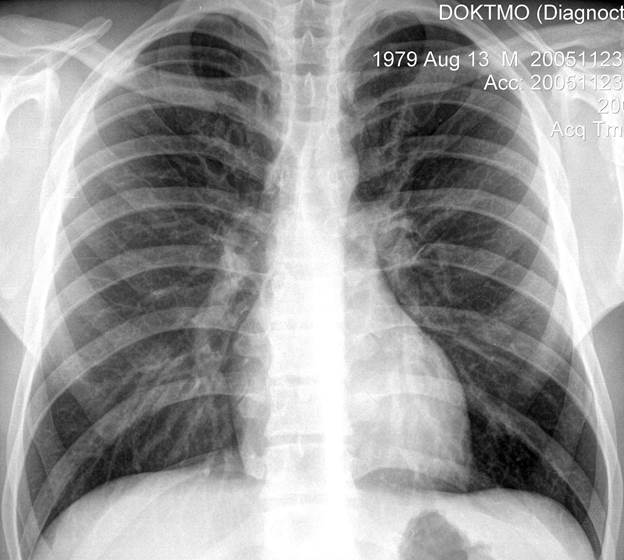
Рис.3. Обзорная рентгенограмма органов грудной полости в прямой проекции.
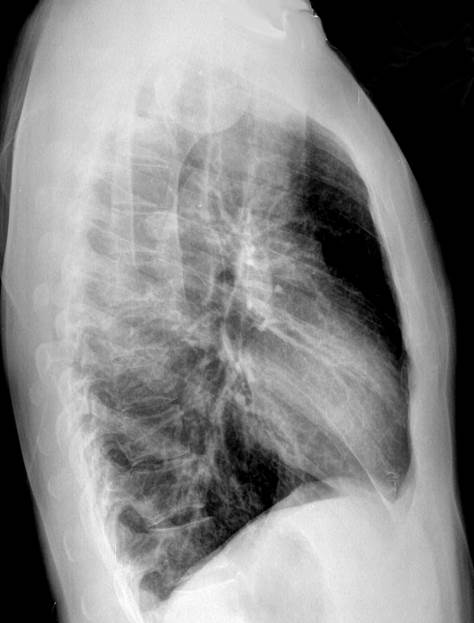
Рис.4. Обзорная рентгенограмма органов грудной полости в правой боковой проекции.
Во время исследования в прямой проекции наблюдается значительная суммация долей легких с обеих сторон. В боковой проекции каждая доля определяется отдельно. На рентгенограмме в боковой проекции каждый сегмент имеет форму треугольника. Его основание расположено на поверхности легкого, а вершина направлена к корню (рис.5). Правое легкое состоит из 10 сегментов: верхушечный, задний и передний верхней доли; латеральный и медиальный средней доли; верхний, сердечный (медиально-базальный), передне-базальный, латерально-базальный и задне-базальный нижней доли. Левое легкое состоит из 8 или 9 сегментов: верхушечно-задний, передний, верхний язычковый, нижний язычковый верхней доли и верхний, сердечный (медиально-базальный - непостоянный), передне-базальный, латерально-базальный и задне-базальный нижней доли. Сердечный сегмент правого легкого практически не определяется на схемах в прямой и боковой проекциях. Для его визуализации используют косые проекции.
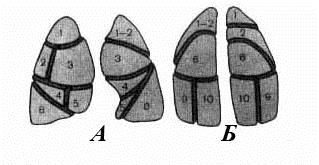
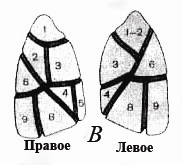
Рис.5. Схематическое изображение сегментов легких в прямой передней (А), прямой задней (Б), правой боковой и левой боковой (В) проекциях. Правое легкое. Верхняя доля: 1 - верхушечный, 2 - задний, 3 - передний сегменты. Средняя доля: 4 - латеральный, 5 - медиальный сегменты. Нижняя доля: 6 - верхний, 8 – передне-базальный, 9 – латерально-базальный, 10 – задне-базальный сегменты. Левое легкое. Верхняя доля: 1-2 - верхушечно-задний, 3 - передний, 4 - верхний язычковый, 5 - нижний язычковый сегменты. Нижняя доля: 6 - верхний, 8 – передне-базальный, 9 – латерально-базальный, 10 – задне-базальный сегменты.
На рентгенограммах бронхи не видны. Томография на уровне трахеобронхиального слоя хорошо визуализирует главные, долевые и некоторые сегментарные бронхи (рис.6). Бронхография (искусственное контрастирование бронхиального дерева рентгеноконтрастными веществами) позволяет досконально изучить бронхи до YІ-YІІ порядка (рис.7).
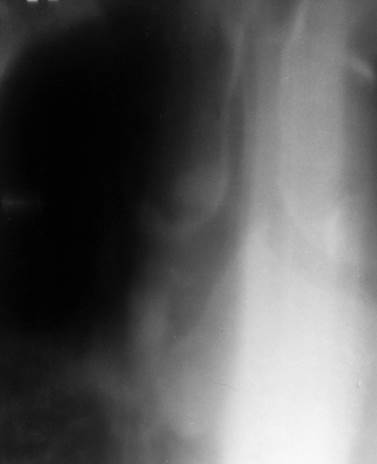
Рис.6. Томограмма легких в прямой проекции (срединный срез).
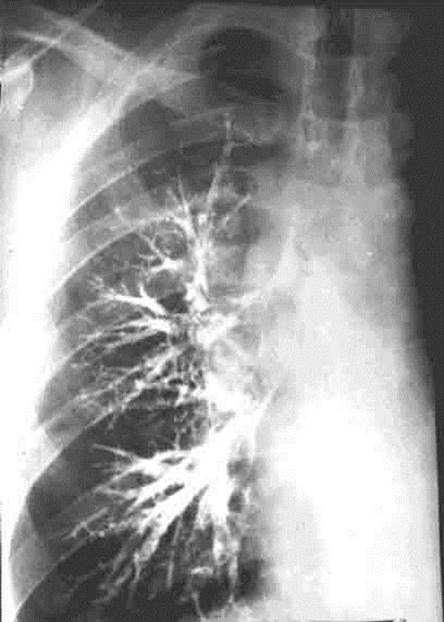
Рис.7. Бронхограмма правого легкого в прямой проекции.
Тени корней легких (рис.8, а,б) обусловлены в основном крупными сосудами. Другие анатомические образования корня в норме не имеют дифференцированного рентгенологического изображения. В прямой проекции (рис.8, а) корни легких расположены с обеих сторон от сердечно-сосудистой тени. У взрослых корень левого легкого обычно на 1-1,5 см выше, чем корень правого. Поперечный размер корня составляет не более 1/4 части поперечного размера легкого. В корне правого легкого различают головку (1), которая представляет собой тень вены верхней доли, тело (2) - тень нисходящей ветви легочной артерии, рядом с которой можно видеть просветление промежуточного бронха, и хвост (3) - тени артерий и вен сегментов нижней доли. Слева тень головки (4) и тела (5) корня обусловлена стволом легочной артерии и ее нижнедолевой ветвью, а хвост (6) - тенями артерий и вен сегментов нижней доли. Ширина нисходящей ветви правой легочной артерии составляет 10-15 мм, ширина левой легочной артерии – до 20 мм. В боковой проекции (рис. 8, б) тени корней (1) полностью или частично совпадают и, располагаясь под дугой аорты, частично перекрывают заднюю поверхность сердечно-сосудистого пучка.
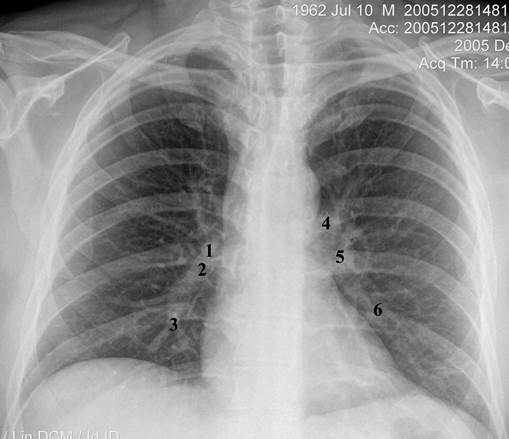
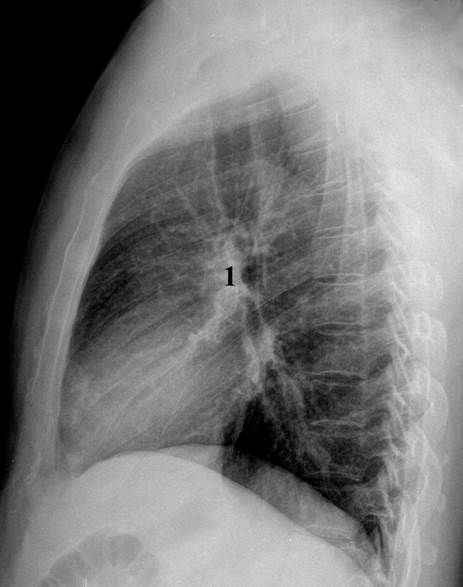
Рис. 8. Обзорная рентгенограмма органов грудной полости в прямой (а) и левой боковой (б) проекциях.
Легочный рисунок в норме обусловлен сегментарными и субсегментарными сосудами. Он наиболее выражен в верхнем и нижнем легочных полях, преимущественно в медиальной и средней зонах. По направлению к периферии он обедняется, а в периферических отделах не прослеживается. В среднем легочном поле теней крупных сосудов нет. Тени сосудов по направлению к периферии дихотомически разделяются и постепенно истончаются. В местах разделения можно видеть поперечные сечения сосудов в виде мелких круглых теней (рис.8, 9).
В вертикальном положении исследуемого в фазе глубокого вдоха сосуды нижних отделов легких значительно шире, чем верхних. В горизонтальном положении на спине - сосуды верхних и нижних отделов имеют почти одинаковый диаметр, а в горизонтальном положении на животе - сосуды верхних отделов шире, чем нижних.
Для того, чтобы различить артериальные и венозные сосуды следует помнить следующее: в нижних отделах легких вены расположены более горизонтально, чем артерии, в верхних отделах - латеральнее артерий. Для достоверного распознавания артерий и вен следует проследить их ход. Если тень сосуда заканчивается на тени корня, то это артерия. Сосудистая тень, пересекающая корень и продолжающаяся по направлению к сердцу, обусловлена веной. Это объясняется тем, что вены впадают в левое предсердие, а артерии являются ветвями крупных сосудов, образующих тень корня.
Для более детального изучения сосудов легких используют ангиопульмонографию (рис.9) и бронхиальную артериографию. Бронхиальные сосуды без искусственного контрастирования вообще не видны.
Форма и размеры средостения в значительной мере зависят от возраста, конституции человека, фазы дыхания и положения тела.
Внешние контуры тени средостения четко отграничены от легких, благодаря природной контрастности (рис. 8). На уровне сердца контуры средостения более выпуклы, а на уровне сосудистого пучка - несколько выпрямлены, особенно справа (в случае краеобразующего положения верхней полой вены). Справа от верхнего полюса сосудистого пучка кнаружи продолжается вогнутая тень плечеголовного ствола, слева - подключичной артерии. В верхнем отделе средостения посередине располагается трахея, которая образует вертикальную полосу просветления шириной 1,5-2 см.
В норме лимфоузлы средостения не дают изображения на рентгенограммах.
В боковой проекции в результате меньшего проекционного наслоения органы средостения прослеживаются более четко, чем в прямой. Благодаря этому можно рентгенологически определить шесть отделов средостения. Их границы устанавливают посредством двух фронтальных плоскостей (соответственно передней и задней стенке трахеи) и одной горизонтальной, расположенной под бифуркацией трахеи. Таким образом, различают переднее, среднее и заднее средостение, в каждом из которых выделяют верхний и нижний отделы (рис.10).
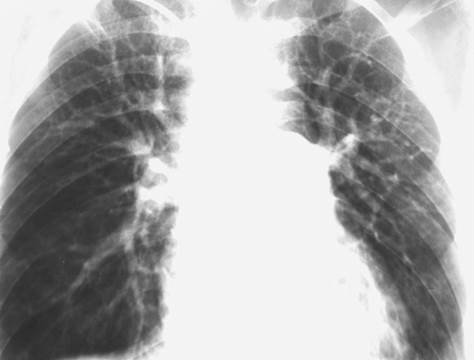
Рис.9. Ангиопульмонограмма (артериальная фаза).
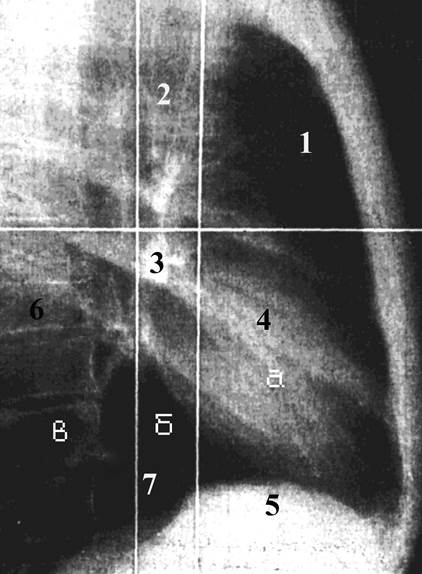
Рис.10. Обзорная рентгенограмма органов грудной полости в правой боковой проекции. Разделение средостения на отделы: а - передний, б - средний, в – задний.
В верхнем отделе переднего средостения у взрослых прослеживается тень восходящей аорты и ее дуги, а у детей - тень вилочковой железы. Участок просветления треугольной формы, ограниченный спереди грудиной, снизу сердцем, сзади восходящей аортой, называется загрудинным (ретростернальным) пространством (1). На его фоне прослеживаются сосуды передних сегментов верхних долей легких. В нижнем отделе переднего средостения расположена тень сердца. На этом уровне проецируются сосуды средней доли правого легкого и язычковых сегментов левого легкого.
В верхнем отделе среднего средостения расположена верхняя полая вена, трахея (2), которая продолжается в главные бронхи. Под бифуркацией трахеи проецируются корни легких (3).
Заднее средостение проецируется между задней стенкой трахеи и передней поверхностью тел грудных позвонков. Оно имеет вид продольной полосы просветления, на фоне которой у лиц преклонных лет четко дифференцируется тень нисходящей аорты шириной 2,5-3 см. Верхний отдел заднего средостения перекрыт мышцами верхнего плечевого пояса и лопатками. Нижний отдел заднего средостения имеет наибольшую прозрачность. Он ограничен сердцем (4), диафрагмой (5) и позвонками (6) и называется ретрокардиальным пространством (7). На фоне последнего проецируются сосуды базальных сегментов легких. В норме прозрачность ретростернального и ретрокардиального пространств почти одинакова.
У детей младшего возраста (до 4-5 л.) изображение органов грудной полости на рентгенограмме (рис.11) отличается от такового у взрослого человека. Основными отличиями являются относительно малые размеры легких и относительно большие размеры сердечной тени, почти параллельный ход ребер, легочный рисунок менее выраженный, корни обычно менее структурные. Иногда за счет еще не уменьшенной вилочковой железы тень средостения в верхнем и среднем отделах несколько расширена.
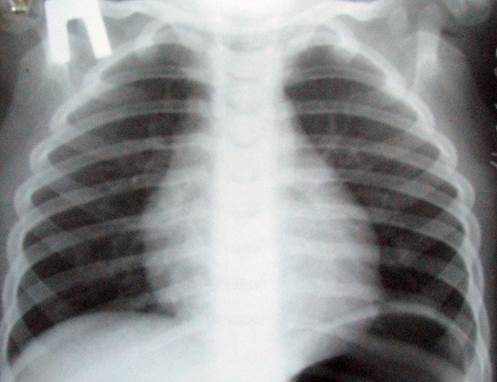
Рис.11. Обзорная рентгенограмма органов грудной полости в прямой проекции ребенка 4,5 лет.
Нормальная рентгенанатомия органов грудной полости в поперечном сечении имеет ряд особенностей. Визуализация различных структур на компьютерных томограммах зависит от уровня и режима исследования. Для изучения состояния легких применяют так называемый легочный режим (рис.12, 13), а для оценки структур средостения – средостенный (рис.14, 15). Эти два режима отличаются выбранным «окном» (диапазоном) плотности.
Определение проекции долей легких на поперечных томограммах при КТ затруднено тем, что в норме междолевые щели, как правило, небольшие, и имеются трудности в определении уровня исследования попозвонкам и ребрам. Из-за наклонного расположения междолевых щелей при КТ они могут иметь вид тонких прерывистых полосок, проанализировать ход которых на серии, состоящей из 15-25 томограмм, не всегда возможно. Поэтому долевое и сегментарное строение легких по аксиальным срезам можно представить, опираясь на анатомические структуры, которые имеют четкую визуализацию при КТ и достаточно стабильную топографию. Такими структурами на срезах могут быть рукоятка грудины, дуга аорты, бифуркация трахеи, край лопатки.
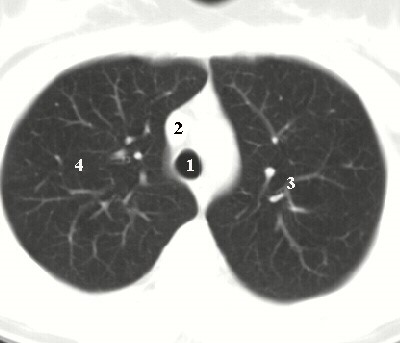
Рис.12. Компьютерная томограмма грудной полости на уровне дуги аорты (легочный режим): 1 - трахея; 2 - верхняя полая вена; 3 – сосуды легких, 4 –паренхима легких.
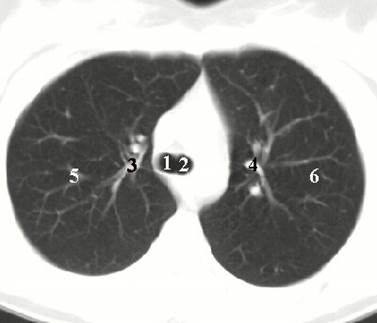
Рис.13. Компьютерная томограмма грудной полости на уровне бифуркации трахеи (легочный режим): 1 –правый главный бронх; 2 – левый главный бронх; 3 – нисходящая ветвь правой легочной артерии; 4 – нижнедолевая ветвь левой легочной артерии; 5 - сосуды легких, 6 – паренхима легких.
На томограммах наиболее четко определяется изображение трахеи, расположенное в центральных отделах среза - от нижнего края YII шейного позвонка до верхнего края Y грудного позвонка. Длина трахеи колеблется от 9 до 11 см. В среднем диаметр трахеи составляет 2 см. На уровне I-II грудных позвонков по задней стенке трахеи локализуется небольшое вдавление, обусловленное пищеводом. Бифуркация трахеи располагается на уровне Y грудного позвонка, что в проекции на переднюю грудную стенку соответствует уровню 2-3 ребер. Главные бронхи почти под углом 70º расходятся к воротам легких и четко определяются на томограммах. Через правый главный бронх дугообразно перекидывается непарная вена, направляясь к верхней полой вене. Над левым главным бронхом лежит дуга аорты; длина этого бронха равняется 5 см, ширина доходит до 1,3 см.
Легочный рисунок на КТ имеет те же самые особенности, что и при обычном рентгенологическом исследовании. В связи с уменьшением калибра сосудистых стволов от центра к периферии прогрессивно уменьшается количество видимых сосудов.
Артериальная система в отличие от венозной сопровождает бронхи и в целом имеет подобный характер расположения.
Топография венозной системы легких отличается от таковой артериальной. Легочные вены хорошо визуализируются на томограммах на уровне YIII грудного позвонка и ниже. Вены каждого легкого соединяются в два значительных ствола, верхнюю и нижнюю легочные вены, и впадают в левое предсердие. Они расположены практически в горизонтальной плоскости, поэтому имеют четкое изображение на КТ.
Поперечные срезы, получаемые при КТ, позволяют анализировать средостение иначе, чем при обычном рентгенологическом исследовании. Трактовка томограмм требует знания анатомии средостения в продольной и поперечной проекциях (рис.14, 15).
Переднее средостение в верхнем отделе ограничено спереди телом грудины, сзади - восходящей аортой. В переднем средостении располагаются вилочковая железа, загрудинные сосуды и лимфатические узлы. Среднее средостение спереди ограничено передним краем перикарда, передней стенкой аорты и плечеголовных артерий и вен, сзади - задним краем трахеи и проксимальных бронхов. В среднем средостении располагаются сердце с сосудами, трахея, лимфатические узлы. В состав заднего средостения входят ткани и структуры перикарда или трахеи, не вошедшие в среднее средостение, а также тела позвонков, спинной мозг и околопозвонковые структуры.
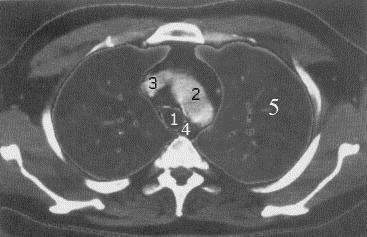
Рис.14. Компьютерная томограмма грудной полости на уровне дуги аорты (средостенный режим): 1 – трахея, 2 – дуга аорты; 3 – верхняя полая вена; 4 – пищевод, 5 - паренхима легких.

Рис.15. Компьютерная томограмма грудной полости на уровне бифуркации трахеи (средостенный режим): 1 – правый главный бронх, 2 – левый главный бронх; 3 – верхняя полая вена; 4 – восходящая аорта, 5 – левая легочная артерия, 6 – нисходящая аорта, 7 – паренхима легких.
- Ультразвуковое исследование лёгких и средостения
В связи с тем, что воздух не отражает и не проводит ультразвук, ультразвуковое исследование легких практически невозможно, за исключением случаев наличия достаточно крупных патологических образований в субплевральных отделах (при этом между ультразвуковым датчиком и исследуемым объектом нет воздушной легочной ткани). При ультразвуковом сканировании (сонографии) хорошо визуализируются плевральные листки, особенно париетальный (рис.17).
В средостении с помощью ультразвукового исследования хорошо визуализируются сердце и крупные сосуды. Это будет изложено в следующей теме – «Лучевые методы исследования сердечно-сосудистой системы».
У детей эхографически определяют форму и размеры вилочковой железы.
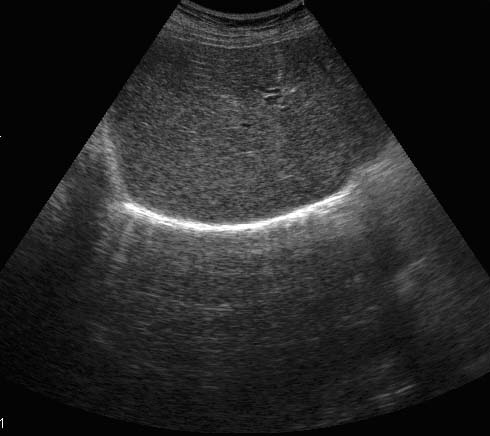
Рис.17. Эхограмма плевральной полости.
