Способы оживления организма при клинической смерти
Искусственное дыхание
При отсутствии в течение ближайших 3-5 минут необходимой помощи в коре головного мозга наступают необратимые изменения и в дальнейшем развивается биологическая, истинная смерть.
Оказывающий помощь должен свободно владеть методами оценки состояния пострадавшего.
При наличии дыхания видны дыхательные движения грудной клетки (живота), ухом слышны дыхательные звуки, кожей щеки ощущается струя выдуваемого воздуха. Остановке дыхания может предшествовать так называемое атональное дыхание, которое не обеспечивает необходимой вентиляции легких. Оно проявляется в виде судорожных дыхательных движений с большой амплитудой, коротким максимальным выдохом с частотой 2-6 дыхания в минуту, или редким поверхностным дыханием с малой амплитудой дыхательных движений.
Пульс обычно определяют на сонной артерии, располагая плашмя 2-3 пальца на боковой поверхности шеи. Пульсацию бедренной артерии можно определить в паховой области.
Расширение зрачков и отсутствие реакции сужения их на свет возникает после прекращения кровообращения. В нормальном состоянии при освещении глаз светом зрачки довольно активно суживаются.
Естественно, что не все указанные признаки появляются одновременно, но достаточно отсутствия пульсации на крупных сосудах или вышеуказанных нарушений дыхания, чтобы приступить к проведению сердечно-легочной реанимации (оживлению).

Сердечно легочная реанимация. Мероприятия сердечно-легочной реанимации проводят в следующим порядке (Рис. 1): восстановление проходимости дыхательных путей; искусственная вентиляция легких (ИВЛ); искусственное кровообращение путем наружного массажа сердца
Реанимация, начатая в первые три минуты после остановки кровообращения, дает положительные результаты в 15-18 раз чаще, чем в последующие 1-2 минуты.
Восстановление проходимости верхних дыхательных путей - важная задача, без выполнения которой бесполезно проведение реанимации.
Остановка дыхания у пострадавшего в бессознательном состоянии обычно бывает вызвана закупоркой дыхательных путей корнем языка (особенно при наклоне головы вперед) или инородными телами (пыль, рвотные массы, кровь и др.).
Рис.1. Сердечно-легочная реанимация
При обнаружении такого пострадавшего следует немедленно восстановить проходимость его дыхательных путей, для чего необходимо:
запрокинуть голову назад и при необходимости, выдвинуть вперед нижнюю челюсть;
очистить рот и глотку от инородного содержимого.
При запрокидывании вследствие натяжения тканей корень языка отходит от задней стенки глотки, рот открывается. Если он не открывается, надавливают на подбородок пострадавшего. Чтобы убедиться в восстановлении проходимости дыхательных путей, в них вдувают воздух по одному из описанных ниже методов ИВЛ. Если грудная клетка не расширяется, необходимо дополнительно выдвинуть вперед нижнюю челюсть, используя так называемый тройной прием (Рис. 2) при котором голова пострадавшего охватывается двумя ладонями и запрокидывается назад. При этом вторым и пятым пальцами, размещенными под углами нижней челюсти, выдвигает ее вперед, а первыми пальцами, упираясь в подбородок, открывают рот. Менее удобно выдвижение нижней челюсти одной рукой (Рис. 2).
При наличии во рту инородного содержимого голову пострадавшего поворачивают в сторону, открывают рот и одним или двумя пальцами обернутыми тканью, очищают рот и глотку.
Жидкость из ротовой полости лучше удалять, подводя под ближайшее плечо пострадавшего свое колено и повернув его голову в сторону противоположную.

Рис. 2 Выведение вперед нижней челюсти и открывание рта двумя ладонями или рукой
Повторное безуспешное вдувание воздуха заставляет предположить наличие инородного тела в области голосовой щели. Для его удаления наносят 3-5 ударов основанием ладони в межлопаточную область или производят толчок ладонью в подложечное пространство в сторону диафрагмы.
Приемы восстановления проходимости дыхательных путей необходимо использовать даже в тех случаях, когда нет возможности уложить пострадавшего на спину, например, в тесной выработке, в завале.
При подозрении на повреждение шейного отдела позвоночника запрокидывание головы недопустимо. Ей придают среднее положение между разгибанием и сгибанием, выдвигают вперед нижнюю челюсть и проводят ИВЛ.
Искусственная вентиляция легких (ИВЛ) проводится в тех случаях, когда пострадавший не дышит или у него редкое, судорожное (агональное) дыхание.
Для быстрого восстановления дыхания используют методы ИВЛ с активным вдуванием (“изо рта в рот”, “ изо рта в нос”, через S- образный воздуховод), что позволяет вводить в легкие пострадавшего в среднем 800-1000 мл воздуха, который по содержанию кислорода (16-18%) вполне пригоден для ИВЛ в ситуациях “высшей срочности”. Ручные методы ИВЛ, наиболее эффективным из которых является метод Сильвестра, могут быть использованы как исключение.
Метод “ изо рта в рот” (Рис. 3) заключается в следующем:
пострадавшего укладывают на спину и становятся на колени сбоку у его головы; восстанавливают проходимость дыхательных путей; сделав глубокий вдох и зажав нос пострадавшего пальцами, лежащей на лбу руки, охватывают своими губами область раскрытого рта и вдувают воздух в дыхательные пути пострадавшего, наблюдая за движением грудной клетки. При утечке воздуха через нос или углы рта передняя стенка грудной клетки или не движется, или смещается кверху незначительно; отводят свое лицо в сторону, продолжая удерживать голову пострадавшего в запрокинутом состоянии. При этом за счет эластичности мышц грудной клетки пострадавшего происходит пассивный выдох.
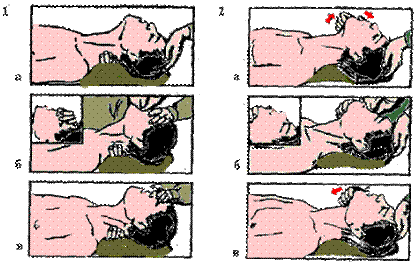
Рис. 3 Методы искусственной вентиляции легких:
1 - "Изо рта в рот"
2 - "Изо рта в нос"
а) запрокидывание головы;
б) вдох;
в) выдох.
После 4-5 глубоких и быстрых раздуваний легких проверяют пульс на сонной артерии, поддерживая голову в запрокинутом положении. При наличии пульсации артерии продолжают вдувание воздуха с частотой 13-16 раз в минуту. Воздух можно вдувать через платок, марлю. ИВЛ проводят до появления самостоятельного дыхания. Нередко вначале отдельные дыхательные движения недостаточны по глубине, неритмичны и не могут обеспечить необходимый газообмен в легких. В подобных случаях переходят к вспомогательной вентиляции легких - вдувание воздуха пострадавшему проводят на высоте самостоятельного слабого вдоха или при затянувшемся интервале между вдохами.
Метод “изо рта в нос” (Рис. 3) оказан при сохранении проходимости носовых выходов и затруднении открывания рта (травма нижней челюсти, спазмы жевательных мышц). Выполняют его в положении пострадавшего на спине после запрокидывания головы. Приподнимая нижнюю челюсть и прижимая ее к верхней, охватывают губами нос пострадавшего и вдувают воздух через носовые отверстия, герметизируя рот смещением нижней губы вверх при помощи большого пальца руки, поддерживающей нижнюю челюсть. При выдохе нос освобождается.
Искусственная вентиляция легких (ИВЛ) через S - образный воздуховод более эффективна и гигиенична. Для ее проведения, перемещая поперечную перепонку, регулируют длину вводимого в рот отрезка воздуховода - она должна быть равной расстоянию между губами и углом нижней челюсти. Воздуховод вводят вогнутостью вверх вдоль твердого неба до задней стенки глотки, затем его поворачивают вогнутостью вниз (“ротационная” методика). Реаниматор располагается сзади или сбоку. В первой позиции он двумя руками схватывает голову пострадавшего, сжимает большими пальцами крылья носа, а остальными прижимает нижнюю челюсть и герметизирует рот.
ИВЛ методами “изо рта в нос” и через S- образный воздуховод проводят в том же режиме, что и при методе “изо рта в рот”.
Следует помнить, что при нарушении проходимости дыхательных путей или слишком энергичном вдувании воздуха значительное количество его может попадать в желудок, что проявляется вздутием верхней части живота. Это может привести к рвоте и попаданию содержимое желудка в легкие. При этом необходимо немедленно повернуть голову и плечи пострадавшего на бок и очистить полость рта и глотки.

Рис. 4. Ручной метод ИВЛ по Сильвестру, а - вдох, б - выдох
Метод Сильвестра (Рис. 4) применяется при невозможности использования вышеописанных методов вследствие утечки воздуха через раненые отверстия лица. Для его проведения пострадавшего укладывают на спину и подложив на уровне лопаток валик из скатанной одежды высотой 15-20 см фиксируют голову в отведенном положении. Реаниматор, став на колени у изголовья пострадавшего и взяв его руки за предплечья, по счету “раз, два, три” разводит их в стороны назад, осуществляя искусственный вдох. По счету “четыре, пять, шесть” делает обратное движение, и сжимая предплечьями рук пострадавшего нижнюю часть грудной клетки, производит выдох. Движения должны быть плавными, и выполняются ритмично 12-15 раз в мин. Надавливание на грудную клетку не должно быть слишком сильным, чтобы не повредить реберные хрящи.
Искусственное кровообращение. Простейшим методом восстановления и поддержания кровообращения является непрямой массаж сердца. Сущность его заключается в том, что при сдавливании сердца между позвоночником и грудиной кровь выталкивается в крупные артерии большого и малого круга кровообращения.
После прекращения давления на грудину сердце вновь заполняется венозной кровью.
Метод непрямого массажа сердца включает следующие действия:
пострадавшего укладывают на спину, на жесткое основание (почва, жесткие носилки);
обнажают грудную клетку, расстегивают поясной ремень, пояс брюк;
располагаясь сбоку пострадавшего с таким расчетом, чтобы передняя грудная стенка находилась на расстоянии вытянутых рук, определяют место надавливания (Рис. 5) - нижнюю половину грудины на два поперечных пальца выше мечевидного отростка;
положив на указанный участок грудины вдоль ее оси основание ладони одной руки, на ней сверху под прямым углом располагают вторую ладонь. Пальцы обеих кистей должны быть приподняты;
становятся устойчиво, наклоняясь над пострадавшим так, чтобы руки были выпрямлены в локтевых суставах и перпендикулярны по отношению к поверхности грудной клетки пострадавшего;
надавливают толчкообразно на грудину, смещая ее к позвоночнику примерно на 4 - 5 см.
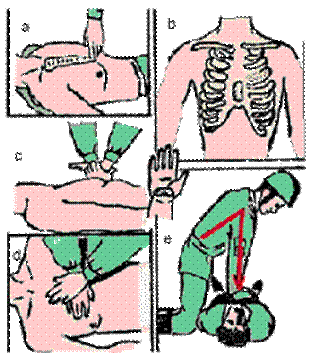
Рис. 5 Непрямой массаж сердца
а - определение места проведения наружного массажа;
б - место соприкосновения ладони и грудины;
в, г - положение рук на грудной клетке;
д - положение туловища.
Массаж сердца производят в режиме 60 надавливаний в минуту. При правильном массаже на сонной и бедренной артериях при каждом толчке определяется искусственно вызванная пульсовая волна. Для определения появления самостоятельного пульса или изменения положения тела пострадавшего массаж сердца нельзя прекращать более чем на 5 с.
Нарушение правил проведения непрямого массажа сердца может провести к переломам ребер (определяется по характерному хрусту во время сдавливания грудины), что является серьезным осложнением. Однако и в этом случае массаж сердца необходимо продолжать, обратив особое внимание на технику его выполнения.
Сочетание непрямого массажа сердца с искусственной вентиляцией легких. Следует помнить, что массаж сердца может быть эффективным только при насыщении крови кислородом. Поэтому его проводят одновременно и ИВЛ.
Если реанимацию проводит один человек (Рис. 6), то после определения состояния пострадавшего, восстановления проходимости дыхательных путей, раздувания легких, проверки пульсации на сонной артерии он производит поочередно 15 надавливаний на нижнюю половину грудины, 2 быстрых вдувания воздуха в легкие, затем снова 15 массажных толчков и 2 вдувания и т.д. Таким образом за минуту необходимо выполнить 60 надавливаний на грудину и 8 вдувания воздуха в легкие. Паузы между массажем и вентиляцией должны быть минимальными.

Рис. 6 Сочетание наружного массажа сердца с ИВЛ
Один реаниматор: два быстрых вдувания в легкие, пятнадцать надавливаний на грудину.
Два реаниматора: одно вдувание воздуха в легкие, пять надавливаний на грудину
Каждые 4 - 5 мин. контролируют восстановление самостоятельного пульса на сонной артерии.
Лучше проводить реанимацию вдвоем. При этом один из реаниматоров обеспечивает проходимость дыхательных путей и после раздувания легких приступает к проведению ИВЛ. Второй реаниматор, убедившись в отсутствии пульсации на сонной артерии, освобождает грудную клетку от одежды, расстегивает пояс и после 3-5 быстрых вдувания в легкие, произведенных первым реаниматором, начинает непрерывный наружный массаж сердца с частотой 60 надавливаний на грудину в минуту.
Для установления необходимого ритма массажа можно вслух считать трехзначные числа. Произнесение каждой из цифр - “125, 126...” занимает 1 с. В промежутке между массажными толчками после каждого пятого надавливания реаниматор, проводящий вентиляцию, делает быстрое вдувание воздуха. Эффективность массажа сердца контролирует реаниматор, проводящий ИВЛ. Во время массажных толчков он определяет пульс на сонных артериях и периодически проверяет реакцию зрачков на свет. Оказывающие помощь могут меняться местами.
Признаками успешной реанимации являются: постепенное сужение зрачков и появление реакции их на свет, восстановление самостоятельного пульса на крупных сосудах, а затем восстановление дыхания и сознания. Отсутствие признаков эффективности реанимации в ближайшие минуты требует незамедлительного контроля правильности проведения ИВЛ и массажа сердца. Необходимо проверить проходимость дыхательных путей, находится ли пострадавший на жестком основании и пр. Для увеличения притока крови к сердцу, ноги пострадавшего приподнимают на 50-75 см. (ноги удерживает помощник или подставляет какой- либо предмет).
Проведение сердечно-легочной реанимации продолжают до восстановления кровообращения и дыхания или до прибытия медицинских работников. При появлении самостоятельного пульса массаж сердца можно прекратить, но ИВЛ продолжают до самостоятельного дыхания.
Реанимацию не следует проводить лишь при явных признаках биологической смерти, к которым относятся трупные пятна, окоченение, помутнение роговицы и ее высыхание.
Непрямой массаж сердца
Массаж сердца - метод возобновления и искусственного поддержания кровообращения в организме путем ритмических сжатий сердца, способствующих перемещению крови из его полостей в магистральные сосуды; применяют в случаях внезапного прекращения сердечной деятельности.
Показания к проведению М.с. определяются прежде всего общими показаниями к реанимации т.е. в том случае, когда имеется хотя бы малейший шанс восстановить не только самостоятельную сердечную деятельность, но и все остальные жизненно важные функции организма. Проведение М.с. не показано при отсутствии кровообращения в организме в течение длительного срока (биологическая смерть) и при развитии необратимых изменений в органах, которые не могут быть заменены в последующем путем трансплантации. Нецелесообразен М.с. при наличии у пациента явно не совместимых с жизнью травм органов (прежде всего головного мозга); при точно и заранее установленных терминальных стадиях онкологических и некоторых других неизлечимых заболеваний. Не требуется М.с. и когда внезапно прекратившееся кровообращение может быть восстановлено с помощью электрической дефибрилляции в первые секунды фибрилляции желудочков сердца, установленной при мониторном наблюдении за деятельностью сердца больного, или нанесением отрывистого удара по грудной клетке пациента в области проекции сердца в случае внезапной и документированной на экране кардиоскопа его асистолии.
Различают прямой (открытый, трансторакальный) М.с., проводимый одной или двумя руками через разрез грудной клетки, и непрямой (закрытый, наружный) М.с., осуществляемый путем ритмичных сдавливаний грудной клетки и сжатий сердца между смещаемой в переднезаднем направлении грудиной и позвоночником.
Механизм действия прямого М.с. заключается в том, что при сжатии сердца кровь, находящаяся в его полостях, поступает из правого желудочка в легочный ствол и при одновременном проведении искусственной вентиляции легких насыщается в легких кислородом и возвращается в левое предсердие и левый желудочек; из левого желудочка кровь, насыщенная кислородом, поступает в большой круг кровообращения, а следовательно, к головному мозгу и сердцу. Восстановление в результате этого энергетических ресурсов миокарда позволяет возобновить сократительную способность сердца и самостоятельную его деятельность при остановке кровообращения в результате асистолии желудочков сердца, а также фибрилляции желудочков сердца, которая при этом успешно устраняется.
Механизм действия непрямого М.с. объясняется двояко. С одной стороны, имеется сходство с механизмом действия прямого М.с.: кровь из полостей сердца также выталкивается благодаря его сдавлению между грудиной и позвоночником. С другой стороны, важную роль в восстановлении кровообращения играют подъем интраторакального давления и последующий его перепад в момент прекращения компрессии. При сжатии грудной клетки внутриплевральное давление повышается и становится выше атмосферного; давление в левом предсердии, левом желудочке, аорте, правом предсердии, правом желудочке, верхней полой вене становится таким же. Кровоток при этом отсутствует, т.к. градиент давления между артериальным и венозным коллектором не создается. Кровь из верхней полой вены в яремную не поступает из-за наличия в венозном сосуде клапанов. В яремных венах давление остается прежним, но поскольку давление в аорте и сонных артериях повысилось, возникает градиент давления между артериальными и венозными сосудами головы, который заставляет кровь двигаться через капиллярную сеть головного мозга. Давление в яремной вене постепенно нарастает, а после прекращения компрессии грудной клетки анатомический венозный клапан открывается, и кровь сразу же устремляется из яремной вены в полую вену, правое предсердие и легкие. Кровоток в легких осуществляется в промежутках между компрессиями грудной клетки.
Непрямой М.с. может выполняться как руками человека, так и с помощью специальных аппаратов - массажеров.
Прямой М.с. чаще оказывается эффективнее непрямого, т.к. позволяет непосредственно наблюдать за состоянием сердца, ощущать тонус миокарда и своевременно устранять его атонию, вводя внутрисердечно растворы адреналина или хлорида кальция, не повреждая при этом ветви венечных артерий, поскольку имеется возможность визуально выбрать бессосудистый участок сердца. Тем не менее за исключением нескольких ситуаций (например, множественные переломы ребер, массивная кровопотеря и невозможность быстро устранить гиповолемию — «пустое» сердце) предпочтение должно быть отдано непрямому массажу, т.к. для проведения торакотомии даже в условиях операционной требуются определенные условия и время, а фактор времени в реаниматологии является решающим. Непрямой М.с. может быть начат практически немедленно после констатации остановки кровообращения и может выполняться любым предварительно обученным лицом.
Эффективность кровообращения, создаваемого М.с., определяется по трем признакам: возникновению пульсации сонных артерий в такт массажу, сужению зрачков и появлению самостоятельных вдохов. Эффективность непрямого М.с. обеспечивается правильным выбором места приложения силы к грудной клетке пострадавшего (нижняя половина грудины тотчас над мечевидным отростком). Руки массирующего должны быть правильно расположены (проксимальную часть ладони одной руки устанавливают на нижней половине грудины, а ладонь другой помещают на тыл первой, перпендикулярно к ее оси; пальцы первой кисти должны быть слегка приподняты и не оказывать давления на грудную клетку пострадавшего). Они должны быть выпрямлены в локтевых суставах. Производящий массаж должен стоять достаточно высоко (иногда на стуле, табурете, подставке, если больной лежит на высокой кровати или на операционном столе), как бы нависая своим телом над пострадавшим и оказывая давление на грудину не только усилием рук, но и весом своего тела. Сила нажатия должна быть достаточной, для того чтобы сместить грудину по направлению к позвоночнику на 4—6 см. Темп массажа должен быть таким, чтобы обеспечить не менее 60 сжатий сердца в 1 мин. При проведении реанимации двумя лицами массирующий сдавливает грудную клетку 5 раз с частотой примерно 1 раз в 1 с, после чего второй оказывающий помощь делает один энергичный и быстрый выдох изо рта в рот или в нос пострадавшего. В 1 мин осуществляется 12 таких циклов. Если реанимацию проводит один человек, то указанный режим реанимационных мероприятий становится невыполнимым; реаниматор вынужден проводить непрямой М.с. в более частом ритме — примерно 15 сжатий сердца за 12 с, затем за 3 с осуществляется 2 энергичных вдувания воздуха в легкие; в 1 мин выполняется 4 таких цикла, а в итоге — 60 сжатий сердца и 8 вдохов. Непрямой М.с. может быть эффективным только при правильном сочетании с искусственной вентиляцией легких.
Контроль эффективности непрямого М.с. осуществляется постоянно по ходу его проведения. Для этого пальцем приподнимают верхнее веко больного и следят за шириной зрачка. Если в течение 60—90 с проведения М.с. пульсация на сонных артериях не ощущается, зрачок не суживается и дыхательные движения (даже минимальные) не появляются, необходимо проанализировать, достаточно ли четко соблюдаются правила проведения М.с., прибегнуть к медикаментозному устранению атонии миокарда или перейти (при наличии условий) к прямому массажу сердца.
При появлении признаков эффективности непрямого М.с., но отсутствии тенденции к восстановлению самостоятельной сердечной деятельности следует предположить наличие фибрилляции желудочков сердца, что уточняют с помощью электрокардиографии. По картине фибрилляционных осцилляций определяют стадию фибрилляции желудочков сердца и устанавливают показания к проведению дефибрилляции, которая должна быть как можно более ранней, но не преждевременной.
Несоблюдение правил проведения непрямого М.с. может привести к таким осложнениям, как перелом ребер, развитие пневмо- и гемоторакса, разрыв печени и др.
Существуют некоторые различия в проведении непрямого М.с. у взрослых, детей и новорожденных. Детям в возрасте 2—10 лет его можно проводить одной рукой, новорожденным — двумя пальцами, но в более частом ритме (90 в 1 мин в сочетании с 20 вдуваниями воздуха в легкие в 1 мин).
Методика непрямого массажа сердца у детей зависит от возраста ребенка. Детям до 1 года достаточно надавливать на грудину одним-двумя пальцами. Для этого оказывающий помощь укладывает ребенка на спину головой к себе, охватывает ребенка так, чтобы большие пальцы рук располагались на передней поверхности грудной клетки, а концы их на нижней трети грудины, остальные пальцы подкладывает под спину. Детям старше 1 года до 7 лет массаж сердца производят, стоя сбоку, основанием одной кисти, а более старшим — обеими кистями (как взрослым). Во время массажа грудная клетка должна прогибаться на 1—11/2 см у новорожденных, на 2—21/2 см у детей 1—12 мес., на 3—4 см у детей старше 1 года. Число надавливаний на грудину в течение 1 мин должно соответствовать средней возрастной частоте пульса, которая составляет: у новорожденных 140, у детей 6 мес. — 130—135, 1 года — 120—125, 2 лет — 110—115, 3 лет — 105—110, 4 лет — 100—105, 5 лет — 100, 6 лет — 90—95, 7 лет — 85—90, 8—9 лет — 80—85, 10—12 лет — 80, 13—15 лет — 75 ударов в 1 мин.
Прямой М. с. заключается в периодическом сдавливании сердца рукой, введенной в полость грудной клетки. Этот вид М. с. применяет только хирург в случае остановки сердца при операции на органах грудной полости.
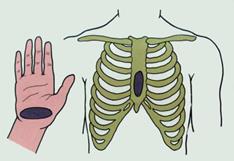
Рис. 7. Место соприкосновения руки и грудины при непрямом массаже сердца.
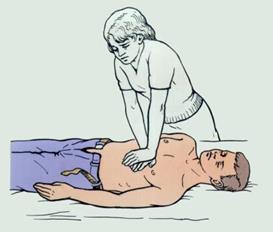
Рис. 8. Положение больного и оказывающего помощь при непрямом массаже сердца.
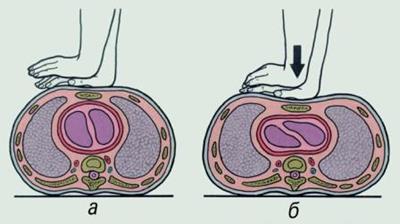
Рис. 9. Схема непрямого массажа сердца: а — наложение рук на грудину; б — нажатие нагрудину.
