Назотрахеальная интубация через фибробронхоскоп
Предварительно в обе ноздри закапывают капли сосудосуживающих препаратов. Определяют ноздрю, через которую легче дышать. Инсуффляция кислорода через аспирационный канал позволяет улучшить оксигенацию и удалить секрет с линзы объектива. Альтернативный вариант — введение носоглоточного воздуховода большого размера (например, 36F) в противоположную ноздрю, после чего через коннектор его подсоединяют к дыхательному контуру и во время ларингоскопии подают 100 % кислород. В отсутствие сознания и самостоятельного дыхания полость рта тампонируют и проводят принудительную вентиляцию через носоглоточный воздуховод. При использовании этой методики адекватность вентиляции и оксигенации контролируется с помощью капнографа и пульсоксиметра.
Эндотрахеальную трубку смазывают и вводят в другую ноздрю на глубину носоглоточного воздуховода. Тубус бронхоскопа увлажняют и вводят в просвет эндотрахеальной трубки. При интубации с помощью фибробронхоскопа необходимо соблюдать единственное главное правило: бронхоскоп вводят в просвет эндотрахеальной трубки и ни в коем случае не продвигают, если визуализируется только стенка эндотрахеальной трубки или только слизистая оболочка трахеи. Как только бронхоскоп проходит через дистальный конец трубки, визуально должны определяться надгортанник или голосовая щель. Манипулируя углом кривизны, дистальный конец бронхоскопа заводят в открытую голосовую щель.
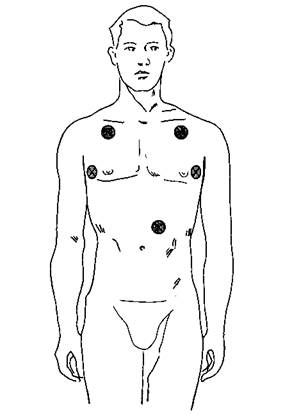
Рис. 5-19.Точки аускультации для проверки положения эндотрахеальной трубки: над верхними отделами легких и эпигастрием
Спешить нет необходимости, потому что проводится адекватный мониторинг вентиляции и оксигенации. Если возникают дыхательные расстройства, то бронхоскоп извлекают и больного вентилируют через лицевую маску. В трудных случаях следует попросить ассистента вывести нижнюю челюсть вперед или нажать на перстневидный хрящ для того, чтобы увидеть вход в гортань. Если сохранено самостоятельное дыхание, для облегчения интубации язык можно вывести вперед с помощью языкодержателя.

Рис. 5-20.Метод фиксации эндотрахеальной трубки липким водоустойчивым пластырем
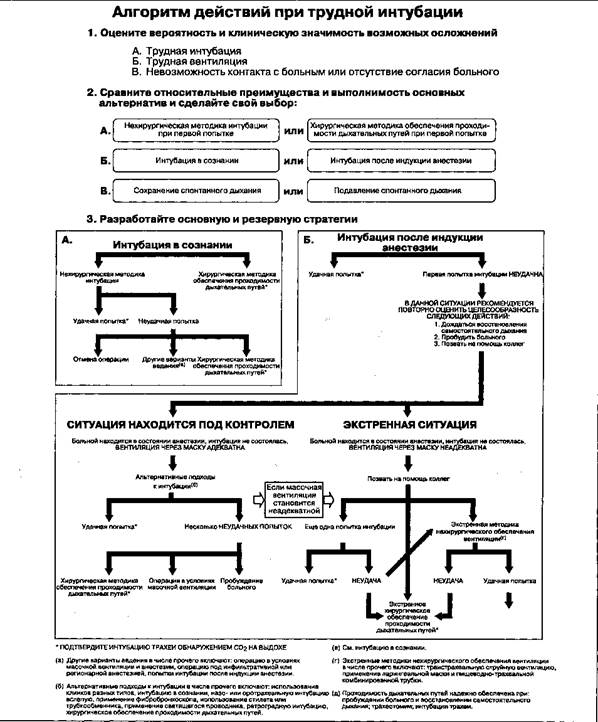
Рис. 5-21.Алгоритм действий при трудной интубации, разработанный Американским обществом анестезиологов (American Society of Anesthesiologists, ASA). (Из: Practice Guidelines for Management of the Difficult Airway: A report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology, 1993. 78: 597. Воспроизведено с изменениями, с разрешения.)
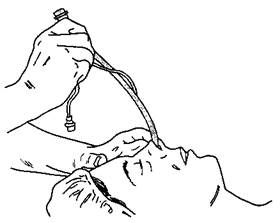
Рис. 5-22. Тракция эндотрахеальной трубки в краниальном направлении облегчает ее правильную ориентацию — параллельно дну полости носа
После попадания в трахею бронхоскоп проводят до киля. Визуализация колец и киля трахеи — достоверный признак правильного положения бронхоскопа. Эндотрахеальная трубка по бронхо-скопу спускается в трахею. Острый угол между черпаловидными хрящами и надгортанником может затруднять проведение трубки. При использовании армированных трубок это затруднение легко преодолеть благодаря боковой подвижности трубки и менее заостренному концу. Правильное положение трубки подтверждается визуально перед выведением бронхоскопа (дистальный конец трубки определяется над килем).
Методика экстубации
Принятие решения об удалении эндотрахеальной трубки — своего рода искусство, во многом зависящее от опыта анестезиолога. Экстубацию лучше выполнять, если больной либо находится в состоянии глубокой анестезии, либо уже проснулся.Но в обоих случаях до экстубации должно быть достигнуто адекватное восстановление нервно-мышечной проводимости. Следует избегать экстубации в условиях поверхностной анестезии (т. е. состояния, промежуточного между глубокой анестезией и бодрствованием), так как это связано с повышенным риском ларингоспазма. Санация глотки позволяет легко отличить глубокую анестезию от поверхностной: любая реакция на отсасывание (например, задержка дыхания, кашель) является признаком поверхностной анестезии, в то время как отсутствие реакции — характеристика глубокой анестезии. Соответственно, открывание глаз или целенаправленные движения свидетельствуют о пробуждении.
Экстубация у пробудившегося больного обычно сопровождается кашлем (или двигательной реакцией). Экстубация вызывает также учащение сердечного ритма, повышение ЦВД, артериального давления, внутричерепного и внутриглазного давления. Возможно некоторое расхождение краев операционной раны и кровотечение из нее. У проснувшегося больного с сопутствующей бронхиальной астмой нахождение трубки в трахее может спровоцировать бронхоспазм. В то время как введение лидокаина в дозе 1,5 мг/кг в/в за 1-2 мин до отсасывания и экстубации позволяет снизить риск развития этих осложнений, экстубация на фоне глубокой анестезии показана тем больным, которые особенно плохо переносят вышеперечисленные реакции. Однако экстубация на фоне глубокой анестезии противопоказана при риске аспирации, а также в случаях, если предполагается, что обеспечение проходимости дыхательных путей после удаления эндотрахеальной трубки будет затруднено.
Вне зависимости от уровня сознания во время экстубации, во избежание аспирации или ларингоспазма необходимо тщательно санировать глотку. Если нельзя полностью исключить нарушения проходимости дыхательных путей после удаления эндотрахеальной трубки, то перед экстубацией больного следует дополнительно вентилировать 100 % кислородом. Непосредственно перед экстубацией удаляют фиксирующие тесемки, а также опустошают манжетку. Не существенно, когда удалять трубку: в конце выдоха или же в конце вдоха. Трубку удаляют одним плавным движением, после чего накладывают лицевую маску и подают 100 % кислород до стабилизации состояния, когда больного можно будет транспортировать в послеоперационную палату. В некоторых учреждениях принято во всех случаях после операции транспортировать больных на фоне ингаляции кислорода.
