Особенности поражения бактериальными средствами
При поражении бактериальными средствами заболевание наступает не сразу, почти всегда имеется скрытый (инкубационный) период, в течение которого заболевание не проявляет себя внешними признаками, а пораженный не теряет боеспособности. Некоторые заболевания (чума, оспа, холера) способны передаваться от больного человека здоровому и, быстро распространяясь, вызывать эпидемии.
Установить факт применения бактериальных средств и определить вид возбудителя достаточно трудно, поскольку ни микробы, ни токсины не имеют ни цвета, ни запаха, ни вкуса, а эффект их действия может проявиться через большой промежуток времени. Обнаружение бактериальных средств возможно только путем проведения специальных лабораторных исследований, на что требуется значительное время, а это затрудняет своевременное проведение мероприятий по предупреждению инфекционных заболеваний.
Для снаряжения бактериологического оружия могут быть использованы возбудители следующих заболеваний:
• - чума
• - холера
• - сибирская язва
• - ботулизм
Чума
Острое инфекционное заболевание. Возбудителем является микроб, не обладающий высокой устойчивостью вне организма; в мокроте, выделяемой человеком, он сохраняет свою жизнеспособность до 10 дней. Инкубационный период составляет 1 - 3 суток.
Заболевание начинается остро: появляется общая слабость, озноб, головная боль, температура быстро повышается, сознание затемняется.
Наиболее опасна так называемая легочная форма чумы. Заболевание ею возможно при вдыхании воздуха, содержащего возбудитель чумы. Признаки заболевания: наряду с тяжелым общим состоянием появляются боль в груди и кашель с выделением большого количества мокроты с чумными бактериями; силы больного быстро падают, наступает потеря сознания; смерть наступает в результате нарастающей сердечно-сосудистой
недостаточности. Заболевание длится от 2 до 4 дней.
Лечение чумы является комплексным и включает применение этиотропных, патогенетических и симптоматических средств. Для лечения чумы наиболее эффективны антибиотики стрептомицинового ряда: стрептомицин, дигидрострептомицин, пасомицин. При этом, наиболее широко применяется стрептомицин. При бубонной форме чумы больному вводят внутримышечно стрептомицин 3—4 раза в сутки (суточная доза по 3 г), тетрациклиновые антибиотики (вибромицин, морфоциклин) в/в по 4 г/сут. При интоксикации в/в вводят солевые растворы, гемодез. Падение артериального давления при бубонной форме само по себе должно расцениваться как признак генерализации процесса, признак сепсиса; при этом возникает необходимость проведения реанимационных мероприятий, введения допамина, установления постоянного катетера. При лёгочной и септической формах чумы дозу стрептомицина увеличивают до 4—5 г/сут, а тетрациклина — до 6 г. При формах, резистентных к стрептомицину, можно вводить левомицетина сукцинат до 6—8 г в/в. При улучшении состояния дозы антибиотиков уменьшают: стрептомицина — до 2 г/сут до нормализации температуры, но в течение не менее 3 дней, тетрациклинов — до 2 г/сут ежедневно внутрь, левомицетина — до 3 г/сут, суммарно 20—25 г. С большим успехом используется в лечении чумы и бисептол.
При лёгочной, септической форме, развитии геморрагии немедленно приступают к купированию синдрома диссеминированного внутрисосудистого свертывания: проводят плазмаферез (прерывистый плазмаферез в пластикатных мешках может быть осуществлен на любой центрифуге со специальным или воздушным охлаждением при емкости её стаканов 0,5 л и более) в объёме удаляемой плазмы 1—1,5 л при замещении таким же количеством свежезамороженной плазмы. При наличии геморрагического синдрома ежесуточные введения свежезамороженной плазмы не должны быть менее 2 л. До купирования острейших проявлений сепсиса плазмаферез проводят ежедневно. Исчезновение признаков геморрагического синдрома, стабилизация артериального давления обычно при сепсисе являются основаниями для прекращения сеансов плазмафереза. Вместе с тем эффект плазмафереза в остром периоде болезни наблюдается практически немедленно, уменьшаются признаки интоксикации, снижается потребность в допамине для стабилизации артериального давления, стихают мышечные боли, уменьшается одышка.
Холера
Острое инфекционное заболевание, характеризующееся тяжелым течением и склонностью к быстрому распространению. Возбудитель холеры - холерный вибрион - малоустойчив к внешней среде, в воде сохраняется в течение нескольких месяцев. Инкубационный
период при холере продолжается от нескольких часов до 6 дней, в среднем 1 - 3 дня.
Основные признаки поражения холерой: рвота, понос; судороги; рвотные массы и испражнения больного холерой принимают вид рисового отвара. С жидкими испражнениями и рвотой больной теряет большое количество жидкости, быстро худеет,
температура тела у него понижается до 35 градусов. В тяжелых случаях заболевание
может закончиться смертью.
При подозрении на холеру больных срочно госпитализируют в специальное отделение.
Восстановление и поддержание циркулирующего объёма крови и электролитного состава тканей проводится в два этапа:
Восполнение потерянной жидкости — регидратация (в объёме, соответствующем исходному дефициту массы тела).
Коррекция продолжающихся потерь воды и электролитов. Может проводиться орально или парентерально. Выбор пути введения зависит от тяжести заболевания, степени обезвоживания, наличия рвоты. Внутривенное струйное введение растворов абсолютно показано больным с обезвоживанием III и IV степени.
Для оральной регидратации Всемирной Организацией Здравоохранения рекомендован следующий раствор:
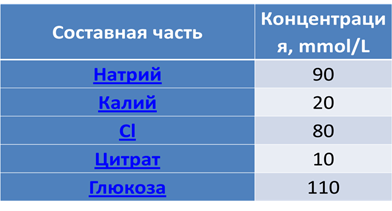
Для начальной внутривенной регидратации у больных с выраженным обезвоживанием лучше всего подходит раствор Рингера (Ringer's lactat). Гипокалиемия коррегируется дополнительным введением препаратов калия.
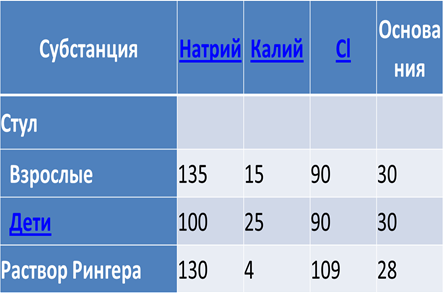
Сравнительная характеристика электролитного состава холерного стула и раствора Рингера (mml/L)
Этиотропная терапия
Препаратом выбора является тетрациклин. Терапия тетрациклином начинается после устранения циркуляторных нарушений в дозе 500 мг каждые 6 часов. Может применяться доксициклин 300 мг однократно. Эти препараты не рекомендованы детям младше 8 лет. Эффективными препаратами также являются ципрофлоксацин и эритромицин.
Терапия энтеросорбентами
Лигнин гидролизный(полипефан), Смекта и др.
В настоящее время имеются пероральные противохолерные вакцины.
Сибирская язва
Острое заболевание, которое поражает главным образом сельскохозяйственных животных, а от них может передаваться людям.
Возбудитель сибирской язвы проникает в организм через дыхательные пути, пищеварительный тракт, поврежденную кожу. Заболевание наступает через 1 – 3 суток; оно протекает в трех формах: легочной, кишечной и кожной.
Легочная форма сибирской язвы представляет собой своеобразное воспаление легких: температура тела резко повышается, появляется кашель с выделением кровянистой мокроты, сердечная деятельность ослабевает и при отсутствии лечения через 2 - 3 дня наступает смерть.
Кишечная форма заболевания проявляется в язвенном поражении кишечника, острых болях в животе, кровяной рвоте, поносе; смерть наступает через 3 - 4 дня.
При кожной форме сибирской язвы поражаются чаще всего открытые участки тела (руки, ноги, шея, лицо). На месте попадания микробов возбудителя появляется зудящее пятно, которое через 12 - 15 часов превращается в пузырек с мутной или кровянистой жидкостью. Пузырек вскоре лопается, образуя черный струп, вокруг которого появляются новые пузырьки, увеличивая размер струпа до 6 - 9 сантиметров в диаметре (карбункул). Карбункул болезненный, вокруг него образуется массивный отек. При прорыве карбункула возможен сепсис и смерть. При благоприятном течении болезни через 5 - 6 дней температура у больного снижается, болезненные явления постепенно проходят.
Этиотропную терапию сибирской язвы проводят анитибиотиками. Назначают пенициллин. В патогенетической терапии используют коллоидные и кристаллоидные растворы, плазму, альбумин, глюкокортикостероиды. Хирургические вмешательства при кожной форме болезни недопустимы: они могут привести к генерализации инфекции.
Профилактические мероприятия осуществляют в тесном контакте с ветеринарной службой. Выявленных больных животных следует изолировать, а их трупы сжигать; инфицированные объекты необходимо обеззараживать. Для дезинфекции шерсти и меховых изделий применяется камерная дезинфекция. Лица, находившиеся в контакте с больными животными или заразным материалом, подлежат активному врачебному наблюдению в течение 2 недель. Важное значение имеет вакцинация людей и животных сухой живой сибиреязвенной вакциной.
Ботулизм
Вызывается ботулиническим токсином, являющимся одним из наиболее сильных ядов, известных в настоящее время. Заражение может произойти через дыхательные пути,
пищеварительный тракт, поврежденную кожу и слизистые оболочки. Инкубационный период – от 2 часов до суток.
Токсин ботулизма поражает центральную нервную систему, блуждающий нерв и проводящую систему сердца; заболевание характеризуется нервно-паралитическими явлениями. Вначале появляются общая слабость, головокружение, давление в подложечной области, нарушения желудочно-кишечного тракта; затем развиваются паралитические явления: паралич глазных мышц, мышц языка, мягкого неба, гортани, лицевых мышц; в дальнейшем наблюдается паралич мышц желудка и кишечника, вследствие чего наблюдается метеоризм и стойкий запор.
Температура тела больного обычно ниже нормальной. В тяжелых случаях смерть может наступить через несколько часов после начала заболевания в результате паралича дыхания
Лечение ботулизма складывается из двух направлений. Первое — предотвращение реализации гипотетической возможности образования токсина in vivo, выведение яда из организма, нейтрализация циркулирующего в крови токсина. Второе — устранение вызванных ботулотоксином патологических изменений, в том числе и вторичных.
Все больные и лица с подозрением на ботулизм подлежат обязательной госпитализации. Независимо от её сроков лечение начинают с промывания желудка и кишечника 2 % раствором гидрокарбоната натрия (сода) и сифонныеклизмы с 5 % раствором гидрокарбоната натрия объёмом до 10 литров для выведения ещё не всосавшегося токсина. Промывание желудка целесообразно проводить в первые 1—2 дня болезни, когда в желудке ещё может оставаться заражённая пища. Проводят промывание с помощью зонда, чтобы избежать возможной аспирации промывных вод, небольшими порциями жидкости, особенно при наличии дыхательной недостаточности, чтобы не вызвать рефлекторную остановку дыхания.
Также назначают энтеросорбенты (полифепан, энтеродез, микрокристаллическая целлюлоза и др.). Ежедневно внутривенно вводят по 400 мл лактасол, диуретики (фуросемид, лазикс по 20—40 мг). Необходимо следить за соблюдением водно-электролитного баланса, энергообеспечением. Назначают средства метаболической поддержки, такие как глюкозо-калий-магниевые смеси, рибоксин, АТФ, витамины (в основном группы В).
Глюкокортикоиды используют в качестве пульс-терапии, предупреждающей аллергические реакции на введение гетерогенных антитоксических сывороток. Также глюкокортикоиды применяются в лечении сывороточной болезни.
Также в лечении ботулизма используют антибиотикотерапию. Её назначают для профилактики и лечения воспалительных процессов, вызванных возбудителем ботулизма, попавшем в кишечник, а также для предотвращения частых осложнений (пневмония, цистит). Если не нарушено глотание, то назначают левомицетин по 0,5 грамм 4 раза в сутки в течение 5 дней или ампициллин по 0,75—1 грамм в сутки. Курс лечения около недели, но если снова возникает необходимость в антибиотикотерапии, то принимать те антибиотики, которые больной получал в первые дни заболевания, не следует. Следует отметить, что назначение антибиотиков может привести к дисбактериозу кишечника со всеми его осложнениями.
Главную роль в лечении ботулизма играет антитоксическая сыворотка.
