Механизмы длительного действия
Почечная контролирующая система. Прц .повышении артериального давления даже на 1 мм рт. ст. возрастает выделение воды почками. В результате — снижается объем внеклеточной жидкости (объем внутрисосудистой и межклеточной жидкости), а в конечном итоге уменьшается объем циркулирующей крови. Это приводит к снижению венозного возврата крови, уменьшению МОК и снижению артериального давления. Повышение диуреза (объема конечной мочи) обусловлено тем, что при постоянном высоком уровне артериального давления увеличивается объем фильтрации (первичной мочи) и, одновременно, за счет специальных механизмов (см. ниже) — снижается относительный объем реабсорбции воды, что и приводит к росту диуреза.
При сниженном артериальном давлении, наоборот, уменьшается способность фильтровать воду, возрастает до определенных пределов способность почек реабсорбироватъ воду (см. ниже), уменьшается объем выводимой жидкости, возрастает объем внеклеточной воды, в том числе ОЦК и тем самым возрастает МОК, а следовательно, и артериальное давление.
Резкое падение давления снижает диурез вплоть до полной анурия.
Ваэопрессшювый (АДГ) механизм. Ваэопрессин, или антидиуретический гормон, как известно, способствует реабсорбции воды, расширяя внеклеточные пространства между эпителием собирательных трубок в почках и повышая способность воды входить в ннтер-стициальное пространство, где за счет противоточно-поворотного механизма создается высокое осмотическое давление.
При повышении артериального или венозного давленая происходит растяжение соот-ветствующях участков сосудистого русла (в том числе и предсердий), и поток импульсов от рецепторов растяжения вызывает, так называемый, рефлекс Гауэра-Генри (или Генри-Гауэ-ра, по другим авторам): существенно снижается выделение вазопресенна, что увеличивает диурез за счет уменьшения процесса реабсорбции воды в собирательных трубках почек. В результате снижается ОЦК, за ним — снижается МОК и артериальное давление.
При снижении артериального давления, наоборот, поток с рецепторов растяжения уменьшается, поэтому возрастает выделение из нейрогипофиза вазопресенна, увеличивается его продукция в нейронах гипоталамуса, все это повышает реабсорбцию воды, что ведет к росту ОЦК, повышению МОК и артериального давления.
Физиология чедежка
В последние годы обнаружено, что одновременно с вазопрессином в регуляции уровня диуреза может участвовать атриопептин, который вырабатывается в клетках правого и, частично, левого предсердий. При чрезмерном растяжении предсердий продукция атриопептина возрастает. Этот гормон, с одной стороны, снижает тонус периферических сосудов, вызывая увеличение объема сосудистого русла, а с другой, — повышает натрийурез, а вместе с ним повышает выделение воды. Иначе говоря, атриопептин, или натрийуретический гормон — это антагонист вазопрессина. Следовательно, при растяжении предсердий, с одной стороны, снижается продукция вазопрессина, а с другой, — возрастает продукция на-трийуретического гормона (атриопептина). Оба этих явления способствуют нормализации артериального давления.
Альдостероновый механизм. При сниженном артериальном давлении под влиянием ан-гиотензина-И повышается продукция альдостерона. Он, в свою очередь, повышает реаб-сорбцию натрия и воды, что вызывает повышение ОЦК и рост артериального давления. Одновременно альдостерон повышает чувствительность ГМК сосудов к вазоконстриктор-ным факторам, что тоже, в конечном итоге, способствует повышению артериального давления. Такие эффекты альдостерона проявляются через несколько дней.
Глава 18 ОРГАННОЕ КРОВООБРАЩЕНИЕ
РЕГИОНАРНЫЙ КРОВОТОК. МЕХАНИЗМЫ РЕГУЛЯЦИИ
Задача регионарного (локального) кровотока — обеспечение кровью данного региона, в интересах этого региона. В определенной степени при этом игнорируются интересы или запросы организма в целом.
Считается, что регуляция регионарного кровотока осуществляется различными механизмами — местными, гуморальными, нервными. Одни механизмы срабатывают быстро, в пределах секунд, минут, другие механизмы реализуются в пределах недель, месяцев. Поэтому физиологи выделяют долговременную регуляцию и кратковременную, или быструю регуляцию. Обычно физиологи детально рассматривают механизмы быстрой или срочной регуляции, а представители других дисциплин (патофизиологи, морфологи) — долговременную. Необходимость долговременной регуляции возникает в том случае, когда все механизмы срочной регуляции не создают все-таки оптимальных условий для кровообращения. Ведущим фактором в этом случае является недостаток кислорода в тканях. Это вызывает продукцию так называемого фактора ангиогенеза, который вызывает в свою очередь выход из стенки вен, предшественников капилляров, что приводит к росту капилляров. В итоге, в ткани, которая испытывает кислородную недостаточность, возрастает число капилляров и длина работающих капилляров, т. е. возрастает степень капилляризации. Это происходит, например, при всех ситуациях, при которых в тканях возникает кислородная недостаточность (пороки сердца, жизнь в условиях высокогорных районов, альпинисты). Предполагается, что использование в клинической практике фактора ангиогенеза или фактора роста новых сосудов — это перспективное направление.
Быстрая, или срочная, регуляция регионарного кровотока осуществляется за счет местных, гуморальных и нервных механизмов.
Местная регуляция регионарного кровотока играет ведущую роль в процессах обеспечения необходимого уровня кровотока при данной интенсивности метаболизма. Здесь принято выделять 2 варианта механизмов: метаболическую ауторегуляцию периферического кровообращения и миогенную ауторегуляцию периферического кровообращения.
Метаболическая ауторегуляция (или — гистометаболическая ауторегуляция периферического тонуса, или вазодил ататорная регуляция) заключается в том, что в результате недостаточного снабжения данного региона кислородом и питательными веществами (в основном, за счет недостаточности кровотока) в тканях накапливаются метаболиты, среди которых имеются мощные вазодилататоры (расслабляющие гладкие мышцы сосудов), особенно прекапиллярных сфинктеров. Среди этих метаболитов-дилататоров выделяют такие как молочная кислота, АТФ, АМФ, АДФ, аденозин, ионы калия, избыток ионов водорода (явление ацидоза), избыток углекислого газа. Эти вещества одновременно могут менять чувствительность гладких мышц к медиатору симпатических волокон — к норадреналину (например, за счет «маскировки» бета-адренорецепторов сосудов) и тем самым уменьшать влияние сосудосуживающих нервов на сосуды данного региона.
Некоторые исследователи считают, что главным фактором, определяющим состояние тонуса гладких мышц сосудов в регионе, является кислород: когда кислорода много, сосуды находятся в состоянии сокращения, когда кислорода мало (уменьшается парциальное напряжение кислорода), тогда происходит релаксация мышц и кровоток возрастает. В легких (см. подробнее «Малый круг»), наоборот, если в альвеоле много кислорода, то капил-
ляр, подходящий к этой альвеоле, будет открыт (прекапилляры расслаблены), а если альвеола не вентилируется (не содержит в достаточных количествах кислорода), то капилляр не функционирует. Итак, теория кислородного запроса (как вариант вазодилататорный метаболической теории) имеет право на существование. Следовательно, уровень метаболизма клетки может определять интенсивность регионарного кровотока.
2-й механизм, поддерживающий на необходимом уровне кровенаполнение данного региона, это многенная ауторегуляция. Во многом она напоминает закон сердца (Франка-Стар-линга): чем больше мышца растянута, тем выше тонус этой мышцы. Механизм миогенной ауторегуляции выражен наиболее отчетливо в сосудах мозга, почки, сердечной мышцы, печени, чревной области. Он состоит в том, что в ответ на повышение артериального давления (кровяного давления) сосуд ратягивается. Если бы стенка сосуда пассивно следовала за величиной давления, то это привело бы к расширению диаметра сосуда и к увеличению его проходимости, что привело бы к увеличению кровенаполнения. Не все области «желают» роста кровенаполнения. Для зашиты от этого явления возникает рост активности гладких мышц стенок растягиваемого сосуда — и чем больше растягивается сосуд (за бчет бокового давления), тем на большую величину возрастает тонус гладких мышц этого сосуда. В итоге — диаметр остается неизменным. При падении давления, наоборот, чтобы сохранить исходный просвет сосуда, гладкие мышцы расслабляются.
Нервный механизм регуляция регионарного кровотока. Выше подробно рассматривались вопросы нервной регуляции сосудистого тонуса. За счет потока импульсов, идущих от работающего органа, интенсивность регионарного кровотока может меняться рефлек-торно. Например, при возбуждении скелетных мышц с рецейторов этих мышц (сухожильные, проприорецепторы, или мышечные веретена) идет поток импульсов, в ответ на который происходит возбуждение симпатической нервной системы — это вызывает повышение вазоконстрикторных влияний на все сосуды, но особенно — на сосуды кожи, сосуды чревной области. В результате — происходит перераспределение кровотока: в неработающих мышцах, коже, чревной области — кровоток снижается, а в сосудах работающих мышц — он возрастает (за счет того, что в них происходит рабочая гиперемия, вызванная метаболитами, и за счет того, что эти метаболиты блокируют конетрикторные эффекты в работающей мышце, идущие от симпатических воздействий (см. подробнее — «Кровоток в скелетных мышцах»).
Гуморальная регуляция регионарного кровотока заключается в том, что помимо метаболитов, накапливающихся в работающих органах, сюда же с током крови могут подходить гормоны к биологически активные вещества, оказывающие вазодилатацию (гистамин, бра-дикинин, простациклины, атриопептин) или вазокойстрикцшо (адреналин, норадреналин, дофамин, ангиотензин II, альдостерон, серотонин). Эти вещества будут модулировать метаболические эффекты и эффекты симпатических воздействий на сосуд.
Рассмотрим некоторые особенности регионарного кровотока.
КОРОНАРНЫЙ КРОВОТОК
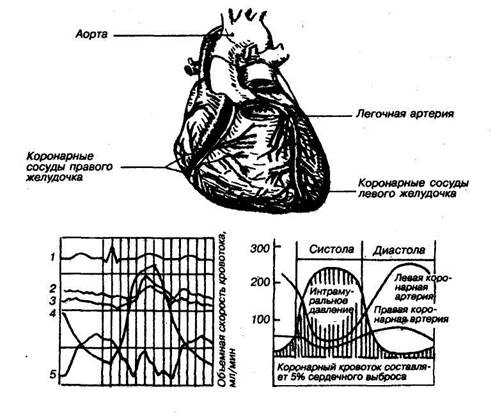
Особенностью коронарного кровотока (главным образом, кровотока левого желудочка) является его импульсность, периодичность: в момент систолы кровоток по артериям прекращается, а по венам кровь вьггалкивается. Таким образом, в основном, миокард (левый желудочек) до 85% крови получает в период диастолы. Поэтому, чем длительнее диастоли-ческий период (или — чем короче систола, а точнее — чем меньше систолический показатель), тем лучше кровоснабжение миокардиальных клеток.
В среднем, в условиях покоя на 100 г массы сердца приходится 50—90 мл крови в 1 минуту» а е учетом, что средняя масса сердца составляет 300 г — в условиях покоя сердце получает около 200—250 мл крови, т. е. около 4—6% от минутного, объема крови (от 4,5— 5 л/мин). В условиях физической нагрузки, когда потребность в кровотоке резко возрастает (МОК достигает 25 л), значительно возрастает коронарный кровоток — он становится рав-

 |
00,06 0.10,150,20,250,3 Время, с
Рис. 78. Коронарные сосуды сердца.
Слева — кривая, показывающая изменения на протяжении сердечного цикла: 1 — ЭКГ. 2 — давление в дуге аорты, 3 — давление в огибающей ветви левой коронарной артерии, 4 — интрамурального давления, 5 — скорости кровотока в коронарной артерии. Справа—изменения давления в левой и правой коронарных артериях—при систоле и диастоле.
 ным 3—4 л/мин. Это означает, что в состоянии покоя интенсивность коронарного кровотока далека от максимально возможной, т. е. имеются механизмы, ограничивающие емкость коронарного русла в условиях покоя.
ным 3—4 л/мин. Это означает, что в состоянии покоя интенсивность коронарного кровотока далека от максимально возможной, т. е. имеются механизмы, ограничивающие емкость коронарного русла в условиях покоя.
Сердечная мышца является самым большим потребителем кислорода (в расчете на 1 г массы): в условиях покоя 300 г массы сердца поглощают около 30 мл кислорода за 1 мин. (а всего за 1 минуту человеку требуется на все нужды организма в условиях покоя около 250—300 мл кислорода). Сердце очень хорошо поглощает кислород из крови. Если в других тканях артериовенозная разница составляет в среднем 80 мл/л крови (в артериальной крови — 200 мл кислорода на 1 л крови, в венозной — 120 мл кислорода на 1 л крови, разница — 80 мл), то в сердце она достигает 120—150 мл/л крови, т. е. каждый литр крови отдает не 80 мл, а 120— 150 мл кислорода.
Важной особенностью коронарных сосудов является способность гладкомышечных клеток внутреннего слоя сосудов продуцировать эластин. При чрезмерной продукции эластина возникает вероятность образования атеросклеротических бляшек, нарушающих нормальный кровоток по коронарным сосудам. В среднем слое стенки сосуда имеют другой тип недифференцированных гладкомышечных клеток, которые вырабатывают кейлоны. Кейло-ны — это специфические вещества, блокирующие (тормозящие) продукцию эластина. Та-
ким образом, в норме выработка кейлонов препятствует образованию атеросклеротичес-ких бляшек. Когда продукций кейлонов нарушена, то это вызывает усиленное образование эластина и тем самым — атеросклеротический процесс, мешающий нормальному кровотоку.
Установлено, что снижение коронарного кровотока приводит к уменьшению сократимости миокарда: когда кровоток уменьшается на 50% от нормы, сократимость миокарда тоже снижается на 50%. При падении артериального давления ниже 50—20 мм рт. ст. кровоток по коронарным сосудам резко прекращается (давление нулевого кровотока).
В регуляции коронарного кровотока принимают участие местные, гуморальные и рефлекторные механизмы. Считается, что коронарный кровоток не принимает участия в регуляции системного кровотока, т. е. он относительно независим от системного кровотока. Ведущим механизмом регуляции является местный механизм, который в основном представлен метаболическим звеном.
Коронарные сосуды снабжаются адренергическими волокнами симпатической системы. В условиях покоя, благодаря наличию в гладких мышцах коронарных сосудов альфа- и бета-адренорецепторов, норадреналин, выделяющийся из симпатических нервов, вызывает не* которое повышение тонуса гладких мышц (тонус покоя), тем самым ограничивает чрезмерное расширение коронарного русла. Полагают, что часть симпатических волокон является холинергическими — в окончаниях выделяется ацетилхолин, который может релаксиро-вать гладкие мышцы сосудов. Дискутируется вопрос о наличии и парасимпатических волокон в коронарных сосудах, благодаря которым возможна дополнительная дилатация коронарных сосудов. Однако эти данные требуют подтверждения.
При физической нагрузке повышается тонус симпатической нервной системы: это вызывает на первых секундах работы небольшой спазм сосудов сердца и одновременно повышает уровень экстракции кислорода из крови — способность сердечной мышцы извлекать кислород под влиянием симпатической системы возрастает еще больше! В дальнейшем, если физическая нагрузка продолжается или существенно возрастает. — накапливаются метаболиты, которые, с одной стороны, сами по себе вызывают расслабление гладких мышц сосудов, в том числе прекалиллярных сфинктеров, а с другой стороны — они «блокируют» альфа-адренорецепторы, т.е. приводят к тому, что популяция бета-адренорецепторов становится в этих условиях доминирующей. Поэтому симпатические влияния (норадреналин) вызывают тоже дилатацию коронарных сосудов, что Вместе с метаболическим влиянием существенно повышает коронарный кровоток. Считается, что вазодилатацию вызывают в сердечной мышце: избыток углекислого газа (пшеркапния), избыток водородных ионов, молочная кислота, АТФ, АДФ, АМФ, аденозин. Многие авторы придают особое значение аденозину как наиболее сильному вазодилататору. В условиях гипоксии, вероятно, возрастает и продукция простациклинов в мнокардиоцитах, что также способствует вазодилата-ции. Дискутируется вопрос о прямом влиянии низкого парциального напряжения кислорода на тонус коронарных сосудов: логично допустить, что гипоксия сама по себе должна вызывать релаксацию гладких мышц коронаров. Однако пока веских доказательств этому не получено.
Показано, что при отрицательных эмоциях, когда происходит сильное возбуждение симпатической нервной системы, наблюдается резкий спазм коронарных сосудов. Однако это явление почти отсутствует, если эмоциональная реакция протекает на фоне мышечной активности. Вот почему чрезвычайно важно, чтобы после появления у человека отрицательных эмоций (ярость, гнев) возникала мышечная активность, которая снимала бы вероятность коронарного спазма. Нами установлено, что эндогенный сенсибилизатор Р-адрено-рецепторов во много раз повышает способность адреналина релаксировать гладкие мышцы коронарных артерий.
Естественно, что не во всех случаях в ответ на физическую нагрузку происходит адекватное повышение коронарного кровотока. Недостаточность коронарного кровотока при физической нагрузке, так же как и недостаточность коронарного кровотока в условиях покоя, часто сопровождается выраженным спазмом сосудов, что приводит к появлению боли
в области сердца и иррадиации болевых ощущений в левое плечо, под левую лопатку, или в загрудинную область. Считается, что спазм коронарных сосудов может возникать, например, из-за наличия в сосудах атеросклеротических бляшек; при их наличии стенка сосуда не способна развивать достаточное напряжение для противодействия сокращающемуся миокарду, поэтому в период систолы кровоток резко снижается (в норме — до 1/6—1/7 от уровня диастолы, а в условиях патологии — до 1/10 и более). Кроме того, спазму коронарных артерий при кислородной недостаточности способствует: 1) активация ренин-ангио-тензиновой системы, 2) повышение агрегационных способностей тромбоцитов, 3) повышение свертывающей способности крови, 4) снижение уровня бета-адренорецепторов в сосудах сердца (и, как результат, усиление вазоконстрикторного влияния симпатической системы), 5) повышение продукции простагландина ПГТ2*.«ф> — одного из вазоконстрикторов. Все эти факторы приводят к вазоконстрикции и усугубляют возникающую коронарную недостаточность.
