Строение артерий, вен и капилляров
Строение артерий, вен и капилляров. Сосуды, которые несут кровь от сердца к органам и тканям, называются артериями, а сосуды, несущие кровь от периферии к сердцу, — венами.
Артериальная и венозная части сосудистой системы соединяются между собой капиллярами, через стенки которых происходит обмен веществ между кровью и тканями.
Артерии, питающие стенки тела, называются париетальными (пристеночными), артерии внутренних органов — висцеральными (внутренностными).
По топографическому принципу артерии делятся на вне-органные и внутриорганные. Строение внутриорганных артерий зависит от развития, строения и функции органа. В органах, которые в период развития закладываются общей массой (легкие, печень, почки, селезенка, лимфатические узлы), артерии входят в центральную часть органа и дальше разветвляются соответственно долям, сегментам и долькам. В органах, которые закладываются в виде трубки (пищеводный тракт, выводные протоки мочеполовой системы, головной и спинной мозг), ветви артерий имеют кольцевидное и продольное направление в ее стенке.
Различают магистральный и рассыпной тип ветвления артерий. При магистральном типе ветвления имеются основной ствол и отходящие от артерии боковые ветви с постепенно уменьшающимся диаметром. Рассыпной тип ветвления артерии характеризуется тем, что основной ствол делится на большое количество конечных ветвей.
Артерии, обеспечивающие окольный ток крови, в обход основного пути, называются коллатеральными. Выделяют межсистемные и внутрисистемные анастомозы. Первые образуют соединения между ветвями разных артерий, вторые — между ветвями одной артерии.
Внутриорганные сосуды последовательно делятся на артерии 1—5-го порядка, образуя микроскопическую систему сосудов - микроциркуляторное русло. Оно формируется из артериолы, прекапиллярной артериолы, или прека-пилляров, капилляров, посткапиллярных венул или посткапилляров и венул. Из внутриорганных сосудов кровь поступает в артериолы, которые образуют в тканях органов богатые кровеносные сети. Затем артериолы переходят в более тонкие сосуды — прекапилляры, диаметр которых составляет 40—50 мкм, а последние — в более мелкие — капилляры с диаметром от 6 до 30—40 мкм и толщиной стенки 1 мкм. В легких, головном мозге, гладких мышцах расположены наиболее узкие капилляры, а в железах — широкие. Наиболее широкие капилляры (синусы) наблюдаются в печени, селезенке, костном мозге и лакунах пещеристых тел долевых органов.
В капиллярах кровь течет с небольшой скоростью (0,5— 1,0 мм/с), имеет низкое давление (до 10—15 мм рт. ст.). Это связано с тем, что в стенках капилляров происходит наиболее интенсивный обмен веществ между кровью и тканями. Капилляры находятся во всех органах, кроме эпителия кожи и серозных оболочек, эмали зубов и дентина, роговицы, клапанов сердца и др. Соединяясь между собой, капилляры образуют капиллярные сети, особенности которых зависят от строения и функции органа.
Пройдя через капилляры, кровь поступает в посткапиллярные венулы, а затем в венулы, диаметр которых равен 30—40 мкм. Из венул начинается формирование внутриорганных вен 1—5-го порядка, которые затем впадают во внеорганные вены. В кровеносной системе встречается и прямой переход крови из артериол в венулы — артериоло-венулярные анастомозы. Общая вместимость венозных сосудов в 3—4 раза больше, чем артерий. Это связано с давлением и небольшой скоростью крови в венах, компенсируемых объемом венозного русла.
Вены являются депо для венозной крови. В венозной системе находится около 2/3 всей крови организма. Внеорганные венозные сосуды, соединяясь между собой, образуют самые крупные венозные сосуды тела человека — верхнюю и нижнюю полые вены, которые входят в правое предсердие.
Артерии по строению и функциональному назначению отличаются от вен. Так, стенки артерий оказывают сопротивление давлению крови, более эластичны и растяжимы. Благодаря этим качествам ритмичный ток крови становится непрерывным. В зависимости от диаметра артерии делятся на крупные, средние и мелкие.
Стенка артерий состоит из внутренней, средней и наружной оболочек. Внутренняя оболочка образована эндотелием, базальной мембраной и подэндотелиальным слоем. Средняя оболочка состоит главным образом из гладких мышечных клеток кругового (спирального) направления, а также из коллагеновых и эластических волокон. Наружная оболочка построена из рыхлой соединительной ткани, которая содержит коллагеновые и эластические волокна и выполняет защитную, изолирующую и фиксирующую функции, имеет сосуды и нервы. Во внутренней оболочке отсутствуют собственные сосуды, она получает питательные вещества непосредственно из крови.
В зависимости от соотношения тканевых элементов в стенке артерии делятся на эластический, мышечный и смешанный типы. К эластическому типу относятся аорта и легочный ствол. Эти сосуды могут сильно растягиваться во время сокращения сердца. Артерии мышечного типа находятся в органах, изменяющих свой объем (кишечник, мочевой пузырь, матка, артерии конечностей). К смешанному типу (мышечно-эластическому) относятся сонная, подключичная, бедренная и другие артерии. По мере отдаления от сердца в артериях уменьшается количество эластических элементов и повышается число мышечных, возрастает способность к изменению просвета. Поэтому мелкие артерии и артериолы являются главными регуляторами кровотока в органах.
Стенка капилляров тонкая, состоит из одного слоя эндотелиальных клеток, расположенных на базальной мембране, обусловливая ее обменные функции.
Стенка вен, как и артерий, имеет три оболочки: внутреннюю, среднюю и наружную.
Просвет вен несколько больше, чем у артерий. Внутренний слой выстлан слоем эндотелиальных клеток, средний слой относительно тонкий и содержит мало мышечных и эластических элементов, поэтому вены на разрезе спадаются. Наружный слой представлен хорошо развитой соедини-тельнотканной оболочкой. По всей длине вен расположены попарно клапаны, которые препятствуют обратному току крови. Клапанов больше в поверхностных венах, чем в глубоких, в венах нижних конечностей, чем в венах верхних конечностей. Давление крови в венах низкое, пульсация отсутствует.
В зависимости от топографии и положения в теле и органах вены делятся на поверхностные и глубокие. На конечностях глубокие вены попарно сопровождают одноименные артерии. Название глубоких вен аналогично названию артерий, к которым они прилегают (плечевая артерия — плечевая вена и т. д.). Поверхностные вены соединяются с глубокими при помощи проникающих вен, которые выполняют роль анастомозов. Часто соседние вены, соединившись между собой многочисленными анастомозами, образуют венозные сплетения на поверхности или в стенках ряда внутренних органов (мочевой пузырь, прямая кишка). Между крупными венами (верхняя и нижняя полые вены, воротная вена) находятся межсистемные венозные анастомозы — каво-кавальный, портокавальный и каво-портокавальный, которые являются коллатеральными путями тока венозной крови в обход основных вен.
Расположение сосудов тела человека соответствует определенным закономерностям: общему типу строения организма человека, наличию осевого скелета, симметрии тела, наличию парных конечностей, асимметрии большинства внутренних органов. Обычно артерии направляются к органам кратчайшим путем и подходят к ним с внутренней их стороны (через ворота). На конечностях артерии идут по сгибательной поверхности, образуют вокруг суставов артериальные сети. На костной основе скелета артерии идут параллельно костям, например межреберные артерии проходят рядом с ребрами, аорта -- с позвоночником.
В стенках сосудов находятся нервные волокна, связанные с рецепторами, которые воспринимают изменения состава крови и стенки сосуда. Особенно много рецепторов в аорте, сонном синусе, легочном стволе.
Регуляцию кровообращения как в организме в целом, так и в отдельных органах в зависимости от их функционального состояния осуществляют нервная и эндокринная системы.
Сердце
Сердце (cor) — полый, мышечный орган конусовидной формы, массой 250—350 г, выбрасывает кровь в артерии и принимает венозную кровь (рис. 87, 88).
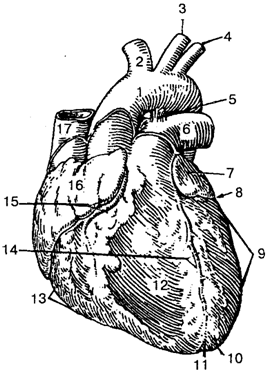
Рис. 87. Сердце (вид спереди):
1 — аорта; 2 — плечеголовной ствол; 3 — левая общая сонная артерия; 4— левая подключичная артерия; 5— артериальная связка (фиброзный тяж на месте заросшего артериального протока); 6— легочный ствол; 7 — левое ушко; 8, 15 — венечная борозда; 9 — левый желудочек; 10— верхушка сердца; 11— вырезка верхуш-ки сердца; 12— грудино-ре-берная (передняя) поверхность сердца; 13 — правый желудочек; 14 — передняя межжелудочковая борозда; 16— правое ушко; 17— верхняя полая вена
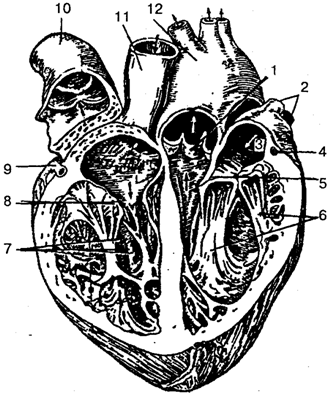
Рис. 88. Сердце (раскрыто):
1 — полулунные заслонки клапана аорты; 2 — легочные вены; 3 — левое предсердие; 4, 9— венечные артерии; 5 — левый предсердно-желудочковый (мит-ральный) клапан (двухстворчатый клапан); 6— сосочковые мышцы; 7— правый желудочек; 8 — правый предсердно-желудочковый (трехстворчатый) клапан; 10 — легочный ствол; 11— верхняя полая вена; 12— аорта
Оно расположено в грудной полости между легкими в нижнем средостении. Приблизительно 2/3 сердца находится в левой половине грудной клетки и 1/3 — в правой. Верхушка сердца направлена вниз, влево и вперед, основание — вверх, вправо и назад. Передняя поверхность сердца прилегает к грудине и реберным хрящам, задняя — к пищеводу и грудной части аорты, снизу — к диафрагме. Верхняя граница сердца находится на уровне верхних краев III правого и левого реберных хрящей, правая граница проходит от верхнего края III правого реберного хряща и на 1—2 см по правому краю грудины, опускается вертикально вниз до V реберного хряща; левая граница сердца продолжается от верхнего края III ребра до верхушки сердца, идет на уровне середины расстояния между левым краем грудины и левой среднеключичной линией. Верхушка сердца определяется в межреберном промежутке на 1,0—1,5 см внутрь от средней линии. Нижняя граница сердца идет от хряща V правого ребра до верхушки сердца. В норме длина сердца составляет 10,0 — 15,0 см, самый большой поперечный размер сердца 9—11 см, переднезадний — 6—8 см.
Границы сердца изменяются в зависимости от возраста, пола, конституции и положения тела. Сдвиг границы сердца наблюдается при увеличении (дилатации) его полостей, а также в связи с утолщением (гипертрофией) миокарда.
Правая граница сердца увеличивается в результате расщепления правых желудочка и предсердия при недостаточности трехстворчатого клапана, сужения устья легочной артерии, хронических заболеваний легких. Сдвиг левой границы сердца чаще обусловлен повышением артериального давления в большом круге кровообращения, аортальными пороками сердца, недостаточностью митрального клапана.
На поверхности сердца видны передние и задние меж-желуд очковые борозды, которые идут спереди и сзади, и поперечная венечная борозда, расположенная кольцеобразно. По этим бороздам проходят собственные артерии и вены сердца.
Сердце человека состоит из двух предсердий и двух желудочков.
Правое предсердие
Правое предсердие представляет собой полость емкостью 100—180 мл, по форме напоминает куб, расположено у основания сердца справа и сзади аорты и легочного ствола. В правое предсердие входят верхняя и нижняя полые вены, венечный синус и наименьшие вены сердца. Переднюю часть правого предсердия составляет правое ушко. На внутренней поверхности правого ушка предсердия выступают гребенчатые мышцы. Расширенная задняя часть стенки правого предсердия является местом входа крупных венозных сосудов — верхней и нижней полых вен. Правое предсердие отделяется от левого межпредсердной перегородкой, на которой находится овальная ямка.
Правое предсердие соединяется с правым желудочком при помощи правого предсердно-желудочкового отверстия. Между последним и местом входа нижней полой вены находится отверстие венечного синуса и устья наименьших вен сердца.
Правый желудочек
Правый желудочек имеет форму пирамиды с верхушкой, направленной вниз, и располагается справа и спереди левого желудочка, занимает большую часть передней поверхности сердца. Правый желудочек отделяется от левого межжелудочковой перегородкой, которая состоит из мышечной и перепончатой частей. Вверху в стенке левого желудочка находятся два отверстия: сзади — правое предсердие - желудочковое, а спереди — отверстие легочного ствола. Правое предсердно-желудочковое отверстие закрывается правым предсердно-желудочковым клапаном, который имеет переднюю, заднюю и перегородочную створки, напоминающие треугольные сухожильные пластинки. На внутренней поверхности правого желудочка находятся мясистые трабекулы и конусовидные сосочковые мышцы с сухожильными хордами, которые прикрепляются к створкам клапана. При сокращении мускулатуры желудочка створки смыкаются и удерживаются в таком состоянии сухожильными хордами, сокращением сосочковых мышц не пропускают кровь назад в предсердие.
Непосредственно в начале легочного ствола находится клапан легочного ствола. Он состоит из передней, левой и правой задних полулунных заслонок, которые располагаются по кругу, выпуклой поверхностью в сторону полости желудочка, а вогнутой — в просвет легочного ствола. При сокращении мускулатуры желудочка полулунные заслонки током крови прижимаются к стенке легочного ствола и не препятствуют току крови из желудочка; а при расслаблении желудочка, когда давление в его полости падает, обратный ток крови заполняет карманы между стенками легочного ствола и каждой из полулунных заслонок и раскрывает заслонки, их края смыкаются и не пропускают кровь в желудочек сердца.
Левое предсердие
Левое предсердие имеет форму неправильного куба, от правого предсердия отделено межпредсердной перегородкой; спереди имеет левое ушко. В заднем отделе верхней стенки предсердия открываются четыре легочные вены, по которым течет обогащенная в легких O2 кровь. С левым желудочком соединяется при помощи левого предсердно-желудочкового отверстия.
Левый желудочек
Левый желудочек имеет форму конуса, основанием направлен кверху. В передневерхнем отделе его находится отверстие аорты, через которое желудочек соединяется с аортой. В месте выхода аорты из желудочка расположен клапан аорты, который имеет правую, левую (переднюю) и заднюю полулунные заслонки. Между каждой заслонкой и стенкой аорты находится синус. Заслонки аорты более толстые и крупные, чем в легочном стволе. В предсердно-желудочковом отверстии расположен левый предсердно-желудочковый клапан с передней и задней треугольными створками. На внутренней поверхности левого желудочка находятся мясистые трабекулы и передняя и задняя сосочковые мышцы, от которых идут к створкам митрального клапана толстые сухожильные хорды.
Стенка сердца состоит из трех слоев: внутреннего — эндокарда, среднего — миокарда и наружного — эпикарда.
Эндокард
Эндокард представляет собой слой эндотелия, выстилающего все полости сердца и плотно сросшегося с подлежащим мышечным слоем. Он образует клапаны сердца, полулунные клапаны аорты и легочного ствола.
Миокард
Миокард является самой толстой и мошной в функциональном отношении частью стенки сердца; образован сердечной поперечнополосатой мышечной тканью и состоит из сердечных кардиомиоцитов, соединенных между собою посредством вставочных дисков. Объединяясь в мышечные волокна или комплексы, миоциты образуют узкопетлистую сеть, которая обеспечивает ритмичное сокращение предсердий и желудочков. Толщина миокарда неодинакова: наибольшая — у левого желудочка, наименьшая — у предсердий. Миокард желудочков состоит из трех мышечных слоев — наружного, среднего и внутреннего. Наружный слой имеет косое направление мышечных волокон, идущих от фиброзных колец до верхушки сердца. Волокна внутреннего слоя располагаются продольно и дают начало сосочковым мышцам и мясистым трабекулам. Средний слой образован круговыми пучками мышечных волокон, отдельный для каждого желудочка.
Миокард предсердий состоит из двух слоев мышц — поверхностного и глубокого. Поверхностный слой имеет циркулярно или поперечно расположенные волокна, а глубокий слой — продольное направление. Поверхностный слой мышц охватывает одновременно оба предсердия, а глубокий — отдельно каждое предсердие. Мышечные пучки предсердий и желудочков не соединяются между собой.
Мышечные волокна предсердий и желудочков берут начало от фиброзных колец, отделяющих предсердия от желудочков. Фиброзные кольца располагаются вокруг правого и левого предсердно-желудочковых отверстий и образуют своеобразный скелет сердца, к которому относятся тонкие кольца из соединительной ткани вокруг отверстий аорты, легочного ствола и прилегающие к ним правый и левый фиброзные треугольники.
Эпикард
Эпикард — наружная оболочка сердца, которая покрывает снаружи миокард и является внутренним листком серозного перикарда. Эпикард состоит из тонкой соединительной ткани, покрытой мезотелием, охватывает сердце, восходящую часть аорты и легочного ствола, конечные отделы полых и легочных вен. Затем из этих сосудов эпикард переходит в париетальную пластинку серозного перикарда.
