Анализ финансовых средств
При анализе финансовых средств, во-первых, необходимо по смете определить структуру доходов и расходов. Основными документа при этом являются «Баланс исполнения сметы расходов» (форма № 1) и «Отчет об исполнении сметы доходов и расходов учреждения» (форма № 2).
В структуре доходов, в частности, определяется доля средств, поступающих из бюджета, ОМС, по договорам с предприятиями, за платные услуги, кредиты и другие заемные средства, пр.
В структуре расходов выделяют удельный вес таких, как:
· заработная плата (а в новых условиях — единый фонд оплаты труда, включающий заработную плату и фонд материального поощрения);
· начисления на заработную плату,
· расходы на питание;
· расходы на приобретение медикаментов и перевязочных средств;
· расходы на приобретение мягкого инвентаря и оборудования;
· прочие статьи расходов (канцелярские, хозяйственные расходы; амортизационные отчисления, командировки и пр.).
В условиях нового хозяйственного механизма также учитываются фонд производственного и социального развития (приобретение оборудования и инвентаря, капитальный ремонт зданий я др.).
Кроме того, анализируются соотношение основных и оборотных (необходимых для проведения производственного цикла) средств, количество и структура заемных средств, наличие задолженностей (в т. ч. кредиторских).
Среди многообразия показателей, характеризующих финансовую устойчивость предприятий (учреждений), можно выделить:
· коэффициент абсолютной ликвидности, показывающий платежеспособность предприятия (какая часть краткосрочных заемных средств может быть при необходимости немедленно погашена);
· ликвидность активов — свидетельствующая о том, сколько рублей текущих активов приходится на 1 рубль текущих обязательств;
· ресурсоотдача — объем реализации продукции, приходящейся на 1 рубль средств, вложенных в деятельность предприятия;
· рентабельность — отношение прибыли и среднегодовой стоимости основных фондов и оборотных средств (или прибыли и себе стоимости). Отдельно можно рассчитывать рентабельность собственного и авансированного капитала;
· коэффициент покрытия, показывающий, как текущие кредитные обязательства обеспечены оборотными средствами.
Для предприятий, производящих товары, число этих показателей, гораздо больше.
Таким образом, анализ экономической деятельности лечебно-профилактических учреждений включающий большое многообразие составляющих, — необходимое условие ёго дальнейшего существования и развития.
Резюме
Экономические оценки — важнейший этап принятия решений по распределению ресурсов в здравоохранении. Выбор оптимальных программ и проектов, направленных на осуществление поставленной цели, во многом зависит от качества выполненной экономической оценки затрат и результатов. Поэтому руководители, желающие делать по-настоящему информированный выбор, должны критически рассмотреть представленные экономические оценки, что бы представить себе, насколько они точны, и как их выводы можно применить к реальной ситуации конкретного учреждения. В целом же принятие решения по проектам, требующим больших ресурсов, может быть существенно облегчено применением стандартизированной технологии принятия решений, позволяющей систематично и полно оценить возможные варианты.
Надо, однако, помнить, что и само выполнение экономических оценок, и применение технологии принятия решений сопряжены с затратами ресурсов — прежде всего, времени квалифицированных специалистов. Поэтому степень детализации оценки, как и степень глубины анализа при применении технологии принятия решений, зависят от ожидаемой пользы, которую можно получить от использования результатов анализа. В некоторых простых случаях достаточно ограничиться лишь простой и приближенной оценкой, в других — требуется тщательная проработка и расчет.

 ФИНАНСОВЫЙ МЕНЕДЖМЕНТ
ФИНАНСОВЫЙ МЕНЕДЖМЕНТ
В ЗДРАВООХРАНЕНИИ
Решение вопросов финансового обеспечения системы здравоохранения является первостепенным, что позволит реформировать сложившиеся финансовые потоки в части управления ими и распределения.
Система здравоохранения вынуждена развиваться в условиях финансового дефицита. Реальный уровень платежей из бюджета на обязательное медицинское страхование неработающего населения, сложившийся в целом в России, не компенсирует расходы системы на медицинскую помощь этой категории граждан.
С другой стороны, существует объективная реальность в ежегодном увеличении финансирования здравоохранения: постарение населения, появление новых заболеваний и рост заболеваемости ранее известными болезнями, ухудшение состояния здоровья населения и, как следствие, увеличение потребности в медицинской и социальной помощи.
Поэтому крайне важно уметь рационально использовать имеющиеся ресурсы, владеть основами финансового менеджмента, в качестве инструмента управления ресурсами.
 Финансовый менеджмент в здравоохранении — это управление движением финансовых ресурсов объекта здравоохранения и финансовыми отношениями, возникающими в процессе движения финансовых ресурсов.
Финансовый менеджмент в здравоохранении — это управление движением финансовых ресурсов объекта здравоохранения и финансовыми отношениями, возникающими в процессе движения финансовых ресурсов.
Финансовый менеджмент охватывает систему принципов, правовых норм, методов, форм и приемов их регулирования с целью интеграции и эффективного использования финансовых ресурсов, направлен на управление движением финансовых ресурсов и финансовых отношений, возникающих между субъектами в процессе движения финансовых ресурсов.
Финансовый менеджмент выступает как процесс выработки цели управления финансами и осуществления воздействия на них с помощью методов и инструментов финансового механизма, т.е. имеет свою стратегию и тактику.
 Стратегия финансового менеджмента - это общее направление и способ использования финансовых средств для достижения поставленной цели.
Стратегия финансового менеджмента - это общее направление и способ использования финансовых средств для достижения поставленной цели.
Тактика финансового менеджмента - это выбор конкретных методов, приемов, инструментов, необходимых для достижения поставленной цели в реальных условиях.

Общие функции финансового менеджмента в здравоохранении:
· Стратегическое и тактическое планирование расходов и доходов финансовых ресурсов;
· Мобилизация финансовых ресурсов;
· Распределение финансовых ресурсов;
· Аудит использования финансовых ресурсов:
 Стратегическое и тактическое планирование расходов и доходов финансовых ресурсов:
Стратегическое и тактическое планирование расходов и доходов финансовых ресурсов:
- анализ (макро- и микро-) экономических факторов, влияющих на мобилизацию финансовых ресурсов;
- анализ доходов и расходов финансовых средств (в отрасли, в органах управления, территориальных фондах обязательного медицинского страхования (ТФОМС), в страховых медицинских организациях (СМО));
- определение приоритетов при выделении текущего финансирования;
- программирование эффективного использования ресурсов
 2. Мобилизация финансовых ресурсов:
2. Мобилизация финансовых ресурсов:
- управление финансовыми ресурсами (наличными, безналичными, дебиторской и кредиторской задолженностями);
- оптимизация поступления средств;
- использование различных форм наполнения финансовых ресурсов
 3. Распределение финансовых ресурсов:
3. Распределение финансовых ресурсов:
- определение оптимального способа финансирования в реальных условиях функционирования субъекта (ссуда, дотация, кредит, субвенция, субсидия);
- определение адекватной политики (методики ценообразования) и прогнозирование динамики объема предоставляемых медицинских услуг (в течение года, в течение нескольких лет в зависимости от внедрения новых медицинских технологий, реорганизации структуры коечного фонда и др.)
4. Аудит использования финансовых ресурсов:
- финансовый контроль;
- оценка эффективности финансовых планов (бюджета);
- обеспечение управленческого учета
 Финансовый контроль как одна из функций менеджмента обусловлен тем, что финансам как экономической категории присуща не только распределительная функция, но и контрольная, Финансовый контроль осуществляется в установленном правовыми нормами порядке всей системой органов государственной власти и органов местного самоуправления.
Финансовый контроль как одна из функций менеджмента обусловлен тем, что финансам как экономической категории присуща не только распределительная функция, но и контрольная, Финансовый контроль осуществляется в установленном правовыми нормами порядке всей системой органов государственной власти и органов местного самоуправления.
 В ходе финансового контроля проверяются:
В ходе финансового контроля проверяются:
- соблюдение установленного правопорядка в процессе финансовой деятельности;
- экономическая обоснованность и эффективность осуществляемых действий по созданию, распределению и использованию финансовых ресурсов
 Основное содержание финансового контроля:
Основное содержание финансового контроля:
- проверка выполнения финансовых обязательств перед государством (а также органами местного самоуправления);
- проверка правильности использования денежных ресурсов, находящихся в хозяйственном ведении или оперативном управлении в учреждении (бюджетные и собственные средства, банковские ссуды, внебюджетные и иные средства);
- проверка соблюдения правил совершения финансовых операций, расчетов и хранения денежных средств учреждениями;
- выявление внутренних резервов, возможностей более эффективного и экономного использования материальных и денежных средств, проведение углубленного экономического анализа финансово-хозяйственной деятельности;
- устранение и предупреждение нарушений финансовой дисциплины
 Классификация видов финансовою контроля:
Классификация видов финансовою контроля:
-По времени проведения,
-По степени обязательности,
-В зависимости от контролирующих органов

1. По времени проведения:
а) предварительный - проводится до совершения операций по образованию, распределению и использованию де нежных ресурсов;
б) текущий - контроль в процессе совершения денежных операций;
в) последующий - контроль, осуществляемый после совершения финансовых операций.
2.По степени обязательности:
а) обязательный - в силу требований законодательства, и также по решению компетентных государственных органов;
6) инициативный - осуществляется по самостоятельному решению хозяйствующих субъектов.
3. В зависимости от контролирующих органов:
а) контрольное управление администрации Президента;
б) представительные органы государственной власти и местного самоуправления;
в) исполнительные органы власти общей компетенции;
г) финансово-кредитные органы;
д) ведомственный и внутрихозяйственный контроль;
е) общественный;
ж) аудиторский.
 Методы финансового контроля:
Методы финансового контроля:
- ревизии;
- проверки документации, состояния учета и отчетности;
- рассмотрение проектов финансовых планов, заявок, отчетов о финансово-хозяйственной деятельности;
- заслушивание докладов, информации должностных лиц
Наиболее актуальным методом является ревизия финансово-хозяйственной деятельности предприятий, учреждений.
 Виды ревизий:
Виды ревизий:
1. По объекту проверки - документальные, фактические, полные (смешанные), выборочные.
2. По организации - плановые, внеплановые, комплексные (проводимые несколькими контролирующими органами).
Такие вопросы, как оценка общей величины расходов на здравоохранение, регулирование структуры этих расходов, планирование расходов, координирование многоканальности финансирования здравоохранения, контроль за использованием финансовых средств, пути улучшения финансирования и др. можно рассматривать как элементы финансового менеджмента на макроуровне.
К макроэкономическим факторам, влияющим на мобилизацию финансовых ресурсов в здравоохранении, относятся: валовой внутренний продукт субъекта Федерации, инфляция, занятость и безработица, совокупный спрос и совокупное предложение, фискальная политика, финансовый рынок, и денежная политика.
 При анализе макроэкономических факторов, влияющих на формирование и исполнение бюджета, следует учитывать:
При анализе макроэкономических факторов, влияющих на формирование и исполнение бюджета, следует учитывать:
- спрос и предложение медицинских услуг;
- ценообразование;
- рынок ресурсов: медицинские учреждения, медицинские кадры, лекарства и вакцины, медицинская техника, энергетические, финансовые;
- сегментацию рынка по группам потребителей: сформированные предпочтения, демографическая характеристика, заболеваемость населения;
- производство и издержки: ассоциирование услуги (стационарные, амбулаторно-поликлинические, скорая и неотложная помощь), специализированные услуги, системы оплаты труда, эффективность затрат ресурсов (выпуск медицинских услуг на единицу ресурсов)
 Основная задачафинансового менеджмента - это создание финансовой устойчивости как системы в целом, так и отдельных ее элементов, подсистем. Сложность финансовой системы определяется неоднородностью составляющих ее элементов, их структурным разнообразием (особенно финансовые ресурсы и источники), сложностью взаимодействия между ними и с внешней средой, что усложняет процесс управления ею и требует знания и соблюдения основных принципов финансового менеджмента. К числу последних, как известно, относятся: планирование, прогнозирование, организация, регулирование и контроль.
Основная задачафинансового менеджмента - это создание финансовой устойчивости как системы в целом, так и отдельных ее элементов, подсистем. Сложность финансовой системы определяется неоднородностью составляющих ее элементов, их структурным разнообразием (особенно финансовые ресурсы и источники), сложностью взаимодействия между ними и с внешней средой, что усложняет процесс управления ею и требует знания и соблюдения основных принципов финансового менеджмента. К числу последних, как известно, относятся: планирование, прогнозирование, организация, регулирование и контроль.
Разносторонний характер источников финансирования здравоохранения в настоящее время требует и многовариантности финансового менеджмента, в основу которого положено использование стандартных приемов управления, умение оценить конкретную финансовую ситуацию, принять адекватное управленческое решение, способное оптимально устранить возникшие проблемы.
Актуальной проблемой финансового менеджмента в здравоохранении является рост стоимости оказания медицинской помощи в условиях дефицита финансовых ресурсов. Для решения проблемы сдерживания роста стоимости медицинской помощи целесообразно использовать регулирование предложения и спроса на медицинские услуги. Регулирование спроса можно осуществлять путем введения сооплаты гражданами медицинской помощи, в т.ч. коллективного добровольного страхования; установления приоритетов, призванных нормировать доступность некоторых видов медицинской помощи; использования возврата части страховых взносов на ОМС в виде премий гражданам, не болевшим в течение года и т. д.
В этих условиях основными задачами финансового менеджмента на макроуровне будут финансовое планирование, основанное на установлении приоритетов финансирования, и усиление контроля за рациональным использованием ограниченных финансовых ресурсов.

Конкретные функции финансового менеджмента на микроуровне:
· организация оборота капитала учреждения здравоохранения;
· обеспечение финансовыми ресурсами учреждения здравоохранения;
· анализ рынка основных средств и инвестиций в здравоохранение;
· формирование основных и оборотных средств учреждения здравоохранения;
· организация финансовой работы.
Финансовое состояние характеризуется совокупностью показателей, отражающих наличие, размещение и использование финансовых ресурсов. Эти показатели являются основой финансово-экономического анализа.

Анализируя финансовое состояние ЛПУ (или другой медицинской организации), мы должны оценить:
· своевременность выполнения обязательств;
· показатели ликвидности;
· финансовую устойчивость;
· эффективность использования ресурсов;
· деловую активность

Своевременностьвыполнения обязательств характеризуется:
· своевременностью оплаты счетов, предъявляемых организации здравоохранения;
· отсутствием просроченной дебиторской и кредиторской задолженности;
· отсутствием штрафов и пеней за просрочку платежей в бюджеты всех уровней и во внебюджетные фонды;
· отсутствием нарушения финансовой дисциплины.
 Ликвидностъбаланса организации здравоохранения — это возможность превращения активов в денежную форму.
Ликвидностъбаланса организации здравоохранения — это возможность превращения активов в денежную форму.
 К активам относятся:
К активам относятся:
· денежные средства на счетах и в кассе;
· материалы и предметы потребления;
· дебиторская задолженность;
· причитающийся процент (по облигациям, акциям, с недвижимости) и др.
Например, баланс считается абсолютно ликвидным, если:
|
| |||
| |||
Коэффициент ликвидности рассчитывается как отношение ликвидных оборотных средств к сумме краткосрочной задолженности. К оборотным средствам относятся малоценные и быстроизнашивающие предметы, затраты на производство медицинских услуг и другие цели, денежные средства. Краткосрочные обязательства отражаются в Х разделе пассива баланса: это средства, погашение которых должно произойти менее, чем через 12 месяцев после отчетной даты. Имея эти данные, мы можем рассчитать коэффициент текущей ликвидности:
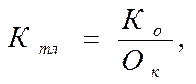
где Ктл - коэффициент текущей ликвидности;
Ко - капитал оборотный (или оборотные средства);
Ок – обязательства краткосрочные.
Коэффициент абсолютной ликвидности рассчитывается по формуле:
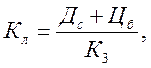
где Кл – коэффициент абсолютной ликвидности;
Дс – денежные средства;
Цб – ценные бумаги или краткосрочные финансовые вложения в депозиты и ценные бумаги (если все это есть);
К3 – краткосрочная задолженность, включая резервы страховых выплат и краткосрочные обязательства.
Этот коэффициент не должен опускаться ниже 0,5. Падение ликвидности означает потенциальную неплатежеспособность в будущем.
Показатели финансовой устойчивости характеризуют:
· достаточность сформированных резервных средств;
· надежность размещения финансовых ресурсов (например, территориального фонда ОМС или другой организации здравоохранения);
· достаточность уставного капитала. Это напрямую касается страховых медицинских организаций, поскольку Постановление Правительства РФ от 11.10.1993 № 1018 утвердило для них минимальный уставный капитал, равный 1200 минимальным размерам оплаты труда).
Также финансовую устойчивость характеризуют коэффициент автономии, коэффициент маневренности, коэффициент покрытия и коэффициент ликвидности, о котором велась речь ранее.
Коэффициент автономиихарактеризует удельный вес собственного капитала в итоговой сумме всех средств, авансированных данной организации здравоохранения, и определяет, насколько данная организация независима от заемных средств. Чем большими средствами располагает организация здравоохранения, тем больше она имеет возможностей свободно реагировать на меняющуюся конъюнктуру рынка услуг здравоохранения. Этот показатель финансовой устойчивости рассчитывается по следующей формуле:
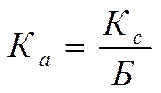
где:
Кс – общая сумма собственных средств, находящаяся в разделе «Капитал и резервы», без арендных обязательств и целевого финансирования;
Б – итог баланса;
Ка – коэффициент автономии.
Как показывает экономическая практика, Ка должен превышать 0,5.
Коэффициент маневренности показывает, какая часть собственных средств находится в мобильной форме, позволяющей относительно свободно маневрировать ими.
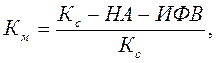
где:
Км – коэффициент маневренности;
Кс – собственные средства;
НА – нематериальные активы;
ИФВ – инвестиции и финансовые вложения.
Устоявшихся на практике значений этого показателя не существует, хотя иногда считается, что он должен быть равен или больше 0,5. Если, например, этот коэффициент равен 0,9, то это означает, что 90% своих собственных средств организация направляет в оборотный капитал.
Коэффициент покрытияхарактеризует отношение мобильных (оборотных) средств организации здравоохранения к его краткосрочной задолженности. Данный коэффициент рассчитывается по формуле:
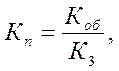
где:
Кп – коэффициент покрытия;
Коб – мобильные (оборотные) средства организации здравоохранения;
К3 – величина краткосрочных займов.
Коэффициент покрытия свидетельствует о платежеспособности организации здравоохранения, оцениваемой при условии не только своевременных расчетов с дебиторами и благоприятной ситуации при реализации медицинских услуг, но и продажи в случае необходимости прочих элементов материальных оборотных средств. Конечно, Проше всего этот коэффициент рассчитать для итогов внебюджетной финансовой деятельности.
Эффективность использования ресурсов в финансовом выражении характеризуют:
· финансовый результат;
· уровень расходов;
· уровень доходов по капиталовложениям (если таковые были).
Показатель деловой активностихарактеризуется скоростью оборота активов. Чем выше скорость оборота, тем эффективнее выбранная организацией здравоохранения стратегия деятельности.
| Оборачиваемость активов | = | Доходы организации |
| Среднеарифметическое баланса на начало и конец года |
Показатель оборачиваемости активов нужно рассматривать в динамике, и он должен расти из года в год. То же можно сказать о показателе оборачиваемости собственного капитала.
| Оборачиваемость собственного капитала | = | Доходы организации |
| Собственный капитал |
Обобщено коэффициент финансовой устойчивости можно определить следующим образом:
| Кфу = | Сумма доходов | + | Сумма средств в сформированных резервах |
| Сумма расходов за тот же период |
Нормальным считается значение финансовой устойчивости, если оно больше единицы, то есть Кфу > 1.
Для достижения финансовой устойчивости резервы, если учитывать мировой опыт, должны составлять не менее 25% от суммы расходов.
Если на основе рассмотренных выше показателей мы проанализировали финансовую ситуацию и выводы оказались неудовлетворительными, необходимо составить и реализовать план оздоровления финансового состояния медицинской организации.
Он может включать следующие мероприятия:
 увеличение размера уставного капитала и других
увеличение размера уставного капитала и других
собственных средств; .
· ликвидацию убытков прошлых лет;
· эффективную инвестиционную деятельность;
· сокращение расходов на ведение дела;
· увеличение объемов предпринимательской деятельности (например, платной медицинской деятельности) и доходов от нее;
 пересмотр цен на медицинские услуги, приближение себестоимости к реальным затратам организации здравоохранения и, если этому способствует рыночная конъюнктура, увеличение доли прибыли в цене;
пересмотр цен на медицинские услуги, приближение себестоимости к реальным затратам организации здравоохранения и, если этому способствует рыночная конъюнктура, увеличение доли прибыли в цене;
· представление налоговых льгот лечебным учреждениях в условиях недофинансирования;
· всемерная экономия имеющихся ресурсов ЛПУ;
· более широкое внедрение и развитие медицинского лизинга;
 разрешение более свободно пользоваться арендной платой и формировать фонд амортизации, как временно свободный источник денежных средств;
разрешение более свободно пользоваться арендной платой и формировать фонд амортизации, как временно свободный источник денежных средств;
· улучшение механизма взаимодействия федерального, регионального бюджетов и средств обязательного медицинского страхования, других источников финансирования с тем, чтобы сбалансировать объемы гарантированной бесплатной медицинской помощи с реальными финансовыми средствами (этому способствует применение метода финансирования ЛПУ по глобальному бюджету);
 закрепление законодательно ответственности органов исполнительной власти за страхование неработающих граждан и стимулирование развития деятельности общественных небанковских кредитных организаций, которые бы предоставляли ссуды на оплату дорогостоящей медицинской помощи.
закрепление законодательно ответственности органов исполнительной власти за страхование неработающих граждан и стимулирование развития деятельности общественных небанковских кредитных организаций, которые бы предоставляли ссуды на оплату дорогостоящей медицинской помощи.
Эти мероприятия возможно осуществить как внутри ЛПУ, так и на уровне органов управления здравоохранением, а организации здравоохранения должны в этом случае занимать активную позицию по отстаиванию своих прав в вопросах финансирования и самофинансирования.
 Элементом финансового менеджмента является определение порога рентабельностиплатных медицинских услуг. Ранее мы делили расходы ЛПУ на переменные и постоянные издержки. Группировка затрат на переменные и постоянные издержки
Элементом финансового менеджмента является определение порога рентабельностиплатных медицинских услуг. Ранее мы делили расходы ЛПУ на переменные и постоянные издержки. Группировка затрат на переменные и постоянные издержки
поможет нам определить порог рентабельности, то есть само-
окупаемости ЛПУ.
| Порог рентабельности | = | FC |
| Pi - VCi |
где FС — постоянные издержки;
i — одна медицинская услуга ЛПУ;
Р — цена одной медицинской услуги; VС — переменные издержки.
Показатели Р и VС берутся в расчете на 1 медицинскую услугу.
Если, например, в ЛПУ FС = 10 311 564 р.;
Р = 3700 р.;
VС на 1 услугу = 2146 р., то:
| Порог рентабельности | = | 10 311 564 руб. | = | 6 636 |
| 3 700 руб. – 2 146 руб. |
В примере, если учреждение здравоохранения будет оказывать 6636 медицинских услуг в год, то таким количеством оно окупит затраты на собственное содержание и на лечебный процесс, т.е. окупит сумму издержек FС + VС = ТС. Распределение издержек на FС и VС условно и рассматривается только на краткосрочный период(рис. 1).
В учреждении здравоохранения такой расчет легче провести, когда бюджетная деятельность отделена от внебюджетной, показатели деятельности фиксируются на отдельном специальном счете и бухгалтерский учет также ведется отдельно. Однако это не означает, что получив доходы из разных источников и из разных источников покрыв издержки, лечебно-профилактическое учреждение не может сгруппировать эти данные и провести экономический анализ порога рентабельности.
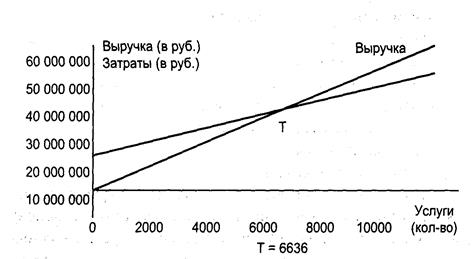
Рис. 1. График самоокупаемости ЛПУ
 Баланс ЛПУ. Органы управления здравоохранением определяют стратегию финансового менеджмента в регионе и обеспечивают текущий контроль за финансовой деятельностью учреждений.
Баланс ЛПУ. Органы управления здравоохранением определяют стратегию финансового менеджмента в регионе и обеспечивают текущий контроль за финансовой деятельностью учреждений.
Баланс представляет собой сводную таблицу всех активных и пассивных счетов, отражающую состояние медицинского предприятия, учреждения на день составления (на последний день года). В активе фиксируются те средства, которыми располагает данная структура здравоохранения. В пассиве — источники этих средств.
 Актив баланса:
Актив баланса:
· денежная наличность;
· ценные бумаги;
· запасы товарно-материальных ценностей;
· долгосрочные инвестиции;
· реальный основной капитал;
· амортизация;
· нетто-основной капитал (то есть реальный основной капитал минус амортизация);
 нематериальные активы и др.; Пассив баланса:
нематериальные активы и др.; Пассив баланса:
· краткосрочные кредиты;
· прочие статьи краткосрочной задолженности;
· долгосрочный заемный капитал;
· акционерный уставный капитал;
· резервы и фонды;
· накопленная прибыль.
Группировка балансовых статей в разделы и группы подчиняется определенному принципу, положенному в основу экономической классификации хозяйственных средств и источников: по их функциональной роли в процессе воспроизводства; скорости оборачиваемости средств и способам переноса стоимости на продукт (т.е. на медицинскую услугу); назначению и формам использования. Оценка статей баланса имеет существенное значение для достоверности обобщаемой информации. Искажая стоимостную оценку хотя бы одной статьи бухгалтерского баланса, мы должны автоматически изменять оценку
других статей, так как в противном случае нарушается равенство
итогов актива и пассива.
 Смета расходов в ЛПУ. В государственном секторе в соответствии с утвержденными планами развития здравоохранения по городу (району) финансовые органы рассматривают и утверждают по каждому учреждению здравоохранения смету (финансовый план) предстоящих расходов на год. Финансовый план учреждения здравоохранения
Смета расходов в ЛПУ. В государственном секторе в соответствии с утвержденными планами развития здравоохранения по городу (району) финансовые органы рассматривают и утверждают по каждому учреждению здравоохранения смету (финансовый план) предстоящих расходов на год. Финансовый план учреждения здравоохранения
разрабатывается на основе расходов, необходимых для нормального функционирования учреждения и выполнения его оперативно-производственного плана. При составлении сметы учитываются объем работы, индивидуальные особенности и потребности учреждения, утвержденные сметные ассигнования на текущий год и ожидаемое исполнение их. При расчетах сметных ассигнований на планируемый год используют два метода: метод прямого счета и нормативный метод.
 Нормы расходов по своему характеру могут быть:
Нормы расходов по своему характеру могут быть:
· материальными и денежными,
· прямыми (обязательными): расходы на заработную плату, на питание, медикаменты и т. п.,
· и косвенными (необязательными): нормы расходов на отопление, освещение, стирку белья и др.
В расчет косвенных расходов и норм могут вноситься изменения в зависимости от особенностей функционирования того или иного лечебного учреждения.
 Основные статьи сметы включают:
Основные статьи сметы включают:
заработную плату,
начисления на заработную плату,
канцелярские и хозяйственные расходы,
расходы на питание,
расходы на медикаменты,
расходы на приобретение мягкого инвентаря,
остальные расходы — командировочные, прочие и т. д.
По итогам года (или другого отчетного периода) составляется отчет об исполнении сметы расходов.
 К управлению денежными средствами относится не только контроль за исполнением сметы расходов и целевым использованием финансовых ресурсов, но и:
К управлению денежными средствами относится не только контроль за исполнением сметы расходов и целевым использованием финансовых ресурсов, но и:
· уменьшение времени на сбор денег по задолженностям;
· выбор способа оплат медицинской помощи;
· быстрая обработка денежных поступлений и расходов;
· помещение вкладов на депозитные счета;
· борьба с инфляцией (использование валютных счетов, корректировка цен на медицинские услуги с помощью дефлятора)и др.
Все рассмотренные части финансового менеджмента должны быть увязаны между собой, и только это сделает управляемой организацию здравоохранения.
 Классические же симптомы «заболевания» под названием «неуправляемость» выглядят примерно так:
Классические же симптомы «заболевания» под названием «неуправляемость» выглядят примерно так:
· переизбыток проектов,
· отсутствие или неэффективность стратегического планирования,
· отсутствие оценок автономной эффективности.
Чтобы уметь рационально распоряжаться ресурсами, изыскивать дополнительные возможности повышения эффективности своей работы руководители органов и учреждений здравоохранения должны владеть основами финансового менеджмента, базирующимися на данных экономического анализа.
 Внедрение новых способов оплаты медицинской помощи предоставило возможности их использования в качестве основного экономического инструмента финансового менеджмента в здравоохранении:
Внедрение новых способов оплаты медицинской помощи предоставило возможности их использования в качестве основного экономического инструмента финансового менеджмента в здравоохранении:
- совершенствование структуры оказания медицинской помощи с учетом реальной потребности в ее объемах;
- управление финансовыми средствами, поступающими в лечебно-профилактические учреждения, разработка положения о консолидированном бюджете ЛПУ;
- повышение заинтересованности медицинских работников в эффективной деятельности лечебно-профилактических учреждений
До последнего времени ведущее место в учреждениях здравоохранения занимала штатно-окладная система оплаты труда, в централизованном порядке устанавливались фиксированные должностные оклады. При этом перевыполнение работником обязательной нормы трудовой нагрузки, как правило, не вело к повышению заработной платы и не уменьшало заработную плату работника, не выполняющего своих обязанностей и допускающего недочеты в работе. Кроме того, такая система оплаты гарантировала автоматическое повышение заработной платы медицинского работника с ростом стажа, независимо от качества его работы.
 Другими недостатками существующей системы оплаты труда являются:
Другими недостатками существующей системы оплаты труда являются:
- крайне низкая эффективность использования имеющихся ресурсов из-за жесткого регламентирования смет расходов, в том числе и оплаты труда;
- отсутствие фактической экономической самостоятельности учреждений здравоохранения, эффективной системы стимулирования деятельности медицинских работников по конечным результатам их труда;
- уравнительный и гарантированный характер оплаты труда, что в конечном результате приводит к снижению активности сотрудников медицинских учреждений, ухудшению творческой атмосферы в трудовых коллективах ЛПУ
Существующая система формирования заработной платы в здравоохранении не может заинтересовать конкретного работника в эффективной и качественной работе. При использовании новых способов оплаты медицинской помощи, предоставляемой медицинским учреждением, возникло объективное противоречие между стимулами деятельности учреждения в целом и конкретного работника в отдельности. Только изменение системы формирования оплаты труда работников здравоохранения может преодолеть указанное противоречие.
