Клиническая фармакология: предмет, структура, задачи, роль в медицине. Виды фармакотерапии. Выбор вида фармакотерапии.
Клиническая фармакология: предмет, структура, задачи, роль в медицине. Виды фармакотерапии. Выбор вида фармакотерапии.
По определению Всемирной организации здравоохранения (ВОЗ)1, клиническая фармакология - наука, занимающаяся изучением лекарственных средств (ЛС) в применении к человеку. Ее цель - оптимизация лекарственного лечения, обеспечение его максимальной эффективности и безопасности.
Основные задачи клинической фармакологии
· клинические испытания новых фармакологических средств;
· клинические исследования и переоценка старых препаратов;
· разработка методов эффективного и безопасного применения лекарственных средств;
· организация информационных служб и консультативная помощь различным специалистам;
· обучение студентов и врачей.
Три основных направления клинической фармакологии.
• Клиническая фармакодинамика изучает воздействие ЛС на организм человека, а также взаимодействие различных ЛС в организме при их одновременном назначении. Фармакодинамика исследует также влияние возраста и различных заболеваний на действие ЛС.
• Клиническая фармакокинетика рассматривает всасывание, распределение, метаболизм и экскрецию ЛС (реакцию организма больного на введение ЛС).
• Терапевтическая оценка заключается в определении терапевтической ценности ЛС и способа его оптимального применения.
В последние годы этот список дополнили несколькими новыми пунктами.
• Молекулярная фармакокинетика изучает внутриклеточное распределение ЛС и их взаимодействие с клеточной стенкой и субклеточными структурами.
• Фармакогенетика исследует роль генетических факторов в формировании ответа организма человека на введение ЛС.
• Фармакоэкономика оценивает результаты использования и стоимость фармацевтической продукции для принятия решения о последующем практическом применении ЛС и определения политики ценообразования.
• Фармакоэпидемиология рассматривает применение ЛС и их эффекты на уровне популяций или больших групп людей для обеспечения рационального назначения наиболее эффективных и безопасных ЛС.
Фармакотерапия - понятие, обозначающее совокупность методов лечения, основанных на применении ЛС
Выделяют следующие разновидности фармакотерапии:
1. Этиотропная (устранение причины заболевания).
2. Патогенетическая (влияющая на механизм развития заболевания).
3. Заместительная (компенсация недостатка в организме жизненно важных веществ).
4. Симптоматическая (устранение отдельных синдромов или симптомов заболевания).
5. Общеукрепляющая (восстановление нарушенных звеньев адаптационной системы организма).
6. Профилактическая (предупреждение развития острого процесса или обострения хронического).
Выбор вида фармакотерапии зависит от характера, тяжести и локализации патологического процесса, возраста и пола больного, состояния его компенсаторных систем, в большинстве случаев лечение включает все виды фармакотерапии
Связь фармакодинамики и фармакокинетики. Определение величины фармакологического эффекта. Терапевтический эффект, терапевтический диапазон и терапевтическая широта лекарственного средства. Поддерживающая доза.
Фармакологический эффект зависит от дозы ЛС. Чем выше доза ЛС, тем более выраженный (до определённого предела) эффект регистрируют. Однако эта связь - не всегда прямая и однозначная, поскольку непосредственное воздействие на чувствительные к ЛС рецепторы оказывает только связавшееся с ним ограниченное количество вещества. Это объясняет наличие тесной взаимосвязи между фармакодинамикой ЛС и их фармакокинетикой.
Связь между дозой и эффектом ЛС определена единством его фармакокинетики и фармакодинамики. Концентрация ЛС в плазме крови зависит от введённой дозы и определяется его фармакокинетикой (всасыванием, распределением, биотрансформацией и экскрецией), а последовательность биологических реакций характеризует фарма-кодинамику ЛС.
· Любой фармакологический эффект может быть измерен, т.е. охарактеризован количественно. Оценивая величину эффекта или частоту его возникновения можно определить величину ЕD50(доза вещества, которая вызывает нужный терапевтический эффекту 50% больных)
• Минимальная терапевтическая концентрация ЛС — величина концентрации ЛС в крови, вызывающая эффект, равный 50% максимального (ED50).
• Терапевтический диапазон (коридор безопасности, терапевтическое окно) — интервал концентраций от минимальной терапевтической до вызывающей появление первых признаков побочного действия.
• Терапевтическая широта ЛС — отношение верхней границы терапевтического диапазона к его нижней границе, промежуточное значение терапевтического диапазона — средняя терапевтическая концентрация. Чем больше эти величины, тем реже развиваются побочные эффекты и больше возможностей подобрать оптимальную дозу ЛС (например, фуросемида, бензилпенициллина).
· Поддерживающая доза. После достижения терапевтического уровня концентрации, оптимальная доза вещества, которую следует вводить с учетом его клиренса в единицу времени, соответствует его клиренсу за это время. Поддерживающие дозы рассчитывают, исходя из периода «полужизни» вещества и скорости его клиренса с условием сохранения постоянного терапевтического уровня.
. Таким образом, чем дольше концентрация поддерживается в пределах терапевтического диапазона, тем фармакологический эффект продолжительнее. Простейший способ продления эффекта ЛС — увеличение дозы, однако возможности этого способа ограничены, так как если концентрация ЛС превысит верхнюю границу терапевтического диапазона, могут развиться побочные эффекты.
Терминология в клинической фармакологии и фармакотерапии. Понятия: биологически активное вещество, фармакологическое средство, лекарственное средство, лекарственный препарат, лекарственная форма, действующее вещество, элиминация вещества, квота элиминации, константа элиминации, объем распределения, клиренс, равновесная концентрация.
(БАВ) — химические вещества, обладающие высокой физиологической активностью при небольших концентрациях по отношению к определённым группам живых или к отдельным группам их клеток.
Фармакологическое средство вещество или смесь веществ с установленной фармакологической активностью и токсичностью, являющееся объектом клинического испытания.
Лекарственные сре́дства — вещества или смеси веществ, применяемые для профилактики, диагностики, лечения заболеваний, предотвращения беременности, полученные из крови, плазмы крови, а также органов, тканей человека или животных, растений, минералов методом синтеза или с применением биотехнологий
Лекарственный препарат- дозированное лекарственное средство в определенной лекарственной форме.
Лекарственная форма — придаваемое лекарственному средству или лекарственному растительному сырью удобное для применения состояние, при котором достигается необходимый лечебный эффект.]
ДЕЙСТВУЮЩЕЕ ВЕЩЕСТВО Каждое лекарство в своем составе содержит химическую формулу или уникальную биологическую субстанцию, которая оказывает лечебное действие на организм. Активных (действующих) веществ в составе одного лекарственного препарата может быть несколько, в этом случае – это комбинированный лекарственный препарат.
Элиминация - удаление лекарственного вещества из организма путем как биотрансформации, так и экскреции
Квота элиминации может зависеть от пути введения.
Квота элиминации может зависеть от пола. Женский пол более устойчив к действию некоторых ядов, а мужской к действию снотворных,зависит от патологических процессов,зависит от генетических факторов,биоритмов
Константа элиминации — процент снижения концентрации лекарственного вещества в крови в единицу времени
Объем распределения (V ()) –объем мышечной ткани
Клиренс-мера способности организма элиминировать лекарственный препарат
Равновесная концентрация- концентрация препарата, которая установится в плазме (сыворотке) крови при поступлении препарата в организм с постоянной скоростью
Фармакокинетика. Определение. Пути введения лекарственных средств. Выбор пути введения лекарственного средства. Преимущества и недостатки различных путей введения. Ингаляционный путь введения. Средства доставки лекарств.
Фармакокинетика изучает особенности поступления препарата в организм в зависимости от пути введения, всасывания, связи с белками, плазмы крови, распределение и элиминацию лекарств и их метаболитов из организма.
Наиболее частым, удобным и, как правило, экономически выгодным путем введения лекарств в организм является их прием через рот (внутрь).
При приеме внутрь ксенобиотик, всасываясь, попадает в систему воротной (портальной) вены и в печень. Уже при первом прохождении через нее он может подвергнуться биотрансформации (подробнее - см. ниже). Следует подчеркнуть, что инактивация препарата может происходить и в просвете желудочно-кишечного тракта под влиянием пищеварительных соков, которых за сутки вырабатывается 2-2,5 л; ферментов микрофлоры; некоторые лекарства могут связываться компонентами пищи.
При сублингвальном и суббукальном введении разновидности приема через рот препарат не подвергается воздействиям пищеварительных и микробных ферментов, быстро всасывается (эффект наступает в 2-3 раза быстрее, чем при приеме внутрь) и попадает в системный кровоток через верхнюю полую вену, минуя печень.
К энтеральному пути введения лекарства также относится его назначение через прямую кишку - ректально. В прямой кишке нет пищеварительных ферментов, препарат после всасывания попадает в систему нижней полой вены и далее, минуя печень, в системный кровоток. Но существуют и отрицательные стороны этого способа введения: неудобство применения (особенно вне стационара); небольшая площадь всасывающей поверхности и порой непродолжительное время контакта лекарственного средства со слизистой оболочкой (ребенку бывает трудно удержать препарат в кишке); раздражающее действие (иногда возникает проктит).
Ингаляционно вводят газообразные вещества, жидкости и аэрозоли. Всасывание происходит в основном доза препарата, как правило, в несколько раз меньше, чем при приеме внутрь; быстрое наступления эффекта.
Имеются и некоторые недостатки инъекций:
- больше опасность передозировки (особенно при введении препаратов с малой широтой терапевтического действия);
- существует опасность возникновения тромбоза и гиперволемии (при внутривенном введении);
- в случае нарушения нормального локального кровотока или при токсикозах, обезвоживании, шоке, заболеваниях сердечно-сосудистой системы возможны кумуляция препарата или повреждение подкожной клетчатки, мышцы (при подкожном и внутримышечном введении); наконец, при инъекциях возможно инфицирование.
Следует помнить, что внутривенное введение гипертонических растворов может повредить эндотелий сосудов и нарушить функцию гистогематических барьеров.
Кроме осложнений, возможных при внутривенном введении, в этом случае существует опасность возникновения некроза печени.
Внутривенное введение должно быть медленным или лучше инфузионным (капельным).
Кроме того, это уменьшает опасность локального повреждения эндотелия сосудов.
Выбор пути введения лекарств
Выбор пути введения лекарств зависит от способности растворяться в воде или липидах, их действующего вещества, локализации патологического процесса и степени тяжести заболевания. По классификации академика АМН СССР В.М. Карасика все пути введения лекарственных средств можно разделить на 2 вида:
а) без нарушения целостности кожных покровов - через рот (внутрь), через прямую кишку, ингаляционно, интраназально, трансдермально и т.п.;
б) с нарушением целостности кожных покровов - подкожно, внутримышечно, внутривенно, в полости плевры, брюшины, суставов, интралюмбально, в желудочки мозга и т.п.
Понятие о биоэквивалентности лекарственных веществ. Генерики. Пик концентрации лекарственных веществ в крови. Время достижения максимальной концентрации. Площадь под кривой изменения концентрации лекарства в крови.
Биоэквивалентностъ - сравнительная величина, которая указывает наразличия в биодоступности различных лекарственных форм (таблетки и сироп)одного и того же ЛС или форм ЛС, выпускаемых различными фирмами
Джене́рик (генерик, женерик, генерический препарат; англ. Generic) — лекарственное средство, продающееся под международным непатентованным названием либо под патентованным названием, отличающимся от фирменного названия разработчика препарата
Как правило, дженерики по своей эффективности не отличаются от «оригинальных» препаратов, однако значительно дешевле их[2]. Поддержка производства дженериков, их использования в медицинской практике и замещение ими «оригинальных» брэндированных препаратов, является одной из стратегических целей Всемирной организации здравоохранения при обеспечении доступа к медицинской помощи
При изучении биоэквивалентных лекарственных препаратов наиболее важными являются следующие параметры. 1) максимум или пик концентрации лекарственного вещества в крови; 2) время достижения максимальной концентрации и 3) площадь под кривой изменения концентрации вещества в плазме или сыворотке крови во времени (рис. 6).
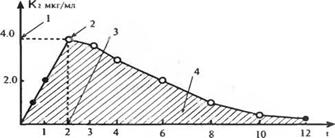
Рис. 6. Основные параметры фармакокинетики, которые используются при изучении биодоступности лекарственных веществ.
1 — максимальная концентрация (К), 2 — пик, 3 — время достижения максимальной концентрации, 4 — площадь под кривои "концентрация — время" (заштрихована).
Всасывание
На этапе всасывания лекарственное вещество из просвета кишечника проникает в кровь. Эффективность этого процесса может зависеть от pH среды. Так, абсорбция препарата кетоконазолуменьшается при совсестном назначении его с антацидными средствами или блокаторами H2-гистаминовых рецепторов из-за снижения степени его ионизации.
В ЖКТ также возможно связывание лекарственного вещества с адсорбирующими средствами или анионобменными смолами либо образование нерастворимых комплексов. Эти явления тоже снижают всасывание препаратов.
Степень абсорбции препарата зависит и от перистальтики кишечника. Так, при усилении моторики ЖКТ всасываемость дигоксина снижается, а при ослаблении — увеличивается.
Угнетение ферментов, способствующих всасыванию, — еще один из видов взаимодействия. По такому механизму происходит уменьшение всасывания фолиевой кислоты при назначении дифенина.
Биотрансформация
Основной орган, в котором происходит метаболизм лекарственных веществ, — печень. В печени происходят две фазы биотрансформации. В первой фазе происходит окисление, опосредуемое системойцитохромов P450 (CYP450). Эти ферменты могут индуцироваться или ингибироваться, что ведет к ускорению или замедлению метаболизма лекарственных веществ. Во второй фазе биотрансформации увеличивается гидрофильностьметаболитов, что облегчает их выведение почками.
Индукция ферментов приводит к увеличению синтеза CYP450. В результате ускоряется метаболизм лекарственных препаратов, что может привести к снижению или отсутствию их эффекта. Таким действием обладают, например, барбитураты и рифампицин, которые ускоряют как собственные метаболизм, так и метаболизм других лекарственных веществ.
Ингибирующее влияние на ферменты биотрансформации приводит к замедлению метаболизма препаратов. В результате повышается их концентрация в плазме крови и увеличивается риск токсического действия. Подобным образом действуют такие препараты, как флуконазол, эритромицин и тетурам.
Связывание с белками крови
Взаимодействие веществ возможно на этапе их транспорта (связывания) с белками крови. В этом случае одно вещество может вытеснять другое из комплекса с белками плазмы крови.
Выведение
18. Фармакодинамическое взаимодействие лекарственных средств.
Клиническая фармакогенетика — новое направление в клиническойфармакологии, изучающее генетически детерминированные реакции больного человека на лекарственные средства, имеющие существенное клиническое значение. Основные задачи Клинической фармакогенетики: определение роли наследственных факторов в формировании реакций организма на вводимые лекарства, в том числе неблагоприятных реакций, нередко ведущих к тяжелым последствиям; разработка эффективных мер их профилактики и лечения; изыскание новых путей повышения эффективности фармакотерапии различных заболеваний, в том числе наследственных; изучение сущности уже известных и вновь обнаруживаемых энзимопатий, при которых резко нарушается действиелекарственных средств; разработка доступных методов выявления лиц— носителей атипичных ферментов, которые прямо или косвенно влияют на фармакокинетику и фармакодинамику лекарств.
Генетические факторы, влияющие на фармакокинетику
Генетические факторы оказывают влияние на все этапы фармакокинетики ЛС. Наибольшее клиническое значение имеет генетический полиморфизм ферментов метаболизма ЛС, характерный для ферментов как фазы I (например, изоферментов цитохрома Р450, дигидропиримидиндигидрогеназы, бутирилхолинэстеразы), так и фазы II (N-ацетилтрансферазы, тиопурин-S-метилтрансферазы, эпоксидгидролазы и др.) метаболизма ЛС. Он обусловлен мутациями в генах ферментов, метаболизирующих ЛС, что приводит к синтезу ферментов с изменённой активностью. В результате скорость метаболизма ЛС уменьшается или увеличивается. В зависимости от скорости метаболизма ЛС в популяции населения выделяют следующие группы.
Активные метаболизаторы — люди, у которых активность ферментов, участвующих в метаболизме ЛС, не изменена (большинство населения).
«Медленные» метаболизаторы — носители мутаций гена того или иного фермента метаболизма ЛС, приводящих либо к синтезу «дефектного» (с низкой активностью) фермента, либо полному прекращению его синтеза. Это приводит к кумуляции ЛС в организме, поэтому пациентам этой группы ЛС следует назначать в меньшей дозе.
Сверхактивные или «быстрые» метаболизаторы — носители мутаций гена того или иного фермента метаболизма, приводящих к синтезу фермента с высокой активностью, что приводит к более выраженному снижению концентрации ЛС в крови. Следовательно, для пациентов этой группы назначаемая доза ЛС должна быть выше среднетерапевтической.
24. Нежелательные лекарственные реакции. Классификация. Специфические побочные эффекты, связанные с фармакологическими свойствами лекарств. Аллергические реакции на лекарства. Анафилактический шок. Неотложная помощь при анафилактическом шоке.
Нежелательная лекарственная реакциия (НЛР) - любое неблагоприятное явление, которое развивается в момент клинического использования лекарственного препарата и не относится к его заведомо ожидаемым терапевтическим эффектам
• Тип А- НЛР, обусловлены фармакодинамикой ЛС или их токсическим действие
• Тип В- аллергические НЛР
• Тип С- лекарственная зависимость
• Тип D- отсроченные НЛР
• Тип Е - лекарственная устойчивость, часто встречающаяся во врачебной практике, хотя иногда бывает трудно провести границу между устойчивостью и сниженной чувствительностью к препарату.
Анафилактические реакции
• Связаны с продукцией IgЕ, дегрануляцией тучных клеток и выделением медиаторов (гистамин, серотонин, лейкотриены)
• Вызываются антибиотиками, сульфаниламидами, НПВС и др.
• Проявляются в виде анафилактического шока, отека Квинке, крапивницы, бронхоспазма, кожными сыпями, конъюктивитом
Аллергия на лекарство — это реакция организма, по симптомам соответствующая проявлениям аллергических заболеваний, причиной которой является выработка иммунной системой антител и иммунных клеток на это лекарство. Любое лекарство может вызвать аллергию.
Сама по себе лекарственная аллергия встречается редко, но проявления, похожие на аллергию, возникают при приёме лекарств примерно у 10-15% пациентов. В некоторых случаях, такие проявления могут быть опасными для жизни.
Анафилакти́ческий шок или анафилакси́я — аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена.
Токсическое действие лекарств возможно при случайном или преднамеренном использовании их в токсических дозах. Токсическое действие прежде всего определяется особенностями химического строения веществ и их органотропностью, т. е. способностью поражать те или иные органы и ткани. Частота и степень проявления токсических эффектов в каждом случае зависят от величины дозы, пути введения и длительности применения лекарственного вещества.
Острый органический психосиндром могут вызывать очень многие лекарственные препараты, в том числе:
1. Дофаминовые агонисты (особенно в комбинации):
Циклодол (бензгексол).
L-ДОФА.
Амантадин.
2. Антидепрессанты, в наибольшей степени — амитриптилин (особенно вероятно развитие делирия при назначении препарата пациентам с тяжелыми соматическими заболеваниями или в случае приема в больших дозах).
3. Транквилизаторы и снотворные средства:
Барбитураты.
Производные бензодиазепина. Производные фенотиазина.
4. Антихолинергические лекарственные препа-
раты:
Атропин. Гиосцин.
5. Противотуберкулезные лекарственные препараты:
Изониазид. Циклосерин.
6. Цитотоксические лекарственные препараты.
7. Противосудорожные лекарственные препараты (особенно в больших дозах).
Обкрадывания синдром
– симптомокомплексы, возникающие при выключении из системы кровообращения какого-либо магистрального сосуда и последующего притока крови в его бассейн из соседних сосудов, что влечёт недостаточность кровообращения в зонах мозга, снабжаемых «обкрадываемыми» сосудами. Различают 4 варианта синдрома: 1. подключичный (самый частый); 2. каротидно-каротидный; 3. вертебро-каротидный; 4. каротидно-вертебральный. Синонимы: Steal syndrom, Феномен «оттягивания», Феномен извращённого кровотока.
Лекарственная зависимость — синдром, развивающийся при повторном длительном применении лекарственных средств и проявляющийся резким ухудшением здоровья либо самочувствия при отмене препарата., например, при отмене опиатов или психостимуляторов.
Синдро́м отме́ны — реакция организма, возникающая при прекращении или снижении приёма лекарственного средства и проявляющаяся ухудшением состояния пациента (развитием симптомов илисостояний, на устранение которых было направлено действие препарата, а порой и возникновением качественно новых симптомов или состояний, отсутствовавших у пациента прежде).
26. Фармакоэкономика. Определение, задачи, основные методы исследования и понятия.
Фармакоэкономика — новая самостоятельная наука, которая изучает в сравнительном плане соотношение между затратами и эффективностью, безопасностью, качеством жизни при альтернативных схемах лечения (профилактики) заболевания.
Анализ стоимости болезни
Метод изучения всех затрат, связанных с ведением больных с определённым заболеванием как на определённом этапе (отрезке времени), так и на всех этапах оказания медицинской помощи, а также с нетрудоспособностью и преждевременной смертностью. Данный анализ не предполагает сравнения эффективности медицинских вмешательств, может применяться для изучения типичной практики ведения больных с конкретным заболеванием и используется для достижения определённых задач, таких как планирование затрат, определение тарифов для взаиморасчётов между субъектами системы здравоохранения и медицинского страхования и т. п.
Рассчитываются прямые, непрямые, косвенные и неосязаемые затраты:
- прямые медицинские затраты (включают в свой состав все издержки, понесённые системой здравоохранения), например:
- затраты на диагностические, лечебные, реабилитационные и профилактические медицинские услуги, манипуляции и процедуры, в том числе оказываемые на дому (включая оплату рабочего времени медицинских работников);
- затраты на лекарственные препараты;
- затраты на содержание пациента в лечебном учреждении;
- затраты на транспортировку больного санитарным транспортом;
- плата за использование медицинского оборудования, площадей и средств (распределение фиксированных затрат из статей бюджета), и др.;
- прямые не медицинские затраты:
- наличные («карманные») расходы пациентов (например — оплата сервисных услуг в медицинском учреждении);
- затраты на не медицинские услуги, оказываемые пациентам на дому (например, услуги социальных служб);
- затраты на перемещение пациентов (личным транспортом, общественным — не санитарным) и т. п.;
- косвенные (альтернативные) затраты (издержки упущенных возможностей):
Анализ «минимизации затрат»
Частный случай анализа «затраты-эффективность», при котором проводят сравнительную оценку двух и более вмешательств, характеризующихся идентичной эффективностью и безопасностью, но разной стоимостью. Рекомендуется применять анализ минимизации затрат при сравнительном исследовании разных форм или разных условий применения одного лекарственного средства или одной медицинской технологии
Анализ «затраты-полезность»
Вариант анализа «затраты-эффективность» (эффективности затрат / CEA), при котором результаты вмешательства оцениваются в единицах «полезности» с точки зрения потребителя медицинской помощи (например, качество жизни / КЖ
Анализ «затраты-выгода»
позволяет компенсировать один из недостатков анализа эффективности затрат (СЕА), обусловленный невозможностью оценить общественную ценность лекарственного средства. В этом случае за единицу оценки клинических результатов, полученных с помощью любого метода лечения, принимают денежный эквивалент.
Моделирование
В фармакоэкономике применяются как аналитические, так и статистические модели. Наилучшим вариантом является совместное применение аналитических и статистических моделей. Аналитическая модель даёт возможность в общих чертах разобраться в явлении, наметить контур основных закономерностей
Моделирование — это исследование объектов познания на их моделях;
Виды моделирования.
можно выделить следующие виды моделирования:
• Компьютерное моделирование • Математическое моделирование • Аналитическое моделирование • Статистическое моделирование • Имитационное моделирование • Другие виды моделирования
Дизайн моделей.
По дизайну наиболее часто встречающиеся в фармакоэкономике модели можно разделить на модель Маркова и «дерево решений». Дерево решений — диаграмма, иллюстрирующая все возможные исходы применительно к конкретной специфической ситуации. Модель Маркова — описывает несколько дискретных состояний и переходы между ними с течением времени.
27. Фармакоэпидемиология Определение, задачи, основные методы исследования и понятия.
Фармакоэпидемиология представляет собой синтетическую область знаний, которая направлена на изучение использования и влияния лекарственных препаратов на большую численность людей.
Основная цель фармакоэпидемиологии состоит в изучении применения и воздействия лекарственных средств на большом количестве людей, для этого используется такие отдельно стоящие области знаний как эпидемиология и фармакология. Также для фармакоэпидемиологии присуща такая деятельность как фармаконадзор.
Во все времена для этих целей выделялись определенные ресурсы, и рациональное их использование остается важнейшей составляющей для обеспечения необходимой доступности лекарственных средств. Особенно остро ощущаются факторы кризиса на экономическую ситуацию, которую можно наблюдать в фармакоэкономике, тем более в такой ситуации остается важным принятие правильных управленческих решений.
В настоящее время фармация считается наиболее развивающейся отраслью экономики. С каждым годом все больше увеличивается количество лекарственных препаратов на рынке, это касается как развитых стран, так и менее развитых. Количество лекарственных препаратов исчисляется тысячами.
Согласно рекомендациям ВОЗ, национальные службы здравоохранения должны разрабатывать и после этого внедрять перечни основных препаратов (в этот список входят наиболее важные препараты для населения).
Разрабатывая эти перечни, специалисты учитывают по своему региону данные о заболеваниях, смертность, а также вероятная эффективность от каждого конкретного препарата.
28. Лекарственная токсикология. Основные клинические синдромы острых отравлений лекарствами. Специфические антидоты.
Токсикология лекарственная - изучает механизмы токсического действия лекарственных веществ и разрабатывающий методы его предупреждения и лечения осложнений.
| Основные клинические синдромы острых отравлений |
| Поражения ЦНС. Нарушение сознания обусловлено действием яда на кору головного мозга (отравление снотворными, спиртами, опием и его препаратами, хлорированными углеводородами, этиленгликолем и др.) или наступлением гипоксии головного мозга (отравление окисью углерода, сероводородом, селитрой и др.). Нарушения сознания могут быть различной степени: состояние забытья, сопор, токсическая кома, психические расстройства (делирий, психоз), судорожный синдром. Нарушения дыхания. На дыхательный центр воздействуют очень многие яды. Острые функционально-морфологические изменения в дыхательной системе могут быть вызваны раздражающими и удушающими ядами. Виды нарушений дыхания: • редкое дыхание (брадипноэ) возникает в случаях угнетения функции дыхательного центра или понижения его возбудимости; • частое дыхание (тахипноэ) развивается вследствие нарушения газообмена при обширных поражениях органов дыхания (токсическая пневмония, отек легкого), резком малокровии и нарушении кровообращения, ощелачивании крови (алкалоз); • остановка дыхания (апноэ) наступает часто из-за раздражения дыхательных путей; • удушье (асфиксия) отмечается при резком недостаточном поступлении кислорода в организм. Асфиксия может развиваться остро или постепенно, по мере нарастания нарушений ФВД и гемодинамических расстройств, нарушения функций дыхательных мышц при поражении нервной системы различными ядами, обтурации дыхательных путей слизью, рвотными массами, их стеноза при воздействии ядов удушающего и общетоксического действия. • отек легких возникает при химических ожогах, раздражении дыхательных путей парами удушающих и других газов, а также вследствие поражения сердечно-сосудистой системы; • бронхоспазм наблюдается при вдыхании токсичной пыли и газов, раздражающих бронхи. Поражения сердечно-сосудистой системы. Нарушения сердечно-сосудистой деятельности могут происходить под влиянием токсичных веществ на центры ствола мозга, непосредственно на мышцу сердца и сосуды. Острая недостаточность кровообращения проявляется острой сердечной недостаточностью левого или правого сердца и острой сосудистой недостаточностью по типу обморока, коллапса и шока. Анафилактический шок - синдром тяжелого течения аллергических реакций, который развивается в первые несколько минут после поступления в организм антигена независимо от химического строения последнего. Возникает лишь при многократном контакте с аллергеном. Ожоговый (травматический) шок проявляется тяжелыми расстройствами гемодинамики, дыхания и обмена веществ в результате воздействия на кожу и слизистые оболочки крепких (концентрированных) кислот, щелочей, солей некоторых тяжелых металлов. Кардиогенный шок - осложнение при острых интоксикациях. Чаще всего наблюдается в остром периоде инфаркта миокарда, при токсическом миокардите, эмболии легочной артерии. Экзотоксический шок характеризуется глубокими изменениями центральной и регионарной гемодинамики, которые могут привести к смертельному исходу в самом остром периоде "химической" болезни (интоксикации) или в более отдаленные сроки в результате тяжелых поражений легких при недостаточности печени и почек. Причинами являются сильно действующие прижигающие химические яды, поступающие внутрь организма, непосредственное поражение клеточного метаболизма в ближайшие периоды после отравления. Аритмический шок связан с нарушением ритма сердечных сокращений при поражении миокарда различными ядами. Остановка сердца - прекращение сердечной деятельности из-за сердечной недостаточности вследствие аритмии (асистолия), резкого ослабления сократительной способности сердца и фибрилляции. Поражения желудочно-кишечного тракта. возникает рвота, которая является защитной реакцией, - организм пытается освободиться от токсичного вещества. При приеме раздражающих химических веществ (метилсалициловая кислота, салицилат натрия, йод) внутрь развивается острый гастрит, сопровождающийся тошнотой, рвотой, болями, отрыжкой. Поступление в организм прижигающих веществ (кислоты, щелочи) приводит к глубоким ожогам пищевода и желудка, что сопровождается выраженным болевым синдромом и становится причиной шока. Ожоги могут вызвать обширные кровотечения и перфорации. Острая печеночная недостаточность возникает при отравлении гепатотоксическими ядами (мышьяк, антифриз, дихлорэтан). Почечная недостаточность наблюдается при отравлении гепатотоксическими (антифриз, сулема, дихлорэтан) и гемолитическими (уксусная эссенция, мышьяк) ядами. |
Антибактериальные лекарственные средства- это производные жизнедеятельности микроорганизмов или их полусинтетические и синтетические аналоги, способные уничтожать микробную флору или тормозить рост и размножение микроорганизмов.
По химическому строению принято выделять следующие группы антибиотиков:
1. бета-лактамы (пенициллины и цефалоспорины );
2. аминогликозиды;
3. тетрациклины;
4. макролиды ;
5. фторхинолоны и др.
По типу воздействия на микроорганизмы выделяют следующие две группы:
1. бактерицидные (пенициллины, аминогликозиды, цефалоспорины, рифампицин и др.);
2. бактериостатические (тетрациклины, макролиды и др.).
По механизму действия антибиотики делятся на три группы:
1. препятствующие образованию клеточной стенки микроорганизма (пенициллины и цефалоспорины) ;
2. разрушающие молекулярное строение и работу клеточных мембран (противогрибковые антибиотики);
3. предотвращающие производство РНК-полимеразы (рифампицин), белка и нуклеиновых кислот на уровне рибосом (макролиды, тетрациклины, аминогликозиды).
По спектру действия
препараты широкого спектра действия (цефалоспорины 3-го поколения, макролиды);
- препараты узкого спектра действия (циклосерин, линкомицин, бензилпенициллин, клиндамицин).
В фармакокинетической фазе наблюдается всасывание, распределение, метаболизм, экскреция препарата. В эту фазу антибиотик оказывает биологическое воздействие на возбудителя. Фаза длится от момента появления лекарства в крови до его исчезновения из нее.
При внутрисосудистом введении антибиотика происходит непосредственный контакт с циркулирующим в крови возбудителем, более быстрое проникновение в очаг инфекции. Если антибиотик вво
