Клинические проявления
Инкубационный период составляет 1-5 суток; заболевание начинается остро, с подъемом температуры тела (затем она приобретает значительную амплитуду, как при сепсисе). В месте проникновения возбудителя последовательно образуются темно-красная папула, затем пустула с подрытыми краями и «сальным» дном. Часто формирование очагов сопровождает регионарный лимфангиит. Позднее (через 5-7 суток) отмечают вторичное множественное появление изъязвляющихся папул. Состояние больного резко ухудшается, обычно наблюдают проявления тяжелой плевропневмонии с кровохарканьем, реже клиническую картину обусловливают абсцедирующие поражения других органов. Летальность при острой форме достигает 100%. Хроническое течение протекает в 3 формах — кожной, легочной и носоглоточной. Наиболее распространена кожная форма, сопровождаемая множественными «холодными» абсцессами. Их самопроизвольное вскрытие ведет к образованию свищей с обильным отделяемым. При носоглоточной форме типичны слизисто-гнойное отделяемое, образование желто-зеленых корочек и распространение изъязвлений на зев и трахею. Легочные поражения проявляются ползучей плевропневмонией и мышечными абсцессами. Прогноз хронической формы также неблагоприятен; летальность может достигать 50% и выше.
Лабораторная диагностика
Основывается на выделении и идентификации возбудителя (рис. 12), а также на результатах кожных проб.
Все исследования проводят в условиях, необходимых для работы с возбудителями особо опасных инфекций. Для исследования забирают мокроту, гной, кровь и отделяемое вскрывшихся абсцессов или биоптаты закрытых абсцессов. При невозможности немедленного проведения анализа материал консервируют внесением 30% раствора глицерина (хранить следует не более 10-15 суток при температуре 4°С). Для подавления роста прочих микроорганизмов в среды вносят красители, например основной и кислый фуксин (1:100000), кристаллический фиолетовый (1:200000), бриллиантовый зеленый (1:1000000). При выделении подозрительных колоний проводят биологическую пробу на морских свинках (также можно использовать хомяков и кошек). Смешанную культуру вводят подкожно, чистую — внутрибрюшинно. На месте введения через 2-3 суток образуется опухоль-узелок, вскрывающаяся на 4-5 сутки с образованием язвы. На 3-10 сутки у морских свинок-самцов, зараженных внутрибрюшинно, развивается характерное поражение яичек (феномен Штрауса). Следует помнить, что феномен не патогномоничен для заболевания, и его можно вызвать заражением животных Pseudomonas aeruginosa, P. pseudomallei и другими микроорганизмами. Основные дифференцирующие признаки возбудителя: неподвижность, отсутствие способности образовывать газообразный азот, разжижать желатин и расти при температуре 42°С.
Аллергическая проба. В 1891 г русские ветеринарные врачи Х. Герман и О. Кальнинг предложили средство диагностики сапа – маллеин. При подозрении на сап больному внутрикожно (конъюнктивально) вводят маллеин (бактериальный аллерген, полученный из культур Pseudomonas mallei); реакция имеет больше эпидемиологическое, эпизоотическое значение, т.к. у больного положительная воспалительная реакция развивается на 2-3 неделе заболевания.
Серологические исследования. Наличие AT в сыворотке больных выявляют РА со специальным штаммом (ориентировочная концентрация микроорганизмов в суспензии не менее 1 млрд/мл), РСК (основная диагностическая реакция) и РНГА.
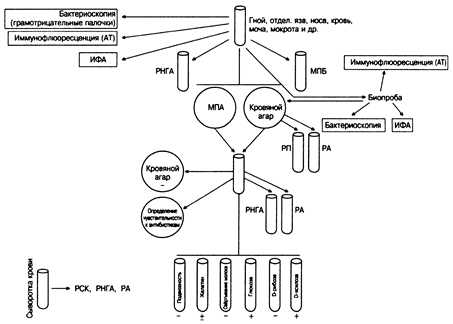
Рисунок 12. Принципиальная схема бактериологического выделения возбудителя сапа
Pseudomonas (Burkholderia) pseudomallei (палочка Уитмора)
Возбудитель зоонозов. У человека и животных вызывает мелиоидоз (болезнь Стэнтона-Флетчера, ложного сапа). Микроорганизм впервые выделил Уитмор (1911), в опубликованной (совместно с Кришнасвами) работе (1912) по случаям выявления мелиоидоза у морфинистов в Рангуне он указал на возможность заражения через грязные иглы и назвал его «септицемией морфинистов». Позднее Стэнтон и Флетчер (1932) изучили характер заболеваний грызунов, кошек, собак, лошадей и кроликов и показали, что основные случаи заболевания человека обусловлены употреблением пищевых продуктов, загрязненных испражнениями грызунов.
Распространение
Заболевания зарегистрированы в странах Юго-Восточной Азии (Индокитай, Филиппины, Шри-Ланка, Индонезия), Австралии (Северный Квинсленд) и Новой Гвинее. Эндемичные очаги выявлены на Мадагаскаре, в Центральной и Западной Африке, Иране и Турции. Спорадические случаи отмечают в Латинской Америке (Мексика, Панама, Эквадор, Гаити, Бразилия) и в США (Джорджия, Оклахома); в России достоверных случаев мелиоидоза человека не зарегистрировано. В периодической печати имеются сообщения о случаях мелиоидоза у ветеранов Вьетнамской войны, по-видимому, вдыхавших Pseudmonas pseudomallei в аэрозолях, распыляемых вертолетами ВВС США и Южного Вьетнама.
Резервуар инфекции — различные дикие (грызуны, кенгуру) и домашние (кошки, собаки, коровы, козы, овцы, свиньи, лошади) животные. В окружающую среду возбудитель попадает с мочой и испражнениями, а также с гнойным отделяемым слизистых оболочек глаз и носоглотки больных животных. Среди лабораторных животных к заражению чувствительны крысы, мыши, кролики и морские свинки.
В организм человека возбудитель проникает через слизистую оболочку ЖКТ вместе с инфицированной пищей, ингаляционно — в составе пылевого аэрозоля либо контактно, через повреждения кожных покровов. Случаи заражения от больного человека не зарегистрированы.
