Групповые лимфатические фолликулы тонкой кишки и червеобразного отростка. Развитие, топография, строение, функции
В собственном слое слизистой оболочки по всей поверхности тонкой кишки огромное количество простых трубчатых кишечных желез (gll. intestinales) вырабатывают кишечный сок и слизь. Здесь же расположены скопления лимфоидной ткани, образующие одиночные лимфоидные узелки (noduli lymphoidei solitarii), и групповые лимфоидные узелки (noduli lymphoidei aggregati). Одиночные фолликулы распределены равномерно по всей длине тонкой кишки, групповые локализуются в слизистой оболочке подвздошной кишки. В тонкой кишке имеется лимфатический аппарат, необходимый для обезвреживания токсических веществ и микроорганизмов. Он представлен одиночными лимфатическими фолликулами, folliculi lymphatici solitarii, и групповыми фолликулами, folliculi lymphatici aggregati, пейеровы бляшки. Групповые фолликулы овальной формы, их длина около 2-4 см. Они имеются только в подвздошной кишке. В стенке отростка, слои которого аналогичны слоям ободочной кишки, много групповых лимфоидных узелков. В связи с этим считают, что отростку присуща защитная функция
Развитие: Одиночные и групповые лимфоидные узелки в толще слизистой оболочки кишки у новорожденного уже имеются. , в аппендиксе пейровых бляшек у детей и подростков больше. Ранняя закладка в эмбриогенезе- Лимфоидные бляшки тонкой кишки и лимфоидных узелков червеобразного отростка - на 14-16-й неделе.+ранняя возрастная инволюция. Закономерности пейровых бляшек: в стенках толстой и тонкой кишок с разной микрофлорой (по обе стороны подвздошно-слепокишечной заслонки) находятся многочисленные и довольно крупные скопления лимфоидной ткани. В стенках тонкой кишки это крупные лимфоидные (пейеровы) бляшки и большое количество одиночных лимфоидных узелков. По другую сторону подвздошнослепокишечной заслонки находятся слепая кишка и червеобразный отросток (аппендикс) с многочисленными лимфоидными узелками. Второй закономерностью строения является дифференцировка в них лимфоидной ткани от диффузно рассеянных клеток лимфоидного ряда до лимфоидных узелков с центрами размножения. Сначала появляются не имеющие четких границ скопления лимфоидной ткани, которые можно рассматривать как диффузную, стадию формирования периферических органов иммуногенеза. Диффузные скопления лимфоидной ткани можно видеть во внутриутробном периоде развития человека где нет постоянного и длительного антигенного воздействия на слизистые оболочки, где пища задерживается не на долго. В дальнейшем мелкие диффузные скопления лимфоидной ткани как бы уплотняются, приобретают четкие границы. В стенках тонкой кишки имеют центры размножения. Появление центров размножения свидетельствует, с одной стороны, о влиянии на организм сильных и разнообразных факторов внешней среды, а с другой - о большой активности защитных сил организма.
Жевательная мышца: три слоя мышцы (поверхностный, промежуточный и глубокий), их начала, прикрепления, функция. Поверхностный слой, зависимость его размеров и направлений мышечных пучков при различных формах головы.
т. masseter, состоит из 3 частей: поверхностной, промежуточной и глубокой. Поверхностная часть, pars superficialis, начинается толстым сухожилием от нижнего края и внутренней поверхности скуловой кости; пучки мышц прикрепляются к наружной поверхности ветви, углу и телу нижней челюсти. Волокна мышцы идут сверху вниз, спереди назад. У брахицефалов и при хамепрозопической форме лица поверхностный слой жевательной мышцы широкий и низкий, мышечные волокна расходятся вниз ; у долихоцефалов и при лептопрозопической форме лица - длинный и узкий, мышечные волокна идут параллельно.
Промежуточная часть, pars intermedia, начинается от внутренней поверхности скуловой дуги и суставного бугорка височной кости; прикрепляется сухожилием к наружной поверхности ветви нижней челюсти ниже ее вырезки, а также вплетается во внутреннюю часть поверхностного слоя. У долихоцефалов и лептопрозопов промежуточный слой больше выступает из-под заднего края поверхностного слоя, чем у брахицефалов и при хамепрозопии.
Глубокая часть, pars profunda, начинается мышечно от внутренней поверхности скуловой дуги и кости, височной фасции; прикрепляется к наружной поверхности венечного отростка нижней челюсти и сухожилию височной мышцы.
Функция: поднимает нижнюю челюсть; поверхностная часть выдвигает вперед, смещает челюсть в свою сторону.
Иннервация: жевательный нерв.
4. Зубная формула полная. Обозначение каждого зуба в отдельности. Формула молочных зубов. Групповая формула зубов взрослого и ребенка с молочными зубами. Буквенно-цифровая формула зубов.
Зубная формула.Порядок расположения зубов фиксируется в виде зубной формулы, в которой отдельные зубы или их группы записываются цифрами или буквами и цифрами.
Полная формулазубов построена таким образом, что в ней записывают зубы каждой половины челюстей арабскими порядковыми цифрами. Эта формула для взрослого выглядит следующим образом:
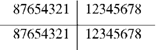
Порядок записи зубов в этой формуле такой, как будто бы записывающий осматривает зубы сидящего перед ним человека, отчего данная формула называется клинической. Клиницисты при обсле- довании больных отмечают отсутствующие зубы. Если все зубы сохранены, зубной ряд называют полным.

Молочные зубы в полной формуле обозначают римскими цифрами: или внизу

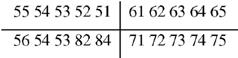
Существуют групповые зубные формулы, отражающие число зубов в каждой группе по половинам челюсти; 1-взрослого,2-ребенка 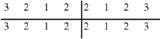
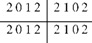
Такая групповая формула зубов обозначает, что в каждой половине верхней и нижней челюстей (или половине зубных рядов) имеются 2 резца, 1 клык, 2 премоляра, 3 моляра. Так как обе половины зубных дуг симметричны, можно писать одну половину или четверть формулы. Буквами и цифрами можно записать полную формулу зубов, I - резцы, С - клыки, Р - премоляры, М - моляры). Постоянные зубы обозначают прописными, молочные - строчными буквами 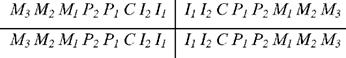
Билет 8
1. Спинной мозг. Форма, топография, внешнее и внутреннее строение - серое и белое вещество, центральный канал. Сегмент спинного мозга. Корешки, спинномозговые узлы. Формирование спинномозгового нерва.
Спинной мозг, medulla spinalis, лежит в позвоночном канале, длинный (45 см у мужчин и 41-42 см у женщин) цилиндрический тяж, который вверху переходит в продолговатый мозг, а внизу оканчивается коническим заострением, conus medullaris, на уровне II поясничного позвонка. На своем протяжении имеет два утолщения: верхнее - шейное, intumescentia cervicalis, а нижнее - пояснично-крестцовое, intumescentia lumbosacralis. Спинной мозг делится на две симметричные половины — правую и левую; каждая из них в свою очередь имеет слабо выраженную продольную борозду, идущую по линии входа задних корешков (sulcus posterolateralis) и по линии выхода передних корешков (sulcus anterolateralis). Спинной мозг не занимает целиком полость позвоночного канала: между стенками канала и мозгом остаётся пространство, заполненное жировой тканью, кровеносными сосудами, оболочками мозга и спинномозговой жидкостью. На задней поверхности мозга имеется очень узкая задняя срединная борозда (лат. sulcus medianus dorsalis). На передней поверхности спинного мозга, по всей его длине, залегает передняя срединная щель (лат. fissura mediana ventralis). Спинной мозг делят на 5 частей: шейную, грудную, поясничную, крестцовую и копчиковую части. Шейную часть составляют 8 сегментов, грудную — 12, поясничную — 5, крестцовую — 5, копчиковую — от 1 до 3. Итого — 31—33 сегмента.
В составе спинного мозга различают серое и белое вещество. Серое вещество располагается в центральных отделах спинного мозга, белое - на его периферии. В сером веществе сверху вниз проходит узкий центральный канал. Вверху канал сообщается с четвертым желудочком головного мозга. Нижний конец канала расширяется и слепо заканчивается терминальным желудочком. Серое вещество спинного мозга образовано телами нейронов, безмиелиновыми и тонкими миелиновыми волокнами и нейроглией. В передних рогах расположены тела наиболее крупных нейронов спинного мозга. Они образуют пять ядер (скоплений). Эти ядра являются моторными (двигательными) центрами спинного мозга. Серое вещество задних рогов неоднородно. В составе задних рогов помимо нейроглии имеется большое количество вставочных нейронов. В боковых рогах спинного мозга находятся центры вегетативной нервной системы. На уровне С8-Th1 расположен симпатический центр расширения зрачка. В боковых рогах грудного и верхних сегментах поясничного отделов спинного мозга расположены спинальные центры симпатической нервной системы, иннервирующие сердце, сосуды, потовые железы, пищеварительный тракт.Оболочки: твердая, паутинная, мягкая мозговая. Твердая - слепой мешок, внутри которого находятся спинной мозг, передние и задние корешки спинномозговых нервов и остальные мозговые оболочки. Твердая мозговая оболочка плотная, образована волокнистой соединительной тканью, содержит значительное количество эластических волокон. Паутинная оболочка спинного мозга представлена тонкой полупрозрачной соединительнотканной пластинкой, расположенной кнутри от твердой оболочки. Мягкая (сосудистая) оболочка спинного мозга плотно прилежит в поверхности спинного мозга. Соединительнотканные волокна, отходящие от мягкой оболочки, сопровождают кровеносные сосуды, заходят вместе с ними в ткань спинного мозга. Между паутинной и мягкой мозговыми оболочками находится подпаутинное, или субарахноидальное пространство. В нем содержится 120-140 мл спинномозговой жидкости. В межпозвоночных отверстиях вблизи места соединения обоих корешков задний корешок имеет утолщение - спинномозговой узел, ganglion spinale, содержащий ложноуниполярные нервные клетки (афферентные нейроны) с одним отростком, который делится затем на две ветви: одна - центральная, идет в составе заднего корешка в спинной мозг, другая- периферическая, продолжается в спинномозговой нерв.От каждого сегмента спинного мозга формируется пара спинномозговых нервов. От спинного мозга отходят два корешка: задний (чувствительный) – входит в спинной мозг и представляет собой отростки чувствительных (афферентных) клеток, расположенных в спинномозговых узлах; передний (двигательный) – выходит из спинного мозга и образован он отростками двигательных (эфферентных) нейронов, находящихся в передних рогах спинного мозга. Оба корешка вблизи межпозвонкового отверстия соединяются, образуя ствол нерва, который через межпозвонковое отверстие покидает канал.
Вблизи соединения корешков в заднем корешке отмечается утолщение – спинномозговой узел – содержит чувствительные псевдоуниполярные клетки.
Бедренная артерия, ее топография и ветви. Подколенная артерия, ее ветви. Топография: подколенной артерии, большеберцовых артерий. Тыльная и подошвенные артерии стопы. Места прощупывания пульса артерий на нижней конечности.
Бедренная артерия, a.femoralis, является продолжение наружной подвздошной артерии, идет по передней области бедра, сначала идет в подвздошно – гребешковую борозду, затем в бедренную, затем в бедренно-подколенный канал. В верхнем отделе располагается поверхностно, поэтому можно прочувствовать пульсацию.
Ветви: arteria epigastrica superficialis (поверхностная надчревная артерия),arteria pudendae externae (наружная половая артерия), arteria circumflexa ilium superficialis (поверхностная артерия, огибающая подвздошную кость), arteria profunda femoris (глубокая артерия бедра).
Подколенная артерия, a.poplitea, простирается от нижнего отверстия canalis adductorius до нижнего края подколенной мышцы.
Ветви (перед делением, до колена): мышечные ветви, латеральная верхняя коленная артерия (снабжает m. vastus lateralis, m. Biceps femoris), медиальная верхняя коленная артерия ( снабжает vastus medialis ), средняя коленная, латеральная нижняя артерия (снабжает латеральную головку m.gastrocnemicus), медиальная нижняя артерия, икроножные (m.gastrocnemicus).
Ветви (после под коленом): задняя большеберцовая артерия (начинается из подколенной а., Сначала весь пучок располагается на задней поверхности m. tibialis posterior, затем располагается уже на m. flexor digitorum longus, на границе средней и нижней трети голени задний большеберцовый сосудисто-нервный пучок выходит из-под нижневнутреннего края камбаловидной мышцы (нижнее выходное отверстие голеноподколенного канала) и располагается кнутри от ахиллова сухожилия. Здесь он прикрыт лишь глубоким и поверхностным листками фасции голени), передняя большеберцовая артерия ( покидает каналис круропоплитеус, опускается по передней поверхности мембрана интероссеа вниз до стопы, )
dorsalis pedis, тыльная артерия стопы, которая представляет собой продолжение передней большеберцовой артерии, на a. dorsalis pedis, можно определить пульс путем прижатия ее к костям, ветви: медиальные предплюсневые артерии, латеральная предплюсневая артерия, дугообразная артерия, первая тыльная плюсневая артерия, глубокая подошвенная ветвь.
