Аритмии вследствие нарушения функции проводимости
У спортсменов в 2,52–6% случаев встречается атриовентрикулярная блокада, в 0,13–0,8% – синоаурикулярная блокада, в 0,3–0,62% – синдром Вольфа–Паркинсона–Уайта (WPW) и в 0,18–0,22% – полная блокада правой ветви пучка Гиса (Л.А. Бутченко, 1972; Э.В. Земцовский, 1977; И.П. Плотников, Ф.Д. Кузьминых, 1979; В.В. Коган-Ясный, 1979; А.Е. Филявич, 1982).
Атриовентрикулярная блокада у спортсменов встречается, как правило, I степени и намного реже II степени (рис. 18,19).
Например, по данным Л.А. Бутченко (1972), атриовентрикулярная блокада I степени у спортсменов выявляется в 2,39%, а II степени – в 0,13% случаев. По данным А.Г. Дембо и др. (1962), эти нарушения ритма сердца выявляются у спортсменов соответственно в 2,64 и 0,21% случаев. У здоровых людей, не занимающихся спортом, атриовентрикулярная блокада I степени встречается всего в 0,65% и II степени – в 0,003% случаев.
Неполная атриовентрикулярная блокада I степени, т.е. удлинение интервала Р—Q более 0,20 с, может иметь функциональную и органическую природу.

Рис. 18. АВ-блокада I степени

Рис. 19. АВ-блокада II степени
В первом случае она обусловлена повышением тонуса блуждающего нерва, а во втором – дистрофическими, воспалительными и склеротическими изменениями в миокарде. Неполная атриовентрикулярная блокада I степени функциональной природы отличается непостоянством, после нормализации тренировочного режима уменьшается в выраженности или исчезает, а органической природы – отличается большим постоянством.
Атриовентрикулярная блокада II степени у спортсменов встречается типа периодов Самойлова–Венкебаха, т.е. в виде прогрессивного удлинения интервала Р–Q с последующим выпадением желудочкового комплекса. Она так же, как и атриовентрикулярная блокада I степени, может иметь функциональную и органическую природу. В первом случае она обусловлена повышением тонуса блуждающего нерва, во втором – поражением миокарда. Атриовентрикулярная блокада I и II степени органической природы является противопоказанием к занятиям спортом, а функциональной природы — после успешного лечения позволяет их продолжить.
Синоаурикулярная блокада. У спортсменов встречается синоаурикулярная блокада II степени, при которой некоторые синусовые импульсы не возбуждают предсердий (рис. 20).
В этих случаях на ЭКГ отмечается выпадение сердечных циклов. Это нарушение ритма у спортсменов может возникнуть вследствие резкого повышения тонуса блуждающего нерва либо быть проявлением поражения миокарда. В первом случае она исчезает после лечения и нормализации тренировочного режима, во втором – существенно не изменяется все время наблюдения. Синоаурикулярная блокада органической природы является противопоказанием к занятиям спортом, а блокада функциональной природы позволяет продолжить их после успешного лечения.
Синдром WPW, или синдром преждевременного возбуждения желудочков сердца. Для него характерно укорочение интервала Р–Q, увеличение длительности комплекса QRS, утолщение первой ветви комплекса QRS (волна Д) и изменение зубца Т и сегмента S–Т, характерные для блокады ветвей пучка Гиса. Часто синдром WPW сочетается с пароксизмальной тахикардии (рис. 21).
Большинство авторов считают, что синдром WPW обусловлен функционированием дополнительных проводящих путей в предсердиях или желудочках.
Рис. 20. Синоаурикулярная блокада
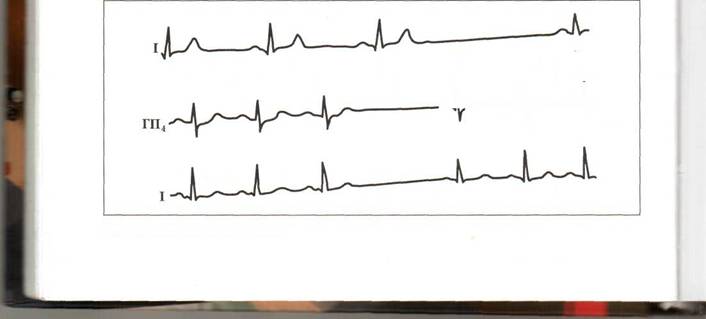
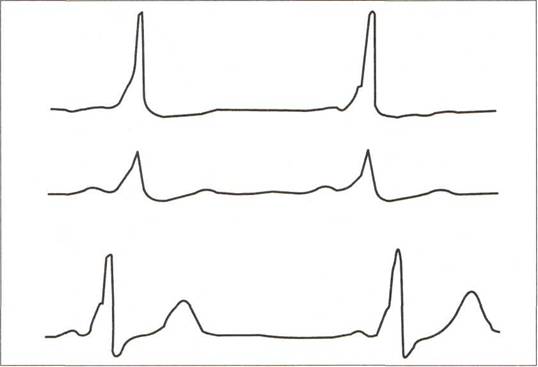
Рис. 21. WPW (синдром Вольфа–Паркинсона–Уайта) – резкое укорочение интервала PQ
Существенное значение в его происхождении могут иметь изменения тонуса экстракардиальных нервов и поражения миокарда (Л.А. Бутченко, М.Л. Проэктор,1964; А.Е. Филявич,1982).
Лицам с синдромом WPW, не имеющим поражений сердца и приступов пароксизмальной тахикардии, занятия спортом могут быть разрешены. Если же в основе синдрома WPW лежит поражение сердца либо он сочетается с пароксизмальной тахикардией, занятия спортом следует считать противопоказанными.
Полная блокада правой ветви пучка Гиса. Это нарушение ритма сердца у спортсменов может быть вариантом нормы. В этих случаях у спортсменов, не имеющих отклонений в состоянии здоровья, она носит постоянный характер и не сочетается с другими изменениями ЭКГ, имеющими патологический характер. Однако чаще полная блокада правой ветви пучка Гиса у спортсменов является следствием поражений миокарда, возникших в результате различных заболеваний. В этих случаях занятия спортом следует считать противопоказанными.
Таким образом, нарушения ритма сердца у спортсменов встречаются чаще, чем у здоровых лиц, не занимающихся спортом. Они не однородны по происхождению и клиническому значению. Они могут возникать как в связи с занятиями спортом, так и от причин, не связанных со спортом. В основе их могут быть физиологические сдвиги в сердечно-сосудистой системе, возникающие в процессе занятий спортом, и различные патологические изменения и процессы, связанные и не связанные с занятиями спортом. Сочетание нескольких нарушений ритма на одной ЭКГ чаще указывает на нарушения патологического характера.
Поэтому, прежде чем назвать то или иное нарушение ритма сердца особенностью, свойственной спортсменам, нужно доказать, что оно не является патологией. Для этого все спортсмены с нарушениями ритма сердца должны быть подвергнуты глубоким и всесторонним врачебным и врачебно-педагогическим исследованиям и наблюдениям. Существенную помощь в выявлении функциональных и органических изменений, лежащих в основе нарушений ритма сердца у спортсменов, могут оказать функциональные пробы с физической нагрузкой, атропином, адреноблокаторами и адреностимуляторами. При этом уменьшение выраженности или исчезновение нарушений ритма при проведении проб чаще наблюдается при функциональных нарушениях, а отсутствие какой-либо динамики нередко имеет место при органических поражениях миокарда.
Функциональные нарушения представляют собой изменения тонуса и возбудимости симпатического и парасимпатического отделов вегетативной нервной системы. Нарушения ритма сердца, обусловленные ими, как правило, являются временным противопоказанием для занятий спортом. Органические изменения в сердце представляют собой дистрофию миокарда, миокардический и миокардиодистрофический кардиосклероз. При этом кардиосклероз является постоянным противопоказанием для занятий спортом, в то время как дистрофия миокарда в большинстве случаев бывает временным противопоказанием для занятий спортом. Они могут быть разрешены при ее успешном лечении.
Гипертонические состояния
Гипертонические состояния у спортсменов встречаются чаще (6,7% – Н.Д. Граевской, 1975; 11,07% – случаев, по данным Н.И. Вольнова, 1959), чем у лиц, не занимающихся спортом(9,9% случаев, по данным А.К. Федорова, 1955). При этом процент лиц с повышенным артериальным давлением у представителей различных видов спорта неодинаков: по данным Н.И. Вольнова (1959), у штангистов он составляет 21,2, у футболистов – 16,6, у конькобежцев – 14,2, у гребцов – 13,6. У представителей других видов спорта процент лиц с повышенным артериальным давлением либо существенно не отличается от средних данных этого показателя у спортсменов, либо существенно меньше его.
Большинство авторов нормальными цифрами артериального давления для людей 17–39 лет считают: для систолического – колебания от 100 до 129 мм рт.ст., для диастолического – колебания от 60 до 89 мм рт.ст.
Спортсмены с повышенным артериальным давлением не представляют однородную группу. Среди них встречаются гиперреакторы и больные I стадии фазы А и фазы Б гипертонической болезни.
В основе гипертонической болезни у спортсменов, как и у лиц, не занимающихся спортом, лежит невроз высших регулирующих артериальное давление нервных центров. Он вызван их перенапряжением в результате длительных аффектов и эмоций отрицательного характера. Однако это перенапряжение высших регулирующих артериальное давление нервных центров у спортсменов длительное время может остаться скрытым. Если внешние неблагоприятные воздействия повторяются часто, происходит повышение АД (Н.И. Воль-нов,1958; А.Г. Дембо,1970).
Становление гипертонической болезни может осуществляться различными гемодинамическими механизмами. При этом в начальный период заболевания в повышении артериального давления более значительна роль увеличенного минутного объема крови, тогда как в более поздние периоды возрастает роль периферического сопротивления сосудистой сети.
Большое значение в развитии гипертонической болезни придается симпатоадреналовой системе. При этом у большинства спортсменов даже на самых ранних стадиях заболевания отсутствует усиление ее активности, однако наблюдается дефект депонирования катехоламинов или уменьшение емкости симпатических депо. В результате этого в условиях стресса адренорецепторы подвергаются более длительному и интенсивному воздействию нейрогормонов.
В качестве причины повышения АД в ранних фазах гипертонической болезни большое значение придается гипердинамической циркуляции, в частности увеличению объема кровообращения. Это часто встречается в молодом возрасте, и в том числе у спортсменов (М.С. Кушаковский, 1977; Р.А. Ка-люжная,1980).
Приведенные данные имеют большое значение для понимания становления ранних фаз гипертонической болезни, которые встречаются у спортсменов. Они необходимы и для понимания гиперреактивного состояния, в основе которого лежит повышенная реактивность вазомоторных центров, правда еще не выходящая за пределы нормы. У гиперреакторов артериальное АД дает кратковременное повышение под влиянием эмоций и аффектов. Оно быстро проходит в спокойной обстановке. Гиперреакторы являются здоровыми людьми. Однако они, как указывал Г.Ф. Ланг (1950), чаще заболевают гипертонической болезнью по сравнению с теми, у которых артериальное давление стойко держится в пределах нормы.
Занятия спортом, правильно организованные и проводимые, не приводят к повышению артериального давления. Относительно большая частота гипертонических состояний у спортсменов в ряде случаев обусловлена неумением правильно сочетать профессиональную, учебную деятельность со спортивной. Это может приводить к нарушению процессов корковой нейродинамики и перенапряжению нервных центров, регулирующих АД. Особенно большое значение в этом имеют физические перенапряжения.
У спортсменов различных специальностей в этиологии и патогенезе гипертонической болезни могут иметь значение и факторы, непосредственно связанные с условиями занятий спортом, а именно постоянные сотрясения головного мозга у боксеров и футболистов, сильный шум в помещении у штангистов, очень большие эмоциональные напряжения у представителей спортивных игр.
У спортсменов, по данным СП. Летунова и Р.Е. Мотылянской, повышенное АД в процессе тренировки в 41% случаев нормализуется, в 19% не изменяется и в 40% повышается. Это можно объяснить тем, что среди них наряду с гиперреакторами имеются больные гипертонической болезнью I стадии. Поэтому у спортсменов большое значение приобретает определение функционального состояния вазомоторного аппарата, регулирующего АД, и дифференциальная диагностика между гиперреактивным состоянием и фазой А и Б I стадии гипертонической болезни. С этой целью наряду с клиническими исследованиями целесообразно измерять остаточное АД и проводить прессорные пробы. Для проведения исследований необходимо иметь отдельное помещение. Все пробы проводятся в состоянии относительного покоя в горизонтальном положении обследуемого по методике, разработанной Н.И. Вольновым (1959).
За исходные цифры принимаются данные АД, полученные аускультативно при первом измерении. Далее оно измеряется через каждые 3 мин в течение 30 мин. За остаточное АД принимается АД на 30-й минуте отдыха. Вычисляется добавочное АД, представляющее собой разницу между исходным и остаточным давлением.
После измерения остаточного АД проводятся прессорные пробы (холодовая проба и проба с задержкой дыхания).
Холодовая проба проводится следующим образом: в воду температурой +4–±1 °С погружается кисть правой руки немного выше лучезапястного сустава на 1 мин. Артериальное давление измеряется сразу после прекращения пробы, затем в начале каждой минуты в течение 5 мин и затем в начале 8-й, 11-й, 14-й мин.
После холодовой пробы проводится проба с задержкой дыхания. Для этого исследуемый спортсмен после глубокого, но не максимального вдоха задерживает дыхание на 45 с. Артериальное давление измеряется так же, как и при проведении холодовой пробы. При этом давление, измеренное непосредственно перед пробами, принимается за исходное для них АД.
Остаточное АД и прессорные пробы у спортсменов подробно были изучены Н.И. Вольновым (1959). Остаточное АД и изменения давления при холодовой пробе и пробе с задержкой дыхания имеют существенные различия у спортсменов с повышенным артериальным давлением. Использование этих данных в общем комплексе врачебных исследований позволяет проводить дифференциальную диагностику гипертонических состояний у спортсменов и изучать динамику различных их вариантов в процессе многолетней тренировки.
Проведенные Л.А. Бутченко многолетние (от 1 года до 12 лет) наблюдения большой группы спортсменов с повышенным артериальным давлением показали, что у больных гипертонической болезнью I стадии фазы Б функциональное состояние сердца и сердечно-сосудистой системы понижено по сравнению со здоровыми спортсменами. Снижение функционального состояния сердца и сердечно-сосудистой системы выражено значительно меньше у больных гипертонической болезнью I стадии фазы А, и оно отсутствует у гиперреакторов.
Изменения артериального давления у спортсменов с ростом тренированности характеризуется определенными закономерностями. Так, у гиперреакторов и у больных гипертонической болезнью I стадии фазы А неустойчивое АД имеет, как правило, тенденцию к снижению с ростом тренированности. У больных гипертонической болезнью I стадии фазы Б с ростом тренированности АД либо не изменяется, оставаясь на верхних границах нормы, либо повышается. Следует отметить, что эти спортсмены, за небольшими исключениями, могут успешно выступать только в 1–2 соревнованиях сезона, но могут длительное время поддерживать высокую степень тренированности.
Для спортсменов, у которых в процессе тренировки АД повышается, характерна неустойчивость функционального состояния сердечно-сосудистой системы, ее повышенная возбудимость. При этом рост давления обычно приводит к ухудшению спортивного результата и нередко – к появлению на ЭКГ признаков систолического перенапряжения левого желудочка сердца.
Таким образом, можно сделать вывод, что занятия спортом у больных I стадии фазы Б гипертонической болезни ведут, как правило, к ухудшению заболевания. Занятия спортом у больных I стадии фазы А гипертонической болезни приводят чаще к снижению АД, а у гиперреакторов, как правило, к нормализации давления. Все это позволяет сделать следующие рекомендации:
1)спортивную тренировку больным I стадии фазы Б гипертонической болезни следует считать противопоказанной;
2)больным гипертонической болезнью I стадии фазы А спортивная тренировка может быть разрешена при условии отсутствия дальнейшего повышения АД, снижения и строгой индивидуализации тренировочной нагрузки и резкого ограничения количества соревнований.
Что касается II и III стадий гипертонической болезни, характеризующимися более стабильным повышением АД, гипертоническими кризами, нарушениями других органов и систем, то они являются прямым противопоказанием к занятиям спортом. Рекомендуются занятия ЛФК под наблюдением методиста;
3) гиперреакторам спортивная тренировка может быть разрешена в полном объеме при некотором ограничении количества соревнований.
Так называемые вторичные симптоматические гипертонии, обусловленные различными врожденными или приобретенными заболеваниями сердца и крупных сосудов, почек, эндокринных желез (описанные в клинической литературе М.С. Кушаковским, 1977; Р.А. Калюжной, 1980, и др.), у спортсменов встречаются в виде редкого исключения.
Гипотонические состояния
Снижение сосудистого тонуса находит свое выражение в артериальной гипотонии. Поскольку высота АД в большей мере определяется состоянием тонуса артерий и особенно предартериол и артериол, величинами АД пользуются как косвенными показателями последнего.
Нижней границей нормы АД у людей в возрасте 17–39 лет принято считать 100 мм рт. ст. для систолического и 60 мм рт. ст. для диастолического. Уровень АД ниже указанных цифр оценивается как гипотония.
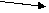
Исходя из патогенетической сущности и учитывая клинические проявления различных гипотонических состояний, Н.С. Молчанов в 1962 г. предложил их классификацию, которая получила общее признание (рис. 22).
Физиологическая гипотония является вариантом нормы. Низкое артериальное давление при ней сохраняется длительное время, иногда на протяжении всей жизни, и не сопровождается какими-либо другими клиническими симптомами. Эту форму гипотонии следует рассматривать как проявление своеобразной установки регуляции кровообращения.
В группу патологических гипотонии входят острые гипотонии, которые проявляются наиболее часто в виде обморока, а также в виде коллапса и шока, и хронические гипотонии.Последние делятся на нейроциркуляторную (первичную) и симптоматическую (вторичную) гипотонии.
 Гипотония
Гипотония
 Патологическая
Патологическая
 |
Острая
Физиологическая
 Хроническая
Хроническая
 Нейроциркуляторная
Нейроциркуляторная
Симптоматическая
Рис. 22. Классификация гипотонических состояний (Н.С. Молчанов, 1962)
Первичная гипотония является самостоятельным заболеванием. Этиологическими факторами ее, так же как и гипертонической болезни, могут быть эмоции отрицательного характера, умственное и физическое перенапряжение, закрытая травма черепа, нарушение питания, различные заболевания (А.Г. Дембо,1970, и др.).
Они приводят к развитию невроза высших регулирующих артериальное давление нервных центров вследствие нарушения соотношения процессов возбуждения и торможения в центральной нервной системе, и в коре головного мозга в первую очередь. У больных первичной гипотонией вследствие быстрой истощаемости корковых клеток наблюдается ослабление возбудительного и усиление тормозного процесса. Последний иррадиирует с коры головного мозга на подкорковую область, в которой находятся высшие регулирующие АД нервные центры. Это и приводит к понижению АД (Н.С. Молчанов, 1958, 1962; А.Н. Гордиенко, 1961; R. Harrin, СМ. Corlett,1960).
Существенное значение в развитии первичной гипотонии имеют и многие другие факторы: возбудимость сосудодвигаельных центров, конституциональные особенности организма, гормональная недостаточность, депрессорные вещества, вырабатываемые почками, социальные, профессиональные, санитарно-гигиенические факторы, климатические условия и др. Однако правильнее рассматривать все эти факторы как звенья в патогенезе первичной гипотонии, в основе которого лежит невроз высших регулирующих АД нервных центров.
К другой форме хронической гипотонии относится симптоматическая, или вторичная, гипотония. Ее развитие связано с различными хроническими или острыми заболеваниями, в том числе ОХИ.Большое значение в развитиихронической гипотонии имеют инфекции, сопровождающиеся интоксикацией организма, непосредственно через кровь воздействующей на миотонус артериальных сосудов. Симптоматическая гипотония может быть проявлением эндокринных нарушений и главным образом гипофункции гипофиза и надпочечников. Определенную роль в ее развитии могут играть кардиальный фактор (ослабление сократительной силы миокарда), изменение химизма крови (электролитного равновесия и белкового состава), нарушения питания и др.
Артериальная гипотония у спортсменов, по данным ряда авторов, встречается в 10–16% случаев (А.Г. Дембо и М.Я. Левин, 1969). При этом, как показали исследования А.Г. Дембо и М.Я. Левина (1969), у спортсменов с гипотонией в 43,2% случаев снижено систолическое АД при нормальном диастолическом, в 38,4% случаев, наоборот, снижено диастолическое АД при нормальном систолическом и в 18,4% – снижено как систолическое, так и диастолическое АД. У спортсменок гипотония встречается в 2 раза чаще, чем у спортсменов мужчин. С возрастом частота гипотонии у спортсменов уменьшается, а с ростом спортивного мастерства и стажа увеличивается.
По данным М.Я. Левина (1967), наибольшая частота гипотонии отмечается среди гимнастов, легкоатлетов и баскетболистов (в 30, 25,6 и 24% случаев) и наименьшая – среди волейболистов, гребцов и футболистов (в 8,6, 8,2 и 7,5% случаев). Наиболее часто гипотония у спортсменов наблюдается в основном периоде тренировки, когда они достигают спортивной формы.
Клинические и врачебно-педагогические исследования и длительные наблюдения, определение лабильности вазомоторных центров методом измерения остаточного АД и прессорных проб, измерение скорости тока крови, проведенные Е.В. Шестаковой (1960), Л.И. Жариковым (1966), А.Г. Дембо и М.Я. Левиным (1969), показали, что у спортсменов, помимо физиологической гипотонии встречаются и ее патологические формы.
Что касается физиологической гипотонии у спортсменов, то низкое АД у части из них может держаться годами. Однако намного чаще у спортсменов встречается физиологическая гипотония, которая развивается только в состоянии высокой тренированности (спортивная форма). Если же спортсмен не достиг спортивной формы либо вышел из нее, АД устанавливается на нижних границах нормы. А. Г. Дембо и М.Я. Левин (1969) такую гипотонию назвали «гипотонией высокой тренированности». По их данным, она встречается у 5% спортсменов, а среди спортсменов с артериальной гипотонией составляет 32,3%. Для нее характерно изолированное снижение до границ гипотонии только систолического или диастолического давления.
Патологические формы гипотонии выявляются у 38% спортсменов с артериальной гипотонией (А.Г. Дембо, М.Я. Левин, 1969). Спортсмены с нейроциркуляторной гипотонией (1,1%) предъявляют жалобы на общую слабость, головокружение и головные боли, на повышенную утомляемость и понижение общей и спортивной работоспособности, на чувство давления и боли в области сердца и др.
В 30,3% случаев у спортсменов с артериальной гипотонией имеется симптоматическая (вторичная) гипотония, обусловленная наличием хронической инфекции. Эти спортсмены наряду с жалобами, характерными для первичной гипотонии, предъявляют также жалобы, обусловленные наличием хронической инфекции, т.е. основным заболеванием.
А.Г. Дембо и М.Я. Левин (1969) описали еще один вариант вторичной гипотонии, развивающейся вследствие физического переутомления. Среди спортсменов с артериальной гипотонией она встречается в 29,7% случаев. Хотя этих спортсменов можно считать практически здоровыми людьми, имеющими лишь небольшие нарушения функции высших регулирующих АД нервных центров, однако саму гипотонию следует отнести к предпатологическим состояниям, могущим при неблагоприятных условиях перейти в первичную гипотонию.
Все это подчеркивает важность дифференциальной диагностики гипотонических состояний у спортсменов. Она, наряду с клиническими исследованиями, должна включать определение остаточного давления, прессорные пробы (холодовая и проба с задержкой дыхания) и определение скорости кровотока методом оксигемометрии.
Из табл. 3 видно, что у спортсменов с физиологической гипотонией высокой тренированности и у здоровых людей нет различий в изучаемых показателях функционального состояния центров, регулирующих артериальное давление. В то же время у первых из них отмечается замедление скорости кровотока, характерное для хорошо тренированных спортсменов. Различия во всех изучаемых показателях отсутствуют между спортсменами с первичной гипотонией и со вторичной гипотонией вследствие хронической инфекции. Однако у последних клинические исследования выявляют наличие этой инфекции, в то время как у первых она отсутствует. У спортсменов со вторичной гипотонией вследствие физического переутомления все функциональные показатели занимают промежуточное положение между величинами показателей спортсменов с первичной гипотонией и величинами показателей спортсменов с физиологической гипотонией высокой тренированности. При этом у спортсменов со вторичной гипотонией вследствие переутомления в анамнезе имеется физическое переутомление, а клинические исследования у них не выявляют хронической инфекции.
Таблица 3Дифференциальная диагностика гипотонических состояний у спортсменов
(А.Г. Дембо,М.Я. Левин,1969)
| Группы обследованных | Остаточное АД | Холодовая проба | Проба с задержкой дыхания | Скорость кровотока, с | |||
| время снижения, мин | колебания, мм рт. ст. | степень подъема АД, мм рт. ст. | время восстановления АД, мин | Степень подъёма АД, мм. рт. ст. | время восстановления АД, мин | ||
| Здоровые | 6–9 | Нет | 5–10 | ДоЗ | 5–10 | ДоЗ | Зависит от возраста |
| Физиологическая гипотония высокой тренированности | До 6 | Нет | 5–10 | ДоЗ | 5–10 | ДоЗ | Замедление (7,5) |
| Первичная гипотония | 9–12 | Отсутствие реакции или 15–20 | 6–8 | Отсутствие реакции | – | Норма или ускорение (5,8) | |
| Вторичная гипотония вследствие хронической инфекции | 9–12 | Отсутствие реакции или 15–20 | 6–8 | Отсутствие реакции | – | Норма или ускорение (5,8) | |
| Вторичная гипотония вследствие переутомления | 6–12 | 5–10 | До 5 | 5-10 | До 5 | Ускорение (5,1) |
Занятия спортом при физиологической гипотонии, включая и физиологическую гипотонию высокой тренированности, могут быть разрешены в полном объеме. При вторичной гипотонии вследствие физического переутомления занятия спортом без ограничения могут быть разрешены спортсменам только после ликвидации всех явлений физического переутомления. При вторичной гипотонии вследствие ОХИ допуск к занятиям спортом в полном объеме возможен только после ликвидации ОХИ и устранения всех вызванных инфекцией изменений. При первичной гипотонии неограниченная спортивная тренировка противопоказана, так как приводит к прогрессированию заболевания. Этим спортсменам следует рекомендовать занятия физической культурой. Если заболевание будет излечено, занятия спортом могут быть возобновлены.
Практические занятия
1.Провести самоконтроль за артериальным давлением в течение недели: утром до тренировки, непосредственно после тренировки, перед сном и на следующее утро. Результаты проанализировать и обсудить на занятии.
2.Провести ЭКГ-исследование за спортсменами-студентами в группах, имеющих ЭКГ-отклоненияв сердце, проанализировать результаты.
3.Вопросы к семинару:
—понятие об аритмиях сердца;
—виды аритмий. Причины их возникновения, профилактика;
—гипертоническиесостоянияу спортсменов. Причины, профилактика;
—гипотонические состояния при занятиях спортом. Причины, профилактика;
—связь заболеваний сердечно-сосудистой системы с нерациональным построением тренировочного процесса.
Литература
1. Бутченко Л.А., Вольное Н.И. Спорт и повышенное артериальное давление//Вопросы генетики, патогенеза и
клиники атеросклероза и гипертонической болезни/Под ред. Б.В. Ильинского, Г.А. Гольдберг. – Л.: Медицина,1974. – С.120–124.
2.Дембо А. Г. Причины и профилактика отклонений в состоянии здоровья спортсменов.–М.:Физкультура и спорт,1981. – 118 с.
3.Спортивная медицина/Под ред. А.Ф. Чоговадзе, Л.А Бутченко. – М.: Медицина,1984. – С. 228–233.
