Фармакокинетика лекарственных средств.
Лекция №4
Тема: «Общая фармакология»
Фармакокинетика лекарственных средств.
Всасывание, распределение, биотрансформация и выведение лекарственных веществ.
Понятие о фармакогенетике
Всасывание лекарственного вещества— процесс поступления его из места введения в кровеносное русло. Всасывание зависит не только от путей введения, но и от растворимости лекарственного вещества в тканях, скорости кровотока в этих тканях и от места введения.
Однако существует ряд последовательных этапов всасывания лекарственных средств через биологические барьеры:
1) пассивная диффузия.Таким путем проникают хорошо растворимые в липоидах лекарственные вещества. Скорость всасывания определяется разностью его концентрации с внешней и внутренней стороны мембраны;
2) активный транспорт.В этом случае перемещение веществ через мембраны происходит с помощью транспортных систем, содержащихся в самих мембранах;
3) фильтрация.Вследствие фильтрации лекарства проникают через поры, имеющиеся в мембранах (вода, некоторые ионы и мелкие гидрофильные молекулы лекарственных веществ). Интенсивность фильтрации зависит от гидростатического иосмотического давления;
4) пиноцитоз.Процесс транспорта осуществляется посредством образования из структур клеточных мембран специальных пузырьков, в которых заключены частицы лекарственного вещества. Пузырьки перемещаются к противоположной стороне мембраны и высвобождают свое содержимое.
Прохождение лекарственных средств через пищеварительный тракт тесно связано с их растворимостью в липидах и ионизацией. Ряд лекарственных веществ проникает внутрь организма путем активного транспорта. Исследования показывают, что при приеме лекарственных веществ внутрь скорость их абсорбции в различных отделах желудочно-кишечного тракта неодинакова. Пройдя через слизистую оболочку желудка и кишечника, вещество поступает в печень, где под действием ферментов печени подвергается значительным изменениям. Ввиду недостаточной абсорбции для получения клинического эффекта дозы некоторых препаратов (аминазин, индерал, опиаты) при пероральном приеме должны быть большими, чем при внутривенном введении. Интенсивность действия ферментов печени во многом зависит от скорости кровотока в ней.
На процесс всасывания лекарств в желудке и кишечнике оказывает влияние рН. Так, в желудке рН составляет 1—3, что способствует более легкому всасыванию кислот, а повышение в тонкой и толстой кишках рН до 8 — оснований.
В то же время в кислой среде желудка некоторые препараты могут разрушаться, например бензилпенициллин. Ферменты желудочно-кишечного тракта инактивируют также белки и полипептиды (АКТГ, инсулин, вазопрессин и др.) и другие вещества (прогестерон, тестостерон, альдостерон). Соли желчных кислот могут, в свою очередь, ускорить всасывание лекарств или замедлить, образуя нерастворимые соединения. На скорость всасывания в желудке веществ влияют состав и объем пищи, моторика желудка, интервал времени между едой и приемом препаратов.
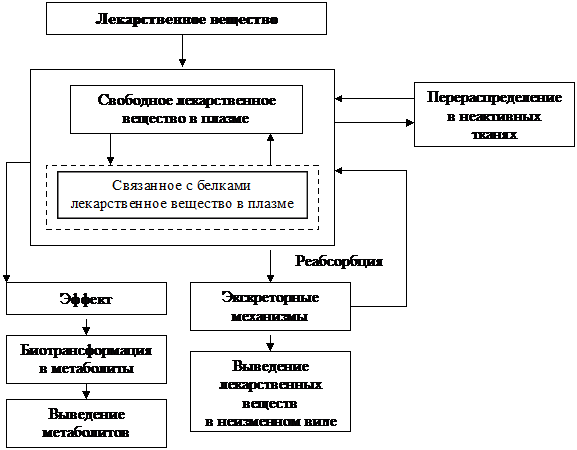
После введения в кровеносное русло лекарственное вещество распределяется по всем тканям организма.
Распределение лекарственного вещества в организме зависит от его растворимости в липидах, связывания с белками плазмы крови, интенсивности регионарного кровотока и других факторов. Значительная часть лекарства в первое время после всасывания попадает в те органы и ткани, которые наиболее активно кровоснабжаются (сердце, печень, легкие, почки). Мышцы, слизистые оболочки, жировая ткань и кожные покровы медленнее насыщаются лекарственными препаратами. Одним из основных факторов, который определяет распределение лекарственного вещества, является скорость его диффузии в различные ткани. Интерстициальная жидкость и капилляры хорошо проницаемы как для водорастворимых, так и для жирорастворимых веществ. Водорастворимые препараты, плохо всасывающиеся из пищеварительного тракта, вводятся только парентерально (например, стрептомицин). Жирорастворимые препараты (газообразные анестетики) быстро распределяются по всему организму, проникая при этом как во внеклеточные, так и внутриклеточные пространства.
Биотрансформация— комплекс физико-химических и биохимических превращений лекарственных средств, в процессе которых образуются метаболиты (водорастворимые вещества), которые легко выводятся из организма. Выделяют два типа метаболизма лекарственных препаратов в организме: несинтетические и синтетические. Несинтетические реакции метаболизма лекарств разделяют на катализируемые ферментами (микросомальные) и катализируемые ферментами другой локализации (немикросомальные).
К несинтетическим реакциям относят окисление, восстановление и гидролиз. В основе синтетических реакций лежит конъюгация лекарственных препаратов с эндогенными субстратами (глюкуроновая кислота, глицин, сульфаты, вода). В результате биотрансформации вещества приобретают большой заряд (становятся более полярными) и, как следствие, большую гидрофильность, т.е. растворимость в воде. Подобное изменение химической структуры влечет за собой изменение фармакологических свойств (как правило, уменьшение активности), скорости выделения из организма. Все лекарственные вещества, принимаемые внутрь, проходят через печень, где происходит их дальнейшее превращение. На биотрансформацию влияют характер питания, заболевания печени, половые особенности, возраст и ряд других факторов.
Необходимо помнить, что при поражении печени усиливается токсическое действие многих лекарственных веществ на центральную нервную систему и резко возрастает частота развития энцефалопатии. В зависимости от тяжести заболевания печени некоторые лекарственные препараты применяются с осторожностью или они вовсе противопоказаны (барбитураты, наркотические анальгетики, фенотиазины, андрогенные стероиды). Выделяют микросомальную и немикросомальную биотрансформацию. Микросомальному преобразованию подвергаются легче всего жирорастворимые вещества, которые легко проникают в клетку и связываются с системой цитохромов, где происходит окисление этих препаратов. Немикросомальная биотрансформация связана с процессом конъюгации, который представляет собой способность присоединения к лекарственному веществу или его метаболитам химических группировок, что приводит к образованию легко выделяющихся из организма веществ. Немикросомальная биотрансформация препаратов происходит главным образом в печени, однако она осуществляется также в плазме крови и других тканях. Интенсивные и многочисленные реакции метаболизма протекают уже в стенке кишечника (почти все известные синтетические и несинтетические реакции).
Различают несколько путей выведения (экскреции) лекарственных веществи их метаболитов из организма. К основным относят выведение с калом, мочой, выдыхаемым воздухом, слюнными, потовыми, слезными и молочными железами. С мочой лекарственные препараты выводятся путем клубочковой фильтрации и канальцевой секреции. Важное значение имеет также их реабсорбция в канальцах почек. При почечной недостаточности клубочковая фильтрация снижается, что ведет к увеличению концентрации в крови различных препаратов. Дозу препаратов при этом следует снизить. Из печени с помощью активных транспортных систем лекарственные вещества в виде метаболитов или не изменяясь поступают в желчь, гдеи выводятся с калом. Под влиянием ферментов и бактериальной микрофлоры желудочно-кишечного тракта лекарственные препараты могут превращаться в другие соединения, которые вновь могут доставляться печень, где и проходит новый цикл. Степень выведения лекарственных веществ печенью следует учитывать при лечении больных, страдающих болезнями печени и воспалительными заболеваниями желчных путей. Многие лекарственные вещества могут выводиться с грудным молоком, что представляет опасность для ребенка (снотворные, анальгетики).
Клинические наблюдения показали, что эффективность и переносимость одних и тех же лекарственных веществ у различных больных неодинакова. Эти отличия определяются генетическими факторами, детерминирующими процессы метаболизма, рецепции, иммунного ответа и др. Изучение генетических основ чувствительности организма человека к лекарственным веществам составляет предмет фармакогенетики. Наследственные факторы, определяющие необычные реакции на лекарственные средства, в основном являются биохимическими. Проявляется это состояние чаще всего недостаточностью ферментов, катализирующих биотрансформацию препаратов. Атипичные реакции могут проявляться и при наследственных нарушениях обмена веществ.
Биотрансформация лекарственных средств в организме человека происходит под влиянием специфических белков (ферментов). Последние посредством активных центров связываются с лекарственными веществами и ускоряют процессы их химического превращения. Кроме того, биотрансформация может осуществляться не только одним ферментом, но и целой группой, когда химическое превращение вещества в организме происходит в несколько этапов. Синтез ферментов находится под строгим генетическим контролем. При мутации соответствующих генов возникают наследственные нарушения структуры и свойств ферментов — ферментопатии. В зависимости от характера мутации гена изменяется скорость синтеза фермента или синтезируется атипичный фермент.
Среди наследственных дефектов ферментных систем часто встречается недостаточность глюкозо-6-фосфатдегидрогенезы (Г-6-ФДГ). Она проявляется массивным разрушением эритроцитов (гемолитические кризы) при применении сульфаниламидов, фуразолидона и других препаратов. Кроме того, люди с недостаточностью Г-6-ФДГ чувствительны к пищевым продуктам, содержащим конские бобы, крыжовник, красную смородину. Существуют больные с недостаточностью ацетилтрансферазы, катала-зы и других ферментов в организме. Атипичные реакции на лекарственные средства при наследственных нарушениях обмена веществ встречаются при врожденной метгемоглобинемии, порфирии, наследственных негемолитических желтухах.
Лекарств на организм
Действие ЛС в организме определяет химическое строение.Как правило, вещества сходной химической структуры обладают одинаковыми фармакологическими эффектами, поэтому их часто классифицируют по химическому строению.
Активность ЛС зависит от многих факторов: введения различных радикалов в структуру, оптической изомерии, пространственного расположения атомов в молекуле. Эти факторы учитываются при создании новых ЛС.
С химическим строением связаны физико-химические свойства веществ, от которых также зависит действие в организме: растворимость в воде и жирах (легко растворимые оказывают резорбтивное действие, нерастворимые — только местное), летучесть, степень резорбтивности и т.д. Имеет значение также способ введения, вид лекарственной формы ЛС, так как с этим связана скорость всасывания, наступление фармакологического эффекта и время пребывания лекарства и его метаболитов в организме.
Дозаимеет большое значение для успешной фармакотерапии заболеваний. Чем больше доза, тем сильнее эффект. В проблеме дозирования Л С можно выделить два основных аспекта: эффективность и безопасность. Они же могут служить главным критерием качества изготовления и практического применения ЛС.
В медицинской практике под понятием доза имеется в виду лечебная (терапевтическая) доза. Различают минимальную дозу, при которой появляется терапевтический эффект, среднюю (обычную) — наиболее используемую и безопасную и максимальную (высшую) — наиболее допустимую ее нельзя превышать без особой надобности. При дальнейшем увеличении дозы проявляется токсическое действие, для которого различают минимальную, среднюю токсическую и смертельную (летальную) дозы.
Терапевтическая широта действия— это диапазон доз от минимальной терапевтической до минимальной токсической (или максимальной терапевтической). В этих пределах доз обеспечивается эффективность и безопасность фармакотерапии.
Терапевтический эффектразвивается, когда концентрация ЛС в крови достигает терапевтического диапазона и сохраняется, пока она не уменьшится ниже минимальной терапевтической. Знание границ терапевтического диапазона и фармакокинетических параметров ЛС дает возможность рассчитать режим дозирования, обеспечивающий поддержание средней концентрации ЛС в пределах терапевтического диапазона.
Действие ЛС меняется в зависимости от возраста. Дети и пожилые люди старше 60 лет обладают большей чувствительностью к ЛС, чем лица среднего возраста (25-60 лет). В связи с этим выделились перинатальная, педиатрическая и гериатрическая фармакологии. Перинатальная фармакология исследует особенности влияния ЛС на плод от 24 недель до рождения и на новорожденного (до 4 недель). По чувствительности к ЛС плод в последний триместр беременности и новорожденные в 1-й месяц жизни существенно отличаются от взрослых. Это связано с недостаточностью многих ферментов, функции почек, повышенной проницаемостью ГЭБ, недоразвитием ЦНС. Рецепторы в этот период жизни также обладают иной чувствительностью к ЛС. Например, новорожденные более чувствительны к некоторым веществам, влияющим на ЦНС. Кроме того, необходимо учитывать, что в печени у новорожденных нет ферментов для детоксикации ряда веществ. Детям младшего возраста не следует назначать вещества, усиливающие секрецию желез (бронхиальных, слизистой оболочки носа и др.), так как это может нарушить дыхание и стать причиной патологии органов дыхания.
Область фармакологии, занимающаяся изучением особенностей действия веществ на детский организм, называется педиатрической фармакологией.
В Государственной Фармакопее приведена таблица высших разовых и суточных доз ядовитых и сильнодействующих веществ для детей разного возраста.
Изучением особенностей действия и применения ЛС у людей пожилого и старческого возраста занимается гериатрическая фармакология.
В пожилом возрасте отмечается снижение интенсивности метаболизма лекарственных веществ, скорости выведения их почками. В целом чувствительность к большинству ЛС в пожилом и старческом возрасте повышена, поэтому их доза должна быть снижена.
Также имеются различияв действии ЛС у мужчини женщин.Женщина обладает большей чувствительностью к ЛС, чем мужчина, а в периоды менструации, беременности и после родов чувствительность усиливается.
Действие лекарственного вещества зависит от массы тела. Чем больше масса тела, тем больше должна быть доза лекарственного вещества. Иногда доза рассчитывается на 1 кг массы тела больного.
Характер действия ЛС связан с состоянием организма.Большинство ЛС проявляют свое действие только в условиях болезни. Например, аспирин снизит температуру тела только при ее повышении, адреналин почти не действует на просвет бронхов у здоровых людей.
Индивидуальная чувствительность связана с генетическими особенностями.Поэтому на разных людей одни и те же ЛС в одинаковых дозах могут действовать по-разному. Некоторые лица обладают повышенной чувствительностью (гиперсенсибилизацией) к ЛС, продуктам питания, элементам окружающей среды. Проявляется она в виде аллергических реакций (сыпь на коже, зуд, повышение температуры тела, боль в суставах, отеки). Они развиваются при участии иммунологических механизмов. Таким людям необходимо по возможности избегать контактов с аллергенами.
На некоторых лиц отдельные ЛС могут действовать необычным образом. Например, водорода пероксид принанесении на раневую поверхность не вспенивается. Такая необычная (атипичная) реакция называется идиосинкразией (от греч. idlos — своеобразный, synkrasis — смешение) и связана с недостаточной выработкой определенных ферментов.
Действие лекарственных средств иногда зависит от времени введения в организм в связи с циркадными, сезонными биоритмами;состояния желудочно-кишечного тракта и наличия в нем пищи, которая может задерживать всасывание и взаимодействовать с лекарственными веществами; параметров окружающей среды (атропин в жаркое время года может привести к тепловому удару, но в то же время стимулирует ацетилирование сульфаниламидных ЛС и приводит к кристаллурии).
Физиологический антагонизм
| Сочетание | Эффекты |
| Гистамин + эпинефрин | Действие на гладкую мускулатуру бронхов (повышение тонуса — снижение тонуса) |
| Глюкагон + инсулин | Влияние на содержание глюкозы в крови (увеличение — уменьшение) |
Рецепторный антагонизм связан с взаимодействием различных ЛС на один и тот же рецептор. При этом ЛС вызывают разнонаправленные эффекты, т.е. антагонист, соединяясь с рецептором, блокирует возможность присоединения к нему агониста. При рассмотрении рецепторного антагонизма выделяют конкурентный и неконкурентный виды. Антагонизм ЛС является наиболее частой причиной лекарственной несовместимости.
Несовместимость ЛС — это такое сочетание компонентов ЛС, при котором в результате взаимодействия веществ между собой или проявления противоположного действия существенно изменяются их свойства и фармакологическая активность.
В зависимости от характера изменений, возникающих при комбинации лекарственных веществ, различают физическую, химическую и фармакологическую несовместимость.
Физическая несовместимость обусловлена недостаточной растворимостью, несмешиваемостью, летучестью, адсорбцией или коагуляцией действующих начал и т.д. В результате утрачивается фармакотерапевтическая ценность всей комбинации, нарушается точность дозировки, затрудняется прием лекарства, изменяются свойства и внешний вид лекарственной формы.
Химическая несовместимость возникает вследствие химической реакции (окисление, восстановление и т.д.) между веществами. При этом также утрачивается терапевтическое значение лекарственных композиций либо изменяется ее эффект, причем вновь образованные соединения могут оказаться токсичными.
Фармакологическая несовместимость возникает при применении двух или нескольких веществ, изменяющих деятельность тканей и органов в противоположных направлениях. В случае фармакологической несовместимости комбинированное применение ЛС проявляется отрицательными эффектами.
Например, введение адреналина на фоне ряда средств для ингаляционного наркоза (фторотан) вызывает аритмии сердца. Нейролептики (аминазин) резко усиливают действие снотворных средств и спирта этилового, что может привести к развитию токсических эффектов. Назначение ингибиторов МАО с адреномиметиками может быть причиной гипертонического криза.
Лекарственная терапия
Правильный выбор препарата часто решает успех лечения. Нужно найти оптимальные для каждого больного средства, отделяя зерна от плевел.
В XX веке человечество пережило «фармакологический взрыв». После длительного (до 1991 года) лекарственного дефицита наступило изобилие, породившее новые проблемы. В справочнике Vidal «Лекарственные препараты в России» за 1999 год уже было представлено 3 929 препаратов 315 фирм. К этому добавился информационный взрыв в области клинической фармакологии, которая стремительно развивается в последние 50 лет. При выборе средств лечения врач должен постоянно помнить о четырех важнейших принципах фармакотерапии (безопасность, рациональность, контролируемость и индивидуализация) и тщательно обдумать назначения.
Принято различать виды лекарственной терапии.
Симптоматическая терапия направлена на устранение определенного симптома заболевания. Ее цели: облегчение страданий больного, стабилизация состояния и предупреждение ближайших осложнений, например, обезболивание, снижение температуры, купирование аритмии, судорог, остановка кровотечения.
Этиотропная терапия — в идеале воздействие на причину болезни, когда лекарственные вещества уничтожают возбудителя болезни. Примером этиотропного лечения может служить устранение причинного инфекционного агента (вирусы, микробы, паразиты). Однако, для большинства хронических заболеваний этиотропных средств не разработано и главенствующую роль играет патогенетическая терапия
Патогенетическая терапия — направлена на ключевые механизмы развития и прогрессирования заболевания. Например, применение болеутоляющих средств при травме, когда болевой синдром влечет развитие опасного для жизни шока.
Заместительная терапия — восстановление в организме дефицита естественных веществ, образующихся в нем (гормоны, ферменты, витамины) и принимающих участие в регуляции физиологических функций. Например, введение гормонального препарата при выпадении функции соответствующей железы. Заместительная терапия, не устраняя причины заболевания, может обеспечить жизнедеятельность в течение многих лет. Так, препараты инсулина не влияют на выработку этого гормона в поджелудочной железе, но при постоянном введении его больному сахарным диабетом обеспечивают нормальный обмен углеводов в его организме.
Превентивная терапия — лечение, направленное на предупреждение развития заболеваний. Превентивная терапия представляет собой относительно новую стратегию и относится к профилактической медицине.
Лекция №4
Тема: «Общая фармакология»
Фармакокинетика лекарственных средств.
