Изготовление и применение индивидуальных ложек из пластмассы
В последние годы индивидуальные ложки из воска практически нигде не изготавливают, а делают жесткие ложки. В то время, когда единственным слепоч-ным материалом был гипс, необходимы были индивидуальные ложки, изготовленные по второму слою воска, обжатого на модели. Такая методика изготовления ложек предусматривала наличие пространства для слепочного материала, так как очень тонкий слой гипса мог раскрошиться.
В настоящее время, когда имеется большое количество слепочных материалов и гипс уже не используется для получения функционально-присасывающихся слепков, ложки изготавливают непосредственно на моделях. При такой методике изготовления ложек место для слепочного материала не предусматривается, так как силиконовые, тиоколовые и цинкоксидгваяколовые массы не крошатся, не рвутся, поэтому толщина слепка может быть минимальной. При исполь-вании этих масс индивидуальные ложки из воска также неприемлемы, так как они могут деформироваться в полости рта. Кроме того, современные слепоч-ные материалы к воску не прилипают и при выведении слепка из полости рта могут отставать от восковой ложки. Ложки изготавливают на модели, полученной по анатомическому слепку из пластмассы «Карбопласт», выпускаемой промышленностью специально для этой цели.
После обследования больного, у которого отсутствуют все зубы, приступают к получению анатомических слепков. Этот этап включает: подбор стандартной ложки, выбор слепочного материала, установку ложки со слепочным материалом на челюсти, оформление краев слепка, выведение слепка, оценку слепка.
С целью получения анатомического слепка подбирают стандартную металлическую ложку для беззубых челюстей по номеру, соответствующему величине челюсти.
Из сэтепочных материалов применяют термопластические или альгинатные массы, а также гипс. Нужно отметить, что термопластические массы не дают четкого отображения переходной складки, поэтому их применение нецелесообразно. При незначительной атрофии альвеолярных отростков можно использовать альгинатные слепочные материалы. Однако при выраженной атрофии, когда необходимо расправить подвижную слизистую оболочку или переместить подъязычные железы, расположившиеся на вершине альвеолярного гребня без-зубов нижней челюсти, применение этих масс вызывает определенные трудности. В таких случаях целесообразно использовать гипс.
При лечении больных с выраженной атрофией альвеолярных отростков, осложненной «болтающимся гребнем», слепок должен быть получен без давления и при этом с использованием таких масс, которые не сместили бы и не сдавили гребень. С этой целью возможно применить альгинатные массы или жидкий гипс.
Перед получением слепка стандартную ложку (ее края) целесообразно индивидуализировать. С этой целью по краю ложки укладывают размягченную и согнутую пополам полоску воска, приклеивают к краю горячим шпателем и, введя ложку в полость рта, обжимают воск по скату альвеолярных отростков. Участки воска, зашедшие на активно-подвижную слизистую оболочку, срезают.
 |
 |
Рис. 112. Индивидуальные ложки-базисы для верхней (А) и нижней (б) челюстей.
После этого ложку со слепочной массой вводят в полость рта, с умеренной силой прижимают челюсти и оформляют края активными и пассивными способами (вначале больной производит движение языком и губами, а затем врач пальцами массирует его щеки и губы). После структурирования слепочной массы ложку со слепком осторожно выводят из полости рта. При оценке слепка обращают внимание на то, как проснялось пространство за верхнечелюстными буграми, четко ли отобразились уздечки, нет ли пор и т. д. Затем получают анатомический слепок с челюсти. Химическим карандашом на слепках отмечают границы будущих индивидуальных ложек и передают в зуботехническую лабораторию для их изготовления.
Сначала на модели химическим карандашом очерчивают границы будущей ложки, которые должны доходить до переходной складки слизистой оболочки, модель покрывают изоляционным лаком «Изокол». Размешивают нужное количество пластмассы «Карбопласт» и по достижении тестообразной консистенции из нее делают толстую пластинку по форме верхней или нижней челюсти, которую обжимают на модели по очерченным границам. Затем из небольших кусочков пластмассового теста делают ручку, располагая ее перпендикулярно поверхности ложки, а не с наклоном вперед. Такое положение ручки не будет мешать при оформлении краев слепков. Если на нижней челюсти атрофированный альвеолярный отросток и границы протезного ложа получились узкими, то ручку изготавливают большей ширины — до премоляров. При такой ручке пальцы врача не будут деформировать края слепка при удержании его на челюсти (рис. 112). В отсутствие карбопласта такие ложки можно изготовить из протак-рила или редонта.
После затвердения пластмассы (10—15 мин) ложку снимают с модели и обрабатывают фрезами и корундовыми головками, следя за тем, чтобы края соответствовали границам, очерченным на модели. Толщина края ложки должна быть не менее 1,5 мм. При очень тонком крае ложки трудно добиться достаточной объемности края слепка.
Припасовка индивидуальной ложки на нижнюю челюсть. В нашей стране широкое распространение получила методика припасовки индивидуальных ложек с использованием функциональных проб по Гербсту. Методика заключается в том, что при введении индивидуальной ложки в полость рта больному предлагают производить различные движения языком, губами, глотательные движения и т. п. При смещении ложки ее 'укорачивают в определенных местах.
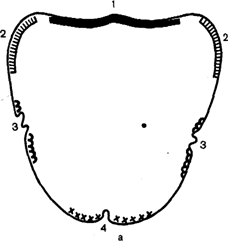
При глотании смещение слепочной ложки с нижней челюсти происходит в результате сбрасывания ее напрягающимся ротоглоточным кольцом. Во избежание этого ложку необходимо укоротить по задневнутреннему краю в зоне 1, как показано на рис. 113.
При широком открывании рта и вытягивании губ смещение слепочной ложки обусловлено действием щечных и подбородочных мышц. В таких случаях ложку укорачивают по наружному краю, в зоне 2, в зависимости от того, где она сбрасывается, сзади или спереди.
 |
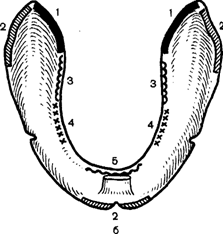 |
Рис. 113. Последовательность припасовки индивидуальной ложки-базиса на нижней (б) и верхней (а) челюстях. Объяснение в тексте.
При облизывании верхней губы языком последний, перемещаясь вперед, вверх и в стороны, поднимает и натягивает попеременно левую и правую челюст-но-подъязычные мышцы. Если ложка в местах прилегания к этим мышцам удлинена, то ее необходимо укоротить в зоне 3. Если при дотрагивании кончиком языка попеременно до левой и правой щеки ложка будет смещаться, то ее края необходимо укоротить в зоне 4. Смещение ложки в этих случаях происходит в результате напряжения мышцы языка и дна полости рта. Укорочение ложки слева устанавливают при дотрагивании кончиком языка до правой щеки и наоборот.
При попытке достать кончиком языка кончик носа слепочная ложка сместится с челюсти, если она длинна в месте ее прилегания к области прикрепления к челюсти подбородочно-язычных мышц и уздечки языка. В этих случаях ложку необходимо укоротить в зоне 5.
Припасовка индивидуальной ложки на верхнюю челюсть. Слепочная ложка на верхней челюсти с вестибулярной стороны должна доходить до пассивно-подвижной слизистой оболочки (нейтральная зона), а на небе перекрывать слепые отверстия на 1—2 мм. Затем пациенту предлагают производить различные функциональные движения. При этом ложка не должна смещаться, в противном случае ее укорачивают на следующих участках: глотательное движение — зона 1, широкое открывание рта — зона 2, всасывание щек — зона 3, вытягивание губ — зона 4.
Необходимо отметить, что в методике, предложенной Herbst, есть некоторые противоречия. Он рекомендует на нижней челюсти изготавливать протезы с расширенными границами и в то же время вести припасовку ложки до тех пор, пока при различных движениях она не будет смещаться с" челюсти. После такой припасовки ложка получается с зауженными, а не расширенными границами.
По нашему мнению, функциональные пробы имеют огромное значение, однако использовать их для припасовки индивидуальных ложек (особенно нижней) с такой точностью, как рекомендует Herbst, нецелесообразно из-за уменьшения границ ложек. Считаем, что пробы необходимо проводить с уменьшенной амплитудой движений нижней челюсти.
ПОЛУЧЕНИЕ ФУНКЦИОНАЛЬНО-ПРИСАСЫВАЮЩИХСЯ СЛЕПКОВ (ОТТИСКОВ) -
В экспериментах было доказано, что степень сдавления слизистой оболочки протезного ложа слепочными материалами различна; альгинатных масс 20%, силиконовых, тиоколовых и цинкоксидгваяколовых 40—60%, термопластических до 80% [Абдурахманов А. Ш., 1985]. Анализ качества изготовленных протезов и степень их фиксации показал, что наилучшими массами являются те, которые при получении слепка сдавливают подлежащую^слизистую оболочку на 50% ее компрессионных возможностей. Следовательно, лучшими материалами для получения слепков беззубых челюстей являются сиэласт, тиодент и дентол.
Общеизвестно, что слепки можно получать с применением давления и без него, однако как регулировать это давление, какую применять силу — вопрос очень сложный. По нашему мнению, получение слепков под силой жевательного давления самого больного является оптимальным вариантом. С этой целью используют имеющиеся у больного протезы или изготавливают прикусные валики на жестких' ложках.
Хорошего функционального присасывания протезов на верхних беззубых челюстях при тяжелых степенях атрофии можно добиться с помощью слепочного материала дентола. К его достоинствам относится также возможность повторного нанесения нового слоя массы на отвердевшую поверхность слепка. При этом наблюдаются прочные соединения второго слоя с первоначальным. Методика состоит в следующем: после припасовки ложки получают слепок из дентола, оформляя его края активным (используя функциональные движения) и пассивным способом. Слепок выводят из полости рта, вновь размешивают небольшую порцию дентола и тонким слоем наносят по краю слепка и в области линии А (рис. 114). Затем слепок вновь вводят в полость рта, с усилием прижимают к подлежащим тканям, оформляя его края активными и пассивными способами. При использовании такой методики получения слепка слизистая оболочка в области клапанной зоны несколько сдавливается, т. е. улучшается контакт края слепка с подлежащими тканями и эффект функционального присасывания увеличивается в 3—5 раз (рис. 115).
Особо необходимо остановиться на тактике врача при получении слепка с верхней беззубой челюсти при наличии так называемых подушек в задней трети неба. При этом ни в коем случае нельзя получать компрессионные оттиски по всему протезному ложу. Необходимо получить разгружающий общий слепок, а компрессию создать только в области клапанной зоны, в противном случае в отсутствие окклюзионного давления на протез будет размыкаться задний клапан и протез не будет фиксироваться. Хорошей фиксации протезов можно достичь, получая слепки с помощью дентола или сиэласта.
На нижней челюсти качественные протезы с успехом можно изготавливать по слепкам, полученным с помощью термопластичного слепочного материала «Дентафоль». С этой целью после припасовки индивидуальной ложки размягчают валик массы «Супрофиис», входящий в комплект указанного слепочного материала, и приклеивают его по всему внутреннему краю последней. После повторного размягчения валика в горячей воде ложку вводят в полость рта и больному предлагают проделать языком движения вперед, в стороны, вверх и т. д. Эту манипуляцию можно повторить несколько раз, до полного формирования краев слепка в строгом соответствии с особенностями движений мягких тканей дна полости рта.
Завершив оформление внутреннего края ложки, приступают к получению окончательного слепка. С этой целью используют массу, находящуюся в металлическом сосуде, разогревая ее до температуры 50—55 °С. Расплавленную массу наносят кисточкой на всю поверхность предварительно высушенной ложки,
| которую после этого вводят в рот и прижимают к челюсти, предлагая больному производить различные функциональные движения губами, языком и т. п. (рис. 116). В случае необходимости жидкий дентафоль можно наносить на ложку повторно, пока поверхность слепка не будет точно отражать рельеф протезного ложа. Поскольку дентафоль в полости рта полностью не отвердевает, то перед удалением слепка изо рта ложку интенсивно охлаждают холодной водой. Модель отливают общепринятым способом. С целью отделения слепка модель погружают на несколько минут в кипящую воду, в которой дентафоль расплавляется и поднимается на поверхность воды. Применяя дентафоль для получения слепков с нижних беззубых челюстей с атрофией 1 и III степени по Келлеру, можно получить эффект функционального присасывания порядка 3—4 кг, а при II и IV степени атрофии — 400—600 г. Достоинство дентафоля в том, что он — материал пролонгированного действия, в связи с чем при его использовании можно функционально оформить края слепка. Кроме того, слепок можно неоднократно вводить в полость рта, добавляя новые порции с целью коррекции. Изготавливая протезы на беззубые челюсти с наличием «болтающегося гребня» по Суп-пли, тактику необходимо изменить. Получение анатомического слепка было описано выше. После припасовки ложки в полости рта в ней на уровне «болтающегося гребня» стачивают слой пластмассы толщиной 1— 2 мм и фиссурным бором создают несколько отверстий, для того чтобы слепочный материал на этом участке мог свободно |
 |
 |
| Рис. 114. Зоны нанесения второго слоя слепочного материала (схема). а — по вестибулярному краю; б — по дистальному краю. |
 |
| Рис. 115. Слепок с верхней челюсти, полученный с применением дентола. |
 |
| Рис. 116. Слепок с нижней с применением дентафоля. |
| челюсти, полученный |
выходить через них, не сдавливать гребень и не смещать его в сторону. Слепоч-ным материалом в данном случае могут быть альгинатные массы, дентол или жидкие силиконовые массы.
После получения слепка приступают к его оценке. Следят за качеством оформления и объемностью его краев, а также за тем, чтобы на отдельных участках не был продавлен слепочный материал. Не допускается наличие воздушных пор. Затем определяют силу присасывания слепка. Если все требования соблюдены, слепки передают в лабораторию для продолжения работы.
Н. В. Калинина (1979) описывает методику получения оттисков с дифференцированным давлением на подлежащие ткани, которая заключается в следующем. С помощью тщательно подобранной стандартной ложки для беззубой челюсти или старого протеза, откорректированного термопластичной массой, получают предварительный оттиск, используя для этого при плотной слизистой оболочке термопластичную массу Вайнштейна, при других типах слизистой оболочки — эвгенолоксицинковую пасту. Для того чтобы избежать чрезвычайной компрессии тканей протезного поля, употребляют хорошо разогретую термопластичную массу, а ложку заполняют ею без избытка. При снятии предварительного оттиска используют функциональные пробы, что в последующем значительно облегчает припасовку индивидуальной ложки. На предварительной модели в соответствующих местах, где требуется разгрузка слизистой оболочки, прокладывают тонкую фольгу. По периферии толщину фольги уменьшают и сводят на нет. Такая изоляция должна быть создана в области небного валика (торуса) и экзостозов на участках подвижной слизистой оболочки, а также при значительной атрофии челюстей на участках, соответствующих выходу сосудов и нервов.
Считаем нужным подчеркнуть, что изоляцию слизистой оболочки в указанных выше зонах следует производить до получения оттиска. Такая изоляция противопоставляется той манипуляции, которая выполняется в области небного валика или на других участках протезного поля общепринятым способом.
Преимущества разгрузки слизистой оболочки по сравнению с полным разобщением, выполняемым в лаборатории, заключаются в том, что сохраняется ослабленный контакт базиса протеза с разгруженными участками слизистой оболочки. Разгрузкой предотвращается лишь нежелательное повышение давления на протезное ложе, которое может возникнуть во время жевания пищи. Неполное же прилегание протеза к отдельным участкам протезного ложа отрицательно сказывается на его фиксации и, кроме того, может способствовать возникновению гиперплазии слизистой оболочки.
Подготовив и припасовав ложку, приступают к функциональному оформлению ее краев с помощью валика из термопластичной массы, начиная с тех участков, где проявляется наибольшая активность мышц. Каждый участок ложки формируют отдельно, последовательно разогревая термопластичную массу. Необходимо предварительно сформировать края оттиска не только в пределах подъязычной области и дистального отдела неба, как это рекомендует Herbst (1964), а на всем протяжении периферии протезного ложа. Применяя функциональные пробы, следует предостеречь больного от форсированных движений.
Перед снятием функционального оттиска ложку для верхней челюсти перфорируют нанесением двух рядов отверстий по обе стороны линии, соответствующей середине твердого неба. Перфорация ложки требует для удаления избытка оттискного материала при разгрузке срединного участка неба. Окончательный оттиск снимают эвгенолоксицинковой пастой, которая отображает разгруженные зоны при минимальном давлении. С области же альвеолярного отростка слепок снимают со значительным пальцевым давлением. Полученный функциональный оттиск окантовывается воском или какой-либо другой термопластичной массой. Полоску воска толщиной 3 мм и шириной 5 мм прикрепляют к оттиску на всем протяжении, отступя от его края не менее чем на 3—5 мм.
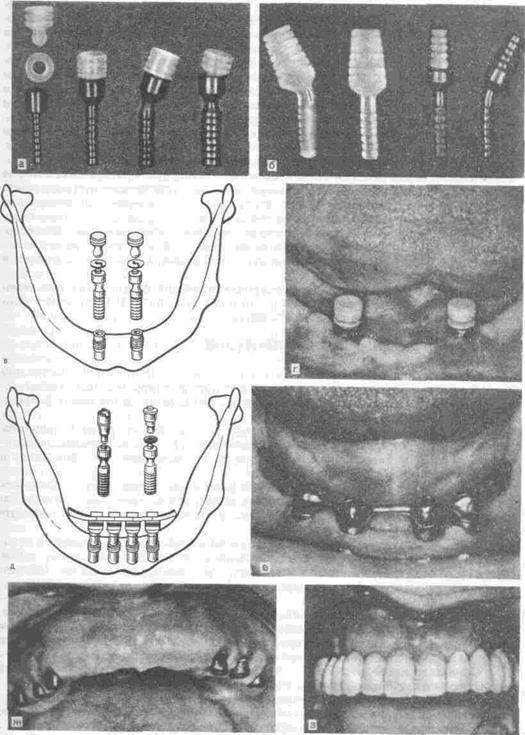
Рис. 117. Виды имплантатов (а—з)
После получения модели воск убирают, а на модели остается четкая граница — функционально оформленная и объемно воспроизведенная клапанная зона протеза. Методика получения оттиска с избирательным давлением на ткани протезного ложа показана при всех типах слизистой оболочки в этой области.
М. А. Нападов и А. Л. Сапожников (1964), П. Танрыкулиев (1975) предлагают не только получать функционально-присасывающий оттиск, но и накладывать оттискной материал на наружную поверхность ложки или протеза и таким образом моделировать эту поверхность базиса протеза. М. А. Нападов и А. А. Сапожников назвали свою методику функционально-тонической и использовали с этой целью оттискной материал пролонгированного действия «Орто-кор». П. Танрыкулиев называет указанный метод объемным моделированием. Авторы указывают, что применение этой методики позволило моделировать протез в соответствии с оптимальным объемом протезного пространства. Форма базиса протеза, изготовленного по функционально-тоническому оттиску, часто причудливая и не укладывается в наше представление о форме протезного базиса. Однако после введения протеза в рот больные, как правило, дают ему высокую оценку, а процесс адаптации протекает быстрее и без осложнений. Функционально-тоническая форма базиса обеспечивает фиксацию протеза нижней челюсти в тех случаях, когда нельзя добиться функционального присасывания и несостоятельны силы адгезии.
С целью улучшения фиксации и стабилизации протезов на беззубых челюстях широко применяют внутрикостные имплантаты (рис. 117) различной формы и из разных материалов (см. главу 11).
ПОНЯТИЕ О СТАБИЛИЗАЦИИ ПРОТЕЗОВ
.Клинический опыт показывает, что чем устойчивее протезы на челюстях, тем быстрее больные адаптируются к ним, а функция жевания достигает оптимального уровня. В связи с этим проблема стабилизации протезов имеет большое практическое значение.
Изучение литературы по этому вопросу показывает, что даже ведущие советские ученые, создатели руководств и учебников по ортопедической стоматологии, не имеют единого мнения о сущности основных понятий «фиксация» и «стабилизация».
Е. М. Гофунг (1938) под термином «стабилизация» понимает устойчивость полных протезов во время жевания. Он считает, что важное значение для стабилизации протезов имеют постановка зубов, создание кривой Шпее, соблюдение высоты бугров моляров и т. д.
Б. Н. Бынин и А. И. Бетельман (1947) указывают, что «стабилизацией называется устойчивость протеза при покое тканей протезного поля», а... «устойчивость протеза при динамике нижней челюсти называется фиксацией». Для того чтобы обеспечить устойчивость протеза, по их мнению, необходима специальная методика получения слепка.
Из приведенных данных видно, что «стабилизация» по Е. М. Гофунгу идентична «фиксации» по Б. Н. Бынину и А. И. Бетельману. Однако во втором издании учебника «Ортопедическая стоматология» (1951) А. И. Бетельман дает другую трактовку терминам «фиксация» и «стабилизация».
Обращает на себя внимание также ошибочное отождествление понятий «фиксация» и «стабилизация», которые в русском языке обозначают различные явления. А. К. Недергин (1950) совершенно справедливо указывает, что некоторые авторы по-разному не только объясняют понятие «стабилизация протезов», но и понимают практическое ее осуществление.
Изложенное выше свидетельствует о недостаточной теоретической разработке этого вопроса. Все теоретические исследования в области постановки и
артикуляции искусственных зубов и практические приемы, выработанные на основе результатов этих исследований, направлены на то, чтобы разрешить проблему стабилизации: сохранить устойчивость протеза при действии на него довольно значительных нагрузок — направить максимум сил жевательного давления в зону постоянной опоры. На практике этого редко удается достигнуть, если не обеспечена максимальная фиксация протеза.
Таким образом, для сохранения устойчивости протеза при его функционировании необходимо создать определенные условия артикуляции зубов и добиться максимально возможной фиксации протеза на челюсти. Из этого следует, что надежная фиксация является одним из факторов, обеспечивающих достаточную устойчивость протеза.
Мы считаем, что многие неясные формулировки понятий «фиксация» и «стабилизация», так же как и некоторые ошибочные оценки методов укрепления и придания устойчивости протезам, объясняются методическими ошибками. Хотя оба эти фактора действуют одновременно в тесной функциональной взаимосвязи, изучать их следует раздельно, поскольку для каждого из этих факторов существуют самостоятельные условия и способы достижения.
В связи с этим следует остановиться на вопросе об устойчивости протезов на беззубых челюстях. Стабильность — это устойчивость какого-либо тела. Стабилизация — обеспечение устойчивости, выполнение каких-либо работ с этой целью, в частности обеспечения устойчивости протеза при жевательных движениях.
Физическое тело сохраняет устойчивость на площади опоры в тех случаях, когда проекция центра тяжести пересекает опорную поверхность в пределах площади опоры. Если на тело действует несколько сил, то их можно сложить, и конечный результат устойчивости будет зависеть от направления результирующей.
Устойчивость еще зависит также от силы трения между самим телом и опорной поверхностью, а также от ее формы. При небольшой силе трения устойчивость будет сохраняться, если результирующая всех сил жевательного давления будет пересекать площадь опоры под прямым углом.
На верхней челюсти площадь опоры можно разделить на две зоны.
1. Зона постоянной опоры ограничена гребнем альвеолярного отростка и задним краем поверхности, проходящим по линии А. Если она имеет куполообразную форму, то будет наиболее благоприятна при различных отклонениях результирующей всех сил жевательного давления и устойчивость протеза будет хорошей. Высокое небо создает благоприятные условия для стабилизации протеза, плоское — неблагоприятные.
2. Зона временной опоры ограничена гребнем альвеолярного отростка и его вестибулярным скатом. Эта зона имеет форму конуса, вследствие чего создает условия для стабилизации только при определенном положении результирующей. Чем круче вестибулярные скаты альвеолярных отростков, тем благоприятнее условия для стабилизации.
На основании изложенного можно сделать следующий вывод: оптимальные условия для стабилизации протеза можно создать в том случае, если результирующая всех сил жевательного давления будет .направлена в зону постоянной опоры. Направление результирующей силы жевательного давления зависит от формы, положения и взаимодействия зубов.
Стабилизация определяется силой фиксации протеза, постановкой и артикуляцией искусственных зубов. Основные условия стабилизации: 1) постановка зубов по гребню альвеолярного отростка с учетом межальвеолярных линий;
2) достижение множественных контактов зубов на всех этапах артикуляции. Артикуляция зубов зависит (пятерка Ганау) от наклона суставного пути, резцового перекрытия, сагиттальных и трансверсальных кривых, наклона ориентировоч-
ной плоскости, высоты бугров. При этдм предполагается четкое взаимодействие всех пяти факторов. Расставляя искусственные зубы, множественные контакты при движениях нижней челюсти по отношению к верхней можно создать в том случае, если правильно сочетаются величины угла сагиттального суставного пути и угла сагиттального резцового пути с выраженностью сагиттальной, трансверсальной окклюзионных кривых и высотой бугров.
