Ангионевротический отек Квинке
• Ангионевротический отек Квинке (oedema angioneuroticum Quincke) — заболевание, характеризующееся остро развивающимся ограниченным глубоким отеком кожи и подкожной клетчатки или слизистых оболочек, иногда спонтанно исчезающим и нередко рецидивирующим.
Впервые описан немецким терапевтом Квинке (1862). В основе развития ангионевротического отека Квинке лежит аллергическая реакция немедленного типа. Под влиянием биологически активных веществ (гистамин, серотонин, гепарин и др.), выделяющихся при аллергической реакции в предварительно сенсибилизированном организме, происходит повышение проницаемости микрососудов и развивается отек тканей. Отек Квинке часто сочетается с крапивницей, поскольку оба эти заболевания имеют общий патогенез.
Причиной отека Квинке может быть воздействие различ-572
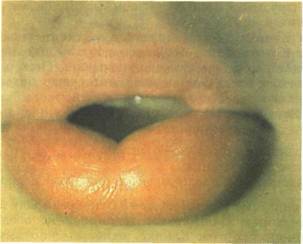
Рис. 11.26. Ангионевротический отек Квинке. Выраженный отек нижней губы.
ных пищевых, лекарственных аллергенов (сульфаниламидов, антибиотиков, ацетилсалициловой кислоты, бромидов и др.), косметических средств, запахов, повышенной чувствительности к холоду. Ряд авторов придают особое значение в патогенезе отека Квинке наследственности, повышенной возбудимости вегетативной нервной системы, очагам хронической инфекции, заболеваниям желудочно-кишечного тракта.
Клиническая картина.Заболевание начинается внезапно. В течение нескольких минут, иногда медленнее, на различных участках лица, слизистой оболочки рта или других частях тела развивается выраженный ограниченный отек. При этом цвет кожи или слизистой оболочки рта не меняется. В области отека отмечается напряжение ткани, при давлении на нее ямки не остается, пальпация безболезненна. Наиболее часто отек Квинке располагается на нижней губе, веках, языке, щеках, гортани (рис. 11.26). Вслучае отека языка он значительно увеличивается и с трудом помещается во рту. Развившийся отек языка и гортани наиболее опасен, так как может привести к быстрому развитию асфиксии. Процесс в этих областях развивается очень быстро. Больной ощущает затруднение дыхания, развиваются афония, синюшность языка. Отсутствие необходимой помощи приводит к гибели больного.
Еслиотек Квинке захватывает головной мозг и мозговые оболочки, то появляются соответствующие неврологи-
ческие нарушения (эпилептиформные припадки, афазия, гемиплегия и др.).
Отек Квинке может держаться в течение нескольких часов или суток. Затем бесследно исчезает, но в дальнейшем может периодически рецидивировать. Отек редко сопровождается болевыми ощущениями, чаще больные жалуются на чувство напряженности тканей.
Дифференциальная диагностика.Отек Квинке в области губ следует дифференцировать от
А синдрома Мелькерсона—Розенталя;
А рожистого воспаления;
А лимфостаза и коллатерального отека при периостите.
При синдроме Мелькерсона—Розенталя наряду с отеком губы, имеющим хроническое течение и не столь резко выраженном, как отек Квинке, одновременно выявляется складчатость языка и воспаление (неврит) лицевого нерва. При рожистом воспалении губы, в отличие от отека Квинке, имеется гиперемия в области поражения в виде языков пламени. Отек Квинке в области языка дифференцируют от различных видов макроглоссии. Диагноз ставится главным образом на основании данных анамнеза и характерном остром проявлении отека Квинке.
Лечение.При лечении отека Квинке основным является немедленное устранение контакта с аллергеном (в тех случаях, когда это возможно). Применяют антигистаминные препараты (димедрол, супрастин, тавегил, пипольфен и др.) внутримышечно или, в легких случаях, внутрь в таблетках 2—3 раза в день. Назначают также аскорутин, снижающий проницаемость сосудов.
При отеке гортани дополнительно внутримышечно вводят 25 мг преднизолона-гемисукцината. По показаниям больного госпитализируют в ЛОР-отделение или под наблюдение хирурга в связи с возможной необходимостью проведения трахеотомии.
В тяжелых случаях отека Квинке, когда происходит снижение артериального давления, подкожно вводят О,ΙΟ,5 мл 0,1% раствора адреналина.
Прогноз.Благоприятен при локализации отека на наружных частях тела и серьезен при возникновении отека гортани, мозга и мозговых оболочек.
Профилактика.Предотвращение рецидива отека Квинке достигается предупреждением контакта с вызвавшим его аллергеном.
Лекарственная аллергия
Проблема осложнений фармакотерапии является особенно актуальной в настоящее время. Это обусловлено, с одной стороны, значительным ростом арсенала синтезируемых лекарственных препаратов, являющихся аллергенами для организма человека. С другой стороны, воздействие на него неблагоприятных факторов внешней среды приводит к сенсибилизации. Следствием этих процессов является значительное увеличение числа аллергических заболеваний, обусловленных не столько свойствами лекарственных препаратов, сколько спецификой их взаимодействия с организмом человека, состоянием его реактивности, наличием общесоматических заболеваний, наследственно-конституционной предрасположенностью, предшествующей лекарственной терапией.
На долю аллергических реакций приходится от 6 до 25% случаев осложнений от лекарственной терапии. Лекарственную аллергию (allergia medicamentosa) может вызвать любой препарат, но наиболее частой причиной аллергических реакций являются антибиотики (пенициллин и его дериваты, тетрациклин, стрептомицин), сульфаниламидные препараты, анальгетики, новокаин, йод, бромиды, транквилизаторы и др.
Скорость развития и степень выраженности аллергической реакции нередко определяются способом введения лекарственного препарата. Известно, что при местном использовании лекарственных веществ (в виде аппликаций на слизистую оболочку рта или кожу) возникает самая высокая опасность сенсибилизации. Частота аллергических реакций при внутримышечном введении препаратов ниже, чем при аппликационном. С наименьшей опасностью в этом плане сопряжен пероральный способ введения лекарств. Также доказано, что сенсибилизация развивается чаще при высокой дозировке препарата, чем при низкой. Особенно это выражено в случае местного использования лекарственных веществ, когда концентрация вещества более важна, чем его абсолютное количество.
В патогенезе лекарственной аллергии может лежать любой тип аллергической реакции или чаще их сочетание, что может быть обусловлено индивидуальной реактивностью организма, наличием общесоматических заболеваний, характером лекарственного аллергена, способом его введения и др., поэтому деление аллергических реакций на немедленный и замедленный тип в клинике является отчасти условным. Возможно одновременное существование двух
видов гиперчувствительности, вызванное действием нескольких детерминантных групп одного или разных лекарственных препаратов. Клинические же проявления и тяжесть течения лекарственной аллергии обусловлены преобладанием какого-либо типа гиперчувствительности в общем течении заболевания или на определенном его этапе. Например, лекарственная аллергия может проявиться в виде анафилактического шока, отека Квинке, являющихся преимущественно реакциями немедленного типа, где основную роль играют гуморальные антитела. Однако довольно часто аллергические реакции с лекарственными аллергенами протекают по замедленному типу. Клинические проявления лекарственной аллергии замедленного типа чрезвычайно многообразны, от локализованного поражения кожи и слизистой оболочки рта до поражения различных органов и систем (желудочно-кишечного тракта, органов дыхания, почек и др.).
Лекарственные аллергические поражения слизистой оболочки рта возникают довольно часто, поскольку полость рта — это место первого контакта организма больного с лекарственными препаратами. Клинические проявления лекарственной аллергии в полости рта разнообразны. В зависимости от локализации патологических изменений на слизистой оболочке рта различают лекарственный стоматит, хейлит или глоссит.
По степени выраженности воспалительной реакции лекарственные стоматит, хейлит и глоссит различают катаральный и катарально-геморрагический; эрозивный; язвенно-некротический.
КАТАРАЛЬНЫЙ И КАТАРАЛЬНО-ГЕМОРРАГИЧЕСКИЙ СТОМАТИТ (ХЕЙЛИТ, ГЛОССИТ). Является наиболее легкой формой лекарственной аллергии. Больные обычно жалуются на зуд, жжение, нарушение вкусовой чувствительности, сухость и болезненность при употреблении горячей и острой пищи.
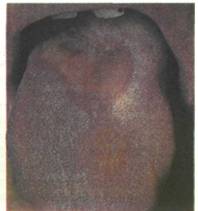
Клиническая картина.При осмотре полости рта отмечаются разлитая или ограниченная гиперемия, отек слизистой оболочки (отпечатки зубов на боковых поверхностях языка и щек), нарушений целостности эпителия нет (рис. 11.27). Иногда при более выраженных изменениях наряду с гиперемией отмечаются точечные или большего размера геморрагии. Характерную картину представляет собой лекарственный глоссит: спинка языка становится ярко-красной, иногда выражены явления десквамации эпителия и атрофия нитевидных сосочков (лакированный язык).
Дифференциальная диагностика.Катаральный стоматит медикаментозного происхождения не имеет специфических
 |
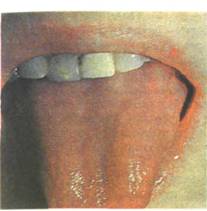 |
Рис. 11.27. Катаральная форма медикаментозного глоссита. Гиперемия слизистой оболочки языка.
Рис. 11.28. Эрозивная форма медикаментозного глоссита. Обширная эрозия на гиперемиро-ванной и отечной слизистой оболочке языка.
клинических признаков и его следует дифференцировать от сходных изменений слизистой оболочки рта при гиповита-минозах С, группы В; заболеваниях желудочно-кишечного тракта; инфекционных; грибковых поражениях.
Лечение. Заключается в отмене медикамента или замене его другими; назначении антигистаминных средств, препаратов кальция. При наличии геморрагических поражений назначают витамины С и Р. Специального местного лечения слизистой оболочки рта не требуется, за исключением использования по показаниям обезболивающих средств (аппликации, ротовые ванночки с 2% раствором тримека-ина, 1—2% раствором пиромекаина, анестезин с глицерином и др.). Рекомендуется прием нераздражающей пищи и обильное питье.
ЭРОЗИВНЫЙ СТОМАТИТ (ХЕЙЛИТ, ГЛОССИТ). Является более тяжелой формой аллергической реакции на лекарственные препараты. Сопровождается значительной болезненностью, усиливающейся при приеме пищи и разговоре. На фоне гиперемированной и отечной слизистой оболочки рта в области неба, десен, губ, щек, языка возникают пузыри различных размеров с прозрачным содержимым, после вскрытия которых образуются эрозии, покрытые фибринозным налетом (рис. 11.28). Нередко одиночные эрозии сливаются, образуя обширные эрозивные поверхности. Десневые сосочки гиперемированы, отечны, легко кровоточат. Появляется гипосаливация, неприятные ощущения в зеве, першение. Может ухудшиться общее
19—698
состояние больного: слабость, снижается аппетит, повышается температура тела до 37,5—38 °С. Поднижнечелюстные лимфатические узлы могут быть увеличены, болезненны. Тяжесть течения эрозивного медикаментозного стоматита зависит от распространенности патологических изменений на слизистой оболочке рта; она может усугубиться неудовлетворительным состоянием гигиены полости рта, наличием кариозных зубов, заболеваний пародонта. Кроме того, наличие очагов хронической инфекции также усугубляет тяжесть течения медикаментозного эрозивного стоматита.
Дифференциальная диагностика.Эрозивный медикаментозный стоматит дифференцируют от: А острого герпетического стоматита; А многоформной экссудативной эритемы; А пузырчатки.
В дифференциальной диагностике важное значение имеет установление из анамнеза связи изменений слизистой оболочки рта с приемом лекарственного препарата и быстрая ликвидация клинических симптомов поражения после его отмены. Герпетический стоматит отличается от эрозивного медикаментозного стоматита фестончатым очертанием эрозий, их типичной локализацией и наличием гигантских клеток герпеса в соскобах с поверхности эрозий.
Лечение.Заключается в отмене непереносимого препарата и назначении антигистаминных средств. При тяжелом течении эрозивного медикаментозного стоматита применяют кортикостероидные препараты (преднизолон по 15—30 мг, дексаметазон по 2—3 мг в течение 10—14 дней). Местно проводят обезболивание, антисептическую обработку полости рта, аппликации на области эрозий протеолитических ферментов и средств, стимулирующих эпителизацию (масляных растворов витаминов А, Е, масла шиповника, облепихи, мази актовегина, солкосерила и др.). Рекомендуют прием нераздражающей пищи, обильное питье.
ЯЗВЕННО-НЕКРОТИЧЕСКИЙ СТОМАТИТ ИЛИ ГИНГИВИТ. Является наиболее тяжелым проявлением аллергического стоматита, вызванного применением лекарств. Он редко протекает изолированно только на слизистой оболочке рта. Обычно язвенно-некротический медикаментозный стоматит развивается на фоне тяжелых общих аллергических реакций с поражением кожи, слизистых оболочек и нередко внутренних органов.
Язвенно-некротический лекарственный стоматит протекает с нарушениями общего состояния организма (слабость, повышение температуры тела). Заболевание начинается остро. Больные предъявляют жалобы на общую слабость, головную боль, запах изо рта, повышение слюноотделения.
Вследствие резкой болезненности затруднены прием пищи, разговор. При осмотре полости рта обнаруживается резкая гиперемия и отечность слизистой оболочки, на фоне которой имеются очаги некроза желтовато-серого цвета. Области поражения могут захватывать в полости рта небольшую площадь, но иногда поражается почти вся слизистая оболочка. Поднижнечелюстные лимфатические узлы увеличены, болезненны.
Язвенно-некротический лекарственный стоматит, так же как катаральный и эрозивный, не имеет каких-либо специфических признаков поражения в полости рта, поэтому при его диагностике и лечении важно собрать тщательный анамнез с целью выявления возможного аллергена (лекарственного препарата), явившегося причиной заболевания.
Дифференциальная диагностика.Язвенно-некротический медикаментозный стоматит следует дифференцировать от:
▲ язвенно-некротического стоматита Венсана;
▲ язвенных поражений слизистой оболочки рта при заболе
ваниях крови (лейкоз, агранулоцитоз);
▲ трофических язв при сердечно-сосудистых заболеваниях.
Лечение.Заключается в прекращении приема препара
та, вызвавшего заболевание. Назначают антигистаминные
средства, при тяжелом состоянии больных — парентераль
но кортикостероидные препараты (до 40—60 мг преднизо-
лона в сутки). При выраженных явлениях интоксикации
проводят внутривенное вливание 30% раствора тиосульфа
та натрия по 5—10 мл ежедневно. В условиях стационара ка-
пельно внутривенно вводят гемодез, полиглюкин и др.
Из питания исключаются продукты, оказывающие сенсибилизирующее действие (кофе, яйца, шоколад, икра и др.), а также блюда, раздражающие слизистую оболочку рта (острые, горячие, пряные).
Местное лечение при язвенно-некротическом медикаментозном стоматите заключается в использовании обезболивающих препаратов, протеолитических ферментов, антисептических и кератопластических средств.
КОНТАКТНЫЙ АЛЛЕРГИЧЕСКИЙ СТОМАТИТ (stomatitis contactilis allergic). Контактный аллергический стоматит — проявление аллергической реакции замедленного типа. В стоматологической практике достаточно материалов и медикаментов, которые могут быть причиной контактной сенсибилизации. Контактные аллергические реакции могут развиваться на пломбы из серебряной амальгамы, протезы, изготовленные из разнородных и однородных металлов. Из металлов, входящих в состав зубных протезов, чаще всего аллергические реакции вызывают
19* 579
никель и его комбинации с кобальтом, хромом, палладием. Аллергия к серебру и золоту часто сочетается с аллергией к никелю, хрому и кобальту.
Значительное количество контактных стоматитов наблюдается у больных, пользующихся протезами из акриловых пластмасс. В качестве аллергенов могут быть компоненты пластмасс (мономер, различные красители, гидрохинон, пероксид бензоила). Контактная аллергия может развиваться на красной кайме губ от косметических средств (губная помада, кремы); в полости рта — от зубных паст, эликсиров.
Клиническая картина.Клинически контактная аллергия обычно проявляется через 5—7 дней, в некоторых случаях через несколько месяцев после первого контакта с аллергеном, что определяется состоянием реактивности организма больного, предрасположенностью к аллергическим реакциям, характером аллергена и др. На месте контакта с аллергеном развиваются отек слизистой оболочки, эритема, могут наблюдаться геморрагические явления. У некоторых больных на фоне гиперемированной слизистой оболочки рта могут появляться мелкие пузырьки, которые быстро вскрываются, образуя точечные эрозии. Больные при этом жалуются на чувство зуда, жжения, сухость слизистой оболочки рта, извращение вкусовых ощущений вплоть до их полной потери.
Контактная аллергия вследствие применения косметических средств может возникать на губах. В этом случае поражается не только красная кайма губ, но и кожа вокруг рта, где появляются эритема, отечность, шелушение, а иногда везикуляция или лихеноидные высыпания (см. раздел 10.10.4).
Диагностика.При диагностике контактной аллергической реакции слизистой оболочки рта в первую очередь обращают внимание на локализацию поражения в области действия сенсибилизирующего фактора и характерную клиническую картину заболевания.В постановке диагноза важное значение имеют результаты теста элиминации, постановка кожных проб и лабораторных исследований (лейкопенический и тромбоцитопенический тесты, реакция специфической агломерации лейкоцитов и др.).
Лечение.Этиотропное лечение больных контактным аллергическим стоматитом связано с устранением аллергена. Лечение при контактном стоматите от протезов заключается в изготовлении нового протеза из другого материала. При непереносимости акриловых пластмасс для исключения контакта слизистой оболочки рта и ложа протеза
применяют различные изоляционные прокладки. Недоброкачественные протезы, вызывающие травму, снижение высоты прикуса, микротоки подлежат замене. При выраженной воспалительной реакции слизистой оболочки рта проводят ее обработку противовоспалительными и антисептическими препаратами. В тяжелых случаях назначают десенсибилизирующие средства.
* * *
Слизистая оболочка рта поражается при системных ток-сико-аллергических заболеваниях (синдром Стивенса—Джонсона, синдром Бехчета), описанных в соответствующих разделах учебника, а также при синдроме Лайелла. Помимо распространенных токсико-аллергических поражений слизистой оболочки рта, встречаются фиксированные медикаментозные стоматиты, или фиксированные эритемы.
ЭПИДЕРМАЛЬНЫЙ ТОКСИЧЕСКИЙ НЕКРОЛИЗ (epidermalis toxica necrolysus, синдром Лайелла). Это заболевание является одной из наиболее тяжелых форм медикаментозной токсико-аллергической реакции. Характеризуется тяжелым поражением кожи и слизистой оболочки рта на фоне выраженного ухудшения общего состояния. Болезнь Лайелла чаще возникает после приема лекарств (сульфаниламидных препаратов, солей брома, йода, антибиотиков, ненаркотических анальгетиков), столбнячного анатоксина и др. По этой причине заболевание рассматривается как синдром токсико-аллергического характера и является гиперер-гической реакцией организма на фоне предшествующей сенсибилизации.
В некоторых случаях эпидермальный некролиз является следствием токсико-аллергического действия недоброкачественных пищевых продуктов или стафилококковой инфекции (преимущественно у детей).
Клиническая картина.Эпидермальный токсический некролиз начинается остро, с подъема температуры тела до 38—41 °С, резкого ухудшения самочувствия. Затем на коже появляются крупные эритемы (размером с ладонь). На слизистой оболочке рта также появляются гиперемирован-ные пятна разных размеров, локализующиеся преимущественно на языке, деснах, губах. Иногда поражение носит диффузный разлитой характер. Через 2—3 дня в центре эритемы образуются пузыри, отслаивается и отторгается эпидермис и эпителий, что напоминает клиническую картину ожога II степени. На слизистой оболочке рта и на коже
образуются болезненные обширные, кровоточащие при дотра-гивании эрозии. Симптом Никольского положительный. При цитологическом исследовании акантолитические клетки не обнаруживаются. Общее состояние больных крайне тяжелое: высокая температура тела, сонливость, головная боль, симптомы обезвоживания организма. По клиническим проявлениям синдром Лайелла одновременно напоминает тяжелую форму многоформной экссудативной эритемы и пузырчатку.
В основе развития заболевания лежит некроз поверхностных слоев эпидермиса и эпителия, отек росткового (мальпи-гиева) слоя, нарушение межклеточных связей с образованием пузырей, располагающихся как интра-, так и субэпителиально.
Дифференциальная диагностика.Заболевание дифференцируют от:
а многоформной экссудативной эритемы; апузырчатки.
Лечение.Должно проводиться в стационаре. Обязательным условием является прекращение приема лекарственного препарата, послужившего причиной этого заболевания. Назначают десенсибилизирующие препараты (димедрол, супрастин, тавегил и др.), кортикостероиды, детоксициру-ющую терапию (внутривенно 30% раствор тиосульфата натрия или 10% раствор хлорида кальция по 10 мл, на курс 10 инъекций), гемодез и другие препараты, поддерживающие водный, электролитный и белковый баланс в организме, витамины С и Р. Необходим тщательный уход за больным, прием высококалорийной нераздражающей пищи с исключением аллергогенных продуктов (кофе, шоколад, яйца, икра, копчености и др.). В случае, если эпидермаль-ный некролиз имеет «пищевую» этиологию, необходимо соблюдать молочно-растительную диету.
Местное лечение предусматривает обезболивание, антисептическую обработку, удаление некротизированных тканей протеолитическими ферментами, использование кера-топластиков.
Прогноз.Зависит от срока начала лечения, как правило благоприятный, однако возможен и летальный исход.
Профилактика.Предупреждение развития синдрома Лайелла заключается в тщательном сборе анамнеза о непереносимости лекарств, особенно сульфаниламидных препаратов и антибиотиков. Следует соблюдать осторожность при назначении лекарственных средств лицам, склонным к аллергическим реакциям.
ФИКСИРОВАННЫЙ МЕДИКАМЕНТОЗНЫЙ СТОМАТИТ, ИЛИ ФИКСИРОВАННАЯ ЭРИТЕМА, является токси-
ко-аллергической реакцией преимущественно на сульфаниламидные препараты. Через несколько часов после приема препарата на слизистой оболочке рта появляется одно, реже несколько круглых или овальных эритематозных пятен диаметром 2—3 см. Высыпание сопровождается чувством жжения. Через несколько дней пятно приобретает коричневый оттенок. Иногда в центре эритематозного пятна формируется тонкостенный пузырь с серозным содержимым, который быстро вскрывается, образуя эрозию. Возможно появление пузырей без эритематозных пятен. После прекращения приема лекарственного препарата процесс разрешается в течение 7—10 дней. Повторный прием этого же препарата вызывает рецидив заболевания с обязательной локализацией поражения на прежнем месте, однако элементы поражения могут возникнуть, кроме того, и на других местах. У многих больных аналогичные высыпания одновременно появляются в области половых органов и на кистях.
Дифференциальная диагностика.Дифференцируют фиксированную эритему от:
А многоформной экссудативной эритемы (при наличии пузырей); ▲ пузырчатки.
Установление связи между приемом лекарственного вещества (чаще сульфаниламидных препаратов, барбитуратов) и возникновением высыпаний на слизистой оболочке рта и коже помогает правильной постановке диагноза.
Лечение.Аналогичное лечению при лекарственных стоматитах. Отменяют препарат, вызвавший заболевание. Назначают антигистаминные средства. Проводят обработку слизистой оболочки рта в области поражения протеолити-ческими ферментами, антисептическими средствами, кера-топластиками.
