Анатомо-физиологические аспекты строения женского таза и родовых путей.
З А Н Я Т И Е № 13.
ТЕМА: ПЕРВАЯ ПОМОЩЬ ПРИ РОДАХ.
ЛИТЕРАТУРА
http://kotik.ucoz.com/load/; http://rprould.ucoz.ru/news/rody; http://www.9months.ru/podgotovka/1175
ВОПРОСЫ.
1. Введение
2. Анатомо-физиологические аспекты строения женского таза и родовых путей.
3. Признаки наступления родов.
4. Алгоритм оказания первой помощи при родах.
5. Алгоритм ухода за новорождённым и матерью в первые часы жизни.
6. Отработка практических навыков на фантоме и в интерактивном режиме (правила осмотра и алгоритм действий при наличии признаков преждевременной родовой деятельности; оценка состояния новорожденного).
Введение.
Как известно, никто не застрахован от стрессов, и беременные женщины не исключение. Причем именно стресс, как один из главных факторов, может спровоцировать роды и будущая мама может быть застигнута врасплох. Ситуации бывают разными и случиться это может где и когда угодно. Что же делать в такой ситуации, и, самое главное, как помочь роженице? Главное правило – не паниковать, а постараться максимум мобилизировать свое внимание, сосредоточиться, адекватно оценить ее физиологическое состояние и, конечно же, не навредить роженице. Многие женщины в положении ознакомлены с первоначальными родовыми предпосылками, к ним относятся тянущие и резкие боли внизу живота и в районе копчика, схватки с определенной регулярностью и частотой, возможны слизистые выделения и даже с кровью. Известно мнение ученых Всемирной организации здравоохранения на этот счет, согласно которому участие акушеров - гинекологов проявляется в том, чтобы предоставить максимальный комфорт и поддержку роженице, однако, природой «запрограммирован» этот процесс таким образом, чтобы женщина смогла родить и самостоятельно, без какой – либо посторонней помощи. Природа знает, в какой момент запустить каскад процессов, провоцирующих родовую деятельность, в это время в организме начинают вырабатываться целый ряд гормонов определенной концентрации, которые со своей стороны вызывают ритмичные сокращения различных групп мышц.
Признаки наступления родов.
Роды — это процесс изгнания или извлечения из матки ребенка и последа (плацента, околоплодные оболочки, пуповина) после достижения плодом жизнеспособности. Нормальные физиологические роды протекают через естественные родовые пути.
Признаки начала родов.
Схватки— это регулярные сокращения матки, которые приводят к раскрытию шейки матки. При этом женщина ощущает, что живот становится очень твердым, как будто сжимается в комочек. Схватка длится несколько секунд, после чего матка расслабляется. Первые схватки могут остаться незамеченными из-за того, что они безболезненны или мало болезненны. По мере развития регулярной родовой деятельности схватки усиливаются, сопровождаются тянущими болями внизу живота и (или) в пояснице. После окончания схватки боль полностью исчезает. В начале схватки слабые, длятся несколько секунд, а промежуток между ними составляет 10 — 12 минут. Постепенно схватки становятся более частыми, сильными, продолжительными, болезненными, возникают каждые 3 — 5 минут. Иногда схватки сразу начинаются через каждые 5 — 6 минут, но не очень сильные, их интенсивность в дальнейшем увеличивается. Иногда схватки бывают редкими (через 20 — 30 минут) или не регулярными. Это не родовые схватки, а предвестники родов, они способствуют подготовке родовых путей к родам. Предродовые схватки могут быть достаточно длительными (более суток) и болезненными, приводят к утомлению женщины, мешают развитию нормальной родовой деятельности.
Другой вариант начала родов — это излитие околоплодных вод или их подтекание небольшими порциями (такое случается в 15% всех родов). В таком случае уже не нужно ждать начала схваток, а лучше сразу поехать в роддом, чтобы врач смог оценить готовность родовых путей к родам, состояние плода, наметить план ведения родов.
Чаще воды бесцветные, с примесью маленьких белых хлопьев — сыровидная смазка плода. Гораздо реже они зеленого или желтого цвета, что нельзя назвать нормой. Это может свидетельствовать о внутриутробном страдании плода, в таком случае требуется более внимательное наблюдение за состояние плода в родах.
В большинстве случаев воды изливаются в достаточно большом количестве (около 250 — 300 мл), т.е. не заметить их невозможно. Иногда воды подтекают небольшими порциями, и сложно понять: воды это или обычные выделения. Надо заметить, что количество слизистых выделений увеличивается в конце беременности, они могут быть достаточно жидкими. Для выделений больше характерно то, что они могут вытечь, например, утром, а в течение следующих нескольких часов ничего не подтекает. Околоплодные воды, если они начали подтекать, текут постоянно. Если вы не можете исключить подтекание вод, то лучше показаться врачу родильного дома, который точно определит: подтекают воды или просто усилились выделения.
Существуют косвенные признаки предстоящего наступления родов — предвестники родов, которые свидетельствуют о готовности к родам.
К ним относятся:
• «опущение живота» за счет вставления головки плода во входе в малый таз и растяжения нижнего сегмента матки, верхняя часть матки при этом несколько отклоняется кпереди, что сопровождается облегчением дыхания;
• выпячивание пупка;
• некоторое снижение шевелений плода;
• появляются тянущие боли внизу живота и в пояснице, иногда схваткообразные;
• потеря веса на 1 — 2 кг;
• выделение слизистой пробки.
«Отхождение» слизистой пробки далеко не всегда свидетельствует о начале родов. Слизистая пробка имеет вид густой, прозрачной, слегка желтоватой слизи, часто с примесью крови. Пугаться этого и торопиться ехать в роддом не стоит. Слизистая пробка может отойти и за 1 — 2 недели до начала родов. Иногда она отходит уже после начала родов.
Срочно нужно ехать в роддом, если появляются кровяные выделения из половых путей. Это может привести к серьезным осложнениям и требует медицинского обследования и наблюдения.
Срок родов.
Обычно своевременные роды происходят в пределах 38-42 недель акушерского срока, если считать от первого дня последней менструации. При этом средняя масса доношенного новорожденного составляет 3300±200 г, а его длина 50-55 см. Роды, которые происходят в сроки 28-37 недель беременности и раньше, считаются преждевременными, а более 42 недель — запоздалыми. Средняя продолжительность физиологических родов колеблется в пределах от 7 до 12 часов у первородящих, и у повторнородящих от 6 до 10 час. Роды, которые длятся 6 часов и менее, называются быстрыми, 3 часа и менее — стремительными, более 12 часов — затяжными. Такие роды являются патологическими.
З А Н Я Т И Е № 13.
ТЕМА: ПЕРВАЯ ПОМОЩЬ ПРИ РОДАХ.
ЛИТЕРАТУРА
http://kotik.ucoz.com/load/; http://rprould.ucoz.ru/news/rody; http://www.9months.ru/podgotovka/1175
ВОПРОСЫ.
1. Введение
2. Анатомо-физиологические аспекты строения женского таза и родовых путей.
3. Признаки наступления родов.
4. Алгоритм оказания первой помощи при родах.
5. Алгоритм ухода за новорождённым и матерью в первые часы жизни.
6. Отработка практических навыков на фантоме и в интерактивном режиме (правила осмотра и алгоритм действий при наличии признаков преждевременной родовой деятельности; оценка состояния новорожденного).
Введение.
Как известно, никто не застрахован от стрессов, и беременные женщины не исключение. Причем именно стресс, как один из главных факторов, может спровоцировать роды и будущая мама может быть застигнута врасплох. Ситуации бывают разными и случиться это может где и когда угодно. Что же делать в такой ситуации, и, самое главное, как помочь роженице? Главное правило – не паниковать, а постараться максимум мобилизировать свое внимание, сосредоточиться, адекватно оценить ее физиологическое состояние и, конечно же, не навредить роженице. Многие женщины в положении ознакомлены с первоначальными родовыми предпосылками, к ним относятся тянущие и резкие боли внизу живота и в районе копчика, схватки с определенной регулярностью и частотой, возможны слизистые выделения и даже с кровью. Известно мнение ученых Всемирной организации здравоохранения на этот счет, согласно которому участие акушеров - гинекологов проявляется в том, чтобы предоставить максимальный комфорт и поддержку роженице, однако, природой «запрограммирован» этот процесс таким образом, чтобы женщина смогла родить и самостоятельно, без какой – либо посторонней помощи. Природа знает, в какой момент запустить каскад процессов, провоцирующих родовую деятельность, в это время в организме начинают вырабатываться целый ряд гормонов определенной концентрации, которые со своей стороны вызывают ритмичные сокращения различных групп мышц.
Анатомо-физиологические аспекты строения женского таза и родовых путей.
Костный таз имеет большое значение для родов. Он образует родовой канал, по которому происходит продвижение плода. Неблагоприятные условия внутриутробного развития, заболевания, перенесенные в детском возрасте и в период полового созревания, могут привести к нарушению строения и развития таза. Таз может быть деформирован в результате травм, опухолей, различных экзостозов. Отличия в строении женского и мужского таза начинают проявляться в период полового созревания и становятся выраженными в зрелом возрасте. Кости женского таза более тонкие, гладкие и менее массивные, чем кости мужского таза. Плоскость входа в малый таз у женщин имеет поперечно-овальную форму. В анатомическом отношении женский таз ниже, шире и больше в объеме. Лобковый симфиз в женском тазе короче мужского. Крестец у женщин шире, крестцовая впадина умеренно вогнута. Полость малого таза у женщин по очертаниям приближается к цилиндру, а у мужчин воронкообразно сужается книзу. Лобковый угол шире (90—100°), чем у мужчин (70—75°). Копчик выдается кпереди меньше, чем в мужском тазе. Седалищные кости в женском тазе параллельны друг другу, а в мужском сходятся.
Все перечисленные особенности имеют очень большое значение в процессе родового акта. Таз взрослой женщины состоит из 4 костей: двух тазовых, одной крестцовой и одной копчиковой, прочно соединенных друг с другом.
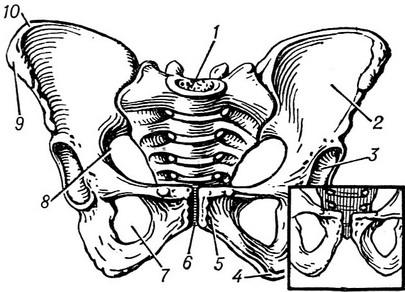
Таз (женский):
1 — крестец;
2 — крыло подвздошной кости;
3 — вертлужная впадина;
4 — седалищный бугор;
5 — лобковая кость;
6 — лонное соединение;
7 — запирательное отверстие;
8 — большая седалищная вырезка;
9 — верхняя передняя подвздошная ость;
10 — гребень подвздошной кости.
Справа внизу, для сравнения,— лобковый угол таза мужчины.
Тазовая костьсостоит до 16— 18 лет из 4 костей, соединенных хрящами в области вертлужной впадины: подвздошной, седалищной и лобковой. После наступления полового созревания хрящи срастаются между собой, и образуется сплошная костная масса — тазовая кость.
На подвздошной кости различают верхний отдел — крыло и нижний — тело. На месте их соединения образуется перегиб, называемый дугообразной или безымянной линией. На подвздошной кости следует отметить ряд выступов, имеющих важное значение для родов. Верхний утолщенный край крыла — подвздошный гребень — имеет дугообразную искривленную форму, служит для прикрепления широких мышц живота. Спереди он заканчивается передней верхней подвздошной остью, а сзади — задней верхней подвздошной остью. Эти две ости важны для определения размеров таза.
Седалищная кость образует нижнюю и заднюю трети тазовой кости. Она состоит из тела, участвующего в образовании вертлужной впадины, и ветви седалищной кости. Тело седалищной кости с ее ветвью составляет угол, открытый кпереди, в области угла кость образует утолщение — седалищный бугор. Ветвь направляется кпереди и кверху и соединяется с нижней ветвью лобковой кости. На задней поверхности ветви имеется выступ — седалищная ость. На седалищной кости различают две вырезки: большую седалищную вырезку, расположенную ниже задней верхней подвздошной ости, и малую седалищную вырезку.
Лобковая, или лонная, кость образует переднюю стенку таза, состоит из тела и двух ветвей — верхней и нижней. Тело лобковой кости составляет часть вертлужной впадины. В месте соединения подвздошной кости с лобковой находится подвздошно-лобковое возвышение. Верхние и нижние ветви лобковых костей спереди соединяются друг с другом посредством хряща, образуя малоподвижное соединение, полусустав. Щелевидная полость в этом соединении заполнена жидкостью и увеличивается во время беременности. Нижние ветви лобковых костей образуют угол — лобковую дугу. Вдоль заднего края верхней ветви лобковой кости тянется лобковый гребень.
Крестецсостоит из 5—6 неподвижно соединенных друг с другом позвонков, величина которых 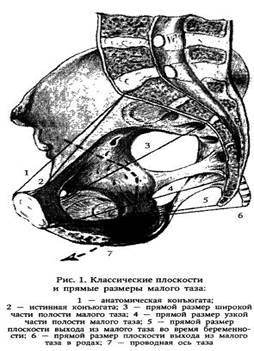 уменьшается книзу. Крестец имеет форму усеченного конуса. Основание крестца обращено кверху, верхушка крестца (узкая часть) — книзу. Передняя поверхность крестца имеет вогнутую форму; на ней видны места соединения сросшихся крестцовых позвонков в виде поперечных шероховатых линий. Задняя поверхность крестца выпуклая. По средней линии проходят сросшиеся между собой остистые отростки крестцовых позвонков. Первый крестцовый позвонок, соединенный с V поясничным, имеет выступ — крестцовый мыс.
уменьшается книзу. Крестец имеет форму усеченного конуса. Основание крестца обращено кверху, верхушка крестца (узкая часть) — книзу. Передняя поверхность крестца имеет вогнутую форму; на ней видны места соединения сросшихся крестцовых позвонков в виде поперечных шероховатых линий. Задняя поверхность крестца выпуклая. По средней линии проходят сросшиеся между собой остистые отростки крестцовых позвонков. Первый крестцовый позвонок, соединенный с V поясничным, имеет выступ — крестцовый мыс.
Копчик состоит из 4—5 сросшихся позвонков. Он соединяется с помощью крестцово-копчикового сочленения с крестцом. В соединениях костей таза имеются хрящевые прослойки.
