Доброкачественная или злокачественная опухоль?
Цистаденома – доброкачественная опухоль, органоспецифическая эпителиальная опухоль
Из какой ткани она развивается?
Из эпителиальной ткани эндокринной железы - яичника
Опишите ее гистологическое строение.
Представляет собой кисту, иногда больших размеров, с сосочковыми разрастаниями на внутренней поверхности. На разрезе имеет белесоватый вид, состоит из одной или нескольких кист, заполненных серозной жидкостью. Кисты могут быть как одно, так и двух сторонними, многокамерными. Кисты выстланы разнородным эпителием, который иногда напоминает трубный или цервикальный эпителий
К какой группе опухолей относится она?
Органоспецифическая эпителиальная опухоль (2 группа опухолей)
Какой прогноз у этой больной?
Прогноз в основном благоприятный. У данной пациентки удалили опухоль. Но возможен рецидив. Самым серьезным осложнением папиллярной цистаденомы становится ее малигнизация — переход в рак.
19.
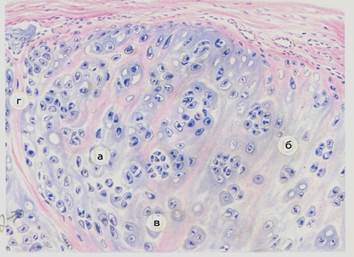
Больная 23 лет поступила в клинику с жалобами на боли в коленном суставе ,ограниченность движения. Заболевание связывает с травмой, которую получила два месяца назад. При пальпации определяется округлое образование, плотное на ощупь. Произведена операция. Макроскопически образование быль округлой формы, плотное на ощупь ,на разрезе синеголубого цвета. Материал отправлен в патологоанатомическое отделение для исследования.
1. Какая опухоль развилась у больной?
2. К какой группе опухолей она относится?
3. Доброкачественная или злокачественная опухоль?
4. Опишите ее гистологическое строение.
5. Какой прогноз у этой больной?
Ответы
1. Хондрома – опухоль хрящевой ткани, состоящая из гиалинового хряща, плотная на разрезе имеет вид гиалинового хряща
2. Мезенхимальные опухоли, опухоли хрящевой ткани
3. Хондрома является Доброкачественной опухолью, так как обладает только тканевым атипизмом
4. состоит из беспорядочно расположенных зрелых клеток гиалинового хряща, заключенных в основное вещество, с прослойками соединительной ткани, может достигать больших размеров.
5. Прогноз благоприятный, поскольку данная опухоль является благоприятной, но возможны обызвествления и рецидивы с малигнизацией.
20.
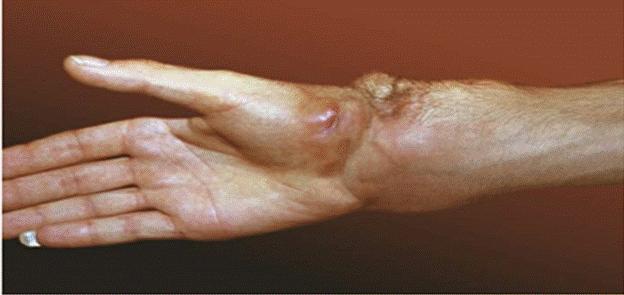
Больной 47 лет поступил в клинику с жалобами на боль в руке, ограничение движения, покраснение кожи. При исследовании для выбора объема операции было решено провести диагностическую биопсию. Заключение павтологоанатома - ангиосаркома. Произведена ампутацияконечности.При исследовании материала патанатомическом отделении опухоль прорастала все ткани. При гистологическом исследовании диагноз ангиосаркомы подтвержден.
1. Доброкачественная или злокачественная опухоль?
2. Из какой ткани она развивается?
3. Опишите ее гистологическое строение
4. Где можно ожидать первые метастазы?
5. Какой прогноз у этого больного?
Ответы
1. Злокачественная опухоль мезенхимального происхождения
2. Данная опухоль развивается из мезенхимальной ткани, сосудистой
3. два варианта: злокач.гемангиоэндотелиома (из множ-ва атипичных капилляров с пролиферацией атипичных эндотелиальных клеток, которые выполняют просвет сосудов) и злокач. гемангиоперицитома (из перицитов Циммермана – предшественники гладкомышечных клеток адвентиции сосудов).
4. характерно раннее и бурное метастазирование в легкие (60% случаев), в регионарные лимфоузлы (20%). Метастазирование происходит гемататогенно, лимфогено.
5. Исход неблагоприятный, опухоль рано дает метастазы, обладает высокой злокачественность: 5 лет лечения переживает 45%, 10 лет 25% больных.
21.
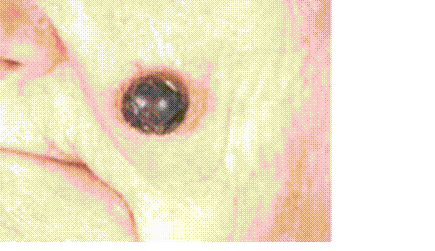
Больная поступила в клинику с жалобами на слабость, похудание множество узлов в подкожной клетчатке. Месяц назад случайно повредила пигментное пятно на лице. При нарастании интоксикации и кахексии больная умерла. При вскрытии обнаружены узлы черного цвета в печени, почках, подкожной клетчатке, легких, лимфатических узлах.
1. Назовите опухоль и ее форму?
2. Из какой ткани она развивается?
3. Опишите ее гистологическое строение?
4. Локализация первичного очага?
5. Чем обусловлен цвет метастатических узлов
Ответ:
1. Меланома – злокачественная опухоль меланинобразующей ткани. Это форма узловая.
2. Опухоль развивается меланинобразующей ткани
3. резко выражен полиморфизм, опухоль состоит из веретенообразных или полиморфных, уродливых клеток с меланином (желто-бурого цвета) в цитоплазме; иногда встречаются беспигментные меланомы; в опухоли много митозов, отмечаются очаги кровоизлияния и некроза.
4. Первичный очаг расположен на коже лица
5. Цвет метастатических узлов повышенным содержанием меланоцитов и меланосом в метастатических узлах, повышенным содержанием меланина в опухоли.
22.
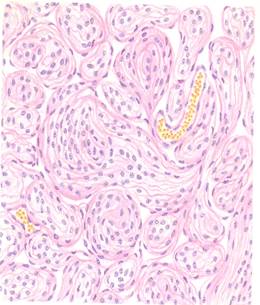
Больной 45лет поступил в нейрохирургическое отделение для оперативного лечения по поводу опухоли мозга. При обследовании в височной области обнаружено образование размером 4х5см , которое росло из оболочек мозга. Произведена операция. Опухоль шаровидной формы в тонкой капсуле. Материал отправлен в патоморфологическое отделение для исследования.
1. Какая опухоль развилась у больного?
2. К какой группе опухолей центральной нервной системе она относится?
3. Опишите ее гистологическое строение?
4. Где можно ожидать метастазов?
5. Какой прогноз у больного?
Ответы:
1. Менингиома (арахноидэндотелиома) – доброкачественная опухоль, состоящая из клеток мягкой мозговой оболочки
2. Опухоли ЦНС, менингососудистые опухоли
3. Состоит из эндотелиоподобных клеток, тесно прилегажащих друг к другу и образующих гнездные скопления, нередко клетки формируют микроконцентрические струтуры, в эти структуры откладывается известь, что ведет к образованию псаммомных телец. Центр часто обызвествлен. строма состоит из сосудов и соед ткани.
4. Метастазируют редко, т.к. это больше доброкачественные опухоли; но если дают метастазы то в легкие, органы брюшной полости (печень), редко в трубчатые кости или позвоночник.считается что они метастазируют через венозную систему, по лимфатическим путям и цереброспинальную жидкость + контактным путем.
5. Благоприятный, но зависит также от гистологического типа, распространенности и локализации.
23.

Каретой скорой помощи в стационар доставлена девочка 11 лет в тяжелом состоянии с жалобами на повышение температуры тела до 39С, резкую слабость, недомогание. Ухудшение состояния началось среди «полного» здоровья две недели тому назад, и родители связали высокую температуру и недомогание с простудой. Участковый врач, который смотрел девочку, поставил диагноз «Катаральная ангина», и назначил лечение, предупредив родителей, что в случае ухудшения можно в курс лечения включить антибиотики. В течение двух недель состояние ребенка не улучшалось, несмотря на полный курс антибиотикотерапии (ампицилин в/м).
При поступлении врач приемного покоя отметил увеличенные миндалины с очагами некроза и кровоизлияний.В клинике было проведено обследование, и на основании результатов лабораторного исследования был выставлен предварительный диагноз «Острый лейкоз». Через 18 часовпосле поступления в клинику девочка скончалась.
В ходе секционного исследования были обнаружены изменения, которые подтвердили клинический диагноз. Патологоанатом обнаружил множественные мелкоточечные кровоизлияния в паренхиму и строму внутренних органов – под эпикард, под капсулу почек, под висцеральную и париетальную плевру, в мягкие мозговые оболочки, под капсулу тимуса, поджелудочной железы. Мезентериальные, парааортальные, бифуркационные лимфатические узлы были увеличены и «сочные» на разрезе. Кроме того, патологоанатом отметил, что имеет место умеренное увеличение селезенки и печени и тимуса.
Вопросы:
1. С чем связано увеличение селезенки и печени при остром лейкозе?
2. Какова причина развития геморрагического синдрома?
3. Как можно объяснить увеличение размеров тимуса у ребенка 11 лет?
4. На основании каких клинических признаков был выставлен предварительный клинический диагноз «острый лейкоз» у данного ребенка, помимо умеренного увеличения печени, селезенки, тимуса и некротической ангины?
5. Какие по вашему мнению изменения, должны происходить в костном мозге грудины при остром лейкозе?
Ответы:
1. Сначала опухолевые клетки разрастаются в органах кроветворения, затем гематогенно выселяются в другие органы и ткани, образуя лейкозные инфильтраты по ходу интерстиция вокруг сосудов, в их стенках. В данном случае происходит диффузная инфильтрация, что ведет к резкому увеличению органов и тканей
2. Развитие геморрагического синдрома обусловлено анемией, нарушением тромбоцитообразования в результате замещения костного мозга недифференцированными клетками гемопоэза
3. Идентичная лейкозная инфильтрация как и нелимфоидных органов
4. Несмотря на лечение, применение антибиотиков – состояние ребенка не улучшалось.
5. Диагноз острого лейкоза ставят на основании обнаружения в костном мозге (пунктат из грудины). бластных клеток, иногда их количество может составлять 10-20%
24.Задача №2.

Мужчине 59 лет5 лет назад был установлен диагноз «хронический лимфолейкоз». В результате присоединения вторичной инфекции, он умирает от внебольничной пневмонии. При секционном исследовании патологоанатом обнаружил резко увеличенную печень, селезенку и замещение жировой тканью костного мозга грудины.
Вопросы:
1. Почему при хроническом лейкозе селезенка увеличилась?
2. С чем связано замещение жировой тканью костного мозга грудины?
3. Каковы причины смерти больных при хроническом лейкозе? Является ли присоединение вторичной инфекции в данном случае исключением или это правило для больных с хроническим лейкозом?
4. С какими заболеваниями опухолевыми и неопухолевыми необходимо дифференцировать хронический лейкоз?
5. С какими возбудителями связано развитие острой пневмонии у больных с хроническим лейкозом?
Ответы:
1. Потому что образовались лейкозные инфильтраты из опухолевых лимфоцитов
2. при замещении кост.мога лейкозными клетками возникают гипо- и апластические анемии, происходит гибель активного костного мозга, а также поражение эритробластического ростка крови, потеря способности кост.мозга к регенерации; кост мозг начинает замещаться жиром
3. Скорее правило, т.к. опухолевые В-лимфоциты вырабатывают мало иммуноглобулинов, гуморальный иммунитет угнетается и у больных часто возникают осложнения инфекционной природы. Характерны и осложнения аутоиммунного характера
4. Катаральная, некротическая ангина, пневмония, туберкулез, миелолейкоз, эритромиелоз
Дифференциальный диагноз проводится в первую очередь с лейкемоидными реакциями, агранулоцитозом, апластическими анемиями.
При лейкемоидных реакциях, возникающих у больных с тяжелыми инфекционными заболеваниями, злокачественными новообразованиями, может возникнуть выраженный лейкоцитоз со сдвигов формулы влево до появления единичных бластов. Однако, в отличие от ОЛ при этих состояниях нет«лейкемического провала» - отсутствия клеточных форм промежуточной дифференциации между бластом и зрелым лейкоцитом. Для лейкемоидных реакций не типичны анемия и тромбоцитопения. В костном мозге и в периферической крови отсутствует значительное повышение содержания бластных клеток.
При выходе из агранулоцитоза, вызванного токсическими или иммунными факторами, в периферической крови появляются бластные клетки. Может возникнуть ситуация, когда в мазке будут видны единичные зрелые лейкоциты и бласты без промежуточных клеточных форм. Однако при динамическом исследовании мазков крови будет наблюдаться появление следующих за бластами промежуточных форм, чего никогда не наблюдается у больных ОЛ. При агранулоцитозе в отличие от ОЛ нет избыточного содержания бластных клеток в костном мозге.
В отличие от ОЛ для апластических анемий не характерно увеличение лимфатических узлов, селезенки. В противоположность ОЛ при апластических анемиях имеет место обеднение костного мозга, большое содержание в нем жировой ткани. В костном мозге резко снижено количество бластов, чего не бывает при ОЛ.
5. золотистый стафилококк, синегнойная палочка, в основном это условно-патогенные микроорганизмы, возбудители госпитальных инфекций.
25.
Задача №3
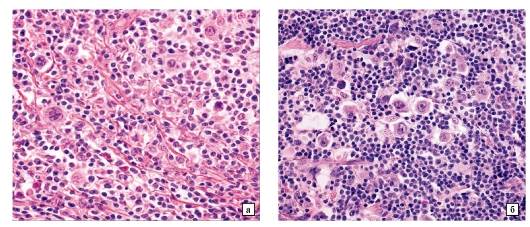
Микропрепарат - 29НЕ
У больного 30 лет сувеличенными шейными лимфатическими узлами была проведена пункционная биопсия для верификации диагноза. При гистологическом исследованиибиоптата было отмечено, что имеет место нарушение структуры лимфатического узла за счет «вытеснения»лимфоидной тканикрупными одноядерными клетками и многоядерными клетки (см. рисунок). Патологоанатом выставил диагноз: «лимфагрануломатоз».
У клинициста, которому передали данное заключение, возникли вопросы, на которые необходимо ответить, так как решается вопрос о дальнейшем прогнозе заболевания у данного больного.
Вопросы:
1. Какой клинической стадии лимфогранулематоза соответствуют обнаруженные патологоанатомом изменения в шейном лимфатическом узле?
2. Какие группы лимфатических узлов поражаются при лимфагранулематозе?
3. Как называются крупные одноядерные и многоядерные клетки при лимфагранулематозе?
4. С какими заболеваниями необходимо проводить дифференциальную диагностику?
5. Какой прогноз у данного больного и каковы наиболее частые
Ответы:
1. первая стадия - гиперпластическая, наблюдается стирание рисунка лимфатического узла за счет пролиферации ретикулярных клеток.
2.шейные, подмышечные, надключичные, иногда медиастинальные, забрыжеечные лимфатические узлы.
3. одноядерные клетки (большие клетки Ходжкина), многоядерные клетки Рид-Березовского-Штернберга.
4. с заболеваниями, сопровождающимися увеличением лимфатических узлов (хронический лимфолейкоз, лимфосаркоматоз, туберкулез лимфатич.узлов, метастазы рака в лимф.узлы и др.)
5. При остром и подостром течении болезни прогноз неблагоприятный: больные погибают обычно в сроки от 1—3 мес. до 1 года. При хроническом лимфогранулематозе прогноз относительно благоприятный – наиболее частый. Заболевание может протекать длительно. Рецидивов не наблюдается.
Болезнь может осложняться острой асфиксией, механической желтухой, кишечной непроходимостью, обусловленными сдавлением близлежащих органов увеличенными лимфатическими узлами; возможны распад периферических лимфатических узлов и лимфатических узлов средостения с образованием свищей; возникновение гемолитических кризов, амилоидоза почек и кишечника и др.
