Деформация зубных рядов и прикуса в результате частичной вторичной адентии. Феномен Попова – Годона. Патогенез. Клиника, диагностика Лечение. Клинические разновидности (формы).
Появление дефектов зубных рядов приводит не только к нарушению морфологического единства зубных рядов, но и к сложной перестройке, возникающей вначале вблизи дефекта, а затем распространяющейся на весь зубной ряд. Внешне эта перестройка проявляется пере- мещением зубов, что часто приводит к нарушению окклюзионной поверхности зубных ря- дов, т.е. к вторичным деформациям прикуса, осложняющим клинику частичной потери зу- бов, затрудняя выбор и проведение ортопедического лечения.
Зубная дуга как часть зубо-челюстной системы представляет единое целое, благодаря наличию межзубных контактов и альвеолярному отростку, в котором фиксированы корни зубов. Потеря одного или нескольких зубов нарушает это единство и создает новые условия для функциональной деятельности жевательного аппарата.
Причинами потери зубов чаще всего являются кариес, пародонтит, травмы, опера- тивное вмешательство, авитаминоз и др. Возникающая при этом клиническая картина зави- сит от количества утраченных зубов, локализации и протяженности дефекта, вида прикуса, состояния опорного аппарата оставшихся зубов, времени, которое прошло с момента потери зубов, и общего состояния больного.
Клиническая картина зависит от вида перемещения. Различают две клинические формы вертикального перемещения зубов при утрате антагонистов (Л.В. Ильина-Маркосян, В.А.Пономарева). При первой форме перемещение зуба сопровождается увеличением аль- веолярного отростка (зубо-альвеолярное удлинение, без видимого изменения высоты клини- ческой коронки зуба). Эта форма характерна для потери зубов в молодом возрасте. При вто- рой клинической форме выдвижение зуба происходит с обнажением части корня, что ука- зывает на более позднюю стадию перестройки.
Во второй клинической форме выделяют две подгруппы:
1. подгруппа - видимое увеличение альвеолярного отростка при не значительной (в пределах 1⁄4) резорбции пародонта;
2. подгруппа - увеличения альвеолярного отростка не отмечается, выявляется резорб- ция тканей пародонта на уровне половины и более.
Феномен Попова-Годона - смещение зубов в различных направлениях после образо-
вания дефекта в зубной дуге, приводящее к деформациям окклюзионной кривой. Осложне- ние, развивающееся после удаления части зубов, может встречаться в любом возрасте.
При дефекте, вызванном потерей основного и бокового антагонистов, чаще всего на- блюдается изменение положения зубов в вертикальном направлении. Зуб, лишенный антаго- нистов, как бы входит в дефект зубного ряда; расстояние между его окклюзионной поверх- ностью и альвеолярным отростком беззубого участка противоположной челюсти уменьшает- ся, либо зубы касаются слизистой оболочки.
Исследования I формы деформации (без обнажения корня) показали, что, несмотря на увеличение альвеолярного отростка, видимого прибавления костного вещества нет, но про- исходит перегруппировка костных балочек.
На основании морфологических данных сделано заключение, что в основе наблюдав- шихся в клинике вторичных деформаций лежит процесс перестройки тканей зуба и челюсти вследствие потери обычной для них функциональной нагрузки. Это является выражением приспособления зубо-челюстной системы к новым функциональным условиям.
Частичную вторичную потерю зубов, осложненную феноменом Попова-Годона, следу- ет дифференцировать:
1) от частичной потери зубов, осложненной снижением окклюзионной высоты и дис- тальным смещением нижней челюсти;
2) от частичной потери, осложненной патологической сгораемостью твердых тканей зубов (локализованная форма, снижение окклюзионной высоты);
3) от частичной потери зубов на обеих челюстях, когда не сохранилось ни одной пары антагонирующих зубов.
Для отличия феномена Попова-Годона от этих форм частичной потери и осложнений, необходимо обследовать соотношение зубных рядов при положении нижней челюсти в со- стоянии физиологического покоя. Для этого после определения центрального соотношения челюстей диагностические модели фиксируют в артикуляторе и исследуют выраженность окклюзионной кривой как в переднем отделе, так и в области жевательных зубов, величину пространства между зубами, лишенными антагонистов, и альвеолярным отростком беззубого участка.
С целью дифференциальной диагностики и лечения рекомендуется применение лечеб-
но-диагностических капп, направленных на восстановление окклюзионной высоты и норма- лизацию соотношения элементов височно-нижнечелюстного сустава.
Изучение диагностических моделей челюстей является одним из основных методов об- следования, цель которого заключается в выявлении характера окклюзионных взаимоотно- шений.
Диагностические модели следует изготавливать до лечения, в процессе и по окончании.
При оценке диагностических моделей следует уточнить вид прикуса, глубину резцово- го перекрытия, характер смыкания небных и язычных бугров и др., а также величину зубо- альвеолярного удлинения, характер окклюзионной кривой, отношение отдельных зубов к слизистой оболочке беззубого альвеолярного отростка, характер медиального или дисталь- ного перемещения зубов, суперконтакты, где возникает блокада движений нижней челюсти, уровень укорочения зубов и т.д.
Ложный феномен Попова-Годона принимают за истинный, так как произвольном смы- кании челюстей без учета высоты нижнего отдела создается ложное представление, что зу- бы, лишенные антагонистов, сместились в дефект зубного ряда противоположной челюсти.
В процессе проведения дифференциального диагноза следует помнить о возможном сочетании феномена Попова-Годона с другими заболеваниями зубо-челюстной системы. Так, в результате потери всех жевательных зубов на нижней челюсти одновременно могут раз- виться следующие осложнения: деформация окклюзионной кривой, снижение окклюзионной высоты и дистальное смещение нижней челюсти.
В этом случае после восстановления высоты нижнего отдела лица и центрального со- отношения челюстей с помощью восковых базисов с окклюзионными валиками, как во рту,
так и на диагностических моделях степень смещения зубов в сторону дефекта значительно уменьшается.
Рациональное протезирование невозможно без устранения окклюзионных нарушений, которые, в свою очередь, может вызвать нарушения функции височно-нижнечелюстного сустава, функциональную перегрузку зубов, блокаду движений нижней челюсти и др.
Устранение окклюзионных нарушений преследует профилактические и лечебные цели.
Лечебные цели заключаются в:
1) нормализации окклюзионных отклонений;
2) устранении блокирования движений нижней челюсти;
3) устранении функциональной перегрузки пародонта зубов; 4) нормализации функции височно-нижнечелюстного сустава;
5) создании условий для изготовления рациональной конструкции протеза.
Профилактика заключается в предупреждении:
1) функциональной перегрузки пародонта зубов; 2) нарушения функции ВНЧС;
3) нарушения функции жевательных мышц.
Нормализация окклюзионных взаимоотношений зубных рядов достигается:
1) сошлифовыванием бугров переместившихся зубов;
2) укорочением зубов, мешающих воссозданию окклюзионной плоскости, при необхо- димости с их депульпацией;
3) восстановлением высоты нижнего отдела лица;
4) наложением специальных протезов, вызывающих перестройку гипертрофированных участков альвеолярного отростка (аппаратный или ортодонтический метод);
5) наложением специальных протезов, вызывающих перестройку альвеолярного отро- стка, с предварительной компактостеотомией (кортикотомией) (аппаратно-хирургический метод);
6) удалением зубов, при необходимости с резекцией (альвеолотомией) части альвео- лярного отростка (хирургический метод);
7) протезированием.
Выбор метода определяется характером клинической картины, формой и степенью де- формации, возрастом и общим состоянием организма.
Метод сошлифовывания твердых тканей. Этот метод применяют при лечении лиц старше 35-40 лет при смещении зубов за окклюзионную плоскость не более чем на половину вертикального размера зуба (зубов). Показаниями к сошлифовыванию являются вторая фор- ма феномена Попова-Годона и безуспешное применение метода дезокклюзии.
2) С целью определения степени сошлифовывания изучают диагностические модели или боковые внеротовые рентгеновские снимки, определяют, насколько сместился зуб, от чего зависит количество снимаемых с окклюзионной поверхности тканей. При необходимо- сти производят депульпирование зубов
После сошлифовывания недепульпированных зубов необходимо провести курс фтор- профилактики. Если при сошлифовывании необходимо снять часть дентина, то одновремен- но рекомендуется изготовить коронку.
Метод дезокклюзии. Метод показан при первой форме феномена Попова-Годона у лиц не старше 35-40 лет. Он основан на создании прерывистого действия повышенного давления на вовлеченные в процесс зубы с помощью несъемного мостовидного протеза или съемного лечебного протеза с спорно-удерживающими кламмерами. Вторичные деформации, раз- вившиеся в интактных зубных рядах, устраняют с помощью временных капп. При моделиро- вании окклюзионной поверхности важно создать такие участки, которые действовали бы в направлении, необходимом для перемещения выдвинувшихся зубов.
При смещении зуба в вертикальной и горизонтальной плоскостях можно также приме- нять ортодонтические аппараты. Лечебный аппарат представляет собой пластиночный или
бюгельный протез с накусочной площадкой, антагонирующей со смещенными зубами и ра- зобщающей прикус в остальных участках зубных рядов. При смыкании зубов, лишенных ан- тагонистов, с накусочной площадкой высоту нижнего отдела лица устанавливают в каждом случае индивидуально, исходя из того, что щель между антагонирующими естественными зубами должна составлять не более 2 мм. Действие лечебного аппарата (разобщающей пла- стинки) продолжается до тех пор, пока естественные зубные ряды не вступят в контакт.
Первичная дезокклюзия естественных зубных рядов на 2 мм после перестройки зубо- челюстной системы не всегда обеспечивает полное выравнивание окклюзионной поверхно- сти в области зубов, лишенных антагонистов, поэтому лечение проводят в несколько этапов. Ко второму и последующим этапам переходят после того, как аппарат перестает действовать вследствие установления контакта между всеми зубами. При этом форма окклюзионной по- верхности еще недостаточно выровнена и не полностью устранено смещение зубов. Второй и последующие этапы лечения заключаются в том, что на накусочную площадку наращива- ют новый слой быстротвердеющей пластмассы толщиной 1-2 мм. Слой пластмассы должен обеспечить разобщение естественных зубов также не более чем на 2 мм. Окклюзионное со- отношение зубов регулируют таким образом до тех пор. пока не будет полностью ликвиди- ровано смещение зубов. После выравнивания окклюзионной поверхности дефект зубного ряда противоположной челюсти замещают протезом, конструкцию которого определяют по
показаниям.
Выравнивание окклюзионной поверхности происходит вследствие перестройки кост-
ной ткани, а не за счет погружения или "вколачивания" сместившихся зубов. Об этом свиде- тельствует тот факт, что величина клинической коронки не изменяется, а объем альвеоляр- ного отростка значительно уменьшается. В основе перестройки костной ткани лежит процесс перегруппировки костных балочек губчатого вещества в соответствии с направлением сил жевательного давления, а также их зональное истончение и уменьшение их количества. Ат- рофия происходит на фоне активного обновления костных структур, т.е. процесс костеобра- зования не угнетается. Длительность лечения зависит не только от степени деформации, но и от количества сместившихся зубов, состояния пародонта зубов-антагонистов и особенно от возраста пациента.
Аппаратно-хирургический метод. В случаях развития воспалительной реакции в
группе сместившихся зубов и отсутствия явлений перестройки в альвеолярном отростке в течение 3-4 нед. от начала лечения показано применение и других методов лечения. К ним в первую очередь следует отнести аппаратно-хирургический. Его можно применять только при первой форме феномена Попова-Годона и при отсутствии противопоказаний к хирургиче- ским вмешательствам. Лечение с помощью данного метода заключается в проведении час- тичной компактостеотомии и применении лечебного аппарата для дезокклюзии. Частичную компактостеотомию (кортикотомию) проводят под местным обезболиванием.
Хирургический метод. Удаление зубов как метод устранения деформаций применяют при второй форме феномена и значительном изменении окклюзионной плоскости, а также при выраженной подвижности зубов или наличии хронических периапикальных процессов, не поддающихся консервативному лечению.
В случае резкой гипертрофии альвеолярного отростка, когда описанные выше методы не приводят к желаемым результатам или не могут быть применены, показано удаление зу- бов, а также частичная резекция альвеолярного отростка или бугра верхней челюсти. Уро- вень резекции зависит от расположения верхнечелюстной (гайморовой) пазухи, поэтому пе- ред операцией необходимо получить боковые рентгеновские снимки пазухи с целью опреде- ления возможного объема оперативного вмешательства.
Аномалии зубочелюстной системы у взрослых. Специальные методы обследования больных с аномалиями. Клинические формы. Этиология. Патогенез. Клиника. Диагностика. Методы ортодонтического, ортопедического и хирургического лечения
Диагностика и особенности исправления зубочелюстных аномалий у взрослых.
Методы диагностики:
сбор анамнеза, осмотр лица и полости рта
Изучаются особенности конфигурации лица: выраженность носогубных и подбородочных складок, сглаженность контуров лица, зияние ротовой щели, выстояние альвеолярной части, губ и подбородка, укорочение нижней части лица, асимметрии лица. Путем пальпации определяется мышечный тонус губ и толщина слоя мягких тканей. Походка больного и его манера держаться, осанка также должны быть учтены врачом.
После общего осмотра исследуют полость рта пациента: слизистую оболочку, положение и степень развития уздечек верхней и нижней губы, языка, форму и величину языка, размах его движений, глубину свода твердого неба, развитие альвеолярных частей, челюстей и апикального базиса по сравне- нию с зубной и альвеолярной дугой. Подробному изучению подлежит форма, величина и количество зубов, их состояние и расположение в зубных рядах, форма зубных дуг, соотношение челюстей и зубных рядов, вид прикуса. После этого заполняют зубную формулу. Необходимо проверить смы- кание зубов и функцию височно-нижнечелюстных суставов (путем аускуль-тации и пальпации) при различных движениях нижней челюсти.
изучение диагностических моделей челюстей (метод Пона, метод Кор-кгауза)
рентгенологическое обследование (ортопантомография, телеренге-нография)
На рентгенографию направляют пациентов, чтобы выяснить форму, направление и расположение корней опорных и подлежащих перемещению зубов для уточнения состояния тканей пародонта, степени рассасывания корней молочных зубов, наличия и расположения зачатков постоянных зубов, а также для выяснения адентии, ретинированных или сверхкомплектных зубов.
На рентгенографию височно-нижнечелюстных суставов направляют тех больных, у которых подозревают или отмечают артропатии или у которых ано- малия прикуса связана со смещением нижней челюсти в сагиттальном или транс-верзальном направлении (при мезиальном, дистальном или перекрестном прикусе).
кефалометрические методы исследования
Эти методы исследования позволяют выявить закономерности строения лицевого и мозгового черепа, пропорциональность соотношения разных от- делов головы и отношения их к определенным плоскостям. Целью исследований является выяснение связей аномалий зубочелюстной системы с лицом, головой. Эта связь изучается на гнатостатических моделях челюстей, на лице больного, на фотографиях и на телерентгенограммах.
Исследования функционального состояния зубочелюстной системы. Такие исследования проводят при помощи функциональных жевательных проб, мастикациографии, электромиографии, риноскопии, ринометрии, ри-нопневмометрии (изучение нарушения носового дыхания). Для исследования величины, формы и положения языка, а также его функции во время разговора или глотания при различных аномалиях прикуса и установления их взаимосвязи пользуются телерентгенографией (покры- вают спинку языка контрастным веществом), налатографией, глоссографией, рентгенокинематографией. После комплексного исследования больного ставят диагноз и разрабатывают план ортодонтического лечения.
Особенности лечения зубочелюстных аномалий у взрослых
}. Прекратился рост лицевого скелета. У детей можно стимулировать рост костей в необходимом направлении, а у взрослых нет.
2. Ребенок быстрее привыкает к аппарату, его мотивации можно превратить в игру, заставить полюбить аппарат.
3. Количество посещений и время активного лечения разное. У взрослых оно больше.
4. Рецидивы у детей встречаются реже, чем у взрослых.
5. Аномалии у взрослых усугубляются наличием деформаций окклюзиои-ной поверхности зубных рядов, потерей зубов, заболеваниями пародонта, со- матическими заболеваниями, патологией ВИС и жевательных мышц.
6. Необходимость хирургического пособия у детей редко, у взрослых почти как правило.
100. Ортопедическое лечение больных с дефектами зубных рядов протезами с опорой на имплантаты.
Показанияк дентальной имплантации
• Полное отсутствие зубов как на одной, так и на обеих челюстях.
• Дефект зубного ряда при отсутствии одного и интактных остальных зубов.
• Дефекты зубного ряда I и II классов.
• Дефекты зубного ряда III и IV классов при наличии интактных зубов, ограничивающих дефект.
• Повышенная чувствительность тканей к базисному материалу. Противопоказанияк дентальной имплантации
• Абсолютные противопоказания:
- отсутствие анатомических условий для установки имплантата и изготовления протеза;
- хронические болезни (туберкулез, ревматизм, коллагенозы);
- заболевания крови;
- заболевания периферической и центральной нервной системы;
- аутоиммунные заболевания, опухоли иммунной системы;
- врожденные иммунодефицитные состояния;
- психические заболевания;
- беременность и период лактации;
- проведенная лучевая и химиотерапия в последние 10 лет по поводу онкологического заболевания.
• Относительные противопоказания к ортопедическому лечению с применением дентальной имплантации:
- недостаточные размеры прикрепленной десны в области установки зубного имплантата;
- недостаточный объем кости альвеолярного гребня;
- пародонтит;
- аномалии прикуса;
- неудовлетворительное состояние гигиены полости рта пациента из-за плохих знаний и мануальных навыков по личной гигиене;
- предраковые заболевания в полости рта;
- заболевания височно-нижнечелюстного сустава;
- ксеростомия;
- сахарный диабет;
- метаболические остеопатии;
- курение;
- злоупотребление алкоголем;
- наркомания.
Можно выделить несколько факторов, влияющих на успех лечения:
• Тщательное изучение исходной клинической картины:
- линия улыбки (визуализация десневого края);
- биотип мягких тканей (толстый, тонкий);
- состояние костной и мягких тканей в месте предполагаемой имплантации, наличие дефектов, атрофии, состояние прикрепленной десны;
- имплантация в зоне отсутствующих зубов или только предполагается их удаление;
- эстетические потребности пациента.
• Планирование имплантологического лечения с ортопедической и хирургической точки зрения включает:
- оценку возможности установки имплантатов в выгодное по ортопедическим показателям положение;
- выбор ортопедической конструкции на имплантатах в зависимости от клинической ситуации в полости рта и пожеланий пациента;
- выбор системы имплантатов;
- выбор необходимого числа и размеров устанавливаемых имплантатов.
ОСОБЕННОСТИ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ С ОПОРОЙ НА ВНУТРИКОСТНЫЕ ИМПЛАНТАТЫ
Различают 2 основных способа протезирования на имплантатах:
• непосредственное, когда прямо на операционном столе производят фиксацию заранее изготовленного зубного протеза (этот способ достаточно сложен, поскольку требует идеального совпадения параметров опор, сконструированных на гипсовых моделях, или изготовленных в течение нескольких часов после операции, или заранее на основании компьютерного сканирования, моделирования и изготовления);
• отсроченное протезирование, которое осуществляют через некоторое время после имплантации - в ближайшие или отдаленные сроки.
Отдаленное протезирование через 4-6 мес связано с применением имплантатов по методике П.И. Бранемарка. Преимущество этого метода заключается в
том, что репаративные процессы в первой фазе приживления имплантата протекают изолированно от среды полости рта. Сейчас благодаря улучшению качества поверхности винтовых имплантатов эти сроки стали меньше (от 2 до 3 мес).
8.4.1. Показания к одноэтапному протезированию с использованием дентальной имплантации
• Широкий альвеолярный гребень.
• Большая зона прикрепления десны.
• Плотная кость с выраженной кортикальной пластинкой.
• Хорошая гигиена полости рта.
• Стабильный временный протез.
8.4.2. Показания к двухэтапной дентальной имплантации
• Соматические заболевания.
• Вредные привычки (курение).
• Низкая плотность кости.
• Плохой потенциал заживления.
• Необходимость увеличения размеров альвеолярного отростка (аугментация).
• Пародонтальные факторы риска.
При конструировании зубных протезов с опорой на имплантаты необходимо учитывать характер межальвеолярных взаимоотношений. При большом пространственном расхождении вершин альвеолярных гребней возникают неблагоприятные биомеханические условия для функционирования имплантата. В таких случаях целесообразнее сделать выбор в пользу съемного протеза.
Воссоздание требуемой высоты нижнего отдела лица приводит к резкому увеличению внеальвеолярной части протеза. В этом случае следует изготовить съемную конструкцию, используя имплантаты лишь в качестве дополнительных опор, улучшающих фиксацию и устойчивость съемных протезов с разъемным соединительным элементом с винтовой или замковой фиксацией.
8.4.3. Требования к протезированию на дентальных имплантатах
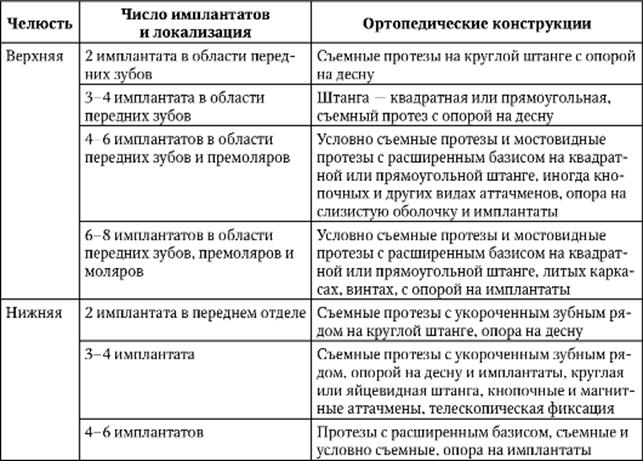
При выборе числа дентальных имплантатов и вида протезирования целесообразно придерживаться Ахенской концепции (табл. 8-2).
В настоящее время для планирования ортопедического лечения с опорой на внутрикостные имплантаты все шире применяются компьютерные технологии:
• компьютерная рентгеновская томография с возможностью 3D-реконст-рукции;
• специальные программы для виртуального подбора протеза, опирающегося на внутрикостные имплантаты с прецизионным выбором типа, размера и положения;
• специальные сопряженные с пп. 1, 2 CAD-CAM-системы, позволяющие автоматически изготавливать хирургические шаблоны с втулками оптимального направления и диаметра.
Таблица 8-2.Ахенские требования к протезированию на дентальных имплантатах (Spiekermann H., 1994)
8.4.4. Типичные ошибки в практике врача стоматолога-ортопеда, приводящие к осложнениям
• Неправильное препарирование опорных элементов.
• Несоблюдение параллельности осей опорных элементов.
• Недостаточное количество опор.
• Неправильное определение высоты нижнего отдела лица.
• Края коронки плохо припасованы к шейке имплантата.
• Соотношение высоты коронки и длины имплантата 1÷1или1÷1,2(исклю-чение - имплантаты BICON).
• Коронка значительно шире, чем диаметр имплантата.
• Увеличенные размеры жевательной поверхности мостовидного протеза; опирающегося на имплантат.
• Недостаточное промывное пространство под мостовидным протезом;
• Искусственная коронка, фиксированная на имплантате, имеет пластмассовую искусственную десну.
• Между осью коронки и осью имплантата угол более 27°.
• Неправильная конфигурация коронки (несоблюдение объема коронки с одной стороны по отношению к оси имплантата, что приводит к раскручиванию или отлому головки).
• Плохо зафиксированная головка имплантата (имеется зазор между телом и головкой).
• Плохо зафиксированный протез на имплантате (т.е. разрушение фиксирующего материала или раскручивание винта, фиксирующего коронки).
• Неправильно сформированы фиссурно-бугорковые контакты между протезом, фиксированным на имплантате, и зубами-антагонистами (риск травматической окклюзии).
• Неправильное планирование - изготовление консольных конструкций, приводящее к односторонней перегрузке имплантата.
• Плохая полировка гирлянды коронки, зафиксированной на имплантате.
• Жесткая, одновременная фиксация протеза на "подвижных" зубах и им-плантате.
• Не учтены факторы пародонтита и возможности пациента самостоятельно очищать труднодоступные пространства.
• Не учтены десневые факторы риска и др.
При протезировании необходимо учитывать взаимоотношения с зубами-антагонистами, желательно использовать артикуляторы, настроенные на индивидуальные параметры височно-нижнечелюстного сустава, для правильного конструирования окклюзионных кривых, окклюзионных поверхностей и создания протетической плоскости.
До имплантации надо изучить окклюзионные контакты естественных зубов, устранить суперконтакты, а после протезирования с использованием имплан-татов необходима неоднократная коррекция окклюзии, поскольку нарушения окклюзионных контактов чреваты перегрузкой имплантата и последующими осложнениями, вплоть до резорбции костной ткани вокруг него. Для этих целей в настоящее время применяют специальное устройство - аппарат T-scan, который позволяет проконтролировать силу и топографию окклюзионных контактов в динамике. С помощью этой методики становится возможным достичь дифференцированного смыкания зубов и протезов, опирающихся на вну-трикостные имплантаты.
8.5. ПОСЛЕДОВАТЕЛЬНОСТЬ КЛИНИКО-ЛАБОРАТОРНЫХ ЭТАПОВ ПРОТЕЗИРОВАНИЯ МЕТАЛЛОКЕРАМИЧЕСКИМИ ЗУБНЫМИ ПРОТЕЗАМИ С ОПОРОЙ НА ОДНОЭТАПНЫЕ ИМПЛАНТАТЫ
Этап 1. Снимают двухслойный или однослойный (монофазный) оттиск силиконовым оттискным материалом. Определяют центральную окклюзию и формируют протетическую плоскость.
Этап 2. В лаборатории изготавливают рабочие модели и производят моделирование восковой композиции.
Этап 3. Отливка металлического каркаса.
Этап 4. Припасовка металлического каркаса.
Этап 5. Определение цвета искусственных зубов.
Этап 6. Технология нанесения керамического покрытия.
Этап 7. Проверка металлокерамической коронки в полости рта.
Этап 8. Индивидуальное окрашивание и глазурование керамического покрытия.
Этап 9. Фиксация металлокерамического протеза.
