Дефицит калия и гипокалиемия
Патогенез. Основные причины уменьшения количества калия в организме представлены в табл. 41-2. Как уже упоминалось, его экскреция с мочой медленно снижается у больных, находящихся на диете, обедненной калием. В течение 10—14 сут до достижения равновесия может наступить значительный дефицит калия в организме. Следовательно, в отличие от натрия недостаточное потребление только калия может вызвать его умеренную недостаточность в тканях. Нередко дефицит калия выявляют при желудочно-кишечных заболеваниях, сопровождающихся рвотой, диареей или выраженной его потерей в процессе желудочно-кишечной секреции. Диарея может сопровождаться значительным дефицитом калия, так как его количество в жидких каловых массах составляет 40—60 ммоль/л. Распространенной причиной дефицита калия служит также потеря желудочного сока при рвоте или его всасывание слизистой оболочкой желудка. Концентрация калия в желудочном соке составляет 5—10 ммоль/л, поэтому прямые потери незначительно влияют на развитие отрицательного ионного равновесия. Основная причина дефицита калия заключается в увеличении экскреции с мочой. Этот процесс, по-видимому, стимулируется тремя механизмами. Потери желудочной кислоты приводят к развитию метаболического алкалоза, который повышает уровень калия в клетках почечных канальцев. К тому же при повышении в плазме уровня гидрокарбоната активируется поступление последнего вместе с жидкостью в дистальные участки нефронов. И, наконец, вторичный гиперальдостеронизм, обусловленный сопутствующим сокращением внеклеточного объема, играет роль в поддержании высокой скорости экскреции калия, несмотря на его дефицит.
Все широко используемые диуретики, за исключением спиронолактона, триамтерена и амилорида, ускоряют экскрецию калия. У больных с отеками при вторичном альдостеронизме эти препараты часто вызывают гипокалиемию и дефицит калия в организме. Несмотря на то что гипокалиемия встречается и у больных, получающих диуретики по поводу гипертонической болезни, дефицит калия будет умеренным при его нормальном поступлении с продуктами питания и при отсутствии других причин, которые смогли бы усилить его экскрецию из организма. Экскреция калия повышается при осмотическом диурезе, что способствует развитию его дефицита у больных с диабетическим кетоацидозом, когда осмотический диурез обусловлен глюкозурией и усиленной экскрецией кетоновых и кислотных анионов. Однако в результате диабетического ацидоза дефицит калия может быть замаскирован его выходом из тканей. При коррекции ацидоза с помощью инсулина или щелочного препарата недиагностированный дефицит калия приведет к серьезной интоксикации мышцы сердца вследствие внезапно наступившей гипокалиемии. Концентрация калия в плазме в пределах нормы у больного с ацидозом, как правило, свидетельствует о дефиците калия.
Таблица 41-2. Причины дефицита калия и гипокалиемии
I. Желудочно-кишечный тракт
Недостаточное поступление с продуктами питания
Дисфункция желудочно-кишечного тракта (рвота, диарея, ворсинчатая аденома, свищи, уретеросигмостомия)
II. Почки
Метаболический алкалоз
Лечение диуретиками, осмотический диурез
Влияние избытка минералокортикоидов
Первичный альдостеронизм
Вторичный альдостеронизм (включая злокачественную гипертонию, синдром Бартера, опухоль юкстагломерулярных клеток)
Употребление лакрицы
Избыток глюкокортикоидов (синдром Кушинга, лечение стероидными препаратами, эктопическая продукция АКТГ)
Болезни почечных канальцев
Канальцевый ацидоз
Лейкозы
Синдром Лиддла
Лечение антибиотиками
Дефицит магния
III. Гипокалиемия вследствие перехода калия в клетки (без явления дефицита)
Гипокалиемический периодический паралич
Эффект инсулина
Алкалоз
Выведение калия через почки часто происходит при избыточной активности минералокортикоидов. Гипокалиемия типична для первичного альдостеронизма, но она может оказаться минимальной у больных, у которых ограничено потребление натрия. При злокачественной гипертензии, синдроме Бартера и ренинсекретирующих опухолях почек гипокалиемия и выведение калия через почки обусловлены вторичным альдостеронизмом. Растительный препарат лакрица содержит вещество с минералокортикоидной активностью, поэтому у лиц, употребляющих ее в большом количестве, может развиться гипокалиемия. У больных с синдромом Кушинга или получающих стероидные препараты гипокалиемия и алкалоз могут наступить в результате чрезмерного повышения уровня глюкокортикоидов, которые в свою очередь стимулируют секрецию в почках ионов калия (и водорода).
Выведение калия почечными канальцами патогномонично для канальцевого ацидоза (см. гл. 228). Гипокалиемия развивается у некоторых больных моноцитарным и миеломоноцитарными лейкозами. Механизм патологии непонятен. У некоторых больных потери калия с мочой, по-видимому, связаны с лизоцимурией, причем не исключено, что фермент затрудняет функцию канальцев. При синдроме Лиддла, редком наследственном заболевании, потери калия с мочой обусловлены врожденной патологией канальцев. Некоторые антибиотики тоже могут вызывать гипокалиемию, увеличивая экскрецию калия. Большие дозы карбенициллина активируют секрецию иона в дистальных отделах канальцев, действуя как нереабсорбируемые анионы. Амфотерицин В изменяет проницаемость дистальных участков канальцев. Есть сведения, что гентамицин также вызывает гипокалиемию, но механизмы этого действия неизвестны.
Дефицит калия может наступить вследствие недостатка в организме магния, по-видимому, из-за увеличенных его потерь через почки, а также, вероятно, через желудочно-кишечный тракт. Какую-то роль в усилении активации калия может играть усиленная секреция альдостерона. Гипокалиемия при этом связана с гипокальциемией.
Клинические проявления и диагностика. Наиболее выражена при гипокалиемии и дефиците калия в организме нервно-мышечная симптоматика. Умеренный дефицит может быть бессимптомным, особенно при медленном развитии процесса. Однако некоторые больные жалуются на мышечную слабость, особенно в мышцах ног. При более выраженной и быстро прогрессирующей гипокалиемии и дефиците калия на первое место в симптоматике выступает значительная и генерализованная слабость скелетных мышц. Очень тяжелая или внезапно возникшая гипокалиемия фактически способна привести к их общему параличу, включая дыхательные мышцы. Встречается рабдомиолиз. В процессе физикального обследования, помимо снижения двигательной силы, у больного можно выявить снижение или отсутствие сухожильных рефлексов. Гладкая мускулатура желудочно-кишечного тракта также может быть вовлечена в процесс, что выражается паралитической непроходимостью кишечника.
На электрокардиограмме определяются типичные изменения (см. гл. 178). К ним относятся уплощение и инверсия зубца Т, увеличение амплитуды зубца U и прогиб сегмента ST. Эти изменения с трудом коррелируют с выраженностью нарушений калиевого обмена и не могут быть надежными показателями клинического значения дефицита калия. Несмотря на то что при нем редко нарушается работа сердца, все же выраженное или резкое уменьшение количества калия в сыворотке способно вызвать остановку сердца. Дефицит калия усиливает кардиотоксическое действие препаратов наперстянки. При гипокалиемии, особенно у больных, принимающих эти препараты, появляются разные виды предсердных и желудочковых аритмий.
Дефицит калия существенно нарушает функцию почечных канальцев (см. гл. 226). Наиболее заметно снижается концентрирующая способность почек, что может вызвать полиурию и полидипсию. Скорость клубочковой фильтрации не изменяется или несколько снижена. При нефропатии, обусловленной хроническим дефицитом калия, умеренно снижается СКФ. Почечная регуляция выведения калия сохраняется в норме. Уринализ носит доброкачественный характер: экскреция белка не выходит за пределы нормы или слегка усилена; мочевой осадок в норме или несколько увеличен по объему за счет гиалиновых или зернистых цилиндров.
Диагноз. Причину дефицита калия в организме и гипокалиемии обычно определяют по данным анамнеза. Однако больные, у которых дефицит калия обусловлен хроническим чрезмерным употреблением слабительных средств, психогенной умышленно вызванной рвотой, тайным применением диуретиков, редко точно излагают историю своего заболевания. Больные с реснитчатой аденомой прямой кишки иногда сообщают о том, что каловые массы у них сформированы, но при тщательном опросе выясняется, что в них присутствует характерная слизь, продуцируемая опухолью.
В тех случаях, когда причину заболевания установить по данным анамнеза трудно, целесообразно определить экскрецию калия с мочой (рис. 41-2). Если он теряется через желудочно-кишечный тракт, то его экскреция через почки обычно составляет менее 20—25 ммоль/л или в сутки. Несмотря на то что барьерная функция почек в отношении калия недостаточна, ко времени развития его клинически значимого дефицита экскреция снизится до этих уровней. С другой стороны, если причина развития дефицита заключается в потере калия через почки, то его концентрация в моче, как правило, превысит 20 ммоль/л, а экскреция — 25 ммоль/сут. Однако при выраженном дефиците количество калия в организме и экскреции бывает более низким. Это относится к больным с избыточной минералокортикоидной активностью при ограниченном потреблении натрия с пищей, а также к больным, которым во время обследования отменили лечение диуретиками. Измерение рН крови также помогает в дифференциальной диагностике. У большинства больных рН крови находится в пределах нормы или повышен (алкалоз). При канальцевом ацидозе, диарее и диабетическом кетоацидозе, а также у больных, леченных ингибиторами карбоангидразы, гипогликемия сопровождается снижением рН крови. Третьим признаком при проведении диагностики служит гипертензия, которая предполагает гиперальдостеронизм (за исключением синдрома Бартера) или избыточную секрецию глюкокортикоидов. У больных с дефицитом калия в результате других причин, перечисленных в табл. 41-2, АД находится в пределах нормы. На рис. 41-2 представлена блок-схема основных этапов дифференциальной диагностики гипокалиемии, когда ее причину выявить не удается при опросе обследуемого.
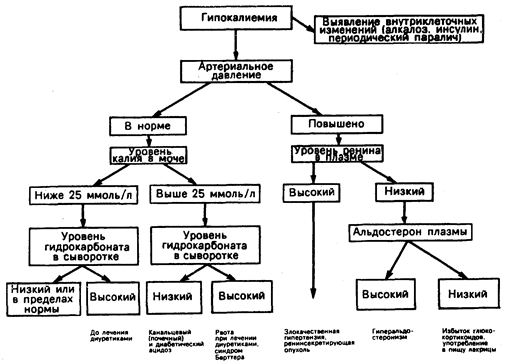
Рис. 41.2. Блок-схема для дифференциальной диагностики гипокалиемии.
Лечение. Коррекцию дефицита калия следует проводить по возможности за счет увеличения его поступления в дневном рационе питания или добавок в виде калиевых солей. Хлорид калия — препарат выбора, особенно для больных с алкалозом. Его можно назначать в виде эликсира или в форме таблеток со специальным восковым покрытием. Таблетки, покрытые оболочкой, растворяющейся в кишечнике, способствуют развитию язв в тонком кишечнике из-за создания высокой локальной концентрации соли. Органические соли калия, например глюконат или цитрат, очень часто применяют при гипокалиемии, обусловленной канальцевым ацидозом. Они эффективны и при незначительной степени алкалоза. У больных с отеками, которых лечили диуретиками, вызывающими гипокалиемию, профилактику и лечение дефицита калия следует проводить диетой с повышенным его содержанием, добавками хлорида калия или назначением калийсберегающих диуретиков, например спиронолактона. Более спорен вопрос о необходимости добавления калия в дневной рацион питания больным, получающим диуретики по поводу гипертонической болезни. У лиц, получающих в суточном рационе питания адекватное количество калия, выраженной гипокалиемии обычно не наступает. По-видимому, им нет необходимости вводить в рацион питания препарат калия для профилактики его дефицита. Однако больным, у которых все же, несмотря на адекватную диету, развилась гипокалиемия, по-видимому, следует назначить соли калия. Дело в том, что гипокалиемия бывает причиной учащения случаев развития сердечных аритмий.
Больным с нарушениями функции желудочно-кишечного тракта или выраженным дефицитом калия в организме показана внутривенная терапия. Следует подчеркнуть, что концентрация калия в широко используемых для внутривенного введения растворах хлорида калия составляет 2000 ммоль/л. Концентрация калия во вводимой через вену жидкости не должна быть более 40 ммоль/л или по крайней мере не должна превышать 60 ммоль/л. Скорость введения раствора следует поддерживать на уровне 20 ммоль/ч (примерно 200—250 ммоль/сут) до тех пор, пока не станет очевидной необходимость ее повышения у каждого больного из-за признаков стойкой массивной потери калия, что оправдывает проведение более интенсивной терапии. Наиболее эффективный способ контроля за лечением состоит в повторном измерении концентрации калия в плазме и оценке клинических симптомов, таких как мышечная слабость и паралич. Исчезновение изменений на ЭКГ слабо коррелирует с уменьшением дефицита общего количества калия. Однако при быстром внутривенном введении калия следует наблюдать за ЭКГ, чтобы избежать токсического воздействия на сердце гипокалиемии из-за оплошности персонала.
Одновременно развитие гипокали- и гипокальциемии можно наблюдать, например, у больных с синдромом недостаточной всасываемости веществ. Нервно-мышечный эффект, связанный с недостаточностью одного электролита, маскируется проявлениями недостаточности другого. Коррекция только нарушений, вызванных одним из двух ионов, может усилить симптоматику. Так, коррекция только гипокалиемии сопровождается усилением тетании мышц, и, наоборот, коррекция только гипокальциемии без соответствующей коррекции гипокалиемии обостряет признаки дефицита калия.
Гиперкалиемия
Патогенез. Причины гиперкалиемии представлены в табл. 41-3. Чаще всего причиной бывает неадекватная экскреция калия почками (см. также гл. 220 и 221). На фоне олиго- или анурии, например при острой почечной недостаточности, гиперкалиемия обязательно прогрессирует. Если калий не потребляется в чрезмерном количестве, его концентрация в плазме увеличивается приблизительно на 0,5 ммоль/л в сутки. Хроническая почечная недостаточность не приводит к тяжелой или прогрессирующей гиперкалиемии до тех пор, пока не наступит олигурия. По мере прогрессирования почечной недостаточности какие-то приспособительные механизмы неизвестной этиологии усиливают экскрецию калия через оставшиеся функционирующими нефроны. Однако у больных при этом экскреторная способность почек находится на предельном уровне. Следовательно, гиперкалиемия прогрессирует быстро, если увеличено поступление калия в организм или ограничена экскреторная способность почек в отношении калия, что происходит при лечении спиронолактоном. Известно избирательное нарушение секреции калия почечными канальцами при болезнях почек, вызванных красной волчанкой, серповидно-клеточной анемией, реакцией отторжения пересаженной почки или обструкцией мочевыводящих путей.
Таблица 41-3. Причины гиперкалиемии
I. Неадекватная экскреция калия
Почечная недостаточность
Острая почечная недостаточность
Тяжелая хроническая почечная недостаточность
Нарушения функции канальцев Недостаточность надпочечников
Гипоальдостеронизм
Болезнь Аддисона Прием диуретиков, угнетающих секрецию калия в нефронах (спиронолактон, триамтерен, амилорид)
II. Высвобождение калия из клеток
Повреждение тканей (размозжение мышц, гемолиз, внутреннее кровотечение) Прием лекарственных средств (сукцинилхолин, аргинин, интоксикация препаратами наперстянки, b-адренергические антагонисты) Ацидоз
Гиперосмолярность жидких сред Дефицит инсулина Гиперкалиемический периодический паралич
HI. Избыточное поступление калия в организм IV. Псевдогиперкалиемия
Тромбоцитоз
Лейкоцитоз
Неумелая техника проведения венопунктуры
Гемолиз in vitro (анализ крови)
Гиперкалиемия представляет собой основной признак недостаточности надпочечников (болезнь Аддисона) и избирательного гипоальдостеронизма. У взрослых наиболее известна гипоренинемическая форма последнего (см. гл. 325). Гиперкалиемия может сопровождать угнетение активности ренин-ангиотензин-альдостероновой системы (b-адренергическими блокаторами, нестероидными противовоспалительными средствами или ингибиторами конвертирующих ферментов.
В 1 кг ткани, например мышечной или эритроцитной массы, содержится около 80 ммоль калия. Он высвобождается из разрушенных клеток тканей и поступает в плазму. Следовательно, гиперкалиемия может развиться при травме с разрушением мышц, гемолизе или внутреннем кровотечении. Ацидоз приводит к выходу калия из клеток, что также обусловливает гиперкалиемию. Обычно тяжелая прогрессирующая гиперкалиемия наступает не только в результате увеличенного выхода калия из клеток разрушенных или ацидотических тканей. Вместе с тем ацидоз и разрушение тканей часто встречаются при острой почечной недостаточности. В этой ситуации гиперкалиемия может наступить быстро. У больных с анурией при нарушении целостности тканей, в противоположность типичному для неосложненной анурии суточному увеличению концентрации калия в плазме на 0,5 ммоль/л, она может увеличиться до 2—4 ммоль/л в сутки. Столь быстро прогрессирующая гиперкалиемия, возможно, занимает существенное место среди причин смерти военнослужащих. Опасная гиперкалиемия у больных с травмой, ожогами или такими нервно-мышечными заболеваниями, как параплегия и рассеянный склероз, может быть вызвана действием мышечного релаксанта сукцинилхолина. Он, очевидно, способствует высвобождению калия из мышечных волокон путем деполяризации клеточных мембран. Лечение аргинина гидрохлоридом, обычно используемым при метаболическим алкалозе, также сопровождается высвобождением калия из клеток, поэтому во время его инфузии логично ожидать развития клинически значимой гиперкалиемии, если экскреция калия нарушена. Крайняя передозировка препаратов наперстянки может привести к тяжелой гиперкалиемии. В этом случае калий выходит из клеток, потому что препарат ингибирует Na+,К+-АТРазу. Бета-адренергические блокаторы вызывают гиперкалиемию, препятствуя действию эндогенных b-катехоламинов, усиливающих перемещение калия в клетки тканей. Метаболический ацидоз вызывает развитие гиперкалиемии за счет выведения калия из клеток. Респираторный ацидоз в этом отношении сопровождается менее резким эффектом. Гиперосмолярность жидких сред также усиливает выход калия из клеток. Дефицит инсулина приводит к гиперкалиемии, поскольку этот гормон в норме ускоряет движение калия в клетку. При этом виде дефицита дополнительными факторами, способствующими развитию гиперкалиемии, могут быть гиперосмотичность и ацидоз жидких сред. При гиперкалиемическом периодическом параличе гиперкалиемия связана с периодическими приступами паралича мышц. Механизм этого синдрома непонятен. Потребление с пищей большого количества калия способствует усилению этих приступов.
На выраженность гиперкалиемии, обусловленной большим поступлением калия в организм с пищей или при внутривенном введении, влияют факторы, определенным образом изменяющие потребление калия тканями и его экскрецию почками. Например, дефицит инсулина и лечение b-адренергическими блокаторами усиливают гиперкалиемию за счет ограничения усвоения калия тканями. Сокращение же объема внеклеточной жидкости увеличивает степень гипекалиемии за счет ограничения скорости экскреции калия с мочой.
У больных лейкозом с выраженным тромбоцитозом или реже с лейкоцитозом может наступить псевдогиперкалиемия. Из тромбоцитов и лейкоцитов в процессе свертывания крови in vitro в окружающую среду высвобождается калий. Его количество в плазме не увеличивается, даже несмотря на заметное изменение его концентрации в сыворотке. Артефактное повышение концентрации калия в плазме бывает в том случае, когда кровь взята после неоднократного массирования руки с целью сделать вены более видимыми при накладывании жгута. Артефактную гиперкалиемию можно заподозрить, если, несмотря на отсутствие нарушений на ЭКГ, налицо существенное увеличение концентрации калия в сыворотке.
Клинические проявления и диагностика. К наиболее существенным симптомам гиперкалиемии относятся сердечные аритмии. Типичная последовательность изменений на ЭКГ представлена на рис. 178-15. Самое раннее из изменений заключается в высокоамплитудном зубце Т, особенно заметном в прекордиальных отведениях. В отличие от других патологических состояний, при которых также повышается зубец Т, при гиперкалиемии не удлиняется интервал Q—Т. К более поздним изменениям относятся удлинение интервала P—R. полная блокада сердца и остановка предсердий. По мере дальнейшего увеличения в плазме концентрации калия изменяется желудочковый комплекс QRS. Он постепенно удлиняется, в конечном счете поглотив зубец Г, в результате чего образуется синусоидальная конфигурация. В самом критическом состоянии могут наступить фибрилляция желудочков и остановка сердца.
Иногда умеренная или тяжелая гиперкалиемия оказывает заметное воздействие на периферические мышцы. Так, наступает восходящая мышечная слабость, переходящая в вялую тетраплегию и паралич дыхательных мышц. Функция черепных нервов, как и органов чувств, не изменяется.
Лечение. Для обоснования лечения больных целесообразно классифицировать гиперкалиемию по ее тяжести. Предпочтительнее всего это сделать путем рассмотрения как концентрации калия в плазме, так и изменений на ЭКГ. Если концентрация калия в плазме 6,5 ммоль/л, а изменения на ЭКГ ограничены повышением зубца Т, гипергликемию относят к легкой степени. Если концентрация калия составляет 6,5—8 ммоль/л, а повышение зубца Т — единственное изменение на ЭКГ, то гиперкалиемию можно отнести по степени к умеренной. Выраженная гиперкалиемия характеризуется концентрацией калия в плазме более 8 ммоль/л или изменениями на ЭКГ, в том числе отсутствием зубца Р, расширением комплекса QRS или желудочковыми аритмиями. Больных с минимально выраженной гиперкалиемией обычно лечат, устраняя ее причины; например, отменяют калийсберегающие диуретики или корригируют сопутствующий ацидоз. При более тяжелой или прогрессирующей форме гиперкалиемии требуется интенсивная терапия. Выраженная интоксикация сердечной мышцы наиболее быстро купируется внутривенным введением кальция. Для этого целесообразно вводить 10—30мл 10% раствора глюконата кальция в течение 1—5 мин под постоянным контролем ЭКГ. Несмотря на то что сама по себе инфузия раствора кальция не изменит концентрацию калия в плазме, она препятствует вредному влиянию калия на функцию нервно-мышечных мембран. Эффект кальция проявляется почти немедленно, но в то же время он окажется преходящим, если не предпринять мер для непосредственного устранения гиперкалиемии.
При умеренной гиперкалиемии внутривенное введение раствора глюкозы уменьшает токсическое действие калия, способствуя перемещению последнего в клетки. В первые 30 мин можно ввести 200—500мл 10% глюкозы. На протяжении следующих часов дополнительно вводят еще 500—1000мл. Целесообразно подкожно ввести 10 ЕД обычного инсулина, хотя это, по-видимому, следует делать только больным сахарным диабетом. Все это позволяет уменьшить количество калия в сыворотке на 1—2 ммоль/л, причем этот эффект сохранится в течение нескольких часов. Быстро уменьшить концентрацию калия в сыворотке за счет его перехода в клетки помогает внутривенное введение гидрокарбоната натрия. На 1л глюкозы обычно добавляют 50—150ммоль щелочного препарата (2—3 ампулы). Несмотря на то что щелочной раствор наиболее подходит для больных с ацидозом, он эффективен и в отношении лиц с ненарушенным кислотно-основным состоянием. Действие проявляется в течение 1 ч и продолжается в течение нескольких часов. Для больных с обратимой интоксикацией сердечной мышцы и особенно больных с гипонатриемией или сниженным объемом внеклеточной жидкости также эффективна инфузия гипертонических растворов натрия. В частности, эффект может заключаться в уменьшении концентрации калия в плазме, а также в непосредственном влиянии на повышенный уровень калия противодействия гиперкалиемической нервно-мышечной интоксикации. Глюкозу, гидрокарбонат и натрий можно объединять в так называемый терапевтический коктейль, для чего к 1 л 5% декстрозы в 0,9% солевом растворе добавляют 1—2 ампулы гидрокарбоната натрия.
Ни один из только что перечисленных методов лечения не позволяет удалить калий из организма. При умеренной и тяжелой формах гиперкалиемии целесообразно назначить удерживающие клизмы с катионообменными смолами, например полистиренсульфонат натрия. С помощью однократной клизмы из организма может быть выведено достаточное количество калия. В течение 1 ч его концентрация снизится на 0,5—2 ммоль/л. При необходимости удерживающие клизмы можно повторить. Для поддержания низкого уровня калия в плазме ионообменные смолы назначают для приема внутрь, принимают их несколько раз. С этой целью к 20 мл 70% раствора сорбитола добавляют 20 г смолы и дают выпить больному (3—4 раза в день). Этого количества достаточно, чтобы обеспечить несколько актов опорожнения кишечника жидкими каловыми массами. У больных с почечной недостаточностью эффективен гемо- и перитонеальный диализ. Однако этот метод лечения относительно инерционен, поэтому больных с выраженной гиперкалиемией следует лечить прежде всего с помощью одного из ранее рассмотренных методов.
ГЛАВА 42. АЦИДОЗ И АЛКАЛОЗ
Норман Г.Левински (Norman G. Levinsky)
Физиологические аспекты. В организме в норме в процессе метаболизма постоянно образуются кислоты. Несмотря на ежедневное образование в тканевых жидкостях около 20000 ммолей угольной и 80 ммолей сильных кислот, концентрация свободных ионов водорода находится в узком диапазоне. В норме рН внеклеточной жидкости составляет 7,35—7,45 (45—35 нмоль/л). Определить точно рН во внутриклеточных жидкостях невозможно. По данным, полученным с помощью большинства существующих методов, эта величина в среднем составляет 6,9. Концентрация ионов водорода внутри клетки неоднородна. Она различна в органеллах одной клетки. Даже при небольшой концентрации водородные ионы (протоны) в жидких средах до такой степени реактивноспособны, что кратковременное изменение их концентрации влияет на работоспособность ферментов и физиологические процессы. Мгновенная защита от неблагоприятных колебаний рН обеспечивается буферной системой, которая может связать или, наоборот, освободить протоны сразу же в ответ на изменение кислотности жидкой среды, В конечном счете на уровне организма регуляция рН зависит от функции легких и почек.
Основным эквивалентным продуктом обмена потенциальной угольной кислоты служит двуокись углерода. С помощью легких ее концентрация в жидких средах организма удерживается на уровне 1,2 ммоль/л (Рсо2 = 40 мм рт. ст.). При этой концентрации выведение двуокиси углерода равно ее метаболической продукции. Несмотря на то что двуокись углерода во время перехода из клеток в легочные альвеолы реагирует с водой и тканевыми буферными системами, истинного изменения состава жидких сред не происходит, поскольку двуокись углерода выводится через легкие в количестве, равном ее образованию в клетках. При образовании в процессе метаболизма сильных кислот их протоны сразу же реагируют с буферными веществами и исчезают из жидких сред организма. Во внеклеточной жидкости гидрокарбонат превращается в двуокись углерода и воду, экскретирующиеся через легкие. Несмотря на то что этот механизм сводит к минимуму колебания кислотности среды, он связан с разрушением гидрокарбоната и уменьшением буферной емкости клетки (общая буферная емкость жидких сред организма составляет примерно 15 мэкв/кг). Следовательно, если бы не способность почек удалять протоны, секретируя их в мочу и тем самым восстанавливая буферную емкость клеток, то нормальной скорости продукции сильных кислот оказалось бы достаточно для полного истощения буферной системы организма в течение 10—20 дней.
Основным источником появления сильной (серной) кислоты служит метаболизм метионина и цистина, входящих в состав белков пищи. К другим источникам относят неполное окисление углеводов и жиров до органических кислот, обменные превращения нуклеопротеинов с образованием мочевой кислоты, метаболизм фосфорорганических веществ, в процессе которого высвобождаются протоны и неорганические фосфаты. В рационе питания количество готовых кислот или щелочей обычно невелико, но может содержаться достаточное количество потенциальных кислот (например, избыток катионных кислот, таких как лизин) или щелочей (например, цитрат).
Основные функции почек в кислотно-основном метаболизме заключаются в накоплении уже существующего гидрокарбоната и генерации новых количеств для восполнения затрат, обусловленных противодействием сильным кислотам. Гидрокарбонат реабсорбируется как в проксимальном, так и дистальном сегментах нефронов посредством секреции протонов в канальцевую жидкость. Дополнительное его количество образуется в результате секреции протонов для буферной системы мочи. В норме /з ионов водорода связывается с фосфатом, превращая НРО42– в Н2РО4–. остальная часть переходит в аммиак, образуя ионы аммония. Количество свободной кислоты, которое может быть экскретировано с мочой, невелико даже при минимальном значении рН (4,8). Однако закисление мочи существенно для связывания кислоты фосфатом и аммонием. Изменения рН жидких сред организма вызывает ответную регуляторную реакцию со стороны почек. Ацидоз активирует почечную секрецию ионов водорода. Увеличивается продукция аммиака, в связи с чем большее число протонов может экскретироваться почками в виде аммония. При крайней степени ацидоза продукция аммиака, в норме составляющая 40—50 мэкв/сут, усиливается в 10 раз и более. В действительности концентрация гидрокарбоната во внеклеточной жидкости определяется скоростью секреции протонов в почках (реабсорбция и генерация гидрокарбоната). Если его концентрация в плазме увеличивается без усиления реабсорбирующей способности почки, то этот анион быстро экскретируется и его нормальная концентрация в плазме быстро нормализуется. Например, длительное потребление гидрокарбоната натрия даже в большом количестве обычно приводит лишь к минимальному стойкому увеличению его концентрации в плазме. На скорость секреции протонов в почках влияют многие причины, среди которых важны напряжение двуокиси углерода в жидких средах организма, величина внеклеточного объема, концентрация альдостерона, запасы калия в тканях. Реабсорбция гидрокарбоната прямо связана с концентрацией двуокиси углерода. Так, при гиперкапнии отмечается тенденция к активированию, а при гипокапнии, наоборот, к торможению процессов накопления гидрокарбоната в результате работы почек. Сокращение объема внеклеточной жидкости усиливает его реабсорбцию в почечных канальцах, а увеличение объема сопровождается противоположным эффектом. Альдостерон стимулирует почечную секрецию протонов. В этом смысле гиперальдостеронизм вызывает метаболический алкалоз, тогда как гипоальдостеронизм — ацидоз. В экспериментах на животных было показано, что реабсорбция гидрокарбоната в почках находится в обратной зависимости от запасов калия в организме. У человека эта зависимость менее четкая, однако выраженный дефицит калия в тканях связан с усиленной реабсорбцией гидрокарбоната и метаболическим алкалозом.
Респираторная система реагирует на изменения рН крови почти мгновенно. Ацидоз стимулирует, а алкалоз угнетает легочную вентиляцию. Дыхательный центр, локализованный в продолговатом мозге, вероятно, реагирует на среднюю величину рН в крови и спинномозговой жидкости.
Определение кислотно-основного равновесия. На практике нарушения кислотно-основного равновесия классифицируют на основании их измерений в системе гидрокарбонат—угольная кислота (основная буферная система внеклеточной жидкости). Поскольку внутри- и внеклеточная буферные системы функционально связаны между собой, измерение только концентрации гидрокарбоната в плазме позволяет получить информацию об общей буферной системе организма. Взаимосвязь отдельных элементов гидрокарбонатной системы обычно описывают уравнением Гендерсона—Гассельбаха:
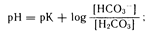
где рК угольной кислоты составляет 6,1. Величина [Н2СОз] рассчитывается как произведение a•Рсo2, где a—коэффициент растворимости двуокиси углерода в жидких средах организма, равный 0,031 ммоль/л на 1 мм рт. ст. парциального давления двуокиси углерода. При нормальном Рсо2 (т. е. 40 мм рт. ст.) расчетная величина [Н2СО3] будет составлять 40•0,031=1,2 ммоль/л.
Ацидозом называют нарушение, при котором в жидких средах организма проявляется тенденция к накоплению кислоты или удалению щелочи. Алкалоз—любое нарушение, связанное с-тенденцией к уменьшению содержания в жидких средах организма или накоплению в них оснований. Поскольку компенсаторные механизмы могут свести до минимума или совсем предотвратить изменение концентрации водородных ионов в плазме, некоторые авторы предпочитают использовать термины «ацидемия» и «алкалемия» для описания состояний, при которых изменения рН плазмы незначительны. К дыхательным относят нарушения, при которых основной сдвиг касается концентрации двуокиси углерода (угольная кислота). Как можно видеть из уравнения Гендерсона—Гассельбаха, уменьшение ее концентрации вызывает алкалемию, а повышение — ацидемию. К метаболическим нарушениям относят состояния, при которых основные изменения происходят в концентрации гидрокарбоната. В связи с тем что в уравнении Гендерсона—Гассельбаха концентрация гидрокарбоната в буферном отношении соль/кислота вынесена в числитель, то увеличение концентрации гидрокарбоната приведет к алкалемии, а уменьшение — к ацидемии.
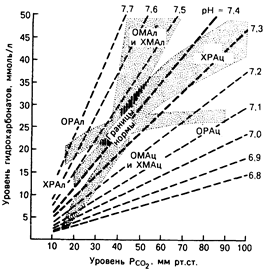
Рис. 42.1. Номограмма у здорового человека при неосложненном дыхательном или метаболическом нарушении кислотно-основного равновесия. Доверительные интервалы значений составляют ±2SD при компенсаторной реакции на первичное нарушение v здорового или больного. ОМАц и омал — соответственно острый метаболический ацидоз и алкалоз, ХМАц и ХМАл – соответственно хронический метаболический ацидоз и алкалоз, ОРАц и ОРАл — соответственно острый респираторный ацидоз и алкалоз, ХРАц и ХРАл — соответственно хронический респираторный ацидоз и алкалоз. лоз.
Основную проблему в оценке нарушений кислотно-основного равновесия представляют компенсаторные реакции со стороны легких и почек. Первоначальное изменение концентрации двуокиси углерода вызывает компенсаторную реакцию почек, в результате которой в том же направлении изменяется концентрация гидрокарбоната плазмы. И, наоборот, первичное изменение концентрации гидрокарбоната в плазме вызывает компенсаторное изменение концентрации угольной кислоты. Например, у больного с хронической дыхательной недостаточностью показатели кислотно-основного равновесия следующие: рсо2 = 70 мм рт. ст., [НСО3–]=31 ммоль/л; рН = 7,25. Клиницисту следует знать, обусловлено ли увеличение концентрации гидрокарбоната в плазме только реакцией почек на первичную гиперкапнию или же на этот процесс влияют метаболические нарушения кислотно-основного равновесия. Никакие расчеты и предп
