Кандидозный проктит проявляется жжением и дискомфортом в области прямой кишки.
Поражения центральной нервной системы при ВИЧ-инфекции могут быть распространенными (диффузными) или локальными. Неврологические расстройства подразделяют на очаговый, или диффузный энцефалит, менингит, ретинопатию, черепную нейропатию, миелопатию.
Результаты исследования и обсуждение
Существенное влияние на течение основного и сопутствующих заболеваний имеют функциональные нарушение кардиального жома в виде недостаточности смыкания розетки кардии у 150 обследованных больных и у 25 – в виде косвенных признаков грыжи пищеводного отверстия диафрагмы. Указанные изменения значительно влияют на качество жизни больных. Доказательствами являются отсутствие аппетита, боли при глотании, загрудинные боли, выраженная изжога. Иллюстрацией дискомфорта за счет патологии пищевода (в частности ГЭРБ) является снижение массы тела у 132 ВИЧ-инфицированных больных. Из них у 69 больных снижение веса составило более 10%, вплоть до кахексии.
У обследованных ВИЧ-инфицированных больных на поздних стадиях пристального внимания требуют патологические изменения слизистой оболочки и функциональные нарушения желудка и ДПК. При эндоскопическом исследовании слизистой оболочки желудка и ДПК у ВИЧ-инфицированных больных установлена следующая визуальная картина изменений, представленная на рис. 5.
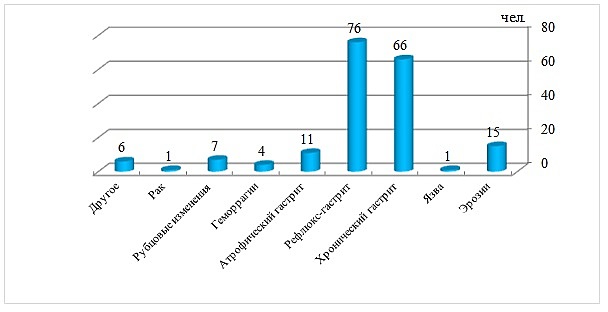
Рис. 5. Патология желудка у ВИЧ-инфицированных больных
При эндоскопическом осмотре 204 обследованных патологию желудка удалось установить у 187 ВИЧ-инфицированных больных. Из этой группы согласно Сиднейской классификации у 40,6% установлены эндоскопические признаки рефлюкс-гастрита и у 35% – признаки хронического воспаления. У 2 ВИЧ-инфицированных больных IV стадии выявлена саркома Капоши и только у 1 больного установлен диагноз рака желудка с морфологической верификацией. По половому составу больные распределились следующим образом: мужчин / женщин (3:1). Возрастная группа от 20 до 50 лет – 182 чел. и только 5 чел. были старше 50 лет по сравнению с обычной популяцией, где пик выявления патологии желудка приходится на возраст старше 50 лет. Представленные данные указывают, что патология желудка у обследованных больных имеет тенденцию к омоложению за счет снижения иммунитета, сопутствующей патологии пищевода, печени, функциональных расстройств верхних отделов пищеварительного тракта; на фоне неврологических расстройств, а также характеризуется наличием значительного процента хронических воспалительных изменений.
Патология ДПК при эндоскопическом осмотре установлена у 190 ВИЧ-инфицированных больных из всей группы обследованных (рис. 6). У этих больных также преобладали хронические воспалительные процессы слизистой оболочки – 64,2%. И только у 5% имелись постъязвенные рубцовые изменения.
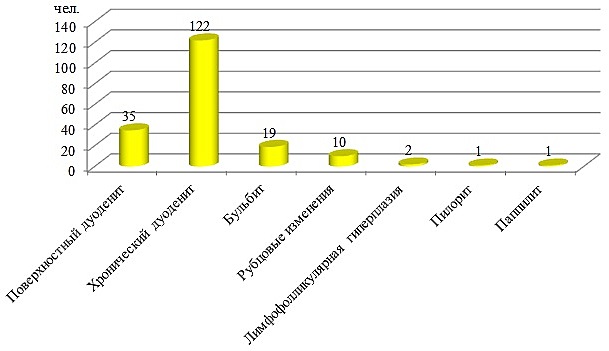
Рис. 6.Патология ДПК у ВИЧ-инфицированных больных
По нашему мнению, хроническому характеру патологических изменений ДПК способствовало наличие у ВИЧ-инфицированных больных патологии печени в виде вирусного гепатита и длительно существующего дуоденогастрального рефлюкса (ДГР). Следствием ДГР является развитие морфологических изменений слизистой оболочки желудка и ДПК. Чаще всего страдает антральный отдел желудка. Практически всегда ДГР сопутствует заболеваниям печени, билиарной системы и у больных Hp-ассоциированным гастритом. Патология желудка и ДПК, учитывая анатомо-физиологическую взаимосвязь с гепатобилиарной системой, носит синотропный характер. То есть наличие воспалительного процесса в печени и желчевыводящих путях способствует развитию патологии ЖКТ, и наоборот. Патология печени выявлена более чем у 90% обследованных больных. Из этой группы 182 (89,2%) чел. имели тяжелую патологию печени в виде хронического гепатита С, у более 4% больных установлен цирроз печени вследствие алкоголизма и присоединившегося вирусного гепатита. Стоит отметить также молодой возраст данной группы больных: с вирусным гепатитом С (ВГС) – 182 больных в возрасте от 20 до 40 лет; с циррозом – 10 больных в возрасте до 40 лет.
Заметное влияние на течение оппортунистических заболеваний пищеварительного тракта имеют психогенные факторы. Так, нервно-психические расстройства усиливают проявление личностной и реактивной тревоги, депрессии, ипохондрии, а также признаки вегетативной дистонии (Рыкова С.М., Погромов А.П., Дюкова Г.М., 2003). Литературные данные и собственные наблюдения показывают, что патология верхних отделов ЖКТ встречается чаще среди людей с теми или иными психическими отклонениями, возможно, в связи с искаженным восприятием ими симптомов болезни (Avidan B., Sonnenberg A., Giblovich H., Sontag S., 2001).
Нарушение неврологического статуса ВИЧ-инфицированных больных выявлено у 79 (39%) больных из 204 анализируемых. Из них 55 (69,6%) больных страдали токсической энцефалопатией: 39 мужчин и 16 женщин, что указывает на то, что лица мужского пола подвержены токсической энцефалопатии в 2 раза чаще. В то же время этому заболеванию чаще подвержен самый молодой контингент от 20 до 40 лет.
Опыт проведенных исследований показывает, что для успешного лечения ВИЧ-инфицированных больных и предотвращения рецидивов сопутствующих заболеваний необходимо учитывать факторы, предопределяющие течение, знать методы диагностики и возможности использования медикаментозных препаратов различного механизма действия в лечении данных заболеваний, а также вести индивидуальную работу с каждым больным. Существенное значение имеет отношение больного к необходимости детального обследования, его мотивация, эмоциональный настрой, понимание сути и значения выполняемой процедуры. Собеседование врача с больным о необходимости и важности проведения инвазивного метода дает положительный результат, особенно с применением психологических тестов. Тест САН позволяет максимально быстро оценить общее психологическое состояние пациента. Тест Кеттелла отражает модель индивидуально-психологических черт и при наложении на единую модель раскрывает своеобразие конкретной личности. На практике тест Кеттелла дает возможность прогнозировать свойственное поведение в определенных жизненных ситуациях, в том числе и во время проведения эндоскопического исследования. В результате больной практически всегда соглашается не только на первичное диагностическое исследование, но и на последующие лечебные и контрольные процедуры. Работа должна быть индивидуальной, т.е. учитывать конкретные обстоятельства, которые могут помешать пациенту следовать назначениям врача.
Таким образом, у ВИЧ-инфицированных больных с сопутствующей патологией пищеварительного тракта возникает больше проблем, связанных с лечением, так как увеличивается количество принимаемых лекарственных препаратов, что повышает опасность неблагоприятного их взаимодействия, возрастает количество нежелательных реакций. Все это требует своевременной диагностики патологии ЖКТ и гепатобилиарной системы, на основании результатов которой назначается взвешенная и эффективная терапия указанной патологии. В то же время проводимая ВААРТ у больных ВИЧ-инфекцией в сочетании с ТБ и вирусными гепатитами, по мнению ряда авторов (Алексеева Л.П., 2008; Werneck-Silva A., Prado I.,2009), является целесообразной, и относительно безопасной.
На основании анализа результатов эндоскопического исследования пищевода можно сделать заключение, что патология верхних отделов ЖКТ у больных на поздних стадиях ВИЧ-инфекции с туберкулезом легких составляет около 98%. Поэтому эндоскопическое исследование как единственный объективный метод с использованием всех дополнительных методик становится наиболее информативным. Включение эндоскопических методов диагностики в план обследования больного при поступлении в клинику независимо от наличия или отсутствия жалоб у больного является обоснованным. Врач-эндоскопист обязан во время эндоскопического исследования с учетом состояния больного выполнить максимум возможных дополнительных манипуляций (биопсия, браш-биопсия, хромоскопия, осмотр в режиме NBI и др.).
При анализе эндоскопическая картина тотального грибкового поражения пищевода с сужением просвета не всегда подходила под классическое описание классификации KODSI. Поэтому в своей работе выделили три степени сужения просвета (рис. 4).
а – сужение I степени(1/4 просвета)  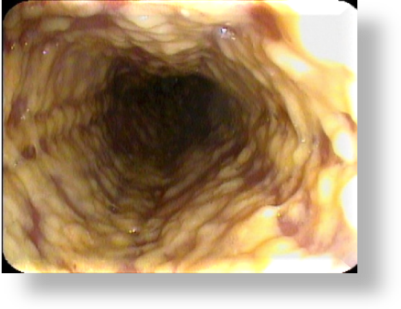 | б – сужение II степени(1/3 просвета)  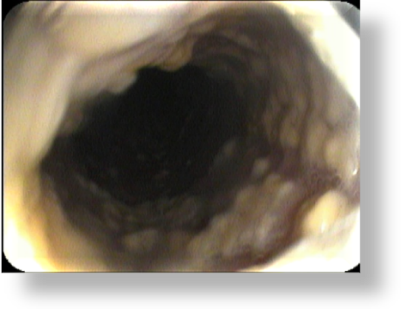 | в – сужение III степени(1/2 просвета)  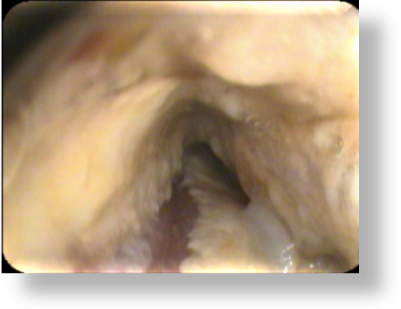 |
Рис.4. Степень сужения пищевода грибковым процессом
Диагностика и дифференциальная диагностика грибкового поражения пищевода довольно сложна, поскольку она представлена, по существу, одними клиническими проявлениями, отличающимися в основном лишь по степени их выраженности. Для кандидозного эзофагита характерно (не обязательно) сочетание с поражением полости рта, чаще в виде молочницы, отмечаются боли при глотании, дисфагия разной степени выраженности. Загрудинные боли, не связанные с глотанием, особенно выраженные, встречаются довольно редко. Эндоскопическая картина в основном зависит от продолжительности поражения заболеванием и степени иммунодепрессии. В запущенных случаях могут развиваться псевдомембранозные поражения, приводящие к снижению проходимости пищевода. Обычно кандидозный эзофагит хорошо поддается специфической терапии, однако, у обследуемой группы больных наблюдалась задержка нормализации эндоскопической картины.
Оценка эффективности лечения пациентов с микозами обычно представляет значительные трудности для клинициста и требует постоянного эндоскопического контроля лечения. Выполненное нами контрольное эндоскопическое исследование больных с грибковым поражением пищевода показало неадекватность антифунгальной терапии в 9% случаев, что потребовало дополнительной коррекции схемы лечения. Поэтому эндоскопический контроль проводимой терапии целесообразно выполнять не реже 1 раза в две недели.
Лечение поражений желудочно-кишечного тракта проводится следующими средствами:
· кандидозный стоматит — нистатин по 400 тыс. ЕД 4-6 раз в день в течение 7-10 дней, кетокеназол по 200-400 мг в течение 2-7-10 дней;
· кандидозный эзофагит — амфотерицин В по 0,3-0,6 мг/кг внутривенно в течение 7-10 дней или кетокеназол по 400 мг 2 раза в день, длительно;
· Цитомегаловирусная инфекция (стоматит, эзофагит, колит) — ганцикловир по 5 мг/кг 2 раза в день внутривенно на протяжении 3 недель, затем по 5-7 мг/кг в день 5 дней в неделю длительно;
· герпетическая инфекция (гингивиостоматит, проктоколит) — ацикловир по 5-10 мг/кг 3 раза в день внутривенно, затем подкожно и 1-3%-ная оксолиновая мазь местно 2-3 раза в день;
· атипичный микобактериоз (гастроэнтерит) — изониазид по 300 мг в сутки длительно; этамбутол по 15-25 мг/кг в сутки, длительно;
· криптоспоридиоз — спирамицин по 1 г в сутки в 3 приема в течение 5-14 дней;
· изоспороз— метронидазол по 2 г в сутки в течение 30 дней и по 1 г в сутки на протяжении 100 дней, бисептол по 480 мг в течение 4-10 дней, затем по 240 мг в течение 2-28 дней.
Литература.
1.ЭНДОСКОПИЧЕСКАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ВЕРХНИХ ОТДЕЛОВ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА У БОЛЬНЫХ НА ПОЗДНИХ СТАДИЯХ ВИЧ-ИНФЕКЦИИ С АКТИВНОЙ ФОРМОЙ ТУБЕРКУЛЕЗА ЛЕГКИХ . Алексеева Л.П., 2008
