Глава xi. симптомокомплекс повышения внутричерепного давления
Повышение внутричерепного давления возникает чаще всего при опухолях головного мозга, при травме его (чаще закрытой), при хронической водянке, при абсцессах, реже при энцефалитах и менингитах и еще реже — при сосудистых поражениях головного мозга.
Гипертензия может быть обусловлена увеличением массы внутричерепного содержимого (например, за счет опухоли, гематомы и пр.), затруднением венозного оттока из черепа, повышенной секрецией цереброспинальной жидкости, отеком или набуханием мозга и, особенно, при блокаде ликворопроводящих путей, вызывающих перенаполнение жидкостью желудочковой системы. Обычно эта гипертензия вызывается сочетанием нескольких из этих факторов, причем последние могут провоцировать один другого. Так, например, затруднение венозного оттока может обусловливать повышенную секрецию хориоидными железами цереброспинальной жидкости, отек мозга и т.д.
В триаду основных симптомов повышения внутричерепного давления (внутричерепной гипертензии) входят: 1) головные боли, 2) рвота и 3) застойные соски зрительных нервов.
Головные боли, при этом отличаются некоторыми особенностями, но ни одна из них не является, однако, во всех случаях обязательной. Типичную черту представляет наибольшая степень их по утрам, после пробуждения или непосредственно перед ним. Еще более характерно, что на высоте головных болей нередко возникает рвота.
Рвота, как и головная боль, чаще отмечается по утрам. Одно время считалось, что «мозговая» рвота (при повышении внутричерепного давления) не связана с приемом пищи и ей будто бы не предшествует (как при желудочных заболеваниях) тошнота. Это не так: тошнота и здесь нередко возникает перед рвотой; иногда наблюдается только тошнота без последующей рвоты; возможно также возникновение названных диспептических расстройств и в зависимости от приема пищи. Самой достоверной и постоянной является связь тошноты и рвоты с нарастанием интенсивности головной боли.
Возникновение, часто внезапное, головной боли и рвоты, особенно в сочетании с головокружением, при быстрой перемене положения тела, особенно головы, может иметь и топодиагностическое значение (например, при расположении опухоли в задней черепной ямке, особенно — в четвертом желудочке).
Застойные соски зрительных нервов — объективный и весьма доказательный симптом внутричерепной гипертензии. В отличие от нормы (рис. 79) сосок зрительного нерва в случае застоя (рис. 80) увеличен по площади и в объеме; он выстоит в стекловидное тело, имеет серовато-розовый цвет; артерии соска сужены, вены резко расширены и извиты; последние как бы прерываются на крае соска (перегибаются здесь и под выпуклостью диска «исчезают»). Имеется отек по краю соска. Возможны при дальнейшем развитии застойных явлений кровоизлияния. Больные в определенной фазе повышения внутричерепного давления могут жаловаться на временные, приступами, «затуманивания» зрения («я вижу сквозь сетку», «как при дожде», «застилает глаза», и т.п.). В дальнейшем начинается стойкое снижение остроты зрения, на глазном дне — вторичная (после застоя) атрофия зрительных нервов.
Достаточно доказательными являются также изменения на рентгенограммах. Не касаясь здесь местных, очаговых изменений костей черепа, имеющих, конечно, большое значение для топической диагностики, главным образом при опухолях головного мозга, остановимся лишь на изменениях, зависящих от общего повышения внутричерепного давления. Они наиболее значительны при внутренней, окклюзионной водянке, возникающей чаще всего при процессах (опухоли, арахноидит) в задней черепной ямке (рис. 81).
У взрослых характерны изменения турецкого седла — остеопороз в начале, вплоть до полного разрушения стенок его — при далеко зашедшем процессе. Венозный стаз, характерный для повышения внутричерепного давления, проявляется на рентгенограмме «усилением сосудистого рисунка», расширением диплоэтических вен. Усиление «пальцевидных вдавлений» (impressiones digitatae) обычно у взрослых не возникает, равно как и расхождение швов черепа, что типично при гипертензии у детей. В последнем случае при постукивании по черепу возникает «звук разбитого горшка».
Изменения психики также являются довольно частым симптомом повышения внутричерепного давления. Наиболее характерными являются здесь те или иные степени нарушения сознания, начиная с некоторой заторможенности, оглушения и кончая сопорозным, даже коматозным состоянием или психомоторным возбуждением.
Рис. 79. Глазное дно в норме.
Рис. 80. Застойный сосок зрительного нерва.
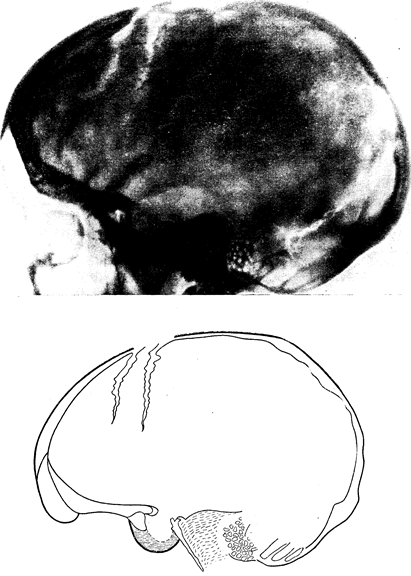
Рис. 81. Краниограмма 15-летнего больного арахноидитом задней черепной ямки.
Видны признаки повышения внутричерепного давления: расхождение коронарного шва, углубление пальцевых вдавлений, изменения турецкого седла (углубление его полости, разрушение спинки, смытость контуров дна).
Головокружение относится к довольно частым симптомам повышения внутричерепного давления. Происхождение его в этом случае может зависеть от застойного состояния эндолимфы или венозного стаза во внутреннем ухе — по аналогии с застойными сосками зрительных нервов. Реже при внутричерепной гипертензии развиваются двухсторонние нарушения слуха и обоняния.
Эпилептические припадки чаще являются местными, очаговыми симптомами. Таковыми являются двигательные и «чувствительные» фокальные джексоновские припадки, своеобразные «оперкулярные» судороги, приступы «уже виденного», диэнцефальные приступы и другие (см. главу о коре головного мозга). Однако общие судорожные «большие» припадки могут быть и общемозговым симптомом, в частности, при повышении внутричерепного давления. В последнем случае этот симптом — нечастое явление.
Изменения цереброспинальной жидкости при внутричерепной гипертензии прежде всего относятся к изменениям ее давления. О нормальных цифрах ликворного давления при люмбальной пункции в лежачем и сидячем положении исследуемого говорилось в предыдущей главе. В случаях повышения внутричерепного давления, при условии ненарушенных коммуникаций желудочковой системы и наружного субарахноидального пространства, давление жидкости повышено, иногда весьма значительно.
Иное положение создается при окклюзии, закрытой внутренней водянке, которая возникает в случае вклинивания продолговатого мозга и миндалины мозжечка в большую затылочную дыру, при блокаде 4-го или 3-го желудочка, сильвиева водопровода и т. n. Тогда давление цереброспинальной жидкости в системе желудочков, разобщенной с наружным субарахноидальным пространством, повышено и часто весьма значительно (что может быть обнаружено при вентрикулопункции). Давление же ее при люмбальной пункции, естественно, не только не повышено, но часто и понижено. Пункция при этом, чаще всего при продуктивных процессах в задней черепной ямке, опасна и противопоказана (см. предыдущую главу).
Поражения черепномозговых нервов чаще являются местными, очаговыми симптомами. Однако они могут быть проявлением и повышения внутричерепного давления. В этом отношении типичны застойные соски зрительных нервов, «застойные» головокружения и нарушения слуха и обоняния (см. выше).
Поражения других черепных нервов более типичны для местного, очагового поражения. Все же иногда, особенно в далеко зашедших случаях, при крайних степенях внутричерепной гипертензии, возможно понижение корнеальных рефлексов (n. V) и поражение отводящих нервов (n. VI), проводимость которых нарушается сравнительно легко, в результате придавливания их к основанию черепа. Эти нарушения иннервации названных черепных нервов при гипертензии обычно двухсторонние. Одностороннее поражение их и поражение других черепных нервов, кроме названных (nn. V, VI, VIII, II, I), скорее говорят о местном, очаговом на них воздействии. Нарушения функций черепных нервов наблюдаются также в результате «вклинивания» в большую затылочную дыру, щель Биша, дыру мозжечкового намета. Такие «вклинивания» мозга — не редкость при внутричерепной гипертензии.
Изменения пульса и дыхания являются обычно проявлением далеко зашедшего процесса гипертензии, его терминального периода, проявляясь обычно как симптом «вклинивания» в результате тяжелого отека или набухания мозга. Поэтому значение этих расстройств для ранней диагностики сомнительно.
Глава XII.ПЕРИФЕРИЧЕСКАЯ НЕРВНАЯ СИСТЕМА, ЕЕ ПОРАЖЕНИЯ
ОБЩАЯ СИМПТОМАТОЛОГИЯ
К периферической «анимальной» нервной системе относятся корешки и ганглии черепномозговых нервов, задние и передние корешки спинного мозга, межпозвоночные спинальные ганглии, спинномозговые нервы, их сплетения и черепномозговые нервы (не считая периферических висцеральных нервных элементов).
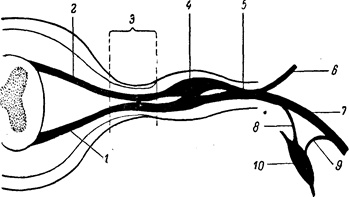
Рис. 82. Схема корешкового нерва.
1 — передний корешок (radkulus anterior); 2 — задний корешок (radiculus posterior); 3 — корешковый нерв; 4 — межпозвоночный ганглий; 5 — спинальный нерв (funiculus); 6 — ramus posterior; 7 — ramus anterior; 8 — ramus communicans albus; 9 — ramus communicans griseus; 10 — ганглий симпачического пограничного ствола.
Формирование периферического нерва происходит следующим образом (рис. 82). Задние и передние корешки (7, 2), сближаясь, образуют на протяжении до межпозвоночного ганглия так называемый корешковый нерв (3); после ганглия {4} следует спинальный нерв (5), или канатик (funiculus). Выходя из межпозвоночного канала, спинальные нервы делятся на задние ветви (6), иннервирующие затылочные и спинные мышцы, а также кожу задней поверхности шеи и спины, и передние (7), более мощные, иннервирующие мышцы и кожу вентральных отделов туловища и конечностей. Передние ветви грудных сегментов образуют межреберные нервы; ветви шейных, поясничных и крестцовых сегментов вступают в определенные соединения, образуя пучки (fasciculi) сплетений: шейного, плечевого, поясничного, крестцового. От пучков сплетений отходят уже периферические нервные стволы (trunci) или периферические нервы.
Периферические спинномозговые нервы являются в большинстве своем смешанными; они составляются из двигательных волокон передних корешков (аксонов клеток передних рогов), чувствительных волокон (дендритов клеток межпозвоночных узлов) и вазомоторно-секреторно-трофических волокон (симпатических и парасимпатических) от соответствующих клеток серого вещества спинного мозга и ганглиев симпатического пограничного ствола.
Поэтому симптомокомплекс поражения нерва складывается из двигательных, чувствительных и вазомоторно-секреторно-трофических расстройств.
Двигательные расстройства, естественно, носят характер периферического паралича или пареза с присущими им атонией, атрофией мышц и реакцией перерождения. Распространение параличей зависит от уровня повреждения нерва: при наиболее проксимальном его поражении выпадают функции всех иннервируемых им мышц; при более дистальном поражении мышцы, получающие двигательную иннервацию от ветвей нерва, отходящих выше места поражения, свою функцию сохраняют. Знание уровней ветвления нерва определяет возможность топической диагностики высоты поражения его.
Ограничение движений, обусловленное повреждениями мышц, сухожилий и суставов, может иногда создавать ложное впечатление поражения нерва. В равной мере иногда резкие боли могут вызывать длительную фиксацию, недеятельность, а позднее и стойкую контрактуру конечности.
В таких случаях правильная диагностика обеспечивается тщательным анализом имеющихся двигательных расстройств. Необходимо исключить зависимость их от тугоподвижности суставов, укорочения сухожилий, стягивающих рубцов. Существенным является и контроль имеющихся чувствительных расстройств, а также исследование электровозбудимости.
Важным является установление комбинации поражения отдельных мышц и соответствие ее тем сочетаниям, которые характерны для поражения того или иного нерва на данном уровне; решающим в последнем случае является наличие чувствительных расстройств в типичных для данного нерва зонах.
Детальное исследование отдельных движений (схема иннервации отдельных основных мышц представлена на стр. 50) необходимо еще и потому, что движение мышц с сопряженной функцией может диссимулировать повреждение нерва.
Так, например, мы знаем, что сгибание в локтевом суставе является функцией и m. bicipitis (n. musculo-cutaneus) и т. brachio-radialis (п. radialis). Поэтому при поражении n. musculo-cutanei сгибание может быть сохранено, однако не в положении пронации, а только в положении супинации или среднем (m. brachio-radialis).
Ладонное сгибание кисти при поражении локтевого нерва может быть сравнительно неплохо компенсировано функцией срединного, и наоборот; но при поражении локтевого нерва кисть, сгибаясь, слегка отводится в радиальную сторону (действие сохраненного m. flexoris carpi radialis — n. medianus), a при поражении срединного — в ульнарную (действие m. flexoris carpi ulnaris — n. ulnaris).
Необходимо также помнить, что при одиночном поражении нерва иногда создается впечатление о частичном поражении и другого. Так, при «свисающей» кисти (паралич лучевого нерва) из-за механических причин весьма затруднено разведение и сведение пальцев, что может быть принято за ослабление функции локтевого нерва.
Иногда не так легко дифференцировать расстройства, возникающие при комбинированном поражении нескольких нервных стволов, от симптомов ишемического паралича, возникающего в результате длительного наложения жгута, перевязки крупных артерий и т.д. Характерным в последнем случае является полиневритический дистальный тип двигательных и чувствительных расстройств, не дифференцированных по отдельным нервам, с обилием вазомоторно-секреторно-трофических расстройств и отсутствие пульса в случае перевязки или закупорки артерии.
Практически важно уметь распознавать повреждения основных нервных стволов и в случае, если на верхнюю конечность наложена глухая гипсовая повязка. Исследования остающихся обычно свободными от гипса пальцев достаточно, чтобы судить о функции основных нервов конечности. Отведение большого пальца и разгибание основных фаланг остальных характеризует сохранность функции лучевого нерва; сгибание концевой фаланги мизинца с нормальной поверхностной и проприоцептивной (суставно-мышечной) чувствительностью в нем — локтевого; сгибание концевой фаланги указательного пальца и нормальная поверхностная и проприоцептивная чувствительность в ней указывают на сохранность функции срединного нерва.
Рефлекторные расстройства сопровождают поражения тех нервов, которые входят в состав рефлекторной дуги данного рефлекса. Так, при поражении кожно-мыщечного нерва угасает сгибательно-локтевой рефлекс, при высоком Поражении лучевого — разгибательно-локтевой. В сложной рефлекторной реакции карпо-радиального рефлекса принимает участие несколько нервов. При поражении одного из них выпадает частично лишь один соответствующий компонент рефлекса; например при повреждении лучевого нерва — сокращение m. brachio-radialis.
Изменения электровозбудимости в диагностике поражения периферических нервов имеют большое значение. Во-первых, они помогают дифференцировать ненейрогенные атрофии мышц от дегенеративной атрофии при повреждении нервов (глава II). Во-вторых, они могут указывать на степень повреждения нерва; нормальная электровозбудимость или наличие лишь частичной реакции перерождения — на неполное нарушение проводимости нерва, хотя бы клинически и определялось полное выпадение его функций. Следует только учесть, что полная картина реакции перерождения развивается обычно лишь к концу 2-й недели после повреждения нерва или даже несколько позже.
Переход реакции перерождения в полную утрату электровозбудимости указывает на наступивший цирроз мышцы. Большое значение имеет исследование электропроводимости обнаженного нерва при операциях на нем. Более чувствительным является метод хронаксиметрии (глава II).
Чувствительные расстройства при поражениях нервов могут проявляться в виде симптомов раздражения, выпадения или сочетания тех и других. К числу весьма частых явлений относятся боли. Однако в этом отношении отдельные нервы достаточно индивидуальны.
При поражении ряда нервных стволов отчетливых болей не возникает, а отмечаются лишь парестезии (лучевой нерв, кожные нервы предплечья, бедра и др.); другие же нервы, наоборот, выделяются частотой и интенсивностью болей (срединный, большеберцовый) при их поражении.
Отмечено, что ранения нерва с полным анатомическим перерывом вызывают менее интенсивные боли, чем повреждения частичные, что, однако, не является правилом. Боли ощущаются как по ходу нервного ствола, так и в зоне кожной иннервации его. Возможны как «спонтанные», так и реактивные боли (при давлении, растяжении).
Пальпаторное исследование нерва при ранении его может иметь известное диагностическое значение. Если при давлении в области рубца или выше возникает боль, проецирующаяся в дистальном направлении, в зону иннервации, а ниже нерв безболезнен, то можно предположить полное нарушение проводимости чувствительных волокон нерва; если же боль весьма интенсивна и возникает не только при давлении, но и при легком постукивании пальцем по рубцу (Д.Г. Гольдберг), то можно предположить наличие невромы центральной культи нерва. Наличие болезненности при давлении на нерв ниже места повреждения в ранние сроки после ранения может указывать на сохранность проводимости по крайней мере части чувствительных волокон; появление же этой болезненности в более поздние сроки, после длительного периода отсутствия ее, может расцениваться как один из признаков происходящей регенерации.
Совершенно особую и характерную именно для ранений нервов клиническую форму представляет собой так называемая каузалгия (синдром Пирогова — Вейр-Митчела). Она наблюдается обычно при ранениях срединного нерва (или первичного нижнего и вторичного внутреннего пучка плечевого сплетения) и большеберцового нерва (а также его волокон в стволе седалищного нерва). Каузалгия чаще встречается при частичном повреждении нерва, чем при полном анатомическом его перерыве.
Следует указать, что при каузалгии мучительная, жгучая боль и ощущение сухости, вначале сосредоточивающиеся в зоне чувствительной иннервации одного нерва, постепенно распространяются на всю пораженную конечность, затем на здоровую, на остальные конечности, на другие участки тела. Это требует уже увлажнения не только больной руки или ноги, но и здоровых конечностей, лба и т.д. Возникают резко выраженные синестезиалгии: любое раздражение, наносимое на здоровые участки тела, вызывает мучительное усиление болей в пораженной конечности; то же явление возникает не только при прикосновении к больному, но и при ярком свете, шуме, стуке, легком сотрясении постели больного, обращении к нему, волнении («реперкуссия»). Больные стремятся к изоляции, требуют темноты, покоя, закрываются с головой одеялом, становятся нелюдимыми, угрюмыми, раздражительными и подавленными.
В зоне чувствительной иннервации нерва (и более диффузно) при исследовании отмечается резко выраженная гиперпатия. При каузалгии вследствие поражения срединного нерва кисть и пальцы фиксируются в своеобразном, иногда весьма причудливом положении. Типично раннее возникновение резко выраженных трофических расстройств, атрофии кожи пальцев, изменений ногтей, гипертрихоза, остеопороза. Каузалгия возникает в результате вовлечения в процесс симпатических и таламо-кортикальных приборов.
При полном перерыве проводимости чувствительных волокон наблюдаются анестезии на участках кожи, соответствующих иннервации данного нерва. Следует принять во внимание, что эти зоны, особенно в отношении болевой чувствительности, нередко бывают значительно меньшими, чем это указано на общепринятых схемах. Отмеченные особенности объясняются тем, что известные участки кожи иннервируются не автономно одним нервом, а нередко также и соседними. Эти «перекрытия» подвержены большим индивидуальным колебаниям. В качестве примера укажем, что при полном перерыве проводимости лучевого нерва территория чувствительных расстройств на кисти может быть ограничена областью «анатомической табакерки», а иногда и вовсе отсутствовать вследствие «перекрытия» иннервацией других нервов — кожно-мышечного, срединного и локтевого.
При полном нарушении проводимости чувствительных волокон возникают анестезии; при раздражении нерва — гиперестезии. Из качественных же изменений чувствительности чаще всего наблюдаются гиперпатии, наиболее типичные для определенных фаз регенерации нерва, в некоторых случаях частичного нарушения проводимости его и особенно при каузалгии.
В отношении расстройств суставно-мышечного чувства следует иметь в виду, что оно при одиночном ранении нерва нарушается только в тех пальцах, которые автономно иннервированы этим нервом (см. ниже).
Вазомоторные, секреторные и трофические расстройства являются частыми симптомами при поражении одних нервов (срединного, большеберцового) и редки при повреждении других (лучевого, малоберцового и др.). Сосудистые расстройства выражаются цианозом, реже (при раздражении нерва) гиперемией; при этом наступают соответствующие изменения кожной температуры. Из секреторных расстройств следует отметить ан-гидроз или гипергидроз. Зоны вазомоторных и секреторных расстройств только более или менее совпадают с зонами нарушений чувствительности. Из трофических расстройств, кроме обычной для паралича атрофии мышц, наблюдаются атрофия кожи, иногда гиперкератоз, гипертрихоз, потеря блеска, сухость, ис-черченность и ломкость ногтей, остеопороз костей, трофические язвы. Особенно выраженными бывают трофические расстройства, если ранения нервов сочетаются с одновременным повреждением сосудов.
Из осложнений, развивающихся иногда после ранений нервов, следует, кроме каузалгии, упомянуть еще о рефлекторных, параличах и контрактурах. Двигательные расстройства типа гипотонического пареза (чаще контрактуры) сосредоточиваются обычно в дистальном отделе конечностей, выходя по своему распространению за пределы области, иннервируемой поврежденным нервом; иногда наблюдается дрожание. Обычно присоединяются также того или иного характера чувствительные расстройства, также довольно диффузные. Типичны значительные секреторные, сосудистые и трофические расстройства. Наблюдается повышение сухожильных рефлексов и механической возбудимости мышц. В генезе этих рефлекторных («физиопатических») расстройств имеет также значение ирритация симпатических нервных приборов (С.Н. Давиденков).
ЧАСТНАЯ СИМПТОМАТОЛОГИЯ
