Дневный мальчик доставлен в отделение неотложной помощи в связи с легкой bruisability. 5 страница
А. Вскрыть пятно для получения крови для серологического исследования болезни Лайма [5%]
Б. Применяют согревающие мази местно на клеща и назначить разовую дозу азитромицина [5%]
C. Нанести вазелин и назначить доксициклин в течение 21 дня [1 7%)
Д. Раздавить клеща и назначить дозы доксициклина [6%]
Е. Прокол на теле клеща и назначать амоксициллин в течение 21 дня [3%)
F. Убрать клеща небольшим пинцетом и успокоить пациента [64%]
Объяснение:
| Профилактические критерии при болезни Лайма |
| - рост взрослых особей или нимф иксодовых клещей (черноногий клещ) - особи растут примерно 36 часов и растянуты жидкостью - профилактика не позже чес первые 72 часа до иссечения иксодового клеща - распространенность боррелиозной инфекции примерно ≥20% (например, участок Новой Англии) - противопоказаны доксициклины (напимер, до 8 лет, при беременности и лактации) |
Иксодовые клещи -эндемики северо-восточной части Соединенных Штатов и являются резервуаром для нескольких зоонозных инфекций, включая болезнь Лайма, анаплазмоз и бабезиоз. Передача происходит, когда эти организмы проходят ос помощью слюнных желез клеща прокусывают кожу пострадавших. Хотя анаплазмоз и бабезиоз обычно передается только после клещевой приставки, баргдофери находится в в кишечнике клеща и требует 48-72 часа от кормления до миграции с помощью слюнной железы. У пациентов с пятнами после укуса клеща на <36 часов крайне маловероятно, чтобы приобрести Болезнь лайма и не требуют антибактериальной профилактики. Клещи должны быть удалены с помощью пинцета как можно ближе к поверхности кожи, как это возможно. Окружающая эритема в месте укуса клеща пявляется из-за раздражения кожи, а не из-за передачи Бактерий, в смысле накожное распространение организмов (мигрирующая эритема).
(ВыборА ) кещи должны быть удалены, как только они были замечены, так как задержка может увеличить риск передачи бактерий.
(Вариант Б) Использовать горячих смесей на место прикрепления клеща уступает удалению пинцетом. Кроме того, хотя этот пациент не требуют терапию антибиотиками, макролидами (например, азитромицина) не используется в качестве первой линии профилактики или лечения.
(Выбор 'C и 0) Вазелин не является эффективной мерой для удаления клеща, и раздавив клеща может увеличить риск инфекции, выжымая выделения в рану. Хотя одна доза доксициклина является препаратом выбора для профилактики, этот пациент не нуждается в антибиотиках из-за пребывания клеща на бедре менее <36 часов.
(Выбор Е)Необходимо удалить клеща с кожи. Амоксициллин представляет собой эффективное лечение для болезни Лайма, но доксициклин является препаратом выбора для профилактики (который в этом пациента не требуется).
43)6-дневная девочка с момента рождения была в больнице с рождения из-за постоянной желтухи, несмотря на фототерапию. Она родилась в 39 недель беременности у 17-летней девушке. У матери беременность протекала нормально. В первый день жизни, у девочки развилась желтуха на лице, а в данный момент распространилась по всему телу. Она находилась на грудном вскармливании. В истории семьи отмечается анемия, требующая переливания крови у отца. Мать не имеет никаких медицинских проблем. Жизненные показатели новорожденного в норме. Физический осмотр выявил желтизну склер и генерализованную желтуху. Спленомегалия также присутствует. Результаты лабораторных исследований на 24 час жизни:
гемоглобин 15.7 г/дл, общий билирубин 10 мг/дл, и прямой билирубин 0,4 мг/дл.
Текущие результаты лабораторных исследований таковы:
Полный анализ крови
Лейкоциты 6000/л. фл
Гемоглобин 12.7 г/дл
Средний объем эритроцита 98 фл
Значения, корпускулярного гемоглобина 42 г/дл
концентрация тромбоцитов, 230,000/л.фл
ретикулоцитов 2.5%
Исследования функции печени:
Альбумин 4 г/дл
Общий билирубин 20 мг/дл
Прямой билирубин 0,4 мг/дл
Аспартатаминотрансфераза (эритроцитов указывала на наличие процесса) 22 ед/Л
Аланинаминотрансфераза (лабораторные анализы включают:*) 24 ед/Л гематологии
Группа крови А+
Сыворотки лактатдегидрогеназа 800 мг/дл
Проба кумбса Негативные
Мазок периферической крови новорожденного показывает сфероцитоз. Что является наиболее вероятной причиной в развитии анемии у данного пациента?
А.Несовместимость по системе АВО [7%)
Б. Аутоиммунный гемолиз [4%)
С. дефект Альфа-цепей глобина [1%)
Д. дефект бета-цепи глобина [1%)
Е. дефект мембраны эритроцита [84%)
Ф. дефицит эритроцитов гликолитических ферментов [3%)
Дефицит Фолатов г. [0%)
Объяснение:
| Наследственный сфероцитоз | |
| Эпидемиология | - аутосомно доминантная наследственность (≈75%) - склонность жителей северной Европы |
| Клиничсекие проявления | -гемолитическая анемия - желтушность - спленомегалия |
| Лабораторные показатели | - ↑средняя концентрация корпускулярного гемоглобина - сфероцитоз в мазке периферической крови - кумбс негативный тест - ↑ осмотическая резистентность эритроцитов при повышеной кислотности глицерин лизисного теста |
| Лечение | - переливание крови - спленэктомия |
| Осложнение | - желчекаменная болезнь - апластический кризис при парвавирусной инфекции |
Наследственный сфероцитоз является частой причиной гемолитической анемии у лиц северного европейского происхождения. Классическая Триада гемолитической анемии, желтухи и спленомегалии может проявиться в любой момент жизни, включая период новорожденности.
Диагноз подтверждается выявлением подкисленного глицерина из-за лизиса и эозин-5-малеимид обязательные тесты.
Хотя подсчет ретикулоцитов обычно дает высокие результаты при гемолитической анемии, у новорожденных может производиться соответствующие этапы эритропоэза в ответ на анемию, как видно в клинике у этого пациента. Таким образом, они предрасположены к тяжелой анемии и часто требуют переливания.
44. Ранее здоровая 4-летняя девочка пришла к доктору с кашлем. Две недели назад у нее появились заложенность носа и насморк, что самостоятельно прошли. Однако последнюю неделю она просыпается по ночам с сухим кашлем. Она также имеет ухудшение вязкие, "желто-зеленые" выделения из носа. Температура 37.2° с (99° F), пульс 90/мин, дыхание 15/мин. Пульсоксиметрия-это 99%. Обективно, ребенок активный , эпизодичный кашель. Густые, гнойные выделения из носаи не задней стенке ротоглотки. Носовые раковины красные и отечные. Верхнечелюстные пазухи умеренно болезненные. Легкие чистые на аускультации. Какой наиболее подходящий следующий шаг ведения данного пациента?
А. компьютерной томографии околоносовых пазух [5%]
Б. Интраназальные кортикостероиды [4%]
С. Наблюдение в течение 3 дней [8%]
Д. антигистаминные препаратами [4%]
Е. антибиотики [71%]
Ф. аспирация синус [3%]
Г. рентген околоносовых пазух [6%]
Объяснение:
Презентация этого пациента согласуется с острым бактериальным риносинуситом (ABRS). Тем не менее, различать вирусный и бактериальный синусит может быть сложно. Большинстве случаев из ринорея и заложенность носа из-за вирусной инфекции. Вирусное верхних дыхательных путей инфекции могут быть соблюдены с последующей (выбор в). Важно избегать чрезмерного и ненужные антибиотики из-за повышения устойчивости к антибиотикам. Однако, если симптомы сохраняются или ухудшаются, лечение бактериального гайморита следует начинать. ABRS это как правило, клинический диагноз.типичные характеристики приведены в таблице. Если у пациента развивается осложнений, таких как отек периорбитальной, видение аномалий, или изменения психического состояния, компьютерная томография (Выбор A) является визуализация модальность выбор в выявлении гнойных осложнений. Синус рентгеновских лучей (выбор G) менше чувствительной и не рекомендуется в диагностике синусита или его осложнений. Устные амоксициллин-клавулановая кислота является препаратом выбора для покрытия наиболее распространенные организмы, пневмококк и нетипируемых Haemophilus гриппа, интраназального кортикостероиды (Вариант B) может быть полезным в дополнительной терапии пациенты с историей аллергического ринита. Тем не менее, пероральные антигистаминные (выбор 0) не рекомендуется для лечения ОБРС. Микробиология исследования не нужны для детей с неосложненной ОБРС кто
улучшить, как ожидалось с антибиотиками. Если симптомы сохраняются или ухудшаются после 3-х дней антибиотики, культуры должны быть получены с помощью синусового аспирации (выбор F) для лучшей цели антибактериальная терапия.
Образовательная цель:
Вирусные инфекции верхних дыхательных путей являются наиболее распространенным фактором, предрасполагающим острой бактериальный риносинусит. Стойкие или ухудшение симптомов необходимо поднять заботу прогрессия к бактериальным синуситом. Неосложненный бактериальный риносинусит должно быть лечение с устным амоксициллина-клавулановой кислоты.
45. 5-летний мальчик доставлен к врачу с болями в левом ухе. У него был насморк
всю прошедшую неделю и субфебрилитет. 2 дня назад, он просквозиллевое ухо.Он плохо слышите на него, ребенок поворачивая голову вправо когда обращаются к нему. Мальчик получил все рекомендованные прививки и недавно поступил в детский сад.t-38. 1 С , артериальное давление 110/60 мм РТ. ст., и пульс 110/Мин.. Обективно, выбухание и покраснение левой барабанной перепонки, которая неподвижна и очень болезнена. Праваябарабанная перепонка, слуховой проход, и обе ушные раковины в норме.Его слизистой оболочки дряблые и наблюдаются выделения. Гайморовых и лобных пазух безболезненны. Какой наиболее вероятный диагноз у данного больного?
А острый средний отит [76%]
Б. Буллезный менингит; [1 %]
С. серная пробка [0%]
Д. Холестеатома [0%]
Е. хронический гнойнйный срединный отит [1%]
Ф. Hemotympanum [0%]
Е. Наружный отит г. [1%]
Х. средний отит с выпотом [21%]
Обьяснение:
| Дифференциальная диагностита оталгии | |
| Діагноз | Клинические проявления |
| Острый средний отит | Выпот среднего уха плюс острым воспалением барабанной перегородки |
| Средний отит с выпотом | Выпот среднего ухас острым воспалением |
| Буллезное воспаление барабанной перепонки | Буллы жижкостнонаполенные с серезным содержимым на барабанной перегородке. |
| Гемотимпанит | Пурпурная или красная барабанная перепонка с выпячиванием |
| Наружный отит | Нянущая боль в области козелка, воспаление наружного слухового канала, оторея |
Боль в ухе (otalgia) является одной из наиболее распространенных причин для посещения педиатрического отделения. Это клиническая презентация больного является наиболее последовательным с острым средним отитом (АОМ) вызваного вирусной инфекции верхних дыхательных путей. АОМ поражает в основном детей в возрасте 6-18 месяцев
(особенно в яслях) и в возрасте около 5 лет (начало школы). Маленикие дети предрасположены к инфекции среднего уха из-за узкой и прямее Евстахиевой трубы. АОМ часто предшествует инфекция верхних дыхательных путей, как заложенность носа способствует Евстахиева труба воспаление, накопление жидкости (выпот) в среднем ухе пространства, и рост бактерий и инфекции барабанной перепонки (барабанной перепонки). Кардинал результаты otoscopic являются снижением подвижности и выбухание барабанной перепонки на пневматические инсуффляции, который отражает средний выпот ухо. Барабанной перепонки эритема и лихорадка являются общими, неспецифическими воспалительными выводы.
46. В 15-месячный мальчик доставлен к доктору из-за 3 дней лихорадки. За последние 9 месяцев, он перенес 4 эпизодоа отита и 2 эпизода крупозной пневмонии, один из которых
требовал госпитализации и длительной внутривенной антибактериальной терапии. Пациент находится в 40-й процентили для веса. Его температура 38.2 с. Обследование показало выпуклая, эритематозная барабанная перепонка справа, но в остальном
непримечательный. Лабораторные исследования пациента следующим образом:
Лейкоциты 8,000/мм•
Нейтрофилы 6,000/мм'
Лимфоциты 2,000/мм'
На CD4• Т-клеток 1, 150/мм' (640-1175/мм')
Компакт-дисков• Т-клетки 810/мм' (335-875/мм')
Иммуноглобулины 80 мг/дл
lgG31 мг/дл
lgA11 мг/дл
lgM18 мг/дл
Назовите наиболее вероятный диагноз у данного пациента?
А. агаммаглобулинемия Брутона [71%]
Б. Общий вариабельный иммунодефицит [1 9%)
С. Синдром ди-джоржи [1%)
Д. тяжелый комбинированный иммунодефицит [4%)
Е. Транзиторная гипогаммаглобулинемия грудного возраста [5%)
Этот ребенок имеет рецидивирующий бронхолегочные инфекций, заметно низкою содержание иммуноглобулины, и мало лимфоцитов (дано: Общее количество лимфоцитов - Т-клеток лимфоциты = 8 клеток-лимфоцитов; 2000-1960 = 40). Эти выводы согласуются с Агаммаглобулинемией брутона (или х-сцепленной агаммаглобулинемией [xla), на), рецессивный расстройство, характеризующееся дефектом в тирозин киназы в клетках Б. Этот дефект приводит в не развития костей пред-8 клетки костного мозга в зрелые циркулирующие 8 ячеек, что также снижает уровень иммуноглобулина производства. Для защиты от матерински-производные transplacentallgG антител ослабевает в возрасте 3-6 месяцев, пациенты с расширениями xla развитию рецидивирующих sinopulmonary (например, острый средний отит, пневмонии) и желудочно-кишечного тракта (например, salmonella, Казарменный/obacter) инфекций, которые могут быть сильной или хронической. Физикальное обследование у детей старшего возраста с расширениями xla показывает недоразвитые лимфоидной ткани (например, миндалины, лимфатические узлы). Однако, эти ткани не известных даже у здоровых детей до возраста 2 лет. Терапия включает в себя внутривенное введение иммуноглобулина и профилактические антибиотики.
47. 7 недельного мальчика привезли в клинику впервые после выписки из интенсивной терапии новорожденных . Ребенок родился на 32 неделе беременности с весом 1800 г (4 фунта) беременность без осложнений,преждевременные роды. В ОРИТ, он визначально было кормление сложности.В возрасте 6 недель, он принимаел соответствующий объем обогащенного питания набирает вес хорошо. Его родители сообщают что никаких проблем после выписки не наблюдалось. При осмотре ребенок немного бледный. Аускультация сердца выявила в 2/6 систолический шум потока, но нет тахикардии или галопоа. Лабораторные результаты :
Гемоглобин 7,8 г/дл
Гематокрит 24.1%
Белые кровяные клетки 7,000/мм'
Тромбоциты 230,000/мм'
Ретикулоцитов 0.8%
мазок периферической крови показывает нормоцитарные , нормохромныееритроцыты. Какой из ниже приведеннхдиагнозовнаиболее вероятный?
А. Альфа-талассемии [2%)
Б. анемия недоношенных [83%)
С. бета-талассемии [3%)
Д. дефицит Глюкоза 6-фосфат дегидрогеназы [1%)
Е. гемолитическая болезнь новорожденных [3%)
Ф. дефицита железа [8%)
Г. Серповидно-клеточная анемия [1%)
Х. витаминодефицит [0%)
Обьяснення:
Анемия недоношенных (АОП) поражает чаще всего у недоношенных младенцев, и наступления и тяжести анемии пропорциональна степени недоношенности. После родов, циркулирующих эритропоэтин (ЭПО), как правило, снижается из-за повышенной концентрации кислорода в ткани. Компании ЭПО вызывает снижение производства ретикулоцитов в костном мозге. В результате, ожидается, что физиологический красных кровяных клеток (РБК) надира это и происходит в 2-3 возраст месяцев в срок младенцев. Однако у недоношенных детей, низкий уровень ЭПО усугубляются короткое РКК продолжительность жизни (40-50 дней) и частые кровопускания в неонатальной интенсивной терапии. Это может привести к значительному ранней стадии анемии. Большинство младенцев с АОП бессимптомно. Те, кто имеют симптомов вообще есть легкая тахикардия, повышение апноэ, или плохая прибавка массы тела. АОП часто-это диагноз исключения; гемолиз, ферментов дефекты, гемоглобинопатия, и инфекция должна быть исключено. Лабораторные исследования показывают снижение уровня гемоглобина и гематокрита и низким ретикулоцитов относительно степени анемии. Эритроцитов появляются нормальный световая микроскопия. Лечение включает в себя минимизацию забора крови и обеспечения адекватного потребления железа. РБК переливание может быть дано, если ребенок является симптоматическим, но и будет способствовать подавлению уровней ЭПО и задержки восстановления. Дополнительная ЭПО не является эффективным в предотвращении необходимости трансфузий. (Варианты A и C) у пациентов с альфа-или бета-талассемии у гипохромная, микроцитарная эритроцитов и аномальной морфологии клеток (например, клетки-мишени) в их периферической мажет. (Выбор 0) Глюкоза 6-фосфат дегидрогеназы дефицит может присутствовать с тяжелыми гемолитической анемии и гипербилирубинемии. Периферический мазок показывает органы Хайнц и укус клеток. (Выбор Е) гемолитической болезни новорожденных из-за несовместимости резус-или АВО. В анемия (и последующих гипербилирубинемия), как правило, развивается в течение 48 часов после рождения. Количество ретикулоцитов повышается вследствие гемолиза.
(Выбор Ф) дефицит железа не является частью патогенеза АОП, и этот ребенок получение соответствующего количества железа в его преждевременных. Однако, дети с недостаточное потребление железа может иметь трудности при восстановлении от АОП вследствие нарушения эритропоэза. (Выбор г) Серповидно-клеточная анемия представлена позже в младенчестве, когда их концентрация снижение фетального гемоглобина. В течение первых 4-6 месяцев жизни, наличие плода гемоглобин защищает младенцев от серповидно-клеточной кризисов.
48. 2-летний мальчик доставлен в кабинет врача для планового осмотра. Его родители обеспокоены что он не так разговорчив, как его сестра-близнец и можно ли будет отдать детей в детсад осенью. Его родители считают, что пациент знает около 70 слов по сравнению с его сестры, которая может сказать, не менее 200 слов. Кроме того, что пищит, когда играет со своими игрушечными грузовиками, мальчик обычно спокоен и любит рисовать линии и круги. Он и его сестра обычно играют рядом друг с другом но не вместе. Пациент привит согласно возросту, и его параметры рост средний для его возраста. Когда медсестра подходит к ребенку он убегает прячется за спиной отца и изначально отказывается сотрудничать или установить зрительный контакт. Когда его мама пытается помочь ему залезть на стул, он отталкивает ее и говорит "Я сделаю". Он бросает игрушки на пол и смеется.
Что из следующего является наиболее вероятным диагнозом у данного больного?
А. Расстройство Аутистического спектра [27%)
Б. Кондуктивной тугоухости [3%)
С. мелкая моторика задержки [0%)
Д. двигательные задержки [0%)
Е Задержка речи (30%)
Ф. норма развития [39%)
Объяснение:
| Основные моменты развития в период дошкольного возраста | ||||
| Возраст | Крупная моторика | Мелкая моторика | Речи | Социальные (когнтивные ) функции |
| 12 месяцев | - Стоит хорошо - Первые шаги делает само-стоятельно - бросает мяч | - сжатие 2-пальце-вого захвата | Говорит больше слов (кроме мама и папа) | - боязнь разлуки - по просьбе выполняет односложные движения |
| 18 месяцев | -бег - пинает мяч | - строит дом из 2-4 кубиков - снимает одежду | - словарный запас 10-25 слов -называет больше 1 части тела | - понимает «моё» - начинает требовать играть |
| 2 года | - Поднимается вверх вниз по ступенька, ступая двумя ногоми на ступеньку - Пригает | - строит дом из 6 кубиков - рисует линию | - словарный запас – 50+ слов -2х словные выражения | - повторяет 2хсложные движения - паралельная игра - приучение ребенка к опрятности (первый туалет ребенка) |
| 3 года | - Поднимается вверх вниз по ступенька, ступая каждой ногоми на разные ступеньку - езда на 3хколесном велосипеде | - рисует круг - использует посуду самостоятельно | - 3х словные предложения - более 75% вразумительной речи | - знает возраст и пол - воображаемые игры |
| 4 года | Стоит и пригает на одной ноге | Рисует квадрат | - розличает цвета - 100% вразумительной речи | - игра со сверстниками |
| 5 лет | - перепрыгивает предметы - ходит спиной вперед | - Рисует триугольник - завязывает шнурки -одевается и купается самостоятельно - пишет буквы | - считает до 10 - предложение из 5ти слов | - Заводит друзей - сам заканчивает туалет |
Развитие языка начинается в младенчестве и быстро увеличивается в возрасте 1 и 4 лет. А 2-летний должен иметь словарный запас более 50 слов и уметь сочетать их в 2 слова. Дети в этом возрасте в процессе обучения местоимений, хотя они часто использовать "я" вместо "1." Кроме того, незнакомец должен уметь понимаю и половины речи ребенка в этом возрасте, и ребенок должен уметь выполните команды многоступенчатый. Два-летних можно также запустить, бросить мяч сверху вниз, и пинать мяч. Они должны быть в состоянии чтобы скопировать прямую линию при рисовании и переворачивать страницы в книге. Дети в этом возрасте часто шоу вызов, они становятся более независимыми и уверенными с новыми навыками. Двухлетние дети обычно занимаются параллельная игра; творческие и кооперативные игры постепенно преобладает у пожилых малышей. Развитие этого пациенту подходящую для его возраст. Его мелкой моторики (выбор в) незначительно преждевременное, и он не имеет никаких признаков двигательные (выбор 0) или язык (выбор Е) задержки. (Выбор) расстройства Аутистического спектра, как правило, представлена по возрасту 2 и характеризуется слабые навыки социального общения (например, ограниченный язык и глаза, одиночные игры) и повторяющееся поведение (например, качалки, взмахов рук). Развитие языка пациента, краткая чужая тревога и периодическое нарушение подходящие для его возраста. (Выбор Б) тестирование Аудиологического следует проводить у всех детей с задержкой язык оценки для потерь слуха. Кондуктивная тугоухость-это маловероятно, как этот ребенок язык подходит для возраст.
49. 5-летний мальчик доставлен в отделение для ежегодной осмотра. Ребенка был здоров и не принимает никаких лекарств. Его дядя по матери умер от инфаркта в возрасте 56 лет. Рост и вес на 50-й процентиль. Температура 36.7 С (98 Ф), артериальное давление 95/53 мм РТ. ст., пульс 92/мин, дыхание 20 в минуту. Он выглядит нормально но встреводен . Аускультативно II степень систолического шума в нижней левой границе грудины. Лучше всего слышен, когда ребенок лежит и уменьшается после подема. Другие шумы не выслушиваются. Какое следующих этап ведения этого пациента?
А. Обратится к кардиологу [2%]
Б. рентгенография грудной клетки [1%]
К. Эхокардиография [37%]
Д. ЭКГ [3%)
Е. монитор Холтера [0%)
Ф. Успокоить ребенка [57%]
Объяснение:
У большинства детей будет слышно шумы в какой-то момент их жизни; подавляющее большинство этих шумов доброкачественные. Эти шумы не опасны. Ключевой отличительной особенностью неопасноых и патологических шумов является изменение интенсивность в ответ на изменения полдожения. Изманения полодения, которые уменьшают возврат венозной крови к сердце (например, стоя, Вальсальвы движения), как правило, снижают интенсивность нормальных шумов. Шум этот пациент не имеет соответствующих характеристик. Он иначе бессимптомно, и его жизненные показатели в норме. Кровяное давление пациента нормальное для его возраста, роста и пола, и у него нет семейной истории наследственных сердечных заболеваний. Таким образом, семьи должны быть уверены, что шум является клинически незначимым. Дальнейшее обследование и Кардиология направление (выбор) не требуется на данный момент.
(Выбор Б) грудной клетки-рентген можно заказать у пациентов с респираторными симптомами исключить пневмонии, отека легких или других легочных патологий. Она также может обеспечить грубая оценка пациента Размер сердца. (Выбор в) эхокардиография показана при патологических шумов, которые могут быть свидетельствовать о структурных заболеваний сердца, таких как врожденные пороки сердца или гипертрофическая кардиомиопатия. Журчание гипертрофической кардиомиопатии увеличивается, а не уменьшается, причем стоя (стоя уменьшение венозного возврата и преднагрузки, повышение непроходимость). (Выбор г) ЭКГ может помочь в диагностике гипертрофической кардиомиопатии показывая левый желудочковая гипертрофия. Они нормальные в большинстве детей с благоприятным и патологические шумы и не адекватный скрининг на врожденный порок сердца. (Выбор Е) Холтеровский монитор-портативный монитор надевают на пациента в течение нескольких дней обнаружить аритмии. История этого ребенка не касается аритмии.
50. 8-летнюю девочку привезли в отделение неотложной помощи с лихорадкой за последние 6 дней. Ее родители сообщают, что она была очень "капризный" и развилась новая сыпь. Шесть недель назад, она закончила 10-дневный курс амоксициллина для стрептококкового фарингита. У нее нет других медицинских проблем, и не принимает никаких лекарств. Ее температура 39.4° С (1 03° Ф), артериальное давление 110/60 мм РТ. ст., пульс 120/мин, дыхание 24/мин. Физическое обследование показало, губ и глотка инецырованы. Конюктива инецыравана с обеих сторон, без выделений. Лимфоузлы 1,7-см мобильныепальпируется не шее слева. Кожа бледая, эритематозная сыпь присутствует на ее лице, туловище, конечностях, в том числе на ладонях и подошвах. Ее рот показано ниже.
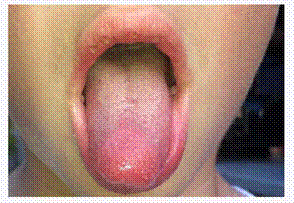
Что является наиболее подходящим следующим шагом внедения этого пациента?
А. Амоксициллин (6%]
Б. Аспирин и внутривенного иммуноглобулина [76%]
С. Доксициклин (3%)
Д. биопсия Лимфатического узла (0%)
Е. Перестраховка и тщательное наблюдение (10%)
Ф. биопсия кожи (0%)
Г. культура горло [4%)
Объяснение:
| Болезнь Кавасаки | |
| Диагностические критерии | Жар ≥ 5 дней плюс 4 ≥ следующие проявления : - билатеральный ексудативный конъюнткивит - воспаление слизистой ротовой полости - полиморфная сыпь - отёк и эритаема |
| Лечение | Аспирин + иммуноглобулины |
| Осложнение | - аневризма коронарних артерий - ишемия и инфаркт миокарда |
Болезнь Кавасаки (БК), также известный как синдром кожно-слизистого лимфатических узлов, является как правило, клинический диагноз; пациентка соответствует всем диагностическим критериям (Таблица). Раздражительность, как видно у данного больного, является также общей чертой. КД наиболее часто поражает детей в возрасте <5 лет, но может возникать в позднем детстве. Хотя КД обычно носит общества, следует начинать лечение с аспирином и внутривенного иммуноглобулина в течение 10 дней лихорадки начала для предотвращения сердечно-сосудистых осложнений. Успокаивание без вмешательства (выбор Е) нецелесообразно. Аневризм коронарной артерии являются наиболее серьезный потенциал осложнений и может развиваться в -20% от леченных пациентов, что приводит к таких осложнений, как инфаркт миокарда и смерти. Базовая эхокардиография должна быть выполнена всем пациентам с подозрением на КД и повторяется 6-8 недель позже отслеживать любые изменения. КД является одной из немногих детских болезней, в которой аспирин терапии является оправданным из-за его антиагрегантными и противовоспалительными свойствами. Однако, пациент должен быть предупрежден по поводу риска синдрома Рейе. Синдром рейе представляет собой редкое, но угрожающее жизни печеночной энцефалопатии, которая может развиться у детей использование аспирина во время гриппа или ветряной оспы инфекций.
51. А 6-летняя девочка приходит к врачу на 10-день заболивания с вязкими выделения из носа, заложенностью носа. и кашелем. У нее не было рвоты. головной боли, или боль в ухе. В анамнезеинрерметирующая астма, использует ингаляцииальбутерола. Температура 37.2° с (98.9° Ф). артериальное давление 88/50 мм РТ. пульс 90/мин, а дыхание 15/мин. Физическое обследование показывает желтая гнойная слизь стикает по задней стенке носоглотки. Носовых раковин красные и опухшие. Верхнечелюстной синусы болезнены при пальпации. Аускультация легких показала двусторонне экспираторные хрипы. Обследование кожи показывает никаких отклонений. Какие из перечисленных микроорганизмов является наиболее частой причиной этого состояния?
