Фазы течения хронического пиелонефрита
· латентная
· гипертензивная
· ремиссия
· анемичная
· азотэмичная
· бессимптомная
· Осложнения пиелонефрита: Острая почечная недостаточность (ОПН)
· Хроническая почечная недостаточность (ХПН)
· Некротический папиллит
· Паранефрит
· Уросепсис
ЗАДАЧА 46.
Больная 50 лет, обратилась с жалобами на боли внизу живота, тошноту, рвоту, задержку стула в течение 3-х суток. Газы не отходят. Из анамнеза: В последние 4 месяца нерегулярный стул. Последний месяц беспокоили скудные кровянистые выделения венозного характера из прямой кишки. Гинекологический анамнез: 3 родов, 4 аборта. Часто лечилась по поводу воспаления придатков матки. Два последних года у гинеколога не была. Объективно: тоны сердца приглушены, на верхушке и в точке Боткина систолический и диастолический шум, акцент II тона на легочной артерии. В легких дыхание жесткое, в нижних отделах влажные хрипы в незначительном количестве. Живот вздут, болезненный в нижних отделах. Язык сухой, обложен белым налетом. Бимануальное исследование: в малом тазу пальпируются плотные конгломераты, малоподвижные, умеренно болезненные, матка отдельно не определяется. В зеркалах: шейка матки без эрозии, светлые слизистые бели. При пальцевом исследовании прямой кишки: на перчатке следы крови. При попытке выполнить очистительную клизму определяется симптом Цеге-Мантейфеля.
Собеседование.
1. Классификация рака яичника и толстой кишки.
2. Методы, используемые в постановке диагноза.
3. Виды оперативных вмешательств при данных патологиях.
4. Тактика хирурга при опухолевой кишечной непроходимости.
5. Диагностика пороков сердца.
6. Классификация пороков сердца.
7. Показания к оперативному лечению при пороках сердца.
8. Выполняемые оперативные вмешательства.
9. Осложнения пороков сердца. Диагностика. Лечение.
1. Рак толстой кишки. Обтурационная, интрамуральная кишечная непроходимость. Митральный стеноз.?
2. ОАК, ОАМ, БХ, Экг, Узи сердца, Ирригография, колоноскопия с биопсией, Узи брюш пол, малого таза, лапароскопия, опухолевые маркёры(ИФА)., КТ, рентгенография лёгких, рентгенография брюш пол.
3. Хир леч.(рентгено и химиотер малоэффективны). При отсут ослож и метастазов- радикальная опер(удал поражен отделов с брыжейкой и региональным лимфатич аппаратом). При раке правой половины – правосторонняя гемиколэктомия + илеотрансверзоанастомоз. При раке средней трети попер обод к – резекция + коло-колоанастомоз(конец в конец). При раке левой половины – левосторонняя гемиколэктомия + транзверзосигмоанастомоз. При неудалимой опухоли и отдал метастазах- паллиативные опер (илеотрансверзоанастамоз, трансверзосигмоанаст, противоестеств зад проход и т.д.).
Собеседование: 1. Рак толстой кишки: рак ободочной кишки, рак прямой кишки.
Рак ободочной кишки: стадия 1- небольшая ограниченная опухоль, в толще слиз или в подслиз основе, метаст в л/у нет. Стадия 2- а) опух больших размеров, но не более полукружности , без метастазов. Б) с одиночн метаст в ближайшие л/у. Стадия 3 – а) более полукружности кишки, прорастая всю её стенку или соседнюю брюшину, без метаст в регион л/у. Б) множеств метаст. Стадия4 – обширная опух, прораст всоседн орг, с множествметаст или отдаленные метаст.
Классиф ТNM
Признак Р: Р1- опух инфильтрирует только слиз, Р2- подслиз и мыш слои, Р3- прораст весь мыш слой без пораж серозн обол, Р4- все слои и выходит за её пределы.
Рак прямой кишки: По локал: в анальном отделе, нижнеампулярном, среднеампулярном, верхнеамп, рексосигмоидном.
По типу роста: эндофитный, экзофитный, смеш.
По гистологии: аденокарцинома, слизистый, солидный, плоскокл, недифференц, фиброзный.
По стадии: стадия1- опух диаметром менее 2см, не прораст стенку, метастазов нет. Стадия 2а- не более полукружности кишки, не прорас стенку, метастазов нет. Стадия 2б- имеются метастазы в регион л/у. Стадия 3а- более полукруж кишки, прораст её стенки. Стадия 3б- множествен метастазы. Стадия 4- неподвиж опух, врастающая в орг малого таза, множеств метастазы, отдалён метастазы.
Классиф TNM+Р+G(степень дифференцировки) G1- аденокарцинома с высокой степ дифференц, G2- аденокарц со сред ст диф, G3- анапластич карцинома.
Рак яичника: Классиф FIGO: стадия 1- опух ограничена яичн. Стадия 1а- один яичник, асцита нет. Ст1b- оба яичн. Ст1с- один или оба + асцит. Ст2- один или оба яич с распр на таз. Ст2а- распр или метастазы на пов матки или труб, без вовлеч висцеральной брюшины, без асцита. Ст2b- распр на ткани таза, пораж висцер брюшины, асцита нет. Ст2с - +асцит. Ст3- метастазы по брюшине за пределами таза. Ст3а- метаст в брюш пол, л/у не поражены. Ст3b- метаст в брюш пол не более 2см. ст3с- более 2см либо пораж забрюш или пах л/у. Ст4- отдал метаст, метаст в паренхиме печ.
Классиф TNM+C: С1- высокодифференцир новообраз, С2- умеренно диф, С3- низкодиф.
2. Ирригография, колоноскопия с биопсией, Узи брюш пол, малого таза, лапароскопия, опухолевые маркёры(ИФА), КТ, ренген груд клетки.
3. Колоректальный рак:При отсут ослож и метастазов- радикальная опер(удал поражен отделов с брыжейкой и региональным лимфатич аппаратом). При раке правой половины – правосторонняя гемиколэктомия + илеотрансверзоанастомоз. При раке средней трети попер обод к – резекция + коло-колоанастомоз(конец в конец). При раке левой половины – левосторонняя гемиколэктомия + транзверзосигмоанастомоз. При неудалимой опухоли и отдал метастазах- паллиативные опер (илеотрансверзоанастамоз, трансверзосигмоанаст, противоестеств зад проход и т.д.).
Рак яичника: максимальное удаление опухоли, ревизия брюш пол.
4.Резекция кишки, наложение анастомоза/противоестественного заднего прохода.
5.ЭКГ, УЗИ сердца, чрезпищеводная ЭхоКГ, фонокардиография, нагрузочные пробы.
6. Врожденные: 1.с цианозом («синего» типа)- открытый артериальный проток, дефект межжел и межпредс перегор, коарктация аорты и др. Атрезия трехстворч клап, комплекс Эйзенменгера.
2. без цианоза- стеноз ствола ЛА, триада, тетрада, пентада Фалло.
3. неизменённый или малоизменённый кровоток- аномалии дуги аорты, стенози коарктация аорты,атрезия аорт клапи т.д.
Приобретённые: недост и стеноз митральн и аорт клап и др.
7. Показ к хир леч: ХСН, начиная со 2ФК, кальциноз клапанов, значимая и прогрессирующая регургитация, значительное кол-во вегетаций на створках клап, деструкция клап, выраженная декомпенсация гемодинамики.
8.Протезирование клапанов, кардиохирургич пластика, вульволопласика, митральная комиссуротомия.
9. При митральных пороках: острая левожел недост (серд астма, отёк легких), кровохарканье, мерцат аритмия, шаровидн тромб левого предс, ТЭЛА. При пролапсе МК: внезапная смерть, неврологич ослож(наруш мозг кровообр, ишемия), ИЭ. При аорт пороках- СН.
Тактика при данной патологии. Классификация рака яичника и толстой кишки:
Рак яичника:
Стадия I — опухоль ограничена одним яичником.
Стадия II — опухоль поражает один или оба яичника с распространением на область таза.
Стадия III — распространение на один или оба яичника с метастазами по брюшине за пределы таза и/или метастазы в забрюшинных лимфатических узлах.
Стадия IV — распространение на один или оба яичника с отдаленными метастазами.
Рак толстой кишки:
Обычно в клинической практике используются три классификации ракка толстой кишки: классификация TNM, классификация по Дьюксу и классификация по степени дифференцировки раковых клеток.
По Дьюксу:Стадия А(карцинома in situ,отграниченная слизистой и подслизистой(T 1, N , M ));Стадия В(проникает в мышечный слой(В1) или серозн оболочку(В2));Стадия С(в регионарные ЛУ(T 1-4 , N 1 , M ));Стадия D(отдаленные мтс(T 1-4 , N 1-3 , M 1 ))
Классификация по степени дифференцировки раковых клеток
· Gx - степень дифференцировки не определяется.
· G1- Клетки выглядят практически как здоровые клетки (хорошо дифференцированные).
· G2 - Клетки отличаются от нормальных (среднедифференцированные).
· G3 - Клетки отдаленно напоминают нормальные (слабо дифференцированные).
· G4 - Клетки не имеются никакого сходства с нормальными (недифференцированные).
методы, используемые в постановке диагноза
при Раке толстой Лабораторная диагностика
· Клинический анализ крови.
Может быть выявлена железодефицитная анемия.
· Биохимическое исследование крови.
Назначаются печеночные пробы, но результаты могут быть нормальными, даже при наличии метастазов. Снижается уровень общего холестерина.
· Исследование кала на скрытую кровь.
· Определение уровня раковоэмбрионального антигена (РЭА).
Определение уровня раковоэмбрионального антигена (РЭА) Определение уровня антигена 19-9.
Определение онкомаркера 19-9
Инструментальная диагностика
· Колоноскопия
· Ректороманоскопия
· Рентгенологические исследования
·
· Ангиография
· Гистологическое исследование
· Компьютерная томография
·
· Ультразвуковое исследование
· Виртуальная колоноскопия
· Позитронно-эмиссионная томография (ПЭТ)
Виды оперативных вмешательств при данных патологиях
При Раке яичника
Выбор метода лечения зависит в основном от вида опухоли и стадии заболевания. Кроме того, при разработке плана лечения учитываются общее состояние и желание иметь детей.
Основными методами лечения рака яичников являются: операция, химиотерапия и облучение. У ряда больных используют комбинированное лечение с включением 2 или всех 3 методов терапии. Контроль лечение проводят по исследованию уровня опухолевых маркеров (СА125), ультразвукового исследования и других методов, применяющихся с целью исключения/подтверждения опухолевого распространения.
При раке толстого кишечника
нагретых хирургических щипцов.
Классической операцией при раке толстой кишки является передняя резекция с применением безконтактной изоляционной техники. Проводится ревизия брюшной полости на предмет операбельности опухоли, и сегментарная резекция (правосторонняя или левосторонняя гемиколонэктомия) с наложением аностомоза из конца в конец. Рекомендуется резекция на 10 см от края опухоли в обе стороны с удалением прилегающих лимфатических узлов. Тотальная резекция толстой кишки проводится пациентам с наследственным полипозом и множественными полипами толстой кишки.
Лапароскопическая резекция толстой кишки. В настоящее время уровень развития техники позволяет проводить резекцию толстой кишки лапароскопически. Недавние исследования показали хорошие послеоперационные результаты в течение 5 лет.
У пациентов с рецидивами рака и метастазами, ограниченными печенью, применяется частичная гепатэктомия. Во многих исследованиях было отмечено увеличение средней продолжительности жизни после этой операции.
Также применяются такие методы, как криоаблация и печеночная артериальная инфузия химотерапевтических препаратов с целью перевести опухоль в операбельное состояние.
Для лечения диссиминированного рака толстой кишки применяются такие методы, как криоаблация и радиочастотная аблация. Например, криоаблация метастазов в печень проводится у пациентов, которым невозможно провести резекцию печени.
Плюс вспомогательная терапия после.
ЗАДАЧА 47.
Пациентка 39 лет, обратилась с жалобами на боли опоясывающего характера, тошноту, рвоту, метеоризм, кашель со скудной мокротой «ржавого» цвета. Боли опоясывающего характера появились 4 дня назад после погрешности в диете. При опросе также выяснилось, что последние несколько месяцев больную беспокоят ноющие боли в пояснице, внизу живота. Менструальный цикл не нарушен. Объективно: при осмотре грудной клетки правая ее половина отстает в акте дыхания. Перкуторно справа ниже лопатки легочной тон имел притупленно-тимпанический оттенок; на остальном протяжении был легочной звук. Дыхание в зоне тимпанита было ослабленным везикулярным, на высоте вдоха слышна крепитация шум трения плевры, В остальных участках легких выслушивалось усиленное везикулярное дыхание. Частота дыхания - 25 в мин. АД 100/50 мм рт.ст., тоны сердца звучные. Язык сухой покрыт серым налетом. Анализ крови: Hb - 150г/л Эр - 5,5х1012/л лейкоциты 25,2 х109/л (сегментоядерные - 52%, палочкоядерные - 10%, эозинофилы - 6%, лимфоциты - 24%, моноциты - 8%), СОЭ - 47 мм/ч. Анализ мочи: уд.вес 1028, белок 0,033% . Рентгенологическое исследование органов грудной клетки в день госпитализации: 2/3 нижней доли правого легкого пониженной прозрачности с усиленным легочным рисунком, обусловленным сосудистой его частью. Правый корень легкого расширен, купол диафрагмы ограничен в подвижности. В левом реберно-позвоночном углу болезненность при пальпации. Живот несколько увеличен, вздут, в эпигастральной области пальпируется умеренно болезненный инфильтрат, пульсация аорты в эпигастральной области не определяется. При бимануальном исследовании в области придатков матки с обеих сторон определяются подвижные, плотные опухоли, величиной 8 на 10 см. Матка не увеличена, плотной консистенции.
Собеседование.
1. Острый панкреатит и его осложнения.
2. Консервативное лечение острого панкреатита.
3. Показания к операциям при остром панкреатите.
4. Диагностика острого панкреатита.
5. Диагностик пневмонии.
6. Лечение пневмонии.
7. Осложнения пневмонии.
8. Тактика при кровохарканьи и легочном кровотечении.
9. Рак яичников. Диагностика, лечение.
1. Острый панкреатит. Отёчная форма. Внебольничная долевая пневмония нижней доли правого легкого. Легкое теч?(нет ЧСС, температуры). ДН0?. Рак яичника стадия 1b?.
2. Бх (амилаза, липаза, АЛТ, АСТ, ЩФ, БЛ, ХЛ, К, Са, трипсин, эластаза, фосфолипаза А2), Узи брюш пол и малого таза, лапароскопия, опухолевые маркёры(ИФА), КТ, посев мокроты на возбудителя пневмонии.
3. Голод, спазмолитики (дротаверин 2% 2мл в/м), анальгетики (баралгин 5мл вм), Сандостатин (октреотид) 100-300мкг 3р в с 8-15сут(подавление внешнесекрет ф-ии), ингибиторы протеаз (контрикал до 2000000Ед в сут)-антиферментативный (функц покой), инфузионная терапия. АБ широкого спектра, Муколитики по 1столовой ложке 2-3 р в с. НПВС: ибупрофен 0,4г(2т) 3 р в д после еды(ускоряет рассас инфильтрата). Эпсилон-аминокапрон к-та 5г 3-4 р в с, контрикал 10-20тыс Ед в 200-250 мл 0,85% р-ра хлорида натрия, глюконат или хлорид Са 10мл 10% вв медленно, викасол 1-2мл вм 1% (при кровохарканье).Определить тактику лечения рака яичника(опер, химио, лучевая).
Собесед: 1. Ослож ост панкреатита: гиповолемич шок, ост поч недост, плевролёг осл(ДН – шоковое лёгкое и тяж гипоксемия, экссуд плеврит, ателектаз, высокое стояние диафрагмы), печен недост(влияние токсич ферментов), абсцесс поджел жел, наружные свищи, кровотеч(эрозии сосудов), псевдокисты.
2. Голод, спазмолитики (дротаверин 2% 2мл в/м), анальгетики (баралгин 5мл вм), Сандостатин (октреотид) 100-300мкг 3р в с 8-15сут(подавление внешнесекрет ф-ии), ингибиторы протеаз (контрикал до 2000000Ед в сут)-антиферментативный (функц покой), инфузионная терапия. АБ.
3. Показ к опер леч: - при неуверен в дзе, - при панкр биарного происх, - локальн панкреонекроз и инфицир очаги некроза, - панкреатогенн панкреатит, - отсут улучш при консерв тер, - абцесс брюш пол.
4.Бх (амилаза, липаза, АЛТ, АСТ, ЩФ, БЛ, ХЛ, К, Са, трипсин, эластаза, фосфолипаза А2), Узи брюш пол, лапароскопия.
5.Рентгенография грудной клетки в 2х проекциях, посев мокроты.
6.Лечение пневмонии: АБ широкого спектра, после получения результатов посева- АБ соответсвующего спектра действия. НПВС: ибупрофен 0,4г(2т) 3 р в д после еды(ускоряет рассас инфильтрата). Муколитики: лазолван по 1 стол ложке 2-3 р в д. Физиолеч: УВЧ, гелийнеоновый лазер на очаг, амплипульс, электрофорез с солями Са, озокерит, парафин, кварц (противопок при гипотонии! и мастопатии).
7. Осложнения пневмонии: ИТШ, отёк лёгких, острая ДН, острые психозы, пара- и метапневмонич плевриты.
8. Кровохарканье: успокоить больного, эпсилон-аминокапрон к-та 5г 3-4 р в с, контрикал 10-20тыс Ед в 200-250 мл 0,85% р-ра хлорида натрия, глюконат или хлорид Са 10мл 10% вв медленно, викасол 1-2мл вм 1%, при повышении АД – коринфар (10мг) под язык, или клофелин (0,15мг) под язык. Нельзя подавлять кашлевой рефлекс.
9. Узи брюш пол, малого таза, лапароскопия, опухолевые маркёры(ИФА)., КТ.
Лечение: хирургическое( максимальное удал опухоли+ревизия брюш пол), лучевая терапия(опух яич радиорезистентна), химиотер(комбинир химиотер – преп платины, противоопух АБ, таксол и др), схема САР: цисплатин 50 мг/м, адриабластин 30мг/м, циклофосфан 400мг/м, схема УФС: винкристин 50мг/м, винбластин 0,2 мг/кг, блеомицин 105мг.
ЗАДАЧА 48.
Больная 34 года. Жалобы на боли в животе, слабость, головокружение, тошноту. Была многократная рвота, последний эпизод с примесью крови в рвотных массах. Наблюдается у гастроэнтеролога с диагнозом: атрофический гастрит. Боли в гипогастрии появились внезапно. Отмечает задержку менструации на 10 дней. Имела 3 беременности: срочные роды, 2 больничных аборта. Объективно: состояние тяжёлое, резкая бледность, заторможенность. На вопросы отвечает с трудом. АД 80/40, 85/40 мм рт. ст., пульс 140 уд/мин. слабого наполнения. Температура 36,6°С. Язык влажный, живот равномерно вздут, разлитая болезненность при пальпации. При перкуссии притупление звука в боковых отделах. Бимануальное исследование: влагалище рожавшей, пальпация матки и придатков матки затруднена из-за резкой болезненности. Задний влагалищный свод нависает, болезненный. Выделения из матки тёмные, кровянистые, скудные.
При фиброгастродуаденоскопии в желудке сгустки свежей крови, в области кардиального отдела желудка разрыв слизистой оболочки протяженностью 4 см с признаками продолжающегося кровотечения.
Собеседование.
1. Лечение синдрома Меллори-Вейса.
2. Показания к операции при данном синдроме.
3. Виды оперативных вмешательств.
4. Причины, приводящие к данному синдрому.
5. Диагностика внематочной беременности, лечение.
Внематочная беременность, прервавшаяся по типу разрыва маточной трубы. ОАГА.Хр атрофический гастрит, с-м Мелори-Вейса лёгкой степени тяж(разрыв слиз), ЖК кровотеч Forrest 1b.
2.Обследование: Узи брюш пол и малого таза, лапароскопия, пункция зад свода влаг, выскабливание матки с последующим гистологич исследованием соскоба, определение бета-хорионического гонадотропина в динамике.
3.Хир лечение: лапаротомия, удаление беременной трубы. Консервативное лечение ЖК кровотечения: Подавление продукции соляной кислоты и пепсина: блокаторы Н2-рец – фамотидин по 1т(20-40мг) 3 р в д или по 40мг на ночь(3-6 нед), холинолитики – гастроцепин 50мг(2т). Уменьшение кровоснабжения слизистой – вазопрессин, питуитрин. Промывание желудка холодной водой с добавлением адреналина к последней порции воды. При эндоскопии ввести склерозир в-ва (сульфакрилат), тромбин, электрокоаг, гемостатич тер( 2-4 мл 12,5% дицинон, 3-5 мл 1% викасол,100-200мл 5% р-ра аминокапр к-ты) . Инфузионная тер: реополиглюкин до 400-600мл, физ р-р, 10% глюкоза.
Собеседование: 1. Консервативное лечение: Подавление продукции соляной кислоты и пепсина: блокаторы Н2-рец – фамотидин по 1т(20-40мг) 3 р в д или по 40мг на ночь(3-6 нед), холинолитики – гастроцепин 50мг(2т). Уменьшение кровоснабжения слизистой – вазопрессин, питуитрин. Промывание желудка холодной водой с добавлением адреналина к последней порции воды. При эндоскопии ввести склерозир в-ва (сульфакрилат), тромбин, электрокоаг, гемостатич тер( 2-4 мл 12,5% дицинон, 3-5 мл 1% викасол,100-200мл 5% р-ра аминокапр к-ты) . Инфузионная тер: реополиглюкин до 400-600мл, физ р-р, 10% глюкоза.
*2.Неэффективность консервативной терапии, продолжающееся кровотечение, средняя ст тяжести(разрыв подслиз слоя), тяжелая степень(разрыв мыш или серозного слоёв).
*3.Ушивание слизистой?
4. Многократная рвота.
5.Признаки беременности(относительные: задержка месячных, нагрубание молочных желёз и т.д.) Узи малого таза, трансвагинальное Узи, лапароскопия, пункция зад свода влаг, выскабливание матки с последующим гистологич исследованием соскоба, определение бета-хорионического гонадотропина в динамике.
Лечение: хирургическое – сальпингоовариоэктомия, сальпингэктомия(наилучший метод), сальпингостомия(вскрытие просвета трубы, не закрывают), сегментарная резекция маточной трубы, оперативная лапароскопия (термокоагуляция и рассечение). При трубной беременности без разрыва, после неэфф сальпингостомии назнач метотрексат 1мг на кг веса вм чз день, чередуя с лейковорином по 0,1мг на кг веса вм не более 4 инъекций( противопок – псориаз).
Лечение синдрома Меллори-Вейса:
а. Консервативная терапия при синдроме Мэлори-Вейса используются с целью восстановления объема циркулирующей крови. Для этого применяют различные кристалоидные (NaCl 0,9%, глюкоза 5%, раствор Рингера и др.), коллоидные растворы (альбумин, аминоплазмаль и др.), в случае тяжелой кровопотери возможно применение гемотрансфузии (эритроцитарная масса, свежезамороженная плазма)
При рвоте (или позывах на рвоту) применяют метоклопрамид (церукал).
С целью остановки кровотечения используют зонд Блэкмора. Этот зонд имеет 2 балона. С помощью нижнего балона зонд фиксируется в желудке в правильном положении, после чего раздувается второй балон, находящийся в просвете пищевода. Гемостатический эффект достигается за счетмеханического сдавления кровоточащих сосудов пищевода. С целью остановки кровотечения возможно приминение этамзилата натрия, хлористого кальция, аминокапроновой кислоты, октреатида.
б. При выполнении фиброэзофагогастродуоденоскопии и обнаружении продольного разрыва слизистой оболочки пищевода с кровотечением, можно попытаться остановить это кровотечение эндоскопически. При этом используется:
1. Обкалывание места кровотечения адреналином.
2. Аргоно-плазменная коагуляция
3. Электрокоагуляция
4. Введение склеразантов
5. Лигирование сосудов
6. Клипирование сосудов
в. При синдроме Мэлори-Вейса к хирургическому лечению прибегают в случае неэффективности консервативной терапии и эндоскопических методов лечения. При синдроме Мэлори-Вейса выполнят операцию Бейе:
Доступ: срединная лапоротомия.
Операция: гастротомия, прошивание кровоточащих сосудов.
Показания к операции при данном синдроме
Виды оперативных вмешательств
Причины, приводящие к данному синдрому:
| Внезапное сильное повышение давления в области желудочно-пищеводного перехода приводит к линейному разрыву слизистой оболочки. Давление повышается по многим причинам: 1. Часто синдром Мэлори-Вейса развивается при рвоте. Рвота может возникнуть при употреблении избыточного количество алкоголя, переедании, беременности, панкреатите, холецистите и др. заболеваниях. 2. Икота 3. Кашель 4. Повреждение пищевода при фиброэзофагогастродуоденоскопии. 5. Диафрагмальные грыжи 6. Сердечно-легочная реанимация 7. Тупые травмы живота. При ударе в область живота, падении с высоты, ДТП. |
Диагностика внематочной беременности, лечение
Во всех случаях задержки месячных, болей и кровянистых выделений должна быть заподозрена внематочная беременность. При симптомах шока, положительном тесте на беременность, отсутствии плодного яйца в матке и большом количестве жидкости в брюшной полости по УЗИ диагноз внематочной беременности не представляет трудностей. В остальных случаях определяющее значение имеет концентрация ХГЧ в крови и трансвагинальное УЗИ. Если уровень ХГЧ превышает 1500 мМЕ\мл, а плодное яйцо в полости матки не определяется, это может говорить о внематочной беременности. Если уровень ХГЧ ниже 1500мМЕ\мл, то целесообразно повторение анализа через 48 часов. Прирост менее чем в 1,6 раза, отсутствие роста или падение уровня ХГЧ свидетельствуют в пользу внематочной беременности. Обнаружение плодного яйца вне матки по УЗИ случается довольно редко, в большинстве случаев ориентируются на такие признаки, как отсутствие плодного яйца в матке, наличие свободной жидкости за маткой и необнородного объемного образования в области придатков на одной стороне.
· Хирургическое. К операции прибегают во всех случаях неотложного состояния с признаками внутреннего кровотечения. В большинстве случаев проводят лапароскопическую операцию, при которой удаляют только плодное яйцо или маточную трубу при ее разрыве.
· Химиотерапия. Лечение метотрексатом эффективно на ранних сроках беременности; оно приводит к прекращению развития и рассасыванию плодного яйца.
Задача № 49.
Больная 50 лет поступила в клинику в связи с ухудшением течения диабетической нефропатии (усилением одышки, отечного синдрома, уменьшением количества выделяемой мочи до 500 мл в сутки). В течение 20 лет пациентка страдает сахарным диабетом 2 типа, 5 лет получает инсулинотерапию 0,5 ЕД/кг массы тела в сутки: Хумулин НПХ 800 14 ЕД, 2200 10 ЕД, Хумулин Р по 10 ЕД перед завтраком и ужином. В анамнезе ОНМК, инфаркт миокарда с формированием аневризмы левого желудочка 3 года назад, пароксизмальная мерцательная аритмия. Полгода назад перенесла ампутацию левой ноги на уровне верхней трети бедра в связи с развитием гангрены. В течение 3 лет отеки на ногах, руках, лице. При обследовании состояние тяжелое, анасарка. Одышка в покое с ЧДД 26 в минуту. В нижних отделах легких дыхание ослаблено, влажные мелкопузырчатые хрипы. Тоны сердца глухие, аритмичные, 1 тон на верхушке ослаблен, ритм галопа. АД 140/90 мм рт.ст. Печень выступает на 2 см из-под края реберной дуги. Размеры печени по Курлову 14 – 10 – 8 см.
По лабораторным данным: общий белок 57 г/л, альбумины 27 г/л, холестерин 7,8 ммоль/л, креатинин 226 ммоль/л, HbA1c 6,7%. Сахар крови в течение дня 3,9-5,1 ммоль/л.
В моче глюкозурия +, протеинурия 2,1 г/сут.
На ЭКГ: мерцательная аритмия с частотой желудочковых сокращений 84 – 112 в минуту, признаки крупноочаговых рубцовых изменений передне-боковой стенки левого желудочка.
Проводилась терапия пролонгированными нитратами, фуросемидом в/в 60 мг/сутки, эналаприлом 20 мг/сутки, амлодипином 10 мг/сутки. Продолжалось введение инсулина в прежней дозе: Хумулин НПХ 800 14 ЕД, 2200 10 ЕД, Хумулин Р по 10 ЕД перед завтраком и ужином. На 3-и сутки пребывания в клинике в 1120 у пациентки отмечалось внезапное усиление одышки, ортопноэ, которое купировалось дополнительным приемом нитратов, введением дигоксина 0,025% 0,5 мл в/в. Сахар крови 3,5 ммоль/л. Дополнительного обследования не проводилось. Еще через сутки больная внезапно потеряла сознание, при осмотре дежурным врачом констатирована клиническая смерть. Проводимые реанимационные мероприятия были неэффективны, через 60 мин констатирована биологическая смерть пациентки. При вскрытии обнаружен острый инфаркт миокарда нижней стенки левого желудочка, аневризма левого желудочка, признаки застойной сердечной недостаточности.
Какие осложнения сахарного диабета имеются у больной? Сформулируйте клинический диагноз. Проанализируйте правильность лечения больной. Что могло стать причиной инфаркта миокарда? Что следовало сделать при внезапном усилении одышки у пациентки? Какие факторы повышают риск сердечно-сосудистой смерти при диабете?
Задача № 50.
К хирургу обратился больной 73 лет с жалобами на отек и покраснение 1 пальца правой ноги, боли в правой стопе. В течение последнего года значительный гиперкератоз стоп, который больной удалял с помощью пемзы. В течение трех недель появилась язва на боковой поверхности 1 пальца правой стопы. Обрабатывал самостоятельно марганцовкой. Последние 3 дня отмечает повышение температуры до 38°С, отек, покраснение 1 пальца правой стопы. В анамнезе гипертоническая болезнь много лет, максимальное повышение АД до 170/100 мм рт.ст, принимает Эналаприл 20 мг/сутки, Кордипин-ретард 40 мг/сутки нерегулярно. В течение 4-х лет отмечает повышенную утомляемость, увеличение количества потребляемой жидкости. За последний год похудел на 12 кг, появились боли в икрах при ходьбе на расстояние до 100 м, подъеме на 2-й этаж. При осмотре мужчина с избыточным весом, выступающим животом и относительно тонкими руками и ногами. АД 170/90 мм рт.ст., ЧСС 104 в минуту. Температура 38,4°С. Стопы холодные, кожа ног сухая, мраморная, оволосение снижено. Мышечная масса на ногах уменьшена. Гиперкератоз подошвенных поверхностей обеих ног. Пульсация на тыльной артерии стопы слева снижена, справа отсутствует. Пульсация на задней большеберцовой артерии справа отсутствует, слева снижена. Пульсация на подколенной артерии справа отсутствует, слева ослаблена. Пульс на бедренных артериях нормальный. Отек и гиперемия правой стопы до уровня голеностопного сустава, на боковой поверхности большого пальца язва диаметром 2 см с плотными краями, гнойным отделяемым.
В ОАК эритроциты 5,1х1012/л, гемоглобин 142 г/л, лейкоциты 16,2х109/л, п-6, с-79, б-0, э-0, м-3, л-12%, СОЭ 31 мм/час.
Сахар крови натощак 12,4 ммоль/л, в течение дня до 17,3 ммоль/л. Холестерин 6,3 ммоль/л, триглицериды 2,4 ммоль/л, креатинин 113 мкмоль/л, общий белок 72 г/л, АЛТ 22 ЕД/л, АСТ 34 ЕД/л.
ОАМ: глюкоза ++, ацетон отрицательный, протеинурия 0,2 г/л.
ЭКГ: ритм синусовый с ЧСС 100 в минуту. Признаки крупноочаговых рубцовых изменений задней стенки левого желудочка, гипертрофии левого желудочка.
УЗДГ артерий нижних конечностей: окклюзия правой подколенной артерии, выраженные стенозы правой большеберцовой артерии и артерий правой стопы, слева стенозы подколенной, большеберцовой и артерий тыла стопы. Лодыжечно-плечевой индекс справа 0,5, слева 0,7.
Аортоартериография нижних конечностей: окклюзия правой подколенной артерии, стеноз 73% правой большеберцовой артерии и артерий правой стопы, слева стенозы подколенной (53%), большеберцовой (57%) и артерий тыла стопы.
Сформулируйте полный клинический диагноз. Определите форму синдрома диабетической стопы. Определите тактику дальнейшего лечения пациента. Какие виды оперативного вмешательства ему показаны?
Задача № 51.
На прием к эндокринологу направлена беременная женщина 32 лет. Срок беременности 28 недель. При обследовании в женской консультации дважды выявлена глюкозурия +++, ацетонурии не было, сахар крови натощак 5,4 ммоль/л. Из анамнеза известно, что мать женщины страдает сахарным диабетом 2 типа. Беременность 3-я, первая беременность в возрасте 27 лет, родила здорового мальчика (рост 56 см, вес 4600 г). Вторая беременность 2 года назад закончилась самопроизвольным прерыванием на сроке 8 недель, причина не установлена. Настоящая беременность протекает с повышенной прибавкой массы тела со срока 16 недель. Ранее глюкозурии, повышения сахара крови не было.
При осмотре женщина с массой тела 81,2 кг при росте 164 см (вес до беременности составлял 72 кг). Пастозность лица, голеней. Кожа нормальной окраски и влажности. Щитовидная железа увеличена до 1 степени, мягко-эластичная однородная. В легких дыхание везикулярное. Тоны сердца ясные ритмичные, ЧСС 106 в минуту. АД 135/85 мм рт.ст. Стул ежедневный. Глазные симптомы отрицательные, тремора нет.
В ОАК эритроциты 3,8х1012/л, гемоглобин 98 г/л, лейкоциты 6,9х109/л, п-6, с-79, б-0, э-0, м-3, лимф-12%, СОЭ 22 мм/час.
Сахар крови натощак 5,7 ммоль/л. Глюкозурия ++, ацетон в моче отрицательный, протеинурия 0,02 г/л. Холестерин 6,1 ммоль/л, триглицериды 1,8 ммоль/л, креатинин 87 мкмоль/л, общий белок 72 г/л, АЛТ 22 ЕД/л, АСТ 24 ЕД/л, билирубин 17,2 мкмоль/л, HbA1c 6,6%.
ЭКГ: ритм синусовый с ЧСС 110 в минуту. Электрическая ось сердца отклонена влево.
УЗИ щитовидной железы: общий объем 23 мл, эхоплотность нормальная, мелкие кисты размером 2-3 мм в обеих долях щитовидной железы.
Гормональное исследование: ТТГ 1,1 мМЕ/л, свободный тироксин 21,3 нмоль/л.
Гликемический профиль: сахар крови натощак 5,6 ммоль/л, через 2 часа 8,1 ммоль/л.
Установите клинический диагноз. Какое дополнительное обследование необходимо провести? Дайте рекомендации по лечению. Сформулируйте показания к инсулинотерапии. Какие осложнения могут развиться у ребенка в неонатальном периоде? Имеются ли показания к оперативному родоразрешению? В чем причина изменений щитовидной железы? Какое требуется дополнительное обследование и лечение? Связаны ли изменения в ОАК с патологией щитовидной железы?
Задача № 52.
Больной Д., 40 лет, доставлен в приемный покой машиной скорой помощи. При сборе анамнеза стало известно, что больной страдает сахарным диабетом 1-го типа в течение 15 лет. Получает Протафан в 8 часов и в 22 часа по 12 ЕД, Новорапид по 6-8 ЕД перед завтраком, обедом и ужином. В анамнезе две гипогликемические и одна кетоацидотическая кома.
Два дня назад на фоне респираторного заболевания, протекавшего с повышением температуры, появилась сухость во рту, жажда, резкая слабость, одышка, тошнота, повторная рвота, боли в животе без четкой локализации. В связи с тошнотой и рвотой, пропуском приемов пищи Новорапид в последние сутки не вводил.
При осмотре: кожные покровы сухие, в выдыхаемом воздухе выявляется «фруктовый» запах. Температура тела 37,8°С. Пульс 120 в мин. АД 100/60 мм рт. ст. Тоны сердца приглушены, ритмичны. Частота дыхательных движений 22 в мин. При аускультации легких дыхание ослаблено, влажные хрипы в нижних отделах с обеих сторон. Печень по краю реберной дуги. Живот напряжен, умеренно болезненный в эпигастрии и в правой подвздошной области.
Общий анализ крови: гемоглобин 130 г/л, Эр. 4,2´1012/л, лейкоциты 13,2´109/л, П. 7, С. 78, Э. 1, Л. 9, М. 5, СОЭ 30 мм/час. Биохимический анализ крови: общий белок 68,7 г/л, мочевина 9,3 ммоль/л, креатинин 77 мкмоль/л, глюкоза 19,2 ммоль/л, билирубин 10,3 мкмоль/л, АЛТ 15 МЕ/л, АСТ 18 МЕ/л. Рентгенограмма грудной клетки прилагается ( см. рис 1).
Какое неотложное состояние наиболее вероятно в данном случае? С какими состояними следует проводить дифференциальный диагноз? Какие дополнительные обследования необходимо осуществить? Назначьте лечение.
Задача № 4.
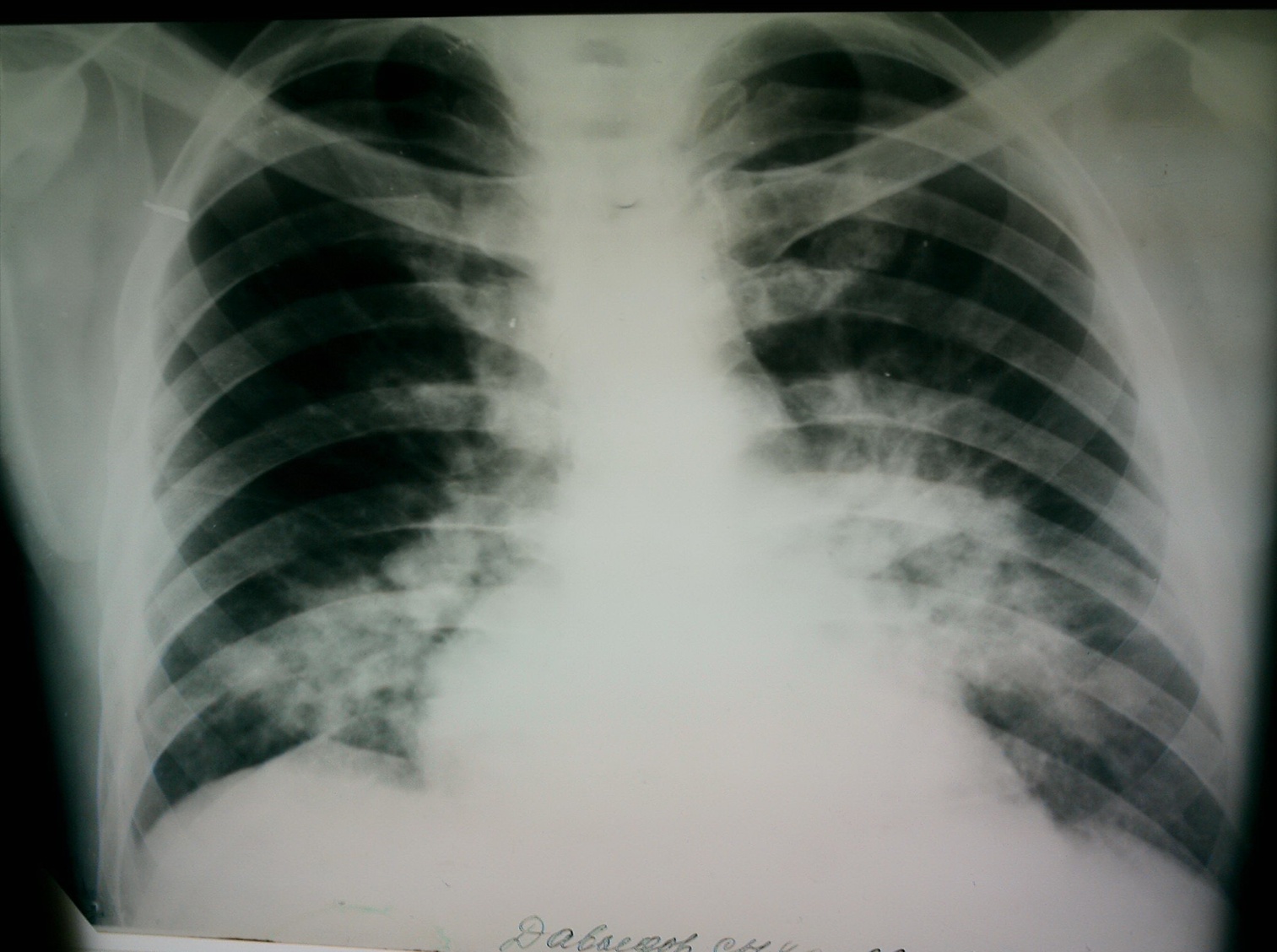
Рис 1.
Задача № 53.
Пациентка М., 24 года, пришла на плановый прием в связи с первой беременностью сроком 7 недель. В течение 6 лет страдает сахарным диабетом. Течение заболевания осложнено непролиферативной ретинопатией, периферической полинейропатией. С момента постановки диагноза сахарного диабета получает инсулин. В данное время вводит с помощью шприц-ручек Лантус в 23 часа 22 ЕД и Хумалог по 6 ЕД перед завтраком, обедом и ужином. Случаев сахарного диабета среди родственников нет. Пациентка планирует сохранить беременность.
В объективном статусе отклонений от нормы не выявлено. Пульс 78 в мин, ритмичный. АД 110/70 мм рт. ст. Отеков нет.
Общий анализ крови: гемоглобин 130 г/л, Эр. 4,2´1012/л, лейкоциты 8,2´109/л, П. 5, С. 62, Э. 1, Л. 27, М. 5, СОЭ 18 мм/час.. Биохимический анализ крови: общий белок 75,4 г/л, билирубин 10,3 мкмоль/л, АЛТ 10 МЕ/л, АСТ 11 МЕ/л, креатинин 68 мкмоль/л, гликированный гемоглобин А1с 7,3%. Гликемия в 8 ч утра (натощак) 5,3 ммоль/л, в 10 ч (после еды) 8,4 ммоль/л. Общий анализ мочи: удельный вес 1017, реакция мочи на сахар, ацетон и белок отрицательная. Тест на микроальбуминурию: отрицательный.
Поставьте диагноз. Возможно ли сохранение беременности в данном случае? Составьте программу диспансерного наблюдения. Какие изменения в лечение необходимо внести?
Задача № 54.
К хирургу обратился больной 56 лет с жалобами на длительно (в течение месяца) незаживающую язву на подошве левой стопы. В анамнезе артериальная гипертензия, в течение 4-х лет отмечает повышенную утомляемость, увеличение количества потребляемой жидкости.
При осмотре мужчина с избыточным весом, выступающим животом. Индекс массы тела 35,1 кг/м2. Окружность талии 110 см, окружность бедер 102 см. Пульс ритмичный, 100 в мин. АД 160/100 мм рт. ст. Тоны сердца звучные, ритмичные. Дыхание везикулярное.
При осмотре стоп: кожа теплая, гиперкератоз подошв, дистрофические изменения ногтей, пульсация на a. dorsalis pedis и a. tibialis posterior сохранена. Выявляется снижение тактильной и болевой чувствительности на стопах и голенях. На подошвенной поверхности левой стопы, в области пятки, округлая язва с гнойным отделяемым.
Общий анализ крови: лейкоциты 10,2х109/л, П. 6, С. 77, Э. 1, Л. 12, М. 4, СОЭ 30 мм/час. Биохимический анализ крови: общий белок 72,2 г/л, билирубин 10,3 мкмоль/л, АЛТ 15 МЕ/л, АСТ 18 МЕ/л, глюкоза 12,4 ммоль/л, холестерин 6,1 ммоль/л, триглицерилы 2,2 ммоль/л. Общий анализ мочи: удельный вес 1028, белок 0,5 г/л, сахар 3%, ацетон – отр. УЗДГ сосудов ног: кровоток по магистральным артериям сохранен.
Поставьте диагноз. Каков генез язвенного дефекта на стопе? Какие компоненты метаболического синдрома есть у больного? Сформулируйте диагноз. Определите программу дообследования. Назначьте лечение.
1. СД 2 типа тяжелого течения. Стадия декомпенсации. Синдром диабетической стопы, нейропатическая форма. Артериальная гипертензия II степени, риск 4. Дислипидемия.
Примечание: У больного имеется протеинурия, но это не диабетическая нефропатия, т.к для ее развития при СД 2 типа необходимо около 10 лет и лишь у 20% больных она переходит из стадии микроальбуминурии в протеинурию. Так что необходимо провести диф диагноз с др заболеваниями: инфекция мочевыводящих путей, гломерулонефриты, мкб и др.
Обоснование диагноза:
1) СД – т.к.
· Жалобы на жажду, повышенная утомляемость
· уровень глюкозы крови составляет 12,4 ммоль /л. сахар 3% в моче.
2) 2 типа: начало после 40 лет, наличие ожирения II степени, индекс ТБ= 1,08 – абдоминальный тип ожирения. Постепенная в течение 4 лет манифестация.
3) Тяжелого течения: наличие синдрома д. стопы.
4) Стадия декомпенсации: ур глюкозы 12,4 ммоль/л – норма натощак 6ммоль/л, ч/з 2 ч после еды - до 8ммоль/л. Компенсация АД – 125/75 мм.рт.ст.
5) Синдром диабетической стопы, нейропатическая форма: на основании: кожа теплая (при ишемической форме (И. ф.) холодная) гиперкератоз подошв, дистрофические изменения ногтей, пульсация на a. dorsalis pedis и a. tibialis posterior сохранена(при И.ф. отсутствует). Выявляется снижение тактильной и болевой чувствительности на стопах и голенях.(при И.ф боли в покое, уменьшаются при опускании ноги, для создания застоя крови). На подошвенной поверхности левой стопы, в области пятки, округлая язва с гнойным отделяемым. (для ишемической формы характерны акральные некрозы пальцев, а данная язва локализуется на опорной части стопы, для нейропатической формы также характерны язвы расположенные на плюсневой поверхности подошвы)
6) Артериальная гипертензия II степени, риск 4 160/100 - II степень, риск 4 т.к наличие СД.
7) Дислипидемия - холестерин 6,1 ммоль/л, триглицериды 2,2 ммоль/л. (норма хл – 5,1; триглицериды- до 1,86)
2. Критерии постановки диагноза: на основании жалоб + ур глюкозы натощак >=6,1; ч\з 2 часа после нагрузки>=11,1ммоль/л.
3. Метаболический синдром включает:
· Центральное ожирение
· Гиперинсулинемия
· Нарушение толерантности к глюкозе
· Инсулинорезистентность
· Дислипидемия (повышение ЛПНП, ТГ и уменьшение ЛПВП)
· АГ
У пациента есть центральное ожирение, артериальная гипертензия, дислипидемия, нарушение углеводного обмена)
4. , 8. Факторы риска: ношение тесной обуви, наличие деформации, отечности стопы.
Формы диабетической стопы:
нейропатическая ( без остеоартропатии и с остеоартропатией (сустав Шарко);
Ишемическая
смешанную (нейро-ишемическую)
Ишемическая форма развивается как следствие атеросклеротического поражения артерий нижних конечностей, что приводит к нарушению магистрального кровотока. При этом могут иметь место также и нейропатические изменения. Однако снижение или полное отсутствие пульсации на артериях стоп и голеней, холодные при пальпации конечности, болевая симптоматика, а также характерная локализация язвенных дефектов по типу акральных некрозов позволяют дифференцировать нейропатические и смешанные (нейро-ишемические) формы поражения стоп.
Нейропатическая форма синдрома диабетической стопы
Нейропатический дефект возникает на участках стопы, испытывающих наибольшее давление, особенно часто на плантарной поверхности и в межпальцевых промежутках. Длительно протекающая сенсомоторная нейропатия приводит к деформации стопы, что способствует перераспределению и чрезмерному увеличению давления на ее отдельные участки, например, в области проекции головок метатарзальных костей. В этих местах отмечается утолщение кожи, формирование гиперкератозов, имеющих достаточно высокую плотность. Постоянное давление на эти участки приводит к воспалительному аутолизу подлежащих мягких тканей, формированию язвенного дефекта. При этом пациент может не замечать происходящих изменении из-за сниженной болевой чувствительности.
Очень часто формирование язвенного поражения происходит по причине неправильного подбора обуви. Как было сказано выше, сенсомоторная нейропатия приводит к характерной деформации стопы. С другой стороны, очень часто имеет место наличие нейропатического отека (подробнее см.дальше). Таким образом, стопа больного меняет не только форму, но и размеры. В тоже время обувь подбирается больными исходя из знания своих прежних размеров, причем учитываются один или два измерения. Сниженная чувствительность не позволяет пациенту своевременно обнаружить неудобство новой обуви и, как следствие этого, приводит к образованию потертостей, язв.
Ноги пациентов могут подвергаться воздействию различных повреждающих факторов. Из-за повышения порога чувствительности больные могут не почувствовать воздействие высокой температуры, например, ожог тыльной поверхности стопы при приеме солнечных ванн, или плантарной поверхности стопы при хождении босиком по горячему песку. Из химических факторов следует отметить повреждающее действие кератолитических мазей, имеющих в своем составе салициловую кислоту, которая может привести к образованию язвы.
Язвенный дефект часто инфицируется стафилококками, стрептококками, колибактериями. Нередко имеет место присоединение анаэробной микрофлоры. Патогенные микроорганизмы продуцируют гиалуронидазу, что ведет к распространению некротических изменений с охватом подкожно-жировой клетчатки, мышечной ткани, костно-связочного аппарата, в тяжелых случаях происходит тромбоз мелких сосудов и, как следствие, вовлечение в процесс новых обширных участков мягких тканей. Инфицированное поражение стопы, может сопровождаться образованием газа в мягких тканях, что обнаруживается как пальпаторно, так и рентгенологически. Это состояние сопровождается, как правило, гипертермией, лейкоцитозом. В таких случаях необходимо срочное хирургическое вмешательство с проведением некрэктомии, назначение адекватной антибиотикотерапии, тщательный контроль за гликемией.
Принципы консервативной терапии нейропатической инфицированной формы синдрома диабетической стопы.
Своевременно и адекватно проводимая консервативная терапия неиропатической инфицированной формы поражения стоп позволяет избежать хирургического вмешательства в 95% случаев. Лечение нейропатической инфицированной стопы включает следующие основные компоненты:
1. Оптимизация метаболического контроля
В большинстве случаев у пациентов, имеющих язвенные поражения стоп, отмечается выраженная гипергликемия. Для обеспечения условий благоприятствующих заживлению важно достижение состояния компенсации углеводного обмена. При ИЗСД проводится интенсификация режима инсулинотерапии. Потребность организма в инсулине может возрасти значительно из-за наличия инфекционно-воспалительного процесса и высокой температуры, следовательно это требует соответствующего повышения дозы вводимого инсулина. Поэтому ориентиром оптимального количества препарата является не показатель соотношения дозы инсулина и массы тела пациента, а показатели гликемии.
Очень часто синдром диабетической стопы развивается у больных ИНСД на фоне выраженной декомпенсации заболевания, не поддающейся коррекции несмотря на диетотерапию и лечение пероральными сахароснижающими препаратами. Таких больных ИНСД, при наличии незаживающих неиропатических язв или выраженного болевого синдрома, рекомендуется переводить на инсулинотерапию. В таких случаях назначение инсулина позволяет нормализовать гликемию и поддерживать хороший метаболический контроль.
2. Антибиотикотерапия
Сухая, истонченная кожа нейропатической стопы с нарушением целостности обладает сниженными барьерными свойствами против проникновения микроорганизмов, находящихся на ее поверхности. При наличии инфекционного поражения мягких тканей стопы необходимо назначение антибиотикотерапии. Препаратами выбора могут быть:
· цефалоспорины; (например: цефтриаксон 500 мг - 2р/д, цефотоксим по 1г в\м)
· линкомицин, клиндамицин;
· эритромицин;
· оксациллин, ампиокс.
Вид, доза препарата и длительность лечения определяется исходя из данных бактериологического исследования микрофлоры раневого отделяемого, тяжести процесса и скорости заживления язвы.
3. Разгрузка пораженного участка
Полный покой и разгрузка стопы могут привести к заживлению в течение нескольких недель даже годами существующих язв. При этом могут быть использованы как кресло-каталка, костыли, так и специальная разгрузочная обувь.
4. Местная обработка раны
Местная обработка раны включает удаление некротических тканей, обработку краев язвы и обеспечение асептичности раневой поверхности и близлежащих участков стопы.
5. Удаление участков гиперкератоза
При наличии участков гиперкератоза необходимо своевременное их удаление с помощью скальпеля с укороченным лезвием. Эта процедура производится специально обученым медицинским персоналом. В некоторых случаях после удаления мозоли обнаруживается язвенный дефект.
