Гепатиты — воспаление печени — обычно возникают в результате вирусной инфекции или интоксикации.
Вирусные гепатиты — группа полиэтиологичных вирусных поражений печени с различными механизмами и путями передачи возбудителей. Впервые отделить инфекционный гепатит от прочих поражений печени предложил выдающийся отечественный терапевт С.П. Боткин (1888). Клинико-морфологическая картина заболеваний характеризуется преимущественным развитием диффузного воспалительного процесса в печёночной ткани с соответствующими астеновегетативными и общетоксическими проявлениями, желтухой, гепатоспленомегалией и рядом возможных внепечёночных поражений (артриты, узелковые периартерииты, гломерулонефриты и т.д.).
• Причиной вирусного поражения печени могут быть различные вирусы (например, возбудитель жёлтой лихорадки или герпесвирусы). Однако, развитие тяжёлого, клинически манифестного поражения печени при этих инфекциях либо не постоянно, либо возникает только у пациентов с иммунодефицитами. К возбудителям вирусного гепатита относят вирусы различных таксономических групп; всех их отличает способность вызывать преимущественно специфические поражения клеток печени. В настоящее время выделяют восемь типов возбудителей вирусного гепатита, обозначаемых заглавными латинскими буквами, соответственно, от A до G и вирус TTV (характеристика разных вирусных гепатитов и их возбудителей приведена в статье «Гепатиты» приложения «Справочник терминов»).
• Социальная значимость и экономический ущерб, наносимый вирусным гепатитом, очень высоки, что и определяет их как серьёзную проблему здравоохранения. В частности, гепатитом А ежегодно заболевают более 1 млн человек, а число носителей вируса гепатита В превышает 1 млрд.
• Механизмы передачи.
• Парентеральный механизм передачи характерен для вирусных гепатитов B, C, D, G. Ситуации, обстоятельства и группы риска заражения перечислены ниже.
† Трансфузии крови и её препаратов, гемодиализ, инъекции, оперативное и стоматологическое лечение в течение предыдущих 6 мес
† Половые контакты с лицом, инфицированным вирусом гепатита В, С, D.
† Дети, рождённые от матерей, инфицированных вирусом гепатита B, C, D, G.
† Тесный бытовой контакт с членом семьи, инфицированным вирусом гепатита B, C, D, G.
• Энтеральный (фекально-оральный) механизм передачи (вирусные гепатиты A и E).
† Контакт с больным за 15–60 дней до начала заболевания.
† Проживание в эпидемиологически неблагополучном районе.
† Групповая заболеваемость с формированием эпидемических очагов в детских и молодёжных коллективах.
Циррозы печени
Циррозы печени — хронически протекающие патологические процессы в печени, характеризующиеся прогрессирующим повреждением и гибелью гепатоцитов, развитием избытка соединительной ткани (фиброзом), замещающей паренхиму. Проявляется недостаточностью функций печени и нарушением кровотока в ней.
Нарушения кровообращения
Из нарушений кровообращения наибольшее клиническое значение имеет развитие портальной гипертензии различного происхождения — стойкого повышения давления в сосудах системы воротной вены выше нормы (выше 6 мм рт.ст.).
• Наиболее частые причины внутрипечёночной портальной гипертензии: цирроз печени, шистосомоз, опухоли печени, гемохроматоз.
• Портальная гипертензия предпечёночного генеза обусловлена блокадой притока крови по портальным сосудам (например, в результате сдавления, окклюзии, аневризм, тромбозов ствола воротной или селезёночной вены).
• Подпечёночного генеза портальная гипертензия вызвана препятствием оттока крови от печени (например, при констриктивном перикардите в результате кальцификации ткани перикарда, при тромбозе, эмболии, сдавлении нижней полой вены).
Длительно текущая портальная гипертензия нередко приводит к дистрофии печени и её недостаточности.
Нарушения кровообращения центрального, органно‑тканевого, в сосудах микроциркуляторного русла наиболее часто наблюдаются при коллапсе, шоке, коме, сепсисе, обширных ожогах.
Другие причины
Существует множество и других причин развития печёночной недостаточности.
• Паразитарные (например, шистосомоз, клонорхоз, описторхоз, фасциолёз), опухолевые и наследуемые поражения печени (например, гликогенез типа IV или гемохроматоз), а также холестаз.
• Гипоксия различного генеза (например, циркуляторная — при сердечной недостаточности, тканевая — при интоксикациях, субстратная — при СД).
• Хроническая почечная недостаточность.
• Гипо-, дисвитаминозы (например, гиповитаминозы E, D, A).
• Эндокринопатии (например, гипокортицизм, патология паращитовидных желёз).
Общий патогенез печёночной недостаточности
Воздействие фактора, повреждающего гепатоциты, формирует разветвлённую сеть взаимозависимых и взаимопотенцирующих изменений. Ведущие звенья патогенеза печёночной недостаточности представлены на рис. 26–4.
Ы Вёрстка Файл «ПФ Рис 25 04 Основные общие звенья патогенеза печеночной недостаточности»

Рис. 26–4. Основные общие звенья патогенеза печёночной недостаточности.
Модификация и/или деструкция плазмолеммы, других мембран и цитоскелета гепатоцитов, развитие иммунопатологических, воспалительных, свободнорадикальных процессов, активация гидролаз приводит к массированному разрушению клеток печени, выходу в интерстиций их содержимого, включая многочисленные гидролитические ферменты. Названные факторы дополнительно потенцируют воспалительные, иммунопатологические и свободнорадикальные реакции. Это, в свою очередь, делает процесс поражения печени тотальным и нарастающим по степени.
Проявления
Печёночная недостаточность характеризуется признаками расстройств обмена веществ и функций печени.
• Расстройства обмена веществ.
† Белки.
‡ Нарушение синтеза гепатоцитами альбуминов проявляется гипоальбуминемией и диспротеинемией. Гипоальбуминемия способствует развитию отёков и формированию асцита (в условиях повышения давления крови в сосудах воротной вены).
‡ Торможение синтеза белков системы гемостаза (проконвертина, проакцелерина, фибриногена, протромбина, факторов Кристмаса и Стюарта‑Прауэр, антикоагулянтных белков C и S) приводит к гипокоагуляции белков крови, развитие геморрагического синдрома (кровоизлияний в ткани, кровотечений).
‡ Снижение эффективности реакций дезаминирования аминокислот приводит к увеличению содержания в крови и моче аминокислот.
‡ Подавление в гепатоцитах орнитинового цикла синтеза мочевины из токсичного для организма аммиака проявляется снижением повышением концентрации аммиака в крови.
† Липиды.
‡ Нарушение синтеза в печёночных клетках ЛПНП и ЛПОНП (обладающих атерогенными эффектами), а также ЛПВП (оказывающих антиатерогенное действие) нередко сопровождается развитием липидной дистрофии печени (жирового гепатоза).
‡ Повышение в плазме крови уровня холестерина (обладающего проатерогенным свойством).
† Углеводы. Для патологии печени характерны подавление гликогенеза, снижение эффективности гликогенолиза, нарушения образования глюкозы. Указанные расстройства проявляются низкой резистентностью организма к нагрузке глюкозой: гипогликемией натощак и гипергликемией вскоре после приёма пищи, особенно углеводной.
† Витамины. При печёночной недостаточности развиваются гипо‑ и дисвитаминозы за счёт:
‡ нарушения высвобождения из продуктов питания и всасывания в кишечнике жирорастворимых витаминов A, D, E, K,
‡ снижения эффективности трансформации провитаминов в витамины (например, b‑каротина в витамин A),
‡ торможения образования коферментов из витаминов (например, тиаминпирофосфата из витамина B1, флавинмононуклеотида и динуклеотида из витамина B2, пиридоксаль–5–фосфата из витамина B6, коэнзима А из пантотеновой кислоты).
† Минеральные вещества (железо, медь, хром). Например, при наследственной патологии — гемохроматозе в ткани печени накапливается железо, развиваются гепатомегалия и цирроз.
• Нарушения функций печени.
† Дезинтоксикационная функция. Характеризуется снижением эффективности процессов детоксикации в печени:
‡ эндогенных токсинов (образующихся и/или накапливающихся в кишечнике — фенолов, скатолов, аммиака, путресцина, кадаверинов и патогенных продуктов метаболизма — низкомолекулярных жирных кислот, сульфатированных аминокислот и др.).
‡ экзогенных ядовитых веществ (например, токсинов грибов и микробов; ядохимикатов; ЛС).
† Антимикробная функция. При печёночной недостаточности страдают фагоцитоз клетками фон Купффера различных микроорганизмов, транспорт IgА в жёлчь, где они оказывают бактериостатическое и бактерицидное действие.
† Желчеобразование и желчевыделение (с развитием желтух и нарушений пищеварения).
Печёночная кома
Финалом прогрессирующей печёночной недостаточности является кома. Она характеризуется потерей сознания, подавлением или значительным снижением выраженности рефлексов и расстройствами жизнедеятельности организма (включая нарушения дыхания и кровообращения), чреватыми смертью.
Причины
• Шунтовая кома («обходная»). Причина шунтовой (обходной) комы: интоксикация организма продуктами метаболизма, а также экзогенными веществами, в норме обезвреживающимися гепатоцитами. Это является результатом попадания их в общий кровоток, минуя печень, по портокавальным анастомозам. Последние развиваются в связи с портальной гипертензией.
• Паренхиматозная кома. Причина печёночноклеточной (паренхиматозной) комы: интоксикация организма в связи с повреждением и гибелью значительной массы печени (например, при её травме, некрозе, удалении). В результате этого нарушаются все функции печени. Наибольшее патогенное значение при этом имеет утрата дезинтоксикационной функции.
Патогенез печёночных ком
Основные факторы патогенеза печёночных ком представлены на рис. 26–5.
Ы Вёрстка Файл «ПФ Рис 25 05 Основные факторы патогенеза печеночных коматозных состояний»
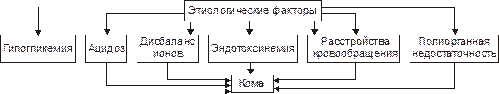
Рис. 26–5. Основные факторы патогенеза печёночных коматозных состояний.
• Гипогликемия. Является результатом нарушения гликогенеза и гликогенолиза.
• Ацидоз (метаболический, на финальных стадиях дополнительно развивается респираторный и выделительный ацидоз).
• Дисбаланс ионов в клетках, интерстициальной жидкости и в крови (в крови нарастает [K+], в клетках — [Na+], [Ca2+], [H+]).
• Интоксикация организма — эндотоксинемия (особенно продуктами белкового и липидного метаболизма, а также непрямым билирубином, что обусловлено нарушением его трансформации и конъюгации с глюкуроновой кислотой).
• Нарушения центральной, органно‑тканевой и микрогемоциркуляции как следствие сердечной недостаточности, нарушения тонуса артериол, развития феномена сладжа.
• Полиорганная недостаточность. Ранее всего и наиболее выраженно нарушается функции сердца, дыхательного и кардиовазомоторного центров. Последнее приводит к смешанной гипоксии, прекращению сердечной деятельности, дыхания и смерти пациента.
Желтуха
Многие формы патологии печени начинаются и/или сопровождаются желтухой. Желтуха характеризуется избыточным содержанием в крови, интерстициальной жидкости и крови компонентов жёлчи (включая жёлчные пигменты), а также желтушным окрашиванием кожи, слизистых оболочек и мочи.
Все виды желтух объединены одним признаком — гипербилирубинемией, от которой зависит яркость окраски кожи: от светло-лимонной до оранжево-жёлтой, зелёной или оливково-жёлтой (пожелтение кожи и склер начинается при концентрации билирубина более 26 ммоль/л).
Метаболизм билирубина
Метаболизм билирубина представлен на рис. 26–6.
Ы Вёрстка Файл «ПФ Рис 25 06 Основные этапы метаболизма билирубина»
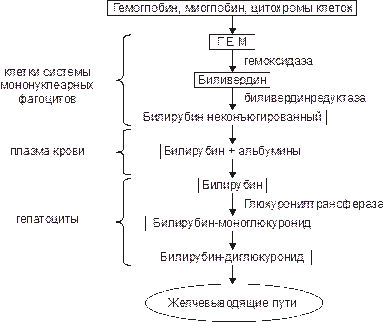
Рис. 26–6. Основные этапы метаболизма билирубина.
• Высвобождение гема. Более 80% гема образуется в результате разрушения эритроцитов и около 20% — миоглобина и цитохромов.
• Протопорфирин ® биливердин. Трансформация протопорфирина гема в биливердин происходит под влиянием микросомальных оксидаз гепатоцитов.
• Биливердин ® билирубин. Окисление биливердина (катализируемое цитозольной биливердин редуктазой) с образованием непрямого билирубина. Непрямой билирубин, циркулирующий в крови, связан с альбуминами и поэтому не фильтруется в почках и отсутствует в моче.
• Диссоциация комплекса «неконъюгированный билирубин–альбумин» и транспорт билирубина в гепатоциты. В их цитозоле билирубин образует комплекс с белками и глутатион–S–трансферазами.
• Диглюкуронизация билирубина в гепатоцитах с образованием растворимого в воде конъюгированного билирубина. Прямой билирубин не связан с альбумином. В связи с этим он активно («прямо») взаимодействует с диазореактивом Эрлиха, выявляющим этот пигмент.
• Экскреция конъюгированного билирубина в желчевыводящие пути.
• Трансформация конъюгированного билирубина:
† в уробилиноген (в верхнем отделе тонкой кишки), всасывающийся в тонкой кишке и попадающий по системе воротной вены в печень, где разрушается в гепатоцитах.
† в стеркобилиноген (в основном в толстой кишке).
‡ Часть стеркобилиногена всасывается в нижнем отделе толстого кишечника и с кровью геморроидальных вен попадает в общий кровоток. Стеркобилиноген хорошо растворим в воде, не связан с белками и поэтому фильтруется в почках в мочу (придавая ей в норме соломенно‑жёлтый цвет).
‡ Другая часть стеркобилиногена выделяется с экскрементами, окрашивая их.
Виды желтух
По этиопатогенезу различают механическую, паренхиматозную и гемолитическую желтухи. В клинической практике существует множество терминов (в т.ч. синонимов), относящихся к разным заболеваниям, сопровождающимся желтухой (названия и характеристики разных желтух см. в статье «Желтуха» приложения «Справочник терминов»).
Нарушения обмена жёлчных пигментов наблюдаются при расстройствах функций гепатоцитов (развивается паренхиматозная желтуха), внепечёночных формах патологии (например, при выраженном гемолизе эритроцитов возникает гемолитическая желтуха), а также при нарушениях оттока жёлчи от печени (развивается механическая желтуха). В общем виде выделяют печёночные и внепечёночные группы желтух (рис. 26–7).
Ы Вёрстка Файл «ПФ Рис 25 07 Виды желтух по происхождению»
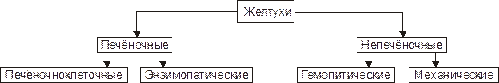
Рис. 26–7. Виды желтух по происхождению.
• Печёночные желтухи (паренхиматозные и энзимопатические) возникают при первичном повреждении гепатоцитов.
• Непечёночные желтухи первично не связаны с повреждением гепатоцитов. К ним относятся гемолитические (надпечёночные) и механические (подпечёночные) желтухи.
Печёночные желтухи
Различают инфекционные и неинфекционные причины возникновения печёночных желтух.
• Инфекционные причины. К ним относят вирусы, бактерии, плазмодии.
• Неинфекционные причины печёночных желтух: органические и неорганические гепатотоксические вещества (например, четырёххлористый углерод, этанол, парацетамол и др.), гепатотропные АТ, цитотоксические лимфоциты и макрофаги, новообразования.
Характер и выраженность нарушений функций печени зависит от степени альтерации и массы повреждённых гепатоцитов. В значительной части случаев повреждение, начинаясь с изменения структуры клеточных мембран и/или подавления активности ферментов, нарастает и может завершиться деструкцией печёночных клеток. В любом случае при повреждении паренхимы печени происходят расстройства желчеобразования и желчевыведения.
