И нисходящей ободочной кишки
Показания: наличие патологического процесса в области левого изгиба или рядом лежащих участков ободочной кишки (рак I—IIA стадии, полипы с малигнизацией. осложненный дивертикулит и др.). Схема операции представлена на рис. 21.
Операция: срединная лапаротомия (при необходимости разрез продляют к мечевидному отростку или влево к реберной дуге). После ревизии органов брюшной полости приступают к мобилизации левого изгиба ободочной кишки. Петли тонкой кишки отводят в правую половину брюшной полости и отгораживают влажным полотенцем. Оттягивают нисходящую ободочную кишку к средней линии и рассекают ножницами париетальную брюшину вдоль наружного края кишки (рис. 22, а).
Марлевым тупфером на зажиме тупо отделяют нисходящую ободочную кишку от задней стенки живота до верхней или средней трети сигмовидной ободочной кишки и отводят к средней линии. При этом на задней брюшной стенке видны нижний полюс почки и левый мочеточник (рис. 22,6).
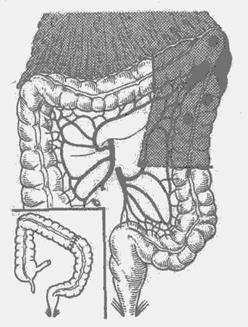
Рис. 21. Резекция левого изгиба с частью поперечной ободочной и нисходящей ободочной кишки (схема). Границы резекции и наложение трансверзосигмоидного анастомоза конец в конец.
д е
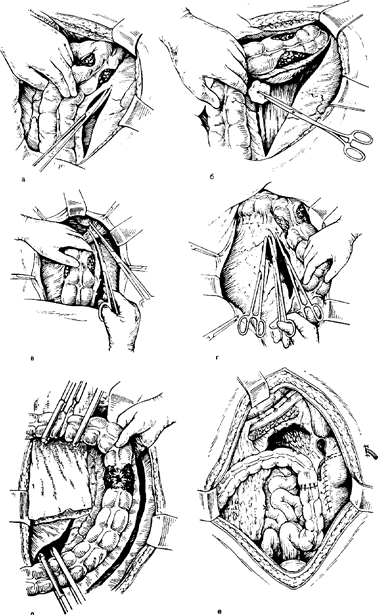
Рис. 22. Резекция левого изгиба с частью поперечной ободочной и нисходящей ободочной кишки. Этапы операции.
а — рассечение брюшины вдоль наружного края нисходящей ободочной кишки до левого изгиба; б — отделение кишки тупфером к средней линии (виден нижний полюс почки и левый мочеточник); в— пересечение диафраг-мально-ободочной связки и части желудочно-ободочной связки; г — пересечение брюшины вдоль внутреннего края нисходящей ободочной кишки и части брыжейки поперечной ободочной кишки с перевязкой левой ободочной артерии и ее ветвей; д — наложение зажимов на кишку и пересечение кишки;
е — наложение трансверзосигмоидного анастомоза конец в конец; сшивание краев задней париетальной брюшины и дренирование забрюшинного пространства и области анастомоза трубкой, введенной через разрез в поясничной области.
Далее мобилизуют левый изгиб. Для этого пересекают между зажимами и перевязывают шелком диафрагмально-ободочную связку (рис. 22, в). Необходимо помнить, что в некоторых случаях эта связка срастается с передним краем ворот селезенки и нижним краем селезенки, поэтому при мобилизации левого изгиба необходима осторожность, чтобы не повредить селезенку. Так же между зажимами пересекают и перевязывают часть желудочно-ободочной связки в пределах левой трети поперечной ободочной кишки.
Мобилизованный левый изгиб и нисходящую ободочную кишку отводят вниз и вправо.
Между зажимами пересекают брюшину вдоль внутреннего края нисходящей ободочной кишки и часть брыжейки поперечной ободочной кишки вместе с проходящими сосудами, в частности с левой ободочной артерией, и перевязывают их шелком (рис. 22, г). Надо остерегаться перевязки сигмовидных артерий и особенно нижней брыжеечной артерии, так как при этом нарушается кровоснабжение сигмовидной ободочной и верхнеампулярной части прямой кишки.
Большой сальник удаляют вместе с мобилизованной частью ободочной кишки.
Мобилизованные отделы: левый изгиб с частью поперечной ободочной и нисходящей ободочной кишки удаляют, пересекая их между кишечными зажимами (мягкие зажимы на остающиеся концы, жесткие — на удаляемую часть), которые накладывают вверху на левую
треть поперечной ободочной кишки и внизу на верхнюю треть сигмовидной ободочной кишки (рис. 22, д). Непрерывность ободочной кишки восстанавливают путем наложения трансверзосигмоидного анастомоза конец в конец между поперечной ободочной и сигмовидной ободочной кишкой двухрядными узловыми шелковыми швами (рис. 22,е).
После наложения анастомоза сшивают края брыжейки поперечной ободочной и сигмовидной ободочной кишки и ушивают брюшину левого бокового канала.
К области анастомоза целесообразно подвести дренажную трубку, которую выводят через поясничный разрез слева и фиксируют к коже узловым шелком. Для разгрузки анастомоза проводят газоотводную трубку через прямую кишку вверх за линию анастомоза. Рану брюшной стенки зашивают послойно.
