Долевое и сегментарное строение легких
Методы лучевой диагностики при остром калькулезном холецистите. Основные лучевые симптомы.
- УЗИ – его чувствительность 95-99%( предел выявляемости 1,5-2 мм) симптомы-гиперэхогенное образование в полости желчного пузыря, позади которого определяется «звуковая дорожка»(Линденбратен)
по национальным клиническим рекомендациям «острый холецистит 2015: симптомы -увеличение размеров пузыря ( увеличение продольного >8 см или поперечного >4 см
утолщение стенки более 3 мм с признаками ее отека и нарушения эхоструктуры( слоистость и неоднородность, «двойной контур»
перивезикальное жидкостное скопление
блокирующий конкремент в шейке желчного пузыря
2. Обзорная рентгенограмма оргонов брюшной полости – что можно увидеть - Рентгеноконтрастные камни желчного пузыря (15 % от всех камней); воздух в полости желчного пузыря или в его стенках(как признак восполения)желчный пузырь в норме не визуализируется, определяются камни если только они содержат известковые включения.
3.ЭРХПГ - эндоскопическая ретроградная холангиопанкреатографияЭндоскопическая ретроградная холангиопанкреатография осуществляется путем введения эндоскопа в двенадцатиперстную кишку, где он прикрепляется к устью большого дуоденального сосочка; через канал эндоскопа протягивается зонд с специальным каналом для подачи контрастного вещества .
После того, как это вещество поступает по проведенному каналу внутрь организма, специалист осуществляет снимки исследуемой области с помощью рентгеновского оборудования. контраст водорастворимый йодсодержащий. Снимки выполняются как при тугом заполнении, так и при опорожнении и после извлечения эндоскопа через 15-30-60 минут.
- КТ – не является методом выбора,показано при нетипичной клинической картине, а также с целью дифдиагностики заболевания и его осложнений симптомыаналогичны УЗИ симптомам ( утолщение стенок до 3-5 мм и более и узловатость контуров; плохая визуализация стенок желчного пузыря и явления перихолецистита, по мнению большинства ученых, являются самым важным и достоверным КТ признаком острого восполения; собственно камни- их
визуализация на КТ напрямую зависит от химического состава, включающего 3 компонента: желчные пигменты, холестерин и кальций.Количество кальция играет определяющую роль в чувствительности КТ. Единственным патогномоничным признаком острого холецистита является газ в полости желчного пузыря.
Лучевая анатомия грудной клетки в прямой и боковой проекции
Диафрагма ограничивает снизу легочные поля куполообразной тенью. В своей центральной части она стоит наиболее высоко, к периферии легочных полей тень диафрагмы довольно круто спускается книзу и образует острые реберно-диафрагмальные углы — синусы. В медиальных отделах тень диафрагмы образует с тенью органов средостения кардиодиафрагмальные синусы, которые менее глубоки, чем реберно-диафрагмальные, а острота их углов значительно варьирует, особенно слева — от острого до тупого. Высота стояния диафрагмы изменяется в зависимости от возраста и конституции. У взрослых людей при глубоком вдохе купол диафрагмы расположен справа на уровне переднего отрезка V—VI ребер, слева — на 1 ребро ниже. В положении глубокого вдоха средняя часть купола диафрагмы уплощается. При значительной дыхательной экскурсии, что наблюдается обычно у спортсменов, контур диафрагмы может быть зубчатым, причем зубцы расположены достаточно симметрично и каждый зубец подходит к верхним краям передних концов ребер, что отражает места прикрепления отдельных групп мышц сухожильными волокнами к верхним краям ребер. Правый купол диафрагмы сливается с тенью печени, под левым куполом обычно видно одно или два просветления, отображающие газ в своде желудка и в селезеночном углу толстой кишки.
Корни легких
Корни легких с точки зрения анатомии представляют собой совокупность определенным образом топографически расположенных анатомических элементов: легочной артерии, легочной вены, бронхов, лимфатических сосудов и узлов, нервов, клетчатки, плевры. При этом следует учитывать, что на большом своем протяжении указанные образования лежат экстрапульмонально, а потому на рентгенограмме скрыты плотной тенью средостения. Общепринятое в рентгенологии деление тени корня легкого на верхнюю часть (или головку), среднюю (или тело) и нижнюю (или хвостовую), не воспроизводит анатомических частей корня, но по практическим соображениям сохраняется (рис. 5). Основная роль в тенеобразовании корня легкого принадлежит легочной артерии, в меньшей степени — легочным венам, при обязательном сопровождении их бронхами, вносящими элемент контрастности в изображение корня, а потому “рентгеновский” корень легкого представляет собой совокупность сосудисто-бронхиальных элементов (рис. 6, 7). Остальные анатомические составляющие корня принимают ничтожное участие в его тенеобразовании.
Расположение корней легких с обеих сторон неодинаково, что отражает отсутствие их анатомической симметрии. Так, правый корень представлен лентовидной дугообразно искривленной в верхнем отделе и суживающейся книзу тенью средней плотности с верхней границей на уровне II ребра — II межреберья. Между тенью правого корня и тенью средостения отчетливо определяется просветление, обусловленное промежуточным и нижнедолевым бронхами. Слева тень корня обычно в большей или меньшей степени скрыта тенью сердца, только у 3—5% пациентов левый корень виден полностью. В соответствии с особенностями анатомического положения левой легочной артерии, верхняя граница тени левого корня располагается на одно ребро выше правого.
Тень корня легкого средней плотности, никогда не бывает однородной: она состоит из тяжеобразных, овальных, округлых теней, представляющих собой проекционное наложение на легочную артерию ее собственных разветвлений, а также верхних и нижних зональных и сегментарных легочных вен. В отдельных местах плотность тени корней уменьшается продольной или поперечной проекцией наслаивающихся на них бронхов. Видимость на рентгенограмме указанных анатомических образований определяет структуру корня легкого.
Наружная граница тени корня не представляет собой сплошную ровную линию: от нее в сторону расходится большое количество сосудистых теней, обусловленных разветвлениями легочных артерий и вен. Направление артерий более вертикальное, вены идут преимущественно горизонтально. На отдельных участках контур корня легкого становится менее четким из-за наслоения просветлений от бронхов. Обрезав мысленно сосудистые и бронхиальные разветвления, можно ясно наметить границы компактной части тени корня, которая имеет несколько вогнутое или прямолинейное направление. Нижняя часть корня (хвост) образована местом разветвления легочной артерии и вен. Тени корней, расположенные по обе стороны средостения, тянутся почти до уровня диафрагмы. Ширина корней легких представляет собой ширину главного артериального ствола и в норме равна ширине просвета основного бронха, отделяющего сосудистый ствол от тени средостения. Размер этот не должен превышать 1,5 см.
Легочные поля
На прямой рентгенограмме можно видеть правое и левое легочные поля, которые представляют собой проекцию легких на плоскость рентгеновской пленки. Правое легочное поле короткое и широкое, левое — узкое и длинное за счет особенностей расположения органов средостения и куполов диафрагмы. Окружая органы средостения, легкие как бы окутывают их и потому частично проецируются на срединную тень. Эти части легкого, а также области легкого, прикрытые диафрагмой, на прямой рентгенограмме не видны. Лучше всего их видно в боковых и косых проекциях.
Для удобства легочные поля принято делить на 3 пояса и 3 зоны. Проведенные на уровне нижних краев II и IV ребер горизонтальные линии делят легочное поле на 3 пояса — верхний, средний и нижний. Надключичная область или верхушки легких ни к одному из поясов не относятся. Вертикальные линии, проведенные через точку пересечения ключицы с наружным реберным контуром и через середину отрезка ключицы, проецирующегося на фоне легочного поля, делят легочное поле на 3 зоны — внутреннюю, среднюю и наружную.
Основная характеристика легочных полей — их прозрачность, которая определяется тремя основными факторами: воздухонаполнением, кровенаполнением сосудов, количеством паренхимы легкого. Соотношение этих факторов обусловливает степень прозрачности легочных полей. Очевидно, что прозрачность прямо пропорциональна количеству воздуха, содержащегося в легких, и обратно пропорциональна количеству кровеносных сосудов и легочной ткани на единицу объема.
Помимо внутрилегочных факторов на прозрачность легочных полей влияет и состояние грудной стенки. Так, прозрачность зон и поясов в нормальных условиях неодинакова из-за проеционного наложения на них мягких тканей грудной клетки. Поэтому у мужчин наиболее прозрачны нижние пояса, затем — верхние и наименее прозрачны средние пояса; у женщин — наименее прозрачны нижние пояса из-за наложения теней молочных желез, наиболее прозрачны верхние пояса. Прозрачность зон как у мужчин, так и у женщин убывает от средней к латеральной и внутренней зонам.
Легочные поля имеют хорошо выраженный и сложный легочный рисунок. Анатомическим субстратом легочного рисунка в нормальных условиях являются легочные сосуды — артерии и вены. Роль стенок бронхов и других внутрилегочных элементов в образовании легочного рисунка чрезвычайно мала. В основном легочный рисунок представлен тяжеобразными переплетающими тенями неравномерной интенсивности. Эти тени местами усиливаются от перекреста с другими сосудистыми веточками или ослабляются от перекреста с бронхами, лежащими в продольной и поперечной проекциях. Наряду с тяжеобразными тенями в легочных полях отмечаются округлые и овальные большой плотности теневые образования (поперечные сечения сосудов), рядом с которыми заметны кольцевидные затемнения с просветлениями внутри (просветы бронхов).
В силу уменьшения калибра кровеносных сосудов по направлению к периферии характер легочного рисунка в разных отделах легочного поля неодинаков. Если проследить за его особенностями по горизонтали в соответствии с делением легочного поля на зоны, видно, что легочный рисунок наиболее богат в медиальных зонах, где располагаются крупные сосудистые стволы. В средних зонах он становится беднее вследствие уменьшения калибра кровеносных сосудов. В латеральных зонах прослеживаются лишь отдельные сосудистые веточки. В краевой каемке легочных полей шириной 1—1,5 см легочный рисунок не должен быть виден. По вертикали закономерности образования легочного рисунка те же, что и в зональном направлении. Наиболее густой легочный рисунок отмечается в нижних поясах, где проецируется большое количество конечных разветвлений легочных артерий и вен. В верхних отделах легочный рисунок постепенно становится более бедным, а в области верхушек совсем не прослеживается или едва виден.
Долевое и сегментарное строение легких
На обзорных снимках отображается преимущественно суммированная масса всей легочной ткани. Большинство легочных долей наслаиваются друг на друга за исключением над- и подключичной областей, наружных реберно-диафрагмальных углов, куда соответственно проецируются верхняя и нижняя доли. Поэтому нет никаких опорных пунктов, на основании которых можно точно очертить границы отдельных долей. Однако при уплотнении листков плевры или совпадении направления рентгеновских лучей с ходом междолевых борозд на прямой рентгенограмме можно увидеть изображение добавочной междолевой щели в виде тонкой линии затемнения, горизонтально идущей на уровне III межреберья — IV ребра. Видимость на прямом снимке добавочной междолевой щели позволяет точно определить нижнюю границу верхней и верхнюю границу средней доли.
На боковой рентгенограмме и при тех же условиях отчетливо определяются тонкие тени главной и добавочной междолевой борозд, являющихся анатомическими границами верхней, средней и нижней доли. Чаще на прямых рентгенограммах нормальной грудной клетки проекции легочных долей определяются ориентировочно. При этом необходимо принимать во внимание известные основные топографо-анатомические данные о расположении междолевых границ.Границы отдельных долей на передней прямой рентгенограмме грудной клетки проецируются следующим образом: известно, что граница правой главной междолевой борозды начинается сзади от уровня II грудного позвонка. Отсюда она идет косо снаружи и вниз в направлении передних отделов ребер и спускается к диафрагме на уровне IV ребра. Верхняя граница левой главной междолевой борозды находится несколько выше правой, спуск ее к диафрагме менее пологий. Добавочная междолевая щель у большинства людей имеется только в правом легком. Начинаясь от главной междолевой борозды на уровне IV ребра, она отделяет верхнюю долю от нижней и имеет горизонтальное направление. Таким образом, правое легочное поле делится на область проекций верхней, средней и нижней долей. Верхняя доля проецируется от верхушки до IV ребра. Здесь ее нижняя граница может определятся в виде очень тонкой горизонтальной линии, ниже которой расположена средняя доля. Средняя доля лежит в передневнутреннем отделе нижней части правой грудной полости. Ее верхняя плоскость граничит с основанием верхней доли, снаружи ее граница проекционно совпадает с направлением переднего конца VI ребра. Таким образом, нижненаружный участок правого легочного поля, расположенный ниже переднего конца VI ребра, занимает боковые отделы только нижней доли. С учетом анатомических особенностей уровня расположения передних концов ребер и тел позвонков изображение всей нижней доли справа проецируется на область легочного поля, начиная от II ребра вплоть до диафрагмы. Таким образом, от II до IV ребра нижняя доля проекционно наслаивается на верхнюю, а выше II ребра в над- и подключичное пространство проецируется только верхняя доля.
Слева проекция верхней доли соответствует сумме проекций верхней и средней долей справа. Нижняя доля слева занимает те же участки легочных полей, что и справа. Таким образом, в левом легочном поле, как и справа, изолированно без суперпозиций в над- и подключичное пространство проецируется верхняя доля, ниже и латеральнее переднего отрезка VI ребра у края грудной стенки — только нижняя доля.
Наиболее постоянными являются главные и правая добавочная междолевые борозды. Однако могут наблюдаться гомологичные междолевые борозды. В этом случае легкое может состоять из большего числа долей. Так, если в легком имеется задняя междолевая борозда, как продолжение кзади добавочной междолевой щели, то верхушка нижней доли правого легкого является самостоятельной задней долей. Слева возможно наличие язычковой доли — гомолога средней доли справа, отделенной от верхней, как и справа, добавочной междолевой щелью. Околосердечная доля образуется за счет медиального отдела нижней доли, обычно справа. Размеры этой доли могут быть различными в зависимости от участка нижней доли, отсеченного косо расположенной добавочной междолевой бороздой.
По механизму образования несколько особняком стоит добавочная доля непарной вены (lobus venae azygos). Ее образование ставится в связь с пороком развития. В процессе онтогенеза v.azygos должна расположиться на верхнем контуре правого главного бронха, обойдя медиально верхушку легкого. При нормальном состоянии эта вена проецируется в виде овальной, довольно плотной тени в месте перехода правого контура трахеи в верхний контур правого главного бронха. Если v.azygos не огибает верхушку легкого, а как бы прорезает ее, увлекая за собой висцеральный и париетальный листки плевры, то образуется глубокая борозда, включающая четыре листка плевры, которая отделяет тот или иной участок верхней доли правого легкого. На рентгенограмме отшнурованная внутренняя часть верхушки легкого ограничена снаружи тонкой гладкой линейной тенью, которая книзу заканчивается каплеобразной тенью (проекцией непарной вены). Добавочная доля непарной вены может иметь различные размеры, прозрачность ее, как правило, снижена.
Каждая доля легкого состоит из определенного числа независимых участков — сегментов легкого. Самостоятельность этих отдельных частей обусловлена наличием определенного бронхососудистого пучка, который ветвится в строго определенном отделе каждой доли. Согласно Международной схеме принято выделять 10 основных легочных сегментов справа и 9 сегментов слева
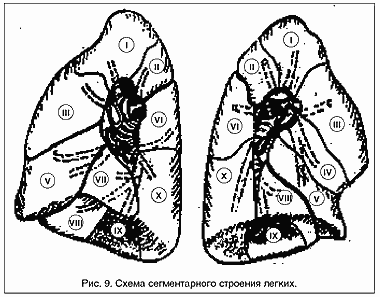
Рис. 9 Схема сегментарного строения легких.
Боковая рентгенограмма производится в ортопозиции пациента, плотно прижатого к кассете исследуемой стороной, с поднятыми на голову руками. Снимок делают на высоте вдоха. Хорошего качества рентгенограмма включает в себя достаточную полноту охвата, контрастность, четкость, правильную установку, отсутствие артефактов. Контрастность рентгенограммы устанавливается сравнением плотной тени правого поддиафрагмального пространства со светлым участком легкого, проецирующегося в ретростернальное пространство за рукояткой грудины. Достаточная разница в цветовом изображении затемнений и просветлений свидетельствует о контрастности снимка. Четкость определяется по одноконтурности костных образований. О правильной установке больного свидетельствует строго в профиль расположенная грудина.
Тени мягких тканей на боковом снимке по отдельности не дифференцируются, но они более интенсивны в верхних отделах снимка, куда проецируются массивные мышцы спины, плечевого пояса и шеи. Вследствие этого достаточная прозрачность легочного поля в боковой проекции обычно начинается только от уровня I межреберья, из-за чего верхушка легкого плохо видна.
Из теней костного скелета определяется внутренний конец прилежащей ключицы, которая спускается косо вниз и кпереди, образуя ясно видное грудинно-ключичное сочленение. Ниже внутреннего конца ключицы спереди в профиль располагается грудина, дифференцирующаяся на рукоятку, тело, мечевидный отросток. Тень позвоночника видна не на всем протяжении — раздельно определяются тела II—XI позвонков, на которые наслаивается прозрачное легкое. На задние отделы тел позвонков наслаиваются округлые тени ортоградно идущих поперечных отростков. Тени лопаток видны не полностью — в основном они сливаются с мягкими тканями спины, а наружный край лопаток проецируется на тень позвоночника или перед ним. Тени ребер прилежащей к пленке стороны начинаются от округлых теней осевой проекции поперечных отростков. Вначале лентообразные тени ребер образуют крутые дуги кзади от позвонков, достигают передней стенки грудной клетки, не выходя спереди за изображение грудины. Тени I ребра не видно, поэтому счет ребер ведется от II ребра прилежащей стороны, которая легко определяется по месту его соединения с грудиной — у сочленения ее рукоятки с телом. Сзади, напротив переднего отрезка II ребра лежит тело VI позвонка. Тени ребер противоположной стороны более широкие и проекционно не совпадают с одноименными ребрами прилежащей стороны, которые более узки, структурны, контуры их видны резче. Костные ориентиры используют для определения границы между долями, когда линейные тени междолевых листков плевры на боковых снимках не видны. Так, соединив мысленно тело IV позвонка с передним костодиафрагмальным синусом можно получить проекцию главной междолевой щели. Проведя горизонтальную линию по переднему отрезку IV ребра (от корня легкого перпендикулярно грудине) — проекцию добавочной междолевой щели.
Верхушечный сегмент верхней доли расположен в куполе легочного поля (рис. 9). Сзади к нему прилежит II задний сегмент верхней доли, кпереди и кнаружи — III передний сегмент верхней доли. В средней доле IV сегмент — наружный, расположен в углу между горизонтальной и нижней частью косой междолевой щели. Кпереди от наружного находится V внутренний сегмент.
Верхушку нижней доли занимает сегмент, нижняя граница которого определяется линией, мысленно продолженной кзади от добавочной междолевой щели. Остальные сегменты располагаются в основании нижней доли таким образом, что на боковой рентгенограмме VII сегмент наслаивается на VIII, IX и на Х, занимая по площади разные участки. Так, VII медиально-базальный примыкает к нижней части главной междолевой щели и заходит в передний костодиафрагмальный синус; XI — латерально-базальный, находясь между VIII и X сегментами, частично перекрывает заднебазальный сегмент и заходит в область наружного синуса. Х заднебазальный сегмент вверху граничит с VI сегментом и занимает большой объем заднемедиальных отделов нижней доли.
Слева локализация и число сегментов несколько иные, чем справа. Так, I и III сегменты чаще объединяются в один задневерхушечный из-за общего вентилирующего их бронха. Средней доли слева нет. Ее гомолог — язычковый сегмент, обычно не отделенный от верхней доли междолевой щелью, делится на IV верхний язычковый и V нижний язычковый сегменты, так что на боковой рентгенограмме IV сегмент располагается над V. Кроме того, слева отсутствует VII сегмент.
РКТ в диагностике перелома черепа. Основные КТ симптомы.переломы делятся на переломы свода и переломы основания черепа. 1/3 больных с тяжелой ЧМТ не имеют переломы костей.Выделяют:
Линейные
Вдавленные (компрессионные)
Расхождение швов
Дырчатые
Огнестрельные
Наиболее информативна КТ, позволяющая одновременно оценить костные и внутримозговые повреждения рентген черепа неэффективна как скрининг травмы
Линейные переломы рентгенологически характеризуются повышением прозрачности, раздвоением контуров (симптом веревки), прямолинейностью, зигзагообразностью (симптом молнии), узостью просвета. Эти признаки обнаруживаются при полных переломах костей черепа (Рис. 7.12, 7.13). Изолированные трещины только одной из пластинок костей рентгенологически обычно не выявляются. Косвенными признаками переломов при нарушении целости воздухоносных околоносовых пазух и ячеек сосцевидного отростка может быть снижение прозрачности последних из-за геморрагии или появление пневмоцефалии. Особые трудности возникают при диагностике линейных переломов по шву у детей из-за отсутствия полного синостоза костей черепа.
По нашим данным, частота линейных переломов костей черепа снижается с увеличением возраста пострадавших. Так, при травме средней и тяжелой степени тяжести в грудном возрасте частота линейных переломов составляет 70,2% наблюдений, в ясельном — 34,4%, в дошкольном — 31,3%, в школьном возрасте — 24,7%. Более чем в 90% случаев переломы локализуются в теменной области и в 21% наблюдений линейные переломы свода черепа переходят на основание, имея туже возрастную особенность.
Вдавленные переломыв зависимости от площади соприкосновения черепа с травмирующим предметом разделяют на импрессионные, депрессионные. Импрессионные переломы возникают при небольшой поверхности соприкосновения и характеризуются конусовидным вдавлением в полость черепа участка кости, при этом фрагменты кости сохраняют связь с костями свода (Рис. 7.14). Депрессионные переломы возникают при значительной площади соприкосновения черепа с травмирующим предметом и характеризуются полным отделением отломков от свода черепа и вдавлением их в его полость. При тяжелой транспортной травме или падении с большой высоты возникают многооскольчатые депрессионные переломы с внедрением крупных костных фрагментов в полость черепа и наличием множественных линейных переломов, расходящихся от места повреждения (Рис. 7.15).
Для детей младшего возраста характерны неполные импрессионные переломы костей свода по типу «теннисного шарика» или «часового стекла» в результате высокой эластичности костей и продавливания ее участка в полость черепа (Рис. 7.16). Для более старшего детского возраста характерны типичные импрессионные и депрессионные переломы с расхождением черепных швов.
Редко встречаются экспрессионные переломы, при которых отломки костей располагаются над поверхностью свода черепа.
Только у детей обнаруживаются «растущие переломы» костей свода черепа и чем больше срок после травмы, тем больше «расхождение» краев места перелома
