Базового реанимационного комплекса
1. Оценить риск для реаниматора и пациента.
Убедиться в собственной безопасности, безопасности пострадавшего и окружающих. Необходимо выяснить и, по возможности, устранить и/или минимизировать риски для реаниматора и пациента (интенсивное дорожное движение, угроза взрыва, обвала, электрического разряда, воздействия агрессивных химических средств и т.д.). При наличии угрозы жизни и здоровью реаниматора, помощь должна быть отсрочена до момента устранения угрозы.
2. Шейк – тест.
| Рис. 2. Проверка реакции пострадавшего. |
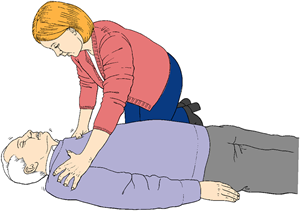 Проверяется ответ пациента на вербальный и физический контакты для контроля утраты уровня сознания: пострадавший берется реаниматором за плечи и осторожно встряхивается в направлении «из стороны в сторону», одновременно реаниматор четко и громко задает вопросы: «Что с вами случилось?, Нужна ли вам помощь?» (рис. 2). Если пострадавший не реагирует на физический и вербальный контакты – сознание отсутствует.
Проверяется ответ пациента на вербальный и физический контакты для контроля утраты уровня сознания: пострадавший берется реаниматором за плечи и осторожно встряхивается в направлении «из стороны в сторону», одновременно реаниматор четко и громко задает вопросы: «Что с вами случилось?, Нужна ли вам помощь?» (рис. 2). Если пострадавший не реагирует на физический и вербальный контакты – сознание отсутствует. 3. Если пострадавший отреагировал на ваши раздражители открыванием глаз, речью – оставить его в том же положении, попытаться выяснить причины происходящего и позвать на помощь, при этом регулярно оценивать состояние пострадавшего.
4. При отсутствии сознания. Освободить грудную клетку от верхней одежды, если это займет не более 10 сек.
5. Открытие дыхательных путей (5 сек).
Восстановление проходимости верхних дыхательных путей (ВДП) осуществляется с помощью ряда приемов, позволяющих отодвинуть корень языка от задней стенки глотки. Наиболее эффективны, просты и безопасны для пациента следующие.
А. Метод запрокидывания головы и поднятия подбородка двумя пальцами (рис. 3). Одну ладонь кладут на лоб пациента, двумя пальцами другой руки, установленных посередине подбородочной части нижней челюсти - поднимают подбородок, запрокидывая голову назад надавливанием на лоб. Таким образом, устраняется механическое препятствие на пути тока воздуха.
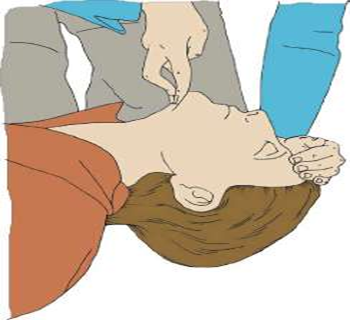
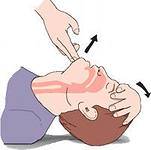
| Рис. 3. Открытие ВДП. Запрокидывания головы и поднятия подбородка. |
Альтернативный способ данной методике – запрокидывание головы путем подведения одной руки под шею больного, а другой – надавливание на лоб пострадавшего.
Б. Выдвижение нижней челюсти без разгибания головы при подозрении на травму шейного отдела позвоночника (рис. 4). При освобождении дыхательных путей у пациента с подозрением на травму шейного отдела позвоночника необходимо использовать выдвижение нижней челюсти без разгибания головы в шейном отделе. Реаниматор размещается со стороны головы пострадавшего. Основаниями ладоней, которые располагает в скуловой области, фиксирует голову от возможного смещения к поверхности, на которой оказывается помощь. II-V (или II-IV) пальцами обеих рук захватывает ветвь нижней челюсти около ушной раковины и выдвигает ее с силой вперед (вверх),
| Рис. 4. Открытие верхних дыхательных путей. Выдвижение нижней челюсти без разгибания головы. |
Нельзя захватывать горизонтальную ветвь нижней челюсти, так как это может привести к закрытию рта. Тот же самый метод, но с одновременным запрокидыванием головы назад, можно применить, если нет подозрения на травму шейного отдела позвоночника (тройной прием Сафара).
6. Оценка дыхания (10 сек).
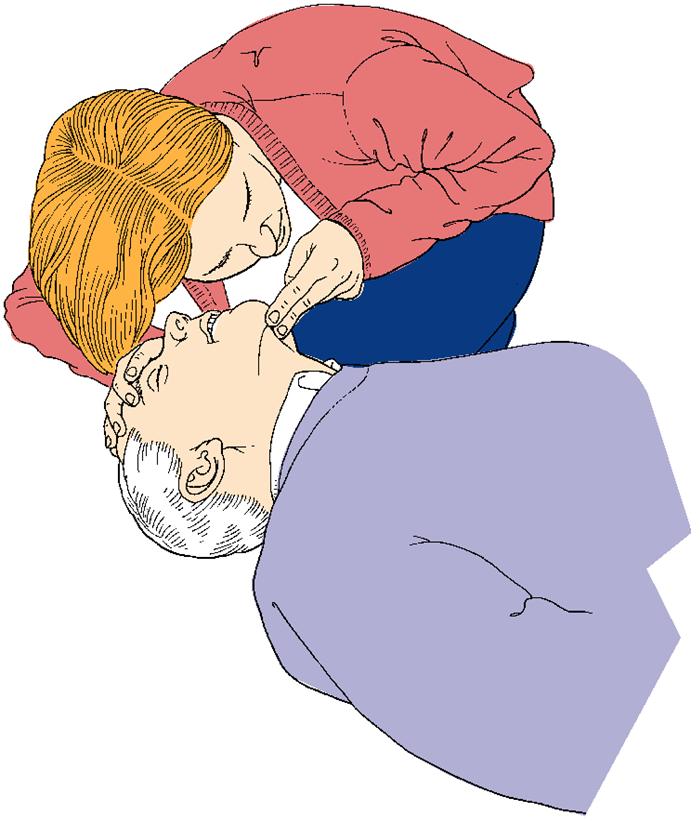 Наклониться над пациентом и в течение 10 сек. (рис. 5) смотреть за движением грудной клетки, слушать дыхание, попытаться почувствовать дыхание (принцип «вижу, слышу, ощущаю»). При наличии дыхания – придать пострадавшему устойчивое боковое положение.
Наклониться над пациентом и в течение 10 сек. (рис. 5) смотреть за движением грудной клетки, слушать дыхание, попытаться почувствовать дыхание (принцип «вижу, слышу, ощущаю»). При наличии дыхания – придать пострадавшему устойчивое боковое положение.
| Рис. 5. Оценка дыхания, принцип «вижу, слышу, ощущаю». |
этого пальцы руки, согнутые в фалангах, соскальзывают со щитовидного хряща к грудинно-ключично-сосцевидной мышце. Время на определение пульса на сонной артерии не должно превышать 10 сек.
7. Если дыхание отсутствует – проводится осмотр и санация ротовой полости и ротоглотки. (рис. 6)
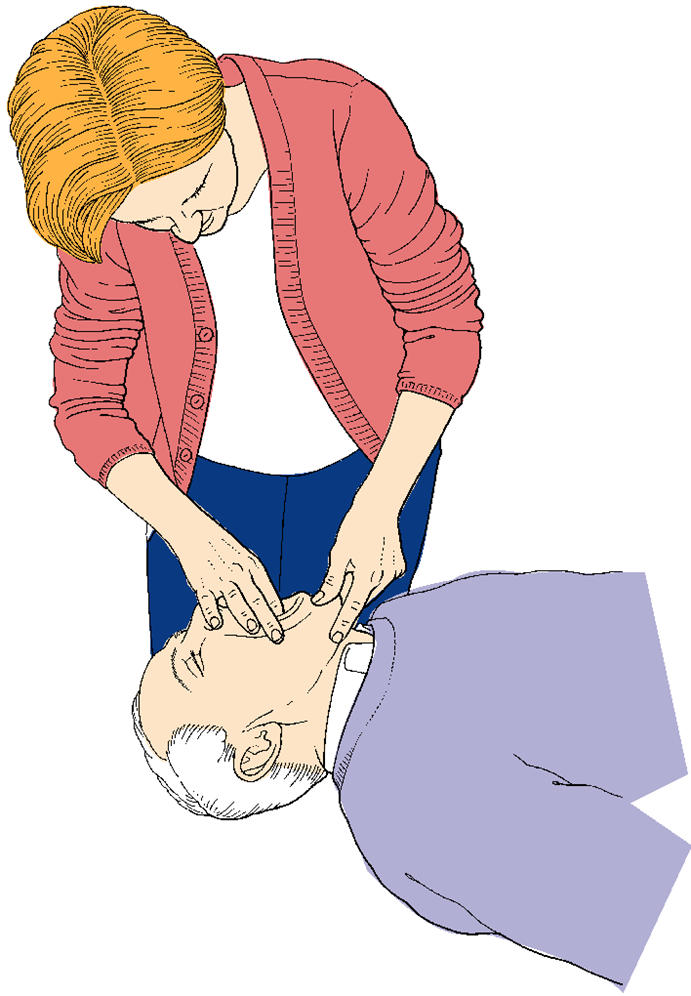 При наличии видимых инородных тел в полости рта и ротоглотки – произвести санацию ротовой полости/ротоглотки. Протезы, свободно располагающиеся в ротовой полости, предметы, слизь, рвотные массы – удаляются строго под контролем зрения. Один-два пальца ввести в ротовую полость подушечками к нёбу, провернуть их на 90° и тракционным движением удалить содержимое через угол рта.
При наличии видимых инородных тел в полости рта и ротоглотки – произвести санацию ротовой полости/ротоглотки. Протезы, свободно располагающиеся в ротовой полости, предметы, слизь, рвотные массы – удаляются строго под контролем зрения. Один-два пальца ввести в ротовую полость подушечками к нёбу, провернуть их на 90° и тракционным движением удалить содержимое через угол рта.
Другие приемы туалета верхних дыхательных путей:
| Рисунок 6. Осмотр и санация ротовой полости. |
б) прием “палец за зубами” (вводят палец между щекой и зубами пострадавшего и помещают его кончик за последние коренные зубы; применяется при плотно сжатых зубах);
в) при полностью расслабленной нижней челюсти применяют «подъем языка и челюсти» (вводят большой палец в рот и глотку пострадавшего и его кончиком поднимают корень языка; другими пальцами этой же руки захватывают нижнюю челюсть и поднимают ее). Пальцами обернутыми в материю очищают ротоглотку, либо используют отсасывающие устройства. Жидкое содержимое может вытечь самостоятельно при повороте головы набок (не применимо при подозрении на травму шейного отдела позвоночника!).
8. Проверка зрачков – оценивается только профессионалами (10 сек).
Зрачки широкие, на свет не реагируют, симптом кошачьего зрачка (Белоглазова) отрицательный (на 2-х глазах): при сдавлении глазного яблока от наружного угла к внутреннему – зрачок не деформируется по типу «кошачьего». Данный симптом появляется через 15-30 мин. от наступления биологической смерти (СЛР нецелесообразна при положительном симптоме).
При констатации состояния клинической смерти необходимо, как можно быстрее, вызвать специализированную реанимационную бригаду скорой медицинской помощи (бригаду ОРИТ), при возможности принести (или попросить окружающих) автоматический наружный дефибриллятор параллельно начать проведение комплекса СЛР.
При наличии автоматического наружного дефибриллятора – подсоединить электроды и следовать голосовым инструкциям аппарата.
9. Прекардиальный удар выполняется только профессионалами, если остановка кровообращения произошла в присутствии медицинского персонала при достоверно установленной ЖТ/ФЖ в первые 10 сек., то есть в контролируемой ситуации, и до готовности к работе дефибриллятора.
Наносится однократно, кулак правой (левой) руки сжимается и приподнимается на высоту около 20-30 см. Кулак энергично опускается, локтевым краем кулака ударяя в области грудины в точке компрессий при непрямом массаже сердца (поиск точки см. ниже). Затем немедленное проведение СЛР.
10. Базовые реанимационные мероприятия (БРМ) начинается с выполнения НМС с частотой компрессий не менее 100 в мин.
Один цикл СЛР включает в себя 30 компрессий грудной клетки (НМС) и последующие за ними 2 искусственных вдоха по методу «рот-в-рот» (ИВЛ). При этом реаниматор находится сбоку у тела пациента на коленях, прижав колени к боковой поверхности тела пациента. Рука пациента со стороны реаниматора при этом отводится в сторону на 90 градусов. При выполнении БРМ в ограниченных по площади пространствах, компрессии возможно выполнять через голову пострадавшего или, при наличии двух спасателей, стоя над пострадавшим с расставленными ногами.
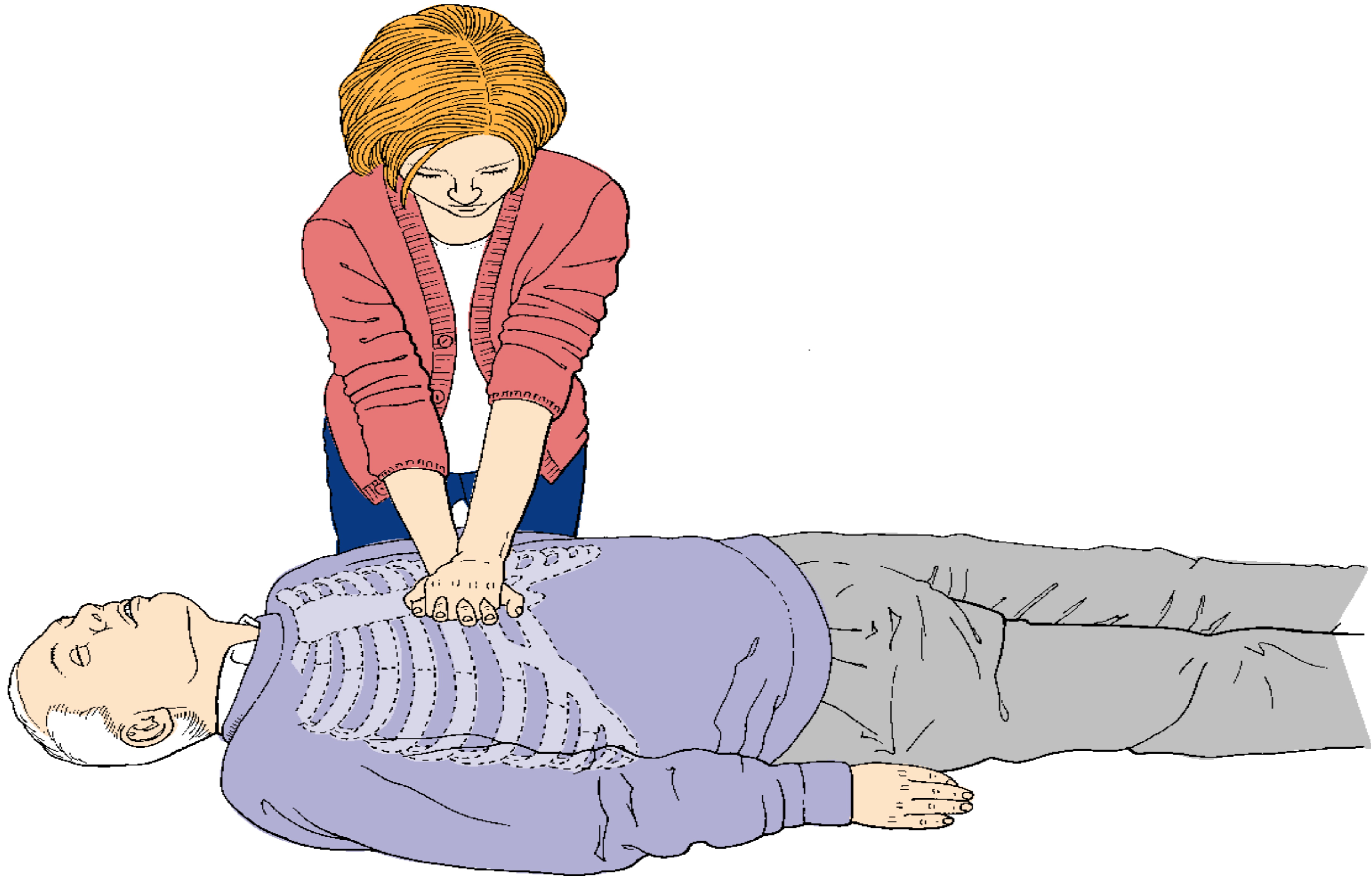 Точка компрессии расположена в центре грудной клетки, что соответствует нижней половине грудины строго по срединной линии.
Точка компрессии расположена в центре грудной клетки, что соответствует нижней половине грудины строго по срединной линии.
| Рис. 7. Расположение рук при проведении НМС. |
Производится надавливание на грудную клетку в передне-заднем направлении на глубину не менее 5 см, но не более 6 см с частотой не менее 100 в минуту. При этом фазы компрессии и декомпрессии должны быть равны. Необходимо обеспечивать полную декомпрессию грудной клетки без потери контакта рук с грудиной после каждого надавливания. Компрессии грудной клетки следует проводить только на жесткой поверхности. Между циклами компрессий руки убирают с поверхности груди для улучшения визуализации экскурсий грудной клетки при искусственных вдохах, а также для облегчения искусственных вдохов и расправления легких.
11. Методика искусственного дыхания по методу «рот-в-рот». Делают нормальный вдох, зажимают нос пострадавшего большим и указательным пальцами руки расположенной на лбу, при этом необходимо фиксировать голову пострадавшего этой же рукой за лоб. Двумя пальцами другой руки подтянуть подбородок за подбородочную часть нижней челюсти, таким образом, обеспечив открытие дыхательных путей (рис. 8А). Плотно обхватив губы пациента, производят два медленных, плавных искусственных вдоха, продолжительностью 1 сек и примерным объемом 500-600 мл (рис. 8Б). Искусственный вдох не форсируется. Критерием эффективности искусственного вдоха считается наличие подъема грудной клетки при вдохе и спадание грудной клетки после вдоха. При искусственном дыхании рекомендуется использование барьерных устройств (защитные экраны, лицевая маска с клапаном одностороннего движения воздуха - Pocket Mask) накладываемых на вход в ротовую полость пациента.

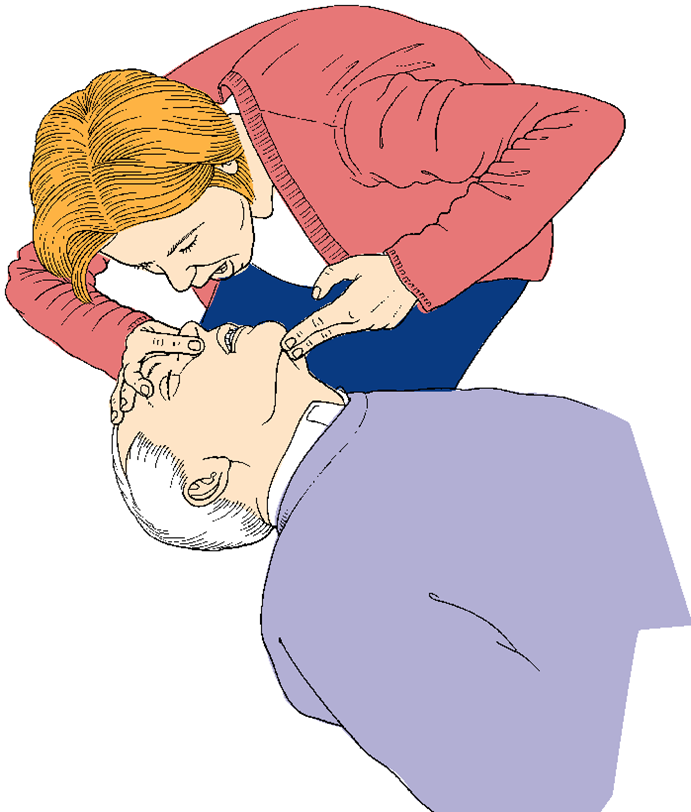
| Б |
| Рис. 8. Проведение ИВЛ методом «рот в рот». |
| А |
При проведении первичного реанимационного комплекса лицами без медицинского образования при отсутствии возможности проведения искусственного дыхания в начале реанимации, возможно проведение первых шести (примерно 2 мин.) циклов СЛР без ИВЛ. Медицинским работникам, при наличии необходимых инструментов, обязательно проведение масочной вентиляции легких с введением воздуховода мешком типа Амбу.
Проводят 6 циклов СЛР (180 компрессий, 12 вдохов) что составляет примерно 2 мин.
12. В дальнейшем, при проведении СЛР, проверка пульса на сонной артерии выполняется через каждые 6 циклов (примерно 2 мин.).
Рекомендуется ЭКГ-мониторинг. При проведении СЛР сотрудниками СМП ЭКГ - контроль обязателен.
13. Перевод пациента в устойчивое боковое положение.
Производится при появлении признаков восстановления витальных функций (пульса на сонной артерии, нормального дыхания). Дыхание ритмичное, более 10 в мин., нормальной глубины. Кожа по мере восстановления кровообращения и спонтанного дыхания приобретает нормальный розовый цвет, акроцианоз исчезает. При таком состоянии возможен перевод пациента в устойчивое боковое положение с постоянным контролем функций дыхания и кровообращения (рис. 9, 10).
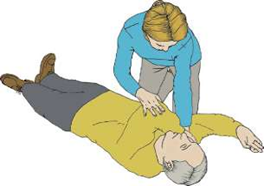
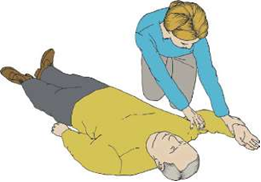
| Рис. 9. Придание пациенту устойчивого бокового положения. |
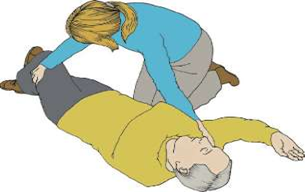
Существуют различные варианты бокового стабильного положения, каждый из которых должен обеспечивать положение тела пострадавшего на боку, свободный отток рвотных масс и секретов из ротовой полости, отсутствие давления на грудную клетку:
1. Снять с пострадавшего очки и положить их в безопасное место.
2. Опуститься на колени рядом с пострадавшим и убедиться, что обе его ноги выпрямлены.
3. Ближнюю к спасателю руку пострадавшего отвести в сторону до прямого угла к туловищу и согнуть в локтевом суставе таким образом, чтобы ладонь ее оказалась повернутой кверху.
4. Вторую руку пострадавшего переместить через грудь, а тыльную поверхность ладони этой руки удерживать у ближней к спасателю щеки пострадавшего.
5. Второй рукой захватить дальнюю от спасателя ногу пострадавшего чуть выше колена и потянуть ее кверху так, чтобы стопа не отрывалась от поверхности.
6. Удерживая руку пострадавшего прижатой к щеке, потянуть пострадавшего за ногу и повернуть его лицом к спасателю в положение на бок.
7. Согнуть бедро пострадавшего до прямого угла в коленном и тазобедренном суставах.
8. Чтобы сохранить дыхательные пути открытыми и обеспечить отток секретов, отклонить голову пострадавшего назад. Если необходимо сохранить достигнутое положение головы, поместить руку пострадавшего под щеку.
9. Проверять наличие нормального дыхания каждые 5 мин.
10. Перекладывать пострадавшего в боковое стабильное положение на другом боку каждые 30 мин во избежание синдрома позиционного сдавления.
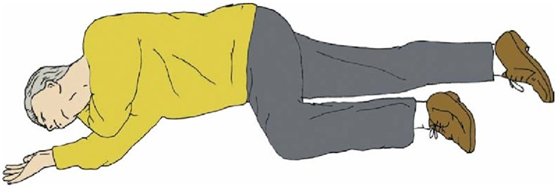
| Рис. 10. Устойчивое боковое положение. |
Если дыхание не восстанавливается до нормальных показателей, проводится дальнейшая интенсивная терапия, направленная на поддержание проходимости верхних дыхательных путей и протезирование дыхательных функций (введение воздуховода, трубки Комбитьюб, ларингеальной маски, масочная вентиляция с применением мешка Амбу, аппаратов ИВЛ с ингаляцией 100% кислорода).
