Факторы риска развития имп
Государственное образовательное учреждение
Высшего профессионального образования
Алтайский государственный медицинский
Университет Росздрава».
Неймарк А.И., Яковец Я.В., Манатова Г.А.
ИНФЕКЦИИ МОЧЕПОЛОВОЙ СИСТЕМЫ
Методическое пособие
– Барнаул 2011–
Печатается по решению Центрального координационно- методического совета ГОУ ВПО Алтайский государственный медицинский университет
Рецензент: доктор мед. наук, профессор Е.И. Буевич
Методическое пособие рекомендовано для студентов старших курсов, врачей - урологов, курсантов, клинических ординаторов, аспирантов.
А.И. Неймарк, Я.В. Яковец, Г.А. Манатова, 2011
Эпидемиология
Воспалительные заболевания органов мочевой системы составляют 2/3 всей урологической патологии. Самым частым из неспецифических воспалительных заболеваний органов мочевой системы является острый и хронический пиелонефрит. Кроме того, к этой группе заболеваний относятся пионефроз, паранефрит, забрюшинный фиброз (болезнь Ормонда), цистит, парацистит, уретрит, простатит, везикулит, эпидидимит, орхит, баланит, баланопостит, кавернит.
В последние годы констатируется заметный рост заболеваемости неспецифическими воспалительными заболеваниями среди всех возрастных групп, особенно среди детей и молодежи. Факт, что пиелонефрит является самым частым заболеванием почек во всех возрастных группах доказывает большая его частота выявления на аутопсиях: в 8-20% всех вскрытий. Существуют различия заболеваемости пиелонефритом среди мужчин и женщин в разные возрастные периоды. Общепризнанно в целом преобладание женщин среди больных пиелонефритом. В возрасте от 2 до 15 лет девочки болеют пиелонефритом в 6 раза чаще, чем мальчики, почти такое же соотношение между мужчинами и женщинами в молодом и среднем возрасте. В пожилом возрасте пиелонефрит возникает чаще у мужчин. Эти различия связаны со свойственными возрастным периодам и представителям разного разного пола факторами нарушения уродинамики и инфицирования мочевых путей. У молодых женщин ведущее значение придается воспалительным заболеваниям гениталий, дефлорационному циститу и гестационному пиелонефриту, у пожилых мужчин – аденоме предстательной железы. важную роль играет возрастная физиологическая перестройка органов мочевыводящей системы: снижение эластичности тканей, их тонуса, появление дискенезии, что ведет к расстройству уродинамики. Большая распространенность хронического пиелонефрита, значительные трудопотери в связи с его обострениями и осложнениями, частая заболеваемость женщин детородного возраста, что ограничивает их репродуктивность и ведет к рождению детей, предрасположенных к заболеванию почек, - все это определяет огромную социальную значимость проблемы диагностики, лечения и профилактики хронического пиелонефрита.
Собственные данные
 |
Нами проведен анализ заболеваемости острым гнойным пиелонефритом в г.Барнауле за период с 2004 по 2006 годы. Выяснено, что имеется существенный прирост заболеваемости (рис.1):
Рисунок 1.Заболеваемость острым гнойным пиелонефритом в г. Барнауле в 2004-2006 гг.
Средний возраст заболевших, напротив, имеет тенденцию к уменьшению: в 2004 г. составил 34,8 лет, в 2005г – 33,7 лет, в 2006 г – 31,2 года. При этом отмечен прирост заболеваемости за счет возрастной группы моложе 25 лет (в основном 18-19 лет) (рис.2).
|
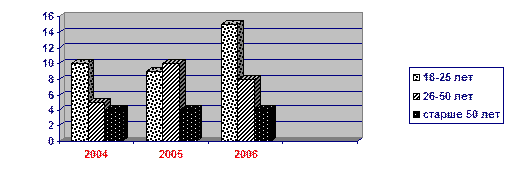 |
Заболеваемость острым гнойным пиелонефритом среди лиц мужского пола за период наблюдения не изменилась (в среднем мужчины составляют 10,8%). По характеру воспалительного процесса преобладают множественные карбункулы почек (за 2004 г. – 14, 2005 г. – 20, 2006 г. – 26) и прирост заболеваемости связан именно с увеличением больных с карбункулами почек. В то же время количество выявленных абсцессов почек остается достаточно стабильным (2004 г. – 2, 2005 г. –3, 2006 г. – 3). Среди выявленных причин гнойного пиелонефрита можно выделить мочекаменную болезнь (2004 г. – 4, 2005 г. – 4, 2006 г. – 3), что наиболее характерно для мужчин и лиц пожилого возраста; беременность (2004 г. – 0, 2005 г. – 3, 2006 г. – 3), что наиболее характерно для женщин в возрасте 20-30 лет; гнойные заболевания мягких тканей (фурункулез), характерные для лиц обеих полов в возрасте от 20 до 50 лет.
Проведенные исследования показали, что заболеваемость острым гнойным пиелонефритом в г. Барнауле за последние 3 года возрастает. Прирост заболеваемости происходит за счет женщин молодого возраста (до 25 лет, чаще 18-19 лет) с преобладанием карбункулов почек.
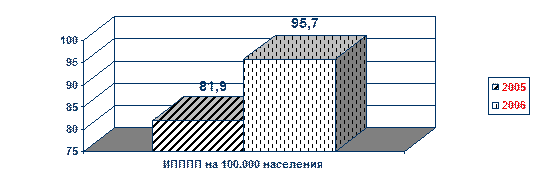 Рассмотрим заболеваемость внутриклеточными инфекциями (инфекциями, передающимися преимущественно половым путем - ИПППП) (рис. 3).
Рассмотрим заболеваемость внутриклеточными инфекциями (инфекциями, передающимися преимущественно половым путем - ИПППП) (рис. 3).
К росту заболеваемости ИПППП приводят следующие факторы:
ü Раннее начало половой жизни
ü Изменение норм сексуального поведения
ü Частая смена половых партнеров
ü Недостаточная информированность о правилах и средствах контрацепции
Частота встречаемости основных возбудителей ИПППП – хламидий, микоплазм и уреаплазм колеблется в следующих пределах:
· M.hominis – 10-50%,
· U.urealiticum – 30-44%
· Ch.trachomatis – 30-50-75% (в зависимости от возрастных групп)
U.urealiticum регистрируется у 80% женщин с симптомами генитальной инфекции, у 51% женщин с нарушениями репродуктивной функции, обнаруживаются у больных с такими инфекциями, как герпес и кандидамикоз. При этом у женщин регистрируются более высокие титры, чем у мужчин. В большинстве случаев ИПППП протекают бессимптомно. Бессимптомные инфекции, поэтому, играют существенную роль в передаче возбудителя при половых контактах.
Хламидии по классификации относятся к бактериям и имеют следующие характеристики:
ü Не способны синтезировать АТФ и ГТФ, поэтому являются облигатными внутриклеточными паразитами – «энергетические паразиты»
ü Имеют РНК, ДНК, клеточную стенку и рибосомы – занимают промежуточное положение между риккетсиями и вирусами
ü Грамотрицательные бактерии
Род Микоплазма включает 100 видов и только 4 вида – M. pneumonie, M. hominis, M. genitalium, M. Incognitis - патогенны для человека. Род Уреаплазма включает 3 вида и только 1 вид U. urealiticum – патогенен для человека. Уреаплазмы и микоплазмы не являются ни бактериями, ни вирусами
ü Не имеют клеточной стенки(трехслойная отграничивающая мембрана)
ü Проходит через бактериальные фильтры
ü Способны паразитировать (персистировать) на мембране клеток хозяина
ü Имеют ДНК и РНК
ü Грамотрицательны
Хламидии при персистенции в организме человека нарушают проходимость каналикулярной системы половых путей, повреждают эпителиальные клетки, участвующие в процессе сперматогенеза, и запускают иммунологические реакции с образованием антиспермальных антител (АСА). Chlamydia trachomatis способна прикрепляться к сперматозоидам, кторые могут служить переносчиками инфекции. Поэтому, хламидиоз оказывает существенное влияние на фертильность мужчин, приводя к развитию уретрита, везикулита и простатита. Микоплазмы и уреаплазмы, в свою очередь, при взаимодействии со сперматозоидом нарушают их подвижность, появляются незрелые формы, изменяется спирализация, возникают пушистые хвостики (адсорбция множества уреаплазм на хвостовой части сперматозоида), ингибируется процесс их пенетрации в яйцеклетку. Размножение этих возбудителей происходит внутриклеточно и очень интенсивно. Цикл развития занимает около 6 суток. Микоплазмы и уреаплазмы способны изменять метаболизм клеток хозяина
ü нарушают обмен аминокислот
ü синтез белков и нуклеиновых кислот
ü привносят новую генетическую информацию
ü увеличивают количество свободной арахидоновой кислоты
ü приводят к активации синтеза простагландинов
Они препятствуют фагоцитозу либо перевариванию их в фагоцитах. Последние становятся разносчиками инфекции, что генерализует последнюю. Они способны оказывать цитотоксическое действие на лимфоциты и подавлять активацию естественных Т-киллеров. При иммунологическом обследовании таких пациетов обнаруживаются аутоиммунные антитела, храктерные для аутоиммунных процессов. Микоплазмы, уреаплазмы и хламидии выделяются у больных с острым геморрагическим циститом и острой абактериальной пиурией, а также выделяются из мочевых камней при мочекаменной болезни (в 20% случаев). Проникновение в более глубокие отделы мочевыводящей системы приводит к развитию уретрального синдрома. Персистирующая урогенитальная инфекция, по данным лаборатории гемостаза Алтайского государственного медицинского универсистета, приводит к изменениям в системе гемостаза: повышению уровня фактора Виллебрандта, накоплению продуктов деградации фибрина, выраженной агрегации тромбоцитов, активации фибринолитической системы. В органа и системах при проведении гистологических исследований выявлены пролиферативные, дистрофические и некротические изменения во всех органах.
Урологическая инфекция включает в себя множество различных клинических синдромов, у каждого из которых - своя этиология, эпидемиология, диагностика, своя стратегия терапии и прогнозы. Развитие и течение урологических инфекций определяется взаимодействием микроорганизмов и микроорганизмом в определенных условиях среды (географической, социальной и т.д.). Микроб не только является “пусковым фактором”, имеет значение вид микроорганизма, его доза, путь проникновения, наличие факторов колонизации, инвазии, агрессии. Со стороны макроорганизма - состояние барьерных и защитных факторов - как местных, так и общих.
Урологические инфекции - оппортунистические (от латинского opportunity, что значит “склонный к заболеваниям”). Оппортунистические урологические инфекции протекают в виде пиелонефрита, околопочечных абсцессов, цистита, простатита и уретрита. Все эти заболевания могут осложняться уросепсисом.
ИМП относятся к наиболее распространенным заболеваниям как в амбулаторной, так и во внутрибольничной практике. Наиболее частым проявлением НИМП является острый цистит. Встречаемость острого цистита у женщин составляет 0,5-0,7 эпизодов заболевания на 1 женщину в год. Распространенность острого цистита в России, по расчетным данным, составляет 26-36 млн случаев в год. Заболеваемость острым циститом у взрослых мужчин крайне низка и составляет 6-8 эпизодов в год на 10000 мужчин в возрасте 21-50 лет.
Острый пиелонефрит является самым частым заболеванием почек во всех возрастных группах. В целом, среди больных острым пиелонефритом преобладают женщины. Частота возникновения острого пиелонефрита значительно ниже, чем острого цистита, и составляет в России, по расчетным данным, 0,9-1,3 млн случаев ежегодно.
К группе повышенного риска по диагностике ИПППП относятся больные циститами, пиелонефритами и мочекаменной болезнью, а также больные с уретритами, простатитами и бесплодием.
Пиелонефрит – инфекционно-воспалительный процесс неспецифической этиологии, при котором в патологический процесс вовлекаются лоханка почки, чашечки и почечная паренхима с поражением в первую очередь и преимущественно межуточной ее ткани. В конечной стадии он распространяется на кровеносные сосуды и клубочки.
До 60-х годов 20-го века был распространен термин «пиелит». Пиелит означает наличие воспалительного процесса только в почечной лоханке, поэтому возникла необходимость в более точном определении процесса, происходящего в почке при ее воспалении. В настоящее время пиелит рассматривается как начальная стадия пиелонефрита, при которой преимущественное поражение имеет чашечно-лоханочная система. При этом лоханка, являясь частью почки, не может вовлекаться в патологический процесс изолированно. На возможность вовлечения в воспалительный процесс и паренхимы почки – перехода воспаления со слизистой оболочки почечной лоханки на паренхиму – указывал еще Bartels (1877). Поэтому, в 70-х годах (1974 год – классификация Н. А. Лопаткина - Родомана) появился термин «пиелонефрит» - самое частое заболевание во всех возрастных группах. Появление понятия позволило и классифицировать эту патологию:
Кроме того, можно выделить и ряд редких форм пиелонефрита, например, эмфизематозный пиелонефрит (впервые сообщение о нем сделано Келли и Макколлуму в 1898 г., а подробно описан Винстедом в 1952 г.). Развитие эмфизематозных пиелонефритов возможно, если этиологическим фактором является микроорганизм, способный к активному газообразованию – B. paracoli, Ps.aeroginosa, Pp.vulgaris.
Факторы риска развития ИМП
Риск развития ИМП зависит от возраста, пола пациента, наличия сопутствующих заболеваний и патологии мочевыводящих путей. У женщин риск ИМП в 30 раз выше, чем у мужчин, что связано с особенностями анатомического строения мочеполовых органов. В возрасте от 2 до 15 лет девочки болеют ИМП в 6 раз чаще, чем мальчики, почти такое же соотношение между мужчинами и женщинами наблюдается в молодом и среднем возрасте, в то время как в пожилом возрасте ИМП чаще возникают у мужчин. Существенным фактором риска развития острого цистита у женщин является частота половых актов и характер применяемых контрацептивов: частота возникновения острого цистита выше при использовании диафрагм и спермицидов. Во время беременности повышается риск возникновения ИМП, которые развиваются у 4-10% беременных, при этом у 25-30% рожениц выявляется бактериурия. У женщин в постменопаузальном периоде частота развития НИМП составляет 20%. Частота заболеваемости пиелонефритом находится в тесной зависимости от пола и возраста. Женщины молодого и среднего возраста и девочки страдают пиелонефритом в 5 раз чаще, чем мальчики и мужчины. Клинически это заболевание регистрируется у женщин чаще, чем у мужчин. Однако, по данным патологоанатомических исследований частота смертности от этой патологии одинакова среди мужчин и женщин: пиелонефрит выявляется в 8-20% вскрытий. По данным ряда авторов (Smith и др.) это обусловлено тем, что у женщин чаще проявляются острые и рецидивирующие формы пиелонефрита, а у мужчин высока смертность в пожилом возрасте от тяжелых форм пиелонефрита. Более высокая заболеваемость пиелонефритом у женщин связана с особенностями анатомии и физиологии этой части населения Земли. Имеются 3 критических периода: раннее детство, замужество и беременность. Частота заболеваемости пиелонефритом во время беременности, по данным разных авторов, колеблется от 3-5% до 8-11%.
Острый пиелонефрит в больничных условиях встречается в 14% случаев, а хронический – в 33% (А.Я.Пытель, 1998). При этом первичный пиелонефрит регистрируется в 16%, а вторичный – у 84%. Первичный пиелонефрит еще называют неосложненным, а вторичный – осложненным, или обструктивным, поскольку в основе вторичного пиелонефрита лежат органические или функциональные изменения органов мочевой системы.
