II. Средства, влияющие на ренин-ангиотензин-альдостероновую систему (РААС)
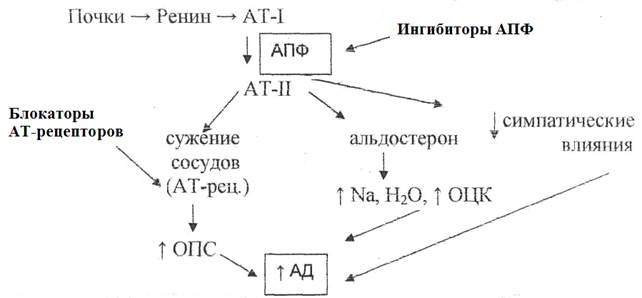
В клубочке нефрона находится юкстагломерулярный аппарат (ЮГА), который при определенных условиях секретирует фермент ренин. К таким условиям относятся понижение почечного кровотока, активация симпатических нервов, снижение содержания ионов натрия, повышенная продукция простагландинов. Под влиянием ренина образуется ангиотензин-I (АТ-I) переходящий в ангиотензин-II (АТ-II) с помощью ангиотензинпревращающего фермента (АПФ). АТ-II оказывает действие на специфические АТ-рецепторы. На уровне эндотелия стимуляция АТ-рецепторов приводит к повышению количества внутриклеточного Ca2+, что вызывают выраженное сокращение гладкомышечных клеток сосудов.
Системе РААС отводится большая роль в патогенезе гипертонической болезни. Система включается постепенно, но дает очень стабильное повышение артериального давления.
Существует 2 группы лекарственных средств, оказывающих выраженное угнетающее влияние на РААС.
Ингибиторы АПФ (иАПФ)
КАПТОПРИЛ (МНН)
ЭНАП, ЭДНИТ (МНН: ЭНАЛАПРИЛ)
ПРЕСТАРИУМ (МНН: ПЕРИНДОПРИЛ)
ДИРОТОН (МНН: ЛИЗИНОПРИЛ)
МОНОПРИЛ (МНН: ФОЗИНОПРИЛ)
Механизм действия: а) Связывают ионы цинка в активном центре АПФ, блокируется фермент, уменьшается образование АТ-II; в результате уменьшается его прямое влияние на сосуды, уменьшается выделение норадреналина, уменьшается ОПС, снижается задержка Na+ и воды, что приводит к снижению ОЦК. Наблюдается выраженное гипотензивное действие.
б) За счет уменьшение ОПС происходит уменьшение пред- и постнагрузки на сердце, что дает возможность применять препараты в комплексном лечении застойной сердечной недостаточности.
иАПФ оказывают благоприятное влияние на сердце, улучшают почечный кровоток. Могут оказывать защитное действие в отношении сосудистой стенки.
Побочные эффекты: (хорошо переносятся), наиболее характерен кашель (для каптоприла). Кашель связан с увеличением количества простагландинов (ПГ), возникает отек дыхательных путей, бронхоспазм. Возможны кожные аллергические реакции, нарушение вкуса, тахикардия, ангионевротический отек, гиперкалиемия. В редких случаях происходят нарушения со стороны периферической крови и почек.
Противопоказания: нарушение дыхательной функции, беременность. При беременности иАПФ ухудшают плацентарный кровоток, вызывают у плода гипотензию, недоразвитие лёгких и анемию.
Формы выпуска: таблетки.
Блокаторы АТ-рецепторов
АТ-II может образовывать не только при участии АПФ, но и другими путями. Поэтому более надежное устранение его эффектов, это блокада АТ-рецепторов в органах-мишенях.
Блокаторы ангиотензиновых рецепторов уменьшают систолическое и диастолическое АД, снижают ЧСС, уменьшают гипертрофию левого желудочка и крупных сосудов, улучшают почечный кровоток, оказывают нефропротекторное действие.
КОЗААР, ЛОЗАП (МНН: ЛОЗАРТАН)
Выраженный гипотензивный эффект развивается через 3-5 недель приема и сохраняется длительное время после отмены препарата.
Хорошая переносимость, мало побочных эффектов.
В эту группу также входят:
ТЕВЕТЕН (МНН: ЭПРОСАРТАН)
ДИОВАН (МНН: ВАЛСАРТАН)
Формы выпуска: таблетки.
III. Сосудорасширяющие средства прямого миотропного действия
Блокаторы кальциевых каналов
ВЕРАПАМИЛ (МНН)
НИФЕДИПИН (МНН)
АМЛОДИПИН (МНН)
ФЕЛОДИПИН (МНН)
ДИЛТИАЗЕМ (МНН)
Гипотензивное действие обусловлено снижением тонуса артериол за счёт блокады кальциевых каналов обеспечивающих мышечное сокращение и снижением ОПС.
Нифедипин, амлодипин и фелодипин более селективны, как вазодилататоры и имеют менее выраженное угнетающее действие на сердечные функции по сравнению с верапамилом и дилтиаземом.
Верапамил значительно уменьшает ЧСС и СВ. Дилтиазем занимает промежуточное положение между нифедипином и верапамилом.
Побочные эффекты: покраснение лица, головокружение, головные боли, общая слабость, периферические отеки (нижних конечностей), гиперплазия десен, тошнота, запоры кожные сыпи и др. осложнения.
Формы выпуска: таблетки.
IV. Средства, влияющие на водно-солевой обмен
В комплексном лечении ГБ часто используют различные группы диуретиков: тиазидные, калийсберегающие (спиронолактон), в более тяжелых ситуациях – петлевые (фуросемид).
Диуретики выводят из организма Na+, воду, поэтому снижается ОЦК, что способствует снижению ОПС.
Наиболее часто используют тиазидные диуретики.
ГИПОТИАЗИД (МНН: ГИДРОХЛОРОТИАЗИД) – для монотерапии и в комбинациях с веществами из различных групп.
ОКСОДОЛИН (МНН: ХЛОРТАЛИДОН) и КЛОПАМИД (МНН) в составе комбинированных препаратов.
Эти вещества кроме диуретического действия оказывают прямое влияние на сосудистую стенку: удаляют из сосудистой стенки избыток натрия и воды, уменьшают ее отёк. Понижают её чувствительность к сосудосуживающим веществам (норадреналину, АТ-II), в результате и происходит снижение ОПС – гипотензивное действие. Для влияния на сосуды требуются более низкие дозы гипотиазида, чем для проявления мочегонного действия. Тиазидные диуретики усиливают гипотензивное действие препаратов из других групп.
Входят в состав большинства комбинированных средств для лечения гипертонической болезни:
«ЭНАП-Н» (эналаприл + гипотиазид 25 мг)
«ЭНАП-НЛ» (эналаприл + гипотиазид 12,5 мг)
«ТЕНОРИК» (атенолол + хлорталидон)
«ЛОЗАП ПЛЮС» (лозартан + гипотиазид)
АРИФОН (МНН: ИНДАПАМИД)
Тиазидоподобное мочегонное средство с выраженным антигипертензивным действием. Обладает высокой липофильностью, поэтому преимущественно влияет на сосудистую стенку (до 80%).
В терапевтических дозах сосудорасширяющий эффект превышает диуретический.
Индапамид назначают внутрь однократно для лечения гипертонической болезни I и II стадии. Препарат хорошо переносится, оказывает благоприятное действие на миокард и почки, увеличивает в крови уровень ЛПВП и уменьшает количество ЛПНП и ТГ, улучшает толерантность к глюкозе.
Формы выпуска: таблетки.
Фармакотерапия гипертонической болезни должна проводится с учетом индивидуальных особенностей больного, тяжести заболевания, патогенетических факторов, сопутствующих заболеваний. Большое значение имеет комбинированная терапия. Она позволяет одновременно воздействовать на нескольких уровнях регуляции сосудистого тонуса и нивелировать побочные эффекты отдельных препаратов.
