Активная аспирация проводится при помощи электроотсоса или «гармошки» (меха) через дистальный конец дренажной трубки
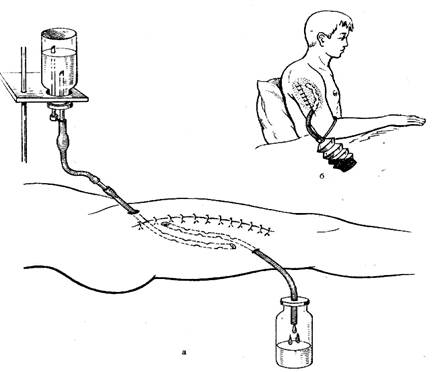
Рис. 64. Техника дренирования: а – пассивное дренирование; б – активное дренирование.
Снятие кожных швов.
· обработать кожу вокруг шва и сам шов йодонатом или йодопироном;
· приподнять хирургическим пинцетом узел;
· несколько вытянуть лигатуру из канала шва, чтобы при извлечении не протаскивать через канал часть нити, находившуюся вне кожи;
· срезать нить ниже узла и вытянуть ее целиком;
· обработать шов антисептиком (йодонатом или йодопироном) и наложить асептическую повязку.
Взятие мазка из раны для бактериологического исследования и определения чувствительности микрофлоры к антибиотикам: взять стерильный ватный тампон; погрузить его к дну раны, чтобы он пропитался отделяемым; погрузить его в стерильную пробирку; отправить пробирку в бактериологическую лабораторию.
Диагностирование по характеру гноя гнойной и гнилостной, анаэробной неклостридиальной и клостридиальной инфекции.
Гнойная инфекция - в основном стафилококковой и стрептококковой природы.
· гной густой, желтый или белый с коричневым оттенком, без запаха.
Гнилостная инфекция - возбудители - анаэробы E. coli, Proteus, Klebsiella и др.
· гной серый, жидкий, иногда с неприятным запахом. Синегнойная палочка придает гною зеленоватый цвет.
Анаэробная неклостридиальная инфекция:
· гной грязно-серого цвета иногда с коричневым оттенком, жидкий, он инбибирует жировую клетчатку, запах чаще зловонный. Наблюдается некроз фасции. Возбудители: Bacteroides pragils, Bacteroides melaninogenicus, Fusobacterium fusiforme.
Анаэробная клостридиальная инфекция:
· гной жидкий, мутный в небольшом количестве с неприятным запахом, как правило, с пузырьками газа. Наблюдается некроз мышц. Возбудители: Cl. perfringens, Cl. septicus, Cl. aedematicus, Cl. hystoliticus.
Определение фазности течения раневого процесса в гнойной ране.
Фазы течения раневого гнойного процесса:
1). Фаза гидратации. Наиболее ярко выражена.
Общие симптомы:
· лихорадка;
· слабость;
· головокружение.
Местные:
· tumor;
· rubor;
· dolor;
· color;
· functio laese.
Длительность 1-6 сут.
2). Фаза дегидратации. Состояние больного улучшается, в ране уменьшаются процессы альтерации, экссудации, некролиза и появляются первые признаки регенерации.
3). Стадия регенерации. Проявляется появлением в зоне повреждения коллагена, вследствие активации фибробластов и усиленной васкуляризации. Образование грануляционной ткани. Длительность 6-14 дней.
4). Стадия образования и реорганизации рубца. Происходит упорядочивание и уплотнение коллагена. Фаза завершает заживление раны. Итог: образование рубца, замещающего раневой дефект.
Техника срочной первичной хирургической обработки контаминированной (первично инфицированной) раны.
· Широко обработать антисептиком анатомическую область, где локализована рана;
· отграничить стерильными простынями операционное поле;
· повторно обработать операционное поле;
· иссечь стенки и дно раны с удалением всех инородных тканей и инородных тел;
· осуществить гемостаз;
· сменить перчатки, инструменты, отграничить операционное поле свежими простынями (стерильными);
· обработать операционное поле антисептиками;
· ушить рану, применив дифференцированный подход к этому этапу операции.
При уверенности в полноценной хирургической обработке ушивание производится обычными узловыми швами с возможной предварительной установкой дренажа;
· наложение асептической повязки.
Отсроченная первичная хирургическая обработка.
· Техника выполнения такая же, как и ранней, но проводится в сроки от 24 до 48ч.;
· рана не ушивается или накладываются провизорные швы.
Поздняя первичная хирургическая обработка.
· Выполняется позже 48 часов.;
· рана не ушивается;
· больному проводится комплексная противовоспалительная терапия.
Виды швов.
· Первично-отсроченный–накладывается в течение 5-6 дней.
· Вторичный ранний – накладывается на гранулирующую рану в течение
7-14 дней.
· Вторичный поздний – накладывается, когда появляется рубцовая ткань, в течение 15-30 дней.
Вторичная (повторная) хирургическая обработка.
· Осуществляется при дальнейшем прогрессировании инфекции.
Отсроченная первичная хирургическая обработка.
· Производится через 2-5 дней после ранения, в течение которых тяжелого больного готовят к операции.
